Классификация.
В нашей стране принята классификация по форме и степени сужения таза.
По форме различают часто и редко встречающийся узкий таз.
Часто встречающиеся формы узкого таза:
• ► поперечносуженный таз;
• ► плоский таз:
◦ • простой плоский таз;
◦ • плоскорахитический таз;
◦ • таз с уменьшением прямого размера широкой части полости;
• ► общеравномерносуженный таз. Редко встречающиеся формы узкого таза:
• ► кососмещенный и кососуженный таз;
• ► таз с экзостозами, после переломов, с костными опухолями;
• ► кифотический таз;
• ► другие формы таза.
В результате изменений условий жизни в настоящее время снизилось количество женщин с общеравномерносуженным и плоским тазом, которые ранее преобладали в России. Чаще встречаются тазы как результат акселерации - поперечносуженные, с уменьшением размеров широкой части полости малого таза, стертые формы сужения таза. К ним относятся тазы с небольшим сужением (до 10 мм) 1-3 размеров малого таза, что затрудняет продвижение предлежащей части.
Степень сужения таза определяют по истинной конъюгате. В зависимости от ее размера выделяют четыре степени сужения таза (Жорданиа И.Ф.):
• ► I - истинная конъюгата от 11 до 9 см;
• ► II - истинная конъюгата от 9 до 7 см;
• ► III - истинная конъюгата от 7 до 5 см;
• ► IV - истинная конъюгата 5 см или менее.
Сужения таза III степени встречаются крайне редко.
Уменьшение истинной конъюгаты менее 5 см свидетельствует об абсолютном сужении таза, когда роды через естественные родовые пути невозможны, что делает нецелесообразным выделение IV степени сужения.
За рубежом принята следующая классификация узких тазов:
• сужение входа в таз;
• сужение полости таза;
• сужение выхода таза;
• общее сужение таза (комбинация всех сужений), которое встречается чаще.
По этой классификации вход в таз считается суженным, если прямой размер менее 10 см, поперечный - менее 12 см. Частота осложнений возрастает, если уменьшены оба размера.
Поперечносуженный таз (рис. 14.1) имеет сужение поперечных размеров. Суженным считается таз, в котором поперечные размеры малого таза уменьшены на 0,6-1,0 см и более. Прямые размеры плоскости входа и узкой части полости малого таза могут быть уменьшены или, наоборот, увеличены. В зависимости от этого вход в малый таз может иметь округлую или продольно-овальную форму. Из других особенностей поперечносуженного таза обращают на себя внимание малая развернутость крыльев подвздошной кости и узкая лонная дуга.
3 степени сужения в зависимости от поперечного размера плоскости входа в малый таз:
• ► I - 12,4-11,5 см;
• ► II - 11,4-10,5 см;
• ► III - менее 10,5 см.
При наружном измерении таза определяется уменьшение наружных поперечных размеров, поперечного размера ромба Михаэлиса (менее 10 см), поперечного размера плоскости выхода таза.
При влагалищном исследовании определяют о стрый лонный угол, сближение седалищных остей.
Диагноз при необходимости подтверждается рентгенопельвиометрией,МРТ.

Рис. 14.1. Поперечносуженный таз
Общеравномерносуженный таз (рис. 14.2) имеет укорочение всех размеров на 2 см и более.Общеравномерносуженный таз сохраняет форму нормального таза, встречается у женщин правильного миниатюрного телосложени я. Кости таза у них, как и кости всего скелета, обычно тонкие, в связи с чем полостьтаза может быть достаточной и не оказывать препятствий для прохождения плода.
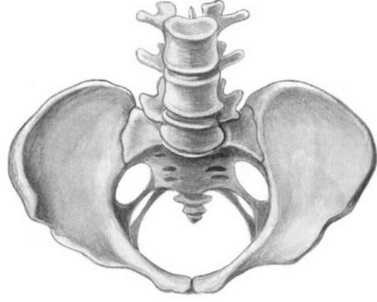
Рис. 14.2. Общеравномерносуженный таз
Общеравномерносуженный таз является проявлением инфантилизма, возникшего в детстве, или в период полового развития.
При наружном измерении таза все размеры, включая наружную конъюгату, пропорционально уменьшены (табл. 14.1).
Ромб Михаэлиса (рис. 14.3) имеет обычную форму с пропорциональным уменьшением продольного и поперечного размеров.
При влагалищном исследовании определяется укорочение диагональной конъюгаты.
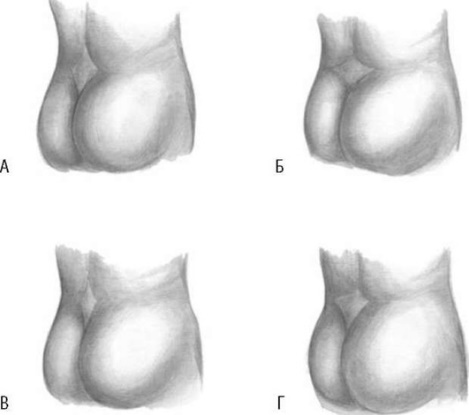
Рис. 14.3. Пояснично-крестцовый ромб Михаэлиса при различных формах узкого таза (схема): А - нормальный таз; Б - плоскорахитический; В - общеравномерносуженный; Г - кососуженный
Таблица 14.1. Наружные размеры узкого таза, см
| Форма таза
| D. spinarum
| D. cristarum
| D. trochan-terica
| Conjugata exerna
| Conjugata diagonalis
|
| Нормальный
| 25-26
| 28-29
| 30-31
| 20
| 13
|
| Поперечносуженный
| 24-25
| 25-26
| 28-29
| 20
| 11
|
| Общеравномерносуженный
| 24
| 26
| 28
| 18
| 13
|
| Простой плоский
| 26
| 29
| 30
| 18
| 11
|
| Плоскорахитический
| 26
| 26
| 31
| 17
| 11
|
Плоский таз - укорочение только прямых размеров малого таза.
Различают две разновидности плоского таза: простой плоский таз и плоскорахитический таз.
Простой плоский таз (рис. 14.4) - смещение крестцовой кости к лонному сочленению. В результате уменьшены прямые размеры плоскости входа, широкой, узкой части малого таза и плоскости выхода. Поперечные и косые размеры сохраняют нормальную величину.
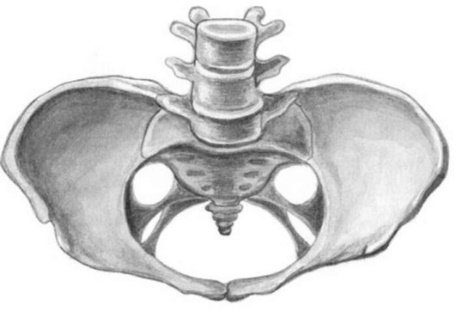
Рис. 14.4. Простой плоский таз
Форма и кривизна крестца остаются обычными. Иногда между I и II крестцовыми позвонками определяется добавочный мыс, который располагается ближе к лонному сочленению, чем истинный. При простом плоском тазе угол лонной дуги достаточно широкий.
Диагностика основывается на результатах наружного и влагалищного исследований.
При наружном измерении выявляется уменьшение наружной конъюгаты и прямого размера выхода при нормальных поперечных размерах таза (табл. 14.1)
Форма ромба Михаэлиса изменяется из-за уменьшения прямого размера. В редких случаях при выраженном сужении таза вместо ромба определяется треугольник.
При влагалищном исследовании можно выявить уменьшение диагональной конъюгаты.
Плоскорахитический таз (рис. 14.5) является следствием перенесенного в детстве рахит а. Дистрофические изменения в костной ткани, свойственныерахиту, снижают ее плотность, в результате чего натяжение мышечно-связоч-ного аппарата и давление позвоночника способствуют деформации и изменению расположения костей таза. Крестец поворачивается вокруг сагиттальной оси так, что мыс приближается к лонному сочленению, уменьшая прямой размер входа, а крестцово-копчиковое сочленение вместе с копчиком отодвигается кзади, увеличивая прямой размер выхода.Крестец при этом уплощен (вогнутость отсутствует) и укорочен. Последний крестцовый позвонок вместе с копчиком в результате натяжения седалищно-крестцовых связок крючкообразно загнут вперед, но это не сказывается на увеличении прямого размера выхода.
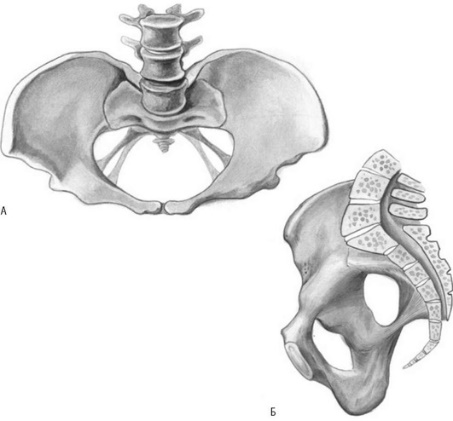
Рис. 14.5. Плоскорахитический таз: А - форма плоскорахитического таза; Б - форма крестца при плоскорахитическом тазе
Иногда на крестце имеется добавочный мыс, образовавшийся в результате окостенения хряща между I и II крестцовыми позвонками. Добавочный мыс может препятствовать продвижению головки.
Наряду с крестцом изменениям подвержены и подвздошные кости, особенно их крылья, которые уплощены. Гребни седалищных костей развернуты из-за смещения крестца в таз. В результате разница между distantia spinarum и distantia cristarum или меньше нормы, или оба эти размера равны; при выраженных деформациях расстояние между наружно-верхними остями больше, чем между гребнями подвздошной кости. Вследствие развертывания крыльев седалищных костей их бугры значительно отклонены кнаружи и лонная дуга более широкая по сравнению с нормальным тазом. Проводная ось таза представляет собой ломаную линию. Мыс выступает в полость таза, поэтому плоскость входа имеет форму сердца, ее прямой размер укорочен.
Прямые и поперечные размеры полости малого таза нормальные или даже увеличены. Размеры выхода увеличены.
Диагностика основывается на особенностях плоскорахитического таза:
• ► уменьшение разницы между d. cristarum и d. spinarum;
• ► уменьшение conjugata diagonalis;
• ► уплощение крестца и отклонение его кзади:
• ► ложный мыс (в полость таза выступает II крестцовый позвонок);
• ► копчик подвернут внутрь в виде крючка;
• ► уменьшение вертикального размера ромба Михаэлиса. Плоскорахитический таз можно заподозрить по признакам перенесенного вдетстве рахита: «квадратная» голова, искривление ног, позвоночника, грудины.
Редко встречающиеся формы узкого таза. Среди редко встречающихся форм узкого таза наибольшее значение имеют кососмещенный, кифотический и таз, суженный экзостозами и костными опухолями.
Кососмещенный (асимметричный) и кососуженный таз образуется в результате сколиоза, коксита, одностороннего вывиха бедра, укорочения одной из нижних конечностей, плохо сросшихся переломов таза и ноги, функциональных расстройств одной ноги в детстве. Тяжесть тела неравномерно распределяется на таз и конечности. Туловище находит опору в тазобедренном суставе со здоровой стороны. В результате этого вертлужная область здоровой стороны вдавливается внутрь (рис. 14.6), половина таза на стороне больной ноги становится уже. Сужение одной стороны таза часто компенсируется тем, что другая является сравнительно просторной. В связи с этим кососмещенный и косо-суженный таз может не препятствовать продвижению головки. Роженицы, имеющие такой таз, принимают во время родов положение, обычно наиболее выгодное в каждой конкретной ситуации.
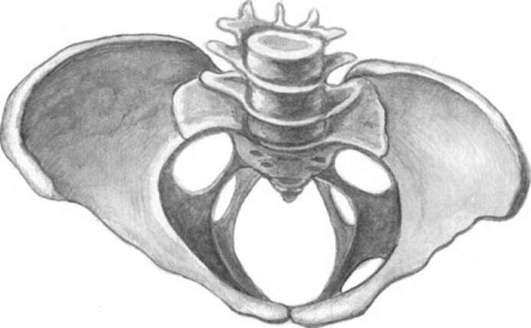
Рис. 14.6. Кососуженный таз
Кифотический таз. Кифоз, как правило, формируется в детском возрасте при туберкулезном поражении позвоночника. Кифоз в шейном и грудном отделах позвоночника уравновешивается лордозом поясничной части и на размеры таза не влияет. Роды могут протекать без осложнений.
При горбе в нижних отделах позвоночника крестец смещается кзади, поворачиваясь вокруг поперечной оси. Верхние отделы подвздошных костей расходятся, нижние вместе с седалищными буграми сближаются. Подобные деформации приводят к увеличению прямого размера плоскости входа в таз и выраженному уменьшению размеров выхода, особенно поперечных. Таз приобретает воронкообразную форму с уменьшением размеров сверху вниз. Препятствия для прохождения головки возникают в узкой части полости малого таза и в полости выхода.
Таз, суженный экзостозами и костными опухолями. Просвет таза может быть сужен расположенными на внутренней поверхности костей таза костными образованиями. Экзостозы образуются из экхондрозов после окостенения, поэтому располагаются обычно в местах нахождения хрящей: в области мыса, крестцово-подвздошных сочленений и симфиза. Опухоли костной ткани - остеосаркомы - могут быть большими и занимать всю полость таза.
ТЕЧЕНИЕ И ВЕДЕНИЕ БЕРЕМЕННОСТИ
Для выявления анатомически узкого таза используют данные анамнеза, результаты наружного осмотра, наружного акушерского исследования, пель-виометрии, влагалищного исследования. При необходимости выполняют рентгенопельвиометрию, компьютерную томографическую пельвиометрию,МРТ.
При сборе анамнеза о бращают внимание на травматические повреждения костей таза и нижних конечностей, указания на перенесенные в детстве рахит или туберкулез. У повторнородящих для диагностики узкого таза имеют значение осложнения в предыдущих родах: затруднения прохождения головки, особенно при некрупном плоде; черепно-мозговая травма, интра- и постна-тальная гибель ребенка; оперативное родоразрешение (КС). Указание на благополучные роды при средней массе тела новорожденного свидетельствует об отсутствии сужения малого таза при некотором уменьшении размеров, выявляемых при пельвиометрии.
Наружный осмотр первоначально проводят в вертикальном положении беременной. Измеряют рост беременной, и при его значениях в пределах 145- 155 см можно предполагать анатомическое сужение таза. Продолжая осмотр туловища беременной, определяют конституцию, следы перенесенных заболеваний, при которых могут быть изменения костей и суставов (рахит, туберкулез и др.), форму черепа (выступающие лобные бугры, широкая переносица), позвоночника (сколиоз, кифоз, лордоз), конечностей (саблевидное искривление ног, укорочение одной ноги), суставов (анкилоз тазобедренных, коленных и других суставов), походку (переваливающаяся, утиная походка может свидетельствовать о чрезмерной подвижности сочленений тазовых костей и о кососмещенном тазе).
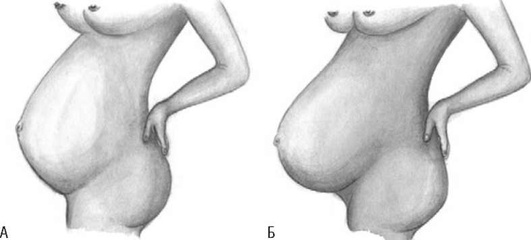
Рис. 14.7. Формы живота при узком тазе: А - у первородящей; Б - у повторнородящей
При осмотре в профиль обращают внимание на форму живота. В конце беременности у первородящих с узким тазом живот остроконечный (заостренный кверху), у повторнородящих - отвислый (рис. 14.7). Особенности формы живота у беременных с узким тазом в положении стоя обусловлены тем, что головка перед родами не прижимается к входу в малый таз. В результате высокого стояния дна матка не помещается под реберной дугой и оказывает давление на переднюю брюшную стенку. Мышцы живота у повторнородящих перерастянуты, не способны удерживать беременную матку, и она отклоняется кпереди (отвислый живот).
Для оценки формы и размеров таза имеет значение ромб Михаэлиса, который хорошо просматривается на задней поверхности крестца. Чем совершеннее таз, тем более отчетливо просматривается ромб. Его поперечный размер отражает поперечные размеры таза, вертикальный - прямые. В связи с этим при уменьшении прямых размеров плоскостей таза меньшим бывает вертикальный, а поперечных размеров - поперечный размер ромба. При резких деформациях таза ромб имеет неправильные очертания, которые зависят от особенностей строения таза и его размеров.
У женщины с узким тазом в горизонтальном положении обращает на себя внимание выпячивание брюшной стенки над лоном, так как головка не может прижаться к входу в малый таз и располагается над ним.
Важную информацию о размерах таза получают при наружной пельвиометрии. При этом обращают внимание не только на абсолютные значения наружных размеров таза, но и на их взаимоотношения.
Наряду с такими классическими размерами таза, как d. spinarum, d. cristarum, d. trochanterica, c. externa, для уточнения диагноза можно измерять боковые и косые конъюгаты. О сужении таза свидетельствует уменьшение боковых конъ-югат до 13 см (в норме расстояние между передне- и задневерхними остями подвздошной кости равны 14-15 см).
Разница между следующими косыми размерами указывает на асимметрию таза:
► от передневерхней ости одной стороны до задневерхней ости другой (в норме они равны 22,5 см);
► от середины симфиза до задневерхних остей правой и левой подвздошных костей;
► от надкрестцовой ямки до передневерхних остей справа и слева.
Для подтверждения сужения таза и определения его формы большое значение имеют прямой и поперечный размеры выхода из малого таза.
Уменьшение наружных размеров таза не всегда свидетельствует о сужении емкости малого таза, которая определяется толщиной костей. О толщине костей косвенно судят по объему руки в области лучезапястного сустава - индексу Соловьева. Индекс Соловьева более 16 см указывает на большую толщину костей и уменьшение вместимости малого таза даже при нормальных наружных размерах. Наоборот, величина индекса менее 14 см может свидетельствовать о емком тазе при уменьшенных размерах большого таза.
Наиболее точно форму и степень сужения таза определяют при сопоставлении наружных размеров таза с данными влагалищного исследования.
Если размер диагональной, а следовательно, и истинной конъюгаты меньше нормы на 2 см и более, то следует думать о сужении таза.
Кроме измерения диагональной конъюгаты, определяют емкость таза (широкий, суженный таз), состояние крестца (вогнутый в нормальном тазу; плоский и отогнутый назад по оси - при плоских), наличие двойного мыса, состояние копчика (крючкообразное загибание его вперед), состояние лонной дуги (выпячивания, шипы и наросты на внутренней поверхности лонных костей, высота и изогнутость лонной дуги, лонный угол), состояние лонного сочленения (плотность примыкания друг к другу лонных костей, ширина лонного сочленения, наличие на нем плотного нароста) и т.д.
Для диагностики стертых форм сужения таза применяют рентгенопельвио-метрию. Современная рентгенологическая аппаратура с использованием цифровой сканирующей рентгенографической установки снижает лучевую нагрузку в 20-40 раз по сравнению с пленочной рентгенопельвиометрией.
При рентгенопельвиометрии определяют уменьшение размеров малого таза, форму и степень сужения, размеры головки плода, особенности ее строения (гидроцефалия), конфигурацию, положение головки по отношению к плоскости таза и др.
Точность измерения таза повышается при проведении Ы МРТ, к которой должны быть обоснованные показания: данные о материнском травматизме и родовой травме у ребенка при предыдущих родах; подозрение на наличие узкого таза, крупного плода.
Плановое КС показано при редких формах узкого таза, I степени сужения таза и предполагаемой массе плода более 3500 г, II степени сужения таза и предполагаемой массе плода свыше 3000 г, III и IV степени сужения таза, крупном плоде, многоплодии, тазовом предлежании и любой предполагаемой массе плода, переношенной беременности, рубце на матке.
После излития вод при наличии фиксированной головки во входе в таз и интенсивной родовой деятельности следует положить ладонь на область лонного сочленения и вести ее вверх по направлению к головке плода.
• Если головка плода находится выше плоскости лонного сочленения, то признак Вастена положительный, роды не смогут закончиться через естественные родовые пути в связи с наличием клинического несоответствия.
• Если головка плода находится ниже плоскости лонного сочленения, то прогноз родов благоприятный, если вровень, то сомнительный, требуется динамическое наблюдение в течение 1 ч.
Для оценки признака Цангемейстера измеряют наружную конъюгату, а затем пуговку тазомера перемещают на наиболее выступающую точку головки плода. Если полученный размер больше наружной конъюгаты, то признак Цангемейстера положительный, если меньше - то отрицательный.
Большинство исследователей различают две степени клинического несоответствия - относительное и абсолютное. При относительном несоответствиибиомеханизм родов соответствует виду сужения таза, отмечаются умеренная конфигурация головки, эффективная родовая деятельность, признак Вастена (Цангемейстера) отрицательный или вровень.
При абсолютном несоответствии появляются потуги при прижатой головке плода, несоответствие биомеханизма родов виду сужения таза, выраженная конфигурация головки и родовая опухоль, ее асинклитическое вставление, отсутствие поступательного движения головки плода при интенсивной родовой деятельности и полном открытии шейки матки, затруднение мочеиспускания, положительный признак Вастена (Цангемейстера), признаки гипоксии плода. Наличие трех и более признаков является показанием для экстренного родоразрешения путем КС. Диагноз клинического несоответствия размеров головки плода размерам таза матери следует ставить при открытии шейки матки 7-8 см, так как операции КС при полном открытии являются технически сложными и имеют более высокую частоту акушерского и родового травматизма, которых следует тщательно избегать.
Профилактика.
В детском и подростковом возрасте показано рациональное питание, оптимальные физические нагрузки, прием поливитаминных препаратов, профилактика детских инфекций, рахита, детского травматизма.
Женщинам с узким тазом необходимо планирование беременности с проведением рентгенопельвиометрии. Во время беременности показаны наблюдение в группе высокого риска и дородовая госпитализация в сроке 38 нед для определения оптимального метода родоразрешения.
Тазовое предлежание плода
Савельев
Частота тазового предлежания плода составляет 3-5% всех родов. Перинатальная смертность при тазовом предлежании плода в 2-3 раза выше, чем при головном.
Неблагоприятные перинатальные исходы обусловлены тем, что первой рождается менее объемная часть плода - тазовый конец, а за ним следует большая по размеру головка, в связи с чем могут возникать затруднения при ее рождении.
Классификация
Различают следующие варианты тазовых предлежаний: чисто ягодичное, ягодично-ножное и ножное (рис. 16.1).
Чисто ягодичное предлежание называют также неполным, а смешанное ягодично-ножное - полным.
При чисто ягодичных предлежаниях к плоскости входа в малый таз предлежат только ягодицы: ножки согнуты в тазобедренных и разогнуты в коленных суставах, в результате чего они вытянуты вдоль туловища. Стопы при этом расположены в области лица плода.
При смешанных ягодично-ножных предлежаниях к входу в малый таз вместе с ягодицами предлежат ступни ножек. Ножки согнуты в тазобедренных и коленных суставах и разогнуты в голеностопных суставах - плод как бы сидит на корточках.
Ножные предлежания образуются только во время родов после излития околоплодных вод. При ножных полных предлежаниях к входу в таз предлежат обе ножки, разогнутые в тазобедренных и коленных суставах. Неполное ножное предлежание означает предлежание одной ножки, разогнутой в тазобедренном и коленном суставах. Другая ножка, согнутая в тазобедренном суставе и разогнутая в коленном, расположена вдоль туловища плода.
При коленных предлежаниях ножки, согнутые в коленных суставах, предлежат к входу в малый таз.
Среди вариантов тазового предлежания наиболее часто (64%) встречаются ягодичные предлежания, крайне редко - коленные предлежания (0,3%)
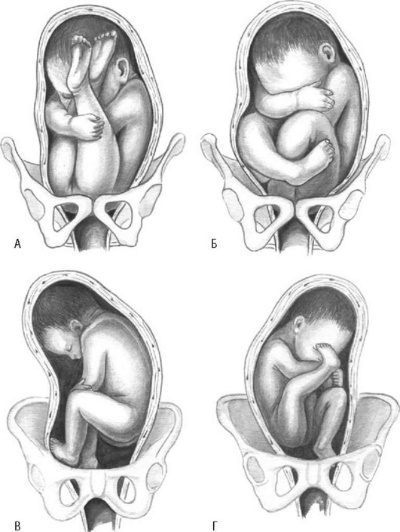
Причины
Причины тазовых предлежаний можно разделить на материнские, плодовые и плацентарные, когда создается препятствие вставлению головки во вход в малый таз.
• К материнским факторам, способствующим тазовым предлежаниям, относятся: аномалии развития матки (двурогая, седловидная и т.д.); миома, особенно расположенная в нижнем сегменте матки; деформации и опухоли костей таза; узкий таз; снижение тонуса матки у многорожавших; функциональная неполноценность мышц матки.
• Плодовые факторы включают многоплодие, ЗРП, недоношенность, врожденные аномалии плода (анэнцефалию, гидроцефалию), неправильные чле-норасположения плода, маловодие, многоводие, незрелость вестибулярного аппарата плода. При тазовом предлежании структуры мозга, в частности продолговатого, менее зрелые, чем у плодов в головном предлежании, даже при доношенной беременности.
• На ранних сроках гестации (24-26 нед) в силу незрелости вестибулярного аппарата у плода тазовые предлежания встречаются часто (в 33% случаев). В последующем, по мере прогрессирования беременности, иногда даже в последние дни, перед родами тазовое предлежание переходит в головное.
• К плацентарным факторам относится предлежание плаценты.
• Предлежание плода, как правило, окончательно формируется к 35-37-й неделе гестации.
ДИАГНОСТИКА
Диагностика тазовых предлежаний основывается на данных наружного акушерского, влагалищного исследований и УЗИ.
Наружное акушерское исследование (четыре приема Леопольда) позволяет заподозрить тазовое предлежание.
В процессе осуществления первого приема в дне матки определяют округлую, плотную, баллотирующую головку, нередко смещенную от средней линии живота вправо или влево. Дно матки при тазовом предлежании стоит выше, чем при головном, при аналогичном сроке беременности. Это обусловлено тем, что тазовый конец плода, в отличие от головного, обычно находится над входом в малый таз до конца беременности и начала родов.
При втором приеме наружного акушерского исследования по спинке плода определяют его позицию и вид.
При третьем приеме над входом или во входе в таз прощупывается крупная, неправильной формы предлежащая часть мягковатой консистенции, не способная к баллотированию.
Четвертый прием позволяет уточнить характер предлежащей части и ее отношение к входу в малый таз. Тазовый конец плода, как правило, располагается высоко над входом в малый таз.
Сердцебиение плода при тазовом предлежании наиболее отчетливо прослушивается выше пупка, иногда на его уровне, справа или слева (в зависимости от позиции).
Во время наружного акушерского исследования при хорошо развитых мышцах брюшной стенки, повышенном тонусе матки, нарушении жирового обмена у беременной, при двойне, а также при анэнцефалии у плода диагностика тазового предлежания затруднена.
При влагалищном исследовании через передний свод прощупывается объемистая, мягковатой консистенции предлежащая часть плода.
УЗИ позволяет с высокой степенью достоверности определить не только тазовое предлежание, но и его вариант, предполагаемую массу плода, положение головки (согнута, разогнута), количество вод. По величине угла между позвоночником и затылком выделяют четыре варианта положения головки плода: при размерах угла более 110° - головка согнута; от 100 до 110° - слабое разгибание (I степень, «поза военного»); от 90 до 100° - умеренное разгибание (II степень); менее 90° - чрезмерное разгибание (III степень, «смотрит на звезды») (рис. 16.2).
ТЕЧЕНИЕ БЕРЕМЕННОСТИ И РОДОВ
Течение беременности при тазовом предлежании, как правило, не отличается от такового при головном.
Наиболее частым осложнением при родах в чисто ягодичном, ягодич-но-ножном и особенно в ножном предлежании является несвоевременное (преждевременное или раннее) излитие околоплодных вод. Это осложнение обусловлено отсутствием плотного пояса соприкосновения между предлежащей частью и родовым каналом, вследствие чего нет деления вод на передние и задние. При каждой схватке околоплодные воды перемещаются в нижний
отдел матки, оказывая большое давление на околоплодные оболочки, способствуя их разрыву. При длительном безводном промежутке возможно инфицирование оболочек, плаценты, матки и плода.
Выпадение петель пуповины и мелких частей плода (рис. 16.5) может происходить в момент излития околоплодных вод. При неплотном поясе соприкосновения между тканями плода и матери выпадение петель пуповины - не столь грозная патология, как при головном предлежании. Когда тазовый конец вставляется в таз, не исключено сдавление выпавшей пуповины, приводящее к гипоксии и гибели плода.
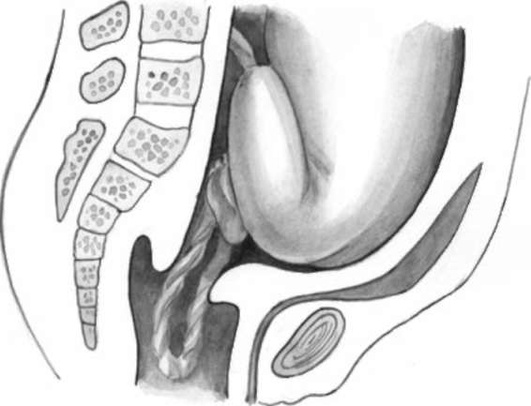
Рис. 16.5. Ягодично-ножное предлежание. Выпадение петель пуповины
Первичная и вторичная слабость родовой деятельности развиваются при тазовом предлежании в 2-3 раза чаще, чем при головном, и обусловлены как функциональной неполноценностью матки, так и отсутствием давления на нижний сегмент матки плотной предлежащей части - головки. Слабость родовой деятельности, как правило, сочетается с несвоевременным излитием околоплодных вод. Раскрытие шейки матки происходит медленно. Тазовый конец долго остается над входом в таз.
В периоде изгнания имеются особенности, в результате которых роды в тазовом предлежании относятся к патологическим. Одна из них заключается в том, что наиболее крупная и плотная часть плода - головка рождается последней. Первым по родовому каналу продвигается менее объемный тазовый конец, который не может расширить родовые пути до такой степени, которая необходима для благополучного прохождения плечевого пояса и головки. При вступлении в таз плечевого пояса могут возникнуть затруднения продвижения головки.
При продвижении по родовым путям плод может повернуться спинкой кзади с образованием заднего вида (рис. 16.6). При согнутой головке в момент ее рождения область переносицы упирается в симфиз, и над промежностью «выкатывается» затылок. Продвижение головки при заднем виде замедляется.
При заднем виде может произойти тяжелое осложнение - чрезмерное разгибание (запрокидывание) головки (рис. 16.7). При этом подбородок задерживается над симфизом. Без оказания пособия рождение головки невозможно.
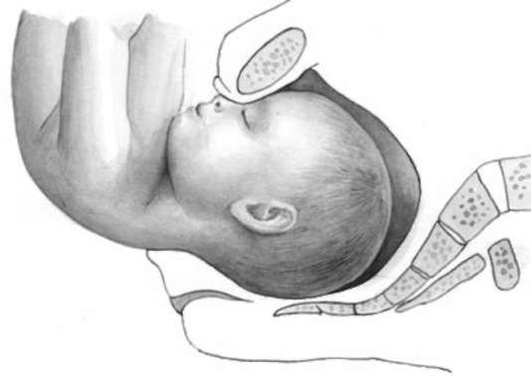
Рис. 16.6. Рождение последующей головки в заднем виде
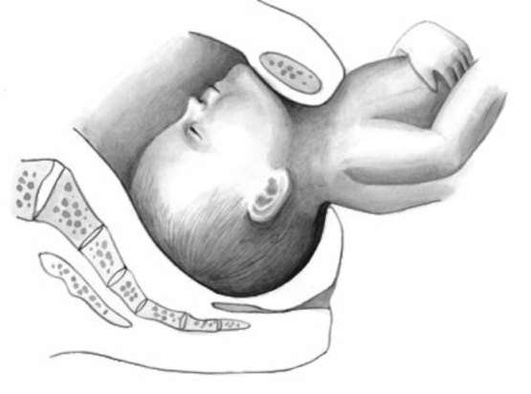
Рис. 16.7. Запрокидывание головки при заднем виде тазового предлежания
Запрокидывание ручек. При продвижении плода ручки могут изменить типичное расположение. Ручки могут располагаться впереди личика, по бокам головки, запрокинуться за затылок (I, II и III степень запрокидывания) (рис. 16.8). Запрокидывание ручек чаще всего возникает при неправильном оказании пособия и преждевременных попытках извлечения плода.
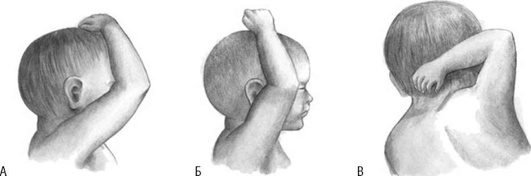
Рис. 16.8. Запрокидывание ручек: А - I степень; Б - II степень; В - III степень
При нарушении механизма родов без акушерской помощи рождение плода невозможно.
При рождении плода в тазовом предлежании неизбежно происходит сдав-ление пуповины головкой. Прижатие пуповины к родовым путям начинается с того момента, когда плод рождается до пупка и головка вступает в таз. Если на 3-5 мин задерживается рождение туловища и головки, то возникает гипоксия плода, которая может привести к его гибели.
Одним из осложнений является вколачивание ягодиц в таз при ягодичном предлежании. Это зачастую становится следствием клинического несоответствия плода и таза матери.
ВЕДЕНИЕ БЕРЕМЕННОСТИ И РОДОВ
Тактика ведения беременных с тазовым предлежанием плода до 28-30-й недели выжидательная, поскольку у большинства (у 70% повторнородящих и у 30% первородящих) происходит спонтанный поворот плода на головку. После 30-й недели беременности рекомендуют упражнения, направленные на изменение тазового предлежания в головное. Лежа на кушетке, беременная попеременно поворачивается на правый и левый бок и лежит на каждом из них по 10 мин. Процедуру повторяют 3-4 раза 3 раза в день.
Исправить тазовое предлежание плода позволяет наружный профилактический поворот плода на головку (глава 35). В настоящее время рекомендуется проводить его в 38 нед беременности в условиях стационара с учетом противопоказаний и осложнений. Для проведения наружного поворота обязательно применяют β-миметикивцеляхснижениятонусаматкиипроводяткардиомо-ниторингплодадоповоротаивтечение 1 чпослееговыполнения.
Метод родоразрешения при тазовом предлежании должен быть определен до родов. С учетом этого целесообразна госпитализация беременных с тазовым предлежанием в стационар при сроке 39 нед.
При тазовом предлежании родоразрешение возможно как с помощью КС, так и через естественные родовые пути. Выбор метода родоразрешения при тазовом предлежании плода определяется возрастом, паритетом, соматическим и акушерским анамнезом, сроком беременности, готовностью к родам, размерами таза, разновидностью тазового предлежания плода, положением его головки, состоянием и предполагаемой массой плода.
Вследствие осложнений при родоразрешении через естественные родовые пути у беременных с тазовым предлежанием большинство акушеров расширяет показания к КС. Частота КС в различных клиниках варьирует от 50 до
90-100%.
Показаниями к КС во время беременности у первородящих являются:
► предполагаемая масса плода менее 2000 или 3600 г и более;
► разгибание головки III степени по данным УЗИ;
► возраст старше 30 лет;
► экстрагенитальные заболевания, требующие выключения потуг;
► выраженное нарушение жирового обмена;
► пороки развития внутренних половых органов;
► беременность после ЭКО, особенно неоднократного;
► сужение размеров таза;
► рубец на матке;
► ЗРП III степени;
► перенашивание беременности;
► признаки гипоксии плода по данным КТГ;
► нарушение кровотока в системе «мать-плацента-плод» при допплероме-трии;
► ГБП;
► тазовое предлежание первого плода при многоплодной беременности;
► дополнительные показания к КС;
► настойчивое требование пациентки.
Показаниями к КС во время беременности у повторнородящих являются:
► предполагаемая масса плода 3800 г и более;
► разгибание головки III степени;
► неблагоприятный перинатальный исход предыдущих родов;
► гипоксия, ЗРП III степени, их сочетание;
► беременность после ЭКО;
► неподготовленность родовых путей при переношенной беременности;
► рубец на матке;
► сужение таза;
► тяжелая форма ГБП;
► экстрагенитальные заболевания, требующие выключения потуг.
Возраст первородящих 30 лет и более предполагает слабость родовой деятельности, часто вторичную во втором периоде родов, когда необходимы интенсивные сокращения матки для изгнания плода.
Важность паритета родов при тазовом предлежании определяется тем, что у повторнородящих ткани родовых путей создают меньшие препятствия для прохождения плода из-за растяжения при первых родах.
Огромное значение при тазовом предлежании плода имеют оценка размеров и формы малого таза. При тазовом предлежании плода даже небольшое уменьшение одного из размеров таза может привести к травме плода в процессе родов, поскольку при рождении головка не успевает приспособиться (конфигурировать) к тазу матери.
Для прогнозирования характера родовой деятельности важным признаком является зрелость шейки матки, определяемая по шкале Бишопа и по данным УЗИ. Незрелая шейка матки при доношенной беременности, особенно при ПИОВ, предполагает слабость родовой деятельности, что особенно неблагоприятно при тазовом предлежании плода.
При родоразрешении важно учитывать предполагаемую массу плода. Самая низкая смертность при тазовом предлежании установлена при массе плода от 2000 до 3500 г. При тазовом предлежании у первородящих крупным считается плод массой более 3600 г.
Серьезным осложнением в процессе рождения головки является чрезмерное ее разгибание (III степень), которое затрудняет прохождение через плоскости малого таза, создавая условия для травм головного и спинного мозга плода.
Для определения метода родоразрешения большое значение имеет состояние плода. Хроническая гипоксия плода, ЗРП требуют осторожного родоразреше-ния, поскольку частые осложнения в родах при тазовом предлежании усугубляют тяжесть состояния плода. Следует принимать во внимание осложнения беременности, приводящие к гипоксии плода (перенашивание, ГБП и т.д.).
При доношенной беременности, нормальных размерах таза, средних размерах плода, согнутой или незначительно разогнутой головке, зрелой шейке матки, чисто ягодичном предлежании у первородящей, чисто ягодичном или смешанном ягодичном предлежании у повторнородящей роды можно вести через естественные родовые пути. В процессе родов могут появиться осложнения со стороны матери и/или плода. В таких случаях приходится прибегать к оперативному родоразрешению (экстренному КС, крайне редко - к экстракции плода за тазовый конец).
Ведение родов через естественные родовые пути. При ведении родов через естественн


















