

Кормораздатчик мобильный электрифицированный: схема и процесс работы устройства...

Таксономические единицы (категории) растений: Каждая система классификации состоит из определённых соподчиненных друг другу...

Кормораздатчик мобильный электрифицированный: схема и процесс работы устройства...

Таксономические единицы (категории) растений: Каждая система классификации состоит из определённых соподчиненных друг другу...
Топ:
Устройство и оснащение процедурного кабинета: Решающая роль в обеспечении правильного лечения пациентов отводится процедурной медсестре...
Особенности труда и отдыха в условиях низких температур: К работам при низких температурах на открытом воздухе и в не отапливаемых помещениях допускаются лица не моложе 18 лет, прошедшие...
Когда производится ограждение поезда, остановившегося на перегоне: Во всех случаях немедленно должно быть ограждено место препятствия для движения поездов на смежном пути двухпутного...
Интересное:
Подходы к решению темы фильма: Существует три основных типа исторического фильма, имеющих между собой много общего...
Распространение рака на другие отдаленные от желудка органы: Характерных симптомов рака желудка не существует. Выраженные симптомы появляются, когда опухоль...
Наиболее распространенные виды рака: Раковая опухоль — это самостоятельное новообразование, которое может возникнуть и от повышенного давления...
Дисциплины:
|
из
5.00
|
Заказать работу |
|
|
|
|
Подготовительный период
· Сдвинуть родовый стол
· Под таз родильницы подстелить стерильную пеленку
· Обработать область вокруг разреза кожным антисептиком
· На инструментальном столике приготовить стерильный набор инструментов для восстановления промежности после ее рассечения
В набор инструментов входят:
· Пинцет
· Иглодержатель
· Ножницы
· Круглая игла
· Приготовить 20 граммовый шприц и 0,25% раствор новокаина для местной инфильтрационной анестезии или лидокаин (спрей)
· Приготовить шовный материал (викрил, ай-кол)
· Обработать руки
Алгоритм действия
Восстановление промежности проводится:
· С соблюдением правил асептики и антисептики
· С учетом анатомических особенностей промежности
· Под местной анестезией или лидокаином (спрей)
· Возьмите круглую иглу, вставьте ее в иглодержатель
· Иглодержатель с иглой держите в правой руке, в правую же руку вместе с иглодержателем возьмите нить (длинный конец), а левой рукой возьмите короткий конец нити, вденьте ее, перекинув через носик иглодержателя, в иглу
· Произведите инфильтрационную анестезию 0,25% раствором новокаина, либо используйте лидокаин (спрей)
· Восстановление промежности начинают с верхнего угла раны задней стенки влагалища, накладывая непрерывный шов, и заканчивают у гименального кольца, восстановить заднюю спайку.
· Ушивайте мышцы промежности узловыми швами на расстояние 1 см друг от друга, захватывая «дно» раны, с использованием современного шовного синтетического рассасывающегося материала (викрил, ай-кол)
· Можно использовать другой вариант восстановления промежности-сначала ушиваются мышцы промежности узловыми швами, а уже потом непрерывным швом ушивается задняя стенка влагалища и формируется задняя спайка.
|
|
· На кожу промежности-внутрикожные косметические швы, также с использованием рассасывающегося шовного материала
·
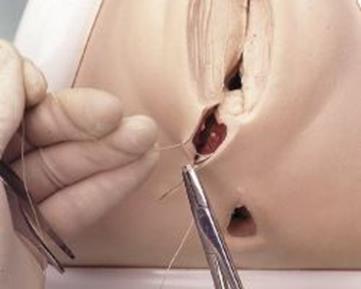 |
Помните! Промежность после рассечения может быть восстановлена по Shute
Восстановление начинают с верхнего угла раны задней стенки влагалища, накладывая непрерывный шов, и заканчивают у гименального кольца. Восстановить заднюю спайку. Затем накладывают швы сверху вниз на расстоянии 1 см друг от друга.
· 1 вкол – в кожу латеральной стороны, отступая 6-7 мм от края разреза, выкол – в просвет раны (рекомендуется захватывать не только подкожную клетчатку, но и часть мышц латеральной стороны до половины раны), затем сменить положение иглы
· 2 вкол – в подкожную клетчатку другой стороны разреза, отступая 6-7 мм от края разреза с широким захватом мышц. Переход на латеральную сторону разреза также с широким захватом мышц и выкол – на латеральной стороне на расстоянии 6-7 мм от края разреза кожи (рядом с 1 вколом в подкожной клетчатке )
· Вновь сменить положение иглы и произвести 3 вкол – рядом с вколом в подкожной клетчатке на медиальной стороне, а выкол – на коже на расстоянии 6-7 мм от медиального края разреза
· Сменить положение иглы в иглодержателе и сделать 4 вкол – сначала на медиальной, затем на латеральной стороне разреза на расстоянии 1-1,5 мм от края разреза кожи. Нити завязать на латеральной стороне. В последний шов необходимо захватить ткани в глубине нижнего угла раны. Благодаря наложению восьмиобразных швов в толще промежности не образуется узлов и все слои приходят в плотное соприкосновение.
· Кроме того, может использоваться методика послойного ушивания раны промежности путем наложения непрерывного шва с использованием синтетического рассасывающегося шовного материала (викрил, ай-кол) на атравматических иглах. Первый вкол делают выше верхнего угла разреза стенки влагалища и непрерывныйшовпродолжают к низу до гименального кольца. Затем шов продолжают в сторону нижнего угла разреза промежности, захватывая мышцы. Края поверхностной фасции соединяют швом, идущим в сторону гименального кольца. Края кожной раны соединяют внутрикожным косметическим швом по направлению от гименального кольца к нижнему углу рассеченной промежности.
|
|
· Швы обработать 5 % раствором йода.
·
 |
Учебная карта №36
«Ушивание разрывов промежности 2 степени»
Студент должен знать:
· Анатомическое строение промежности
· Признаки угрозы разрыва промежности
· Степени разрыва промежности
· Правила ушивания разрывов промежности
Студент должен уметь:
· Подготовить родильницу к осмотру родовых путей
· Подготовить стерильный набор инструментов для осмотра и ушивания разрывов промежности
· Обработать руки
· Проводить осмотр родовых путей
· Диагностировать разрыв промежности и оценивать степень разрыва
· Ушивать разрыв промежности 2 степени
Оснащение:
· Стерильный набор инструментов для осмотра родовых путей
· Стерильный материал
· Шовный материал
· Кожный антисептик для обработки наружных половых органов и рук
· 5% раствор йода
· Стерильные перчатки
· Шприц с иглой
· 0,25% раствор новокаина для инфильтрационной анестезии либо лидокаин (спрей)
Подготовительный период
· Сдвинуть родовый стол
· Под таз родильницы подстелить стерильную пеленку
· Обработать область вокруг разрыва кожным антисептиком
· На инструментальном столике приготовить стерильный набор инструментов для осмотра родовых путей
·
Акушерка должна знать признаки угрозы разрыва промежности:
· Цианоз кожи промежности (сдавление вен)
· Отек промежности (затруднение лимфатического и венозного оттока)
· Бледность кожи промежности (сдавление артерий)
· Истончение промежности, кожа становиться блестящей, появляются трещины
Помните! Ушивание разрыва промежности проводится:
· С соблюдением правил асептики и антисептики
· Под местной инфильтрационной анестезией или лидокаином (спрей)
· С учетом анатомических особенностей
|
|
· С учетом степени разрыва промежности.
В зависимости от глубины повреждения тканей различают 3 степени разрыва промежности:
1 ст. – повреждается задняя спайка, кожа и подкожно-жировая клетчатка
2 ст. – повреждается кожа промежности, задняя стенка влагалища, задняя спайка и мышцы промежности (луковично-пещеристая мышца, поверхностная поперечная мышца промежности, часть глубокой поперечной мышцы и часть леваторов)
3 ст. – бывает неполный и полный разрыв. При неполном разрыве кроме выше перечисленных образований происходит разрыв наружного сфинктера прямой кишки, а при полном разрыве повреждается еще и передняя стенка прямой кишки
Алгоритм действия
· Обнажите рану промежности при помощи зеркал и тщательно изучите характер повреждения
· Произведите инфильтрационную анестезию 0,25% раствором новокаина либо используйте лидокаин (спрей)
· Возьмите круглую иглу, вставьте в иглодержатель, заправьте шовный материал (викрил, ай-кол, кетгут)
· Ушивание разрыва промежности проводите в зависимости от степени повреждения
· Восстановление промежности начинается с верхнего угла раны задней стенки влагалища, накладывая непрерывный шов, и заканчивают у гименального кольца (для ушивания используется синтетический рассасывающийся шовный материал-викрил №2, ай-кол с атравматичной иглой)
· Сформировать заднюю спайку
· Мышцы промежности ушить узловыми швами с использованием синтетического рассасывающегося шовного материала (викрил, ай-кол) на расстоянии 1см друг от друга, захватывая «дно» раны
· Можно использовать другой вариант-сначала ушиваются мышцы промежности, а уже потом непрерывным швом восстанавливается задняя стенка влагалища и формируется задняя спайка
· На кожу-косметические внутрикожные швы с использованием синтетического рассасывающегося шовного материала
· Обработайте швы 5 % раствором йода
· После ушивания промежности мокрое белье из -под женщины и рубашка меняются на сухое и чистое и она укрывается вместе с новорожденным отдельной простыней и одеялом
Помните! Разрыв промежности 2 степени может ушивать акушерка, разрыв 3 степени – только врач.
|
|
Разрыв промежности 2 степени может быть ушит по Shute, либо может быть использована методика послойного ушивания раны промежности путем наложения непрерывного шва с использованием синтетического рассасывающегося шовного материала на атравматичных иглах (технику ушивания см. учебную карту №35)
 |
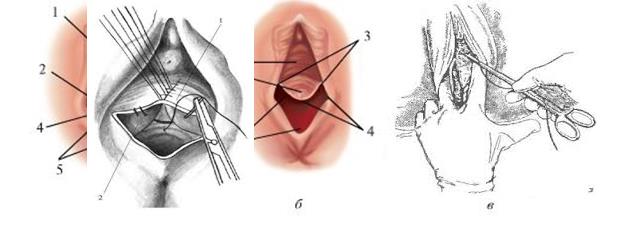
Разрывы промежности I (а), II (б), IV (в) степени: 1 - передняя стенка влагалища; 2 - задняя стенка влагалища; 3 - верхний край разрыва; 4 - задняя спайка; 5 - кожа промежности; 6 - слизистая оболочка прямой кишки; 7 - наружный сфинктер прямой кишки; 8 - задний проход
Ушивание разрыва промежности 2 ст Ушивание задней стенки влагалища
Учебная карта №37
«Первичный осмотр новорожденного. Оценка по шкале Апгар,
Сильвермана»
Студент должен знать:
· Анатомические и физиологические особенности периода новорожденности.
· Цель первичного осмотра ребенка в родильном зале.
· Методы оценки состояния новорожденного.
Студент должен уметь:
· Оценивать состояние новорожденного по шкале Апгар, по шкале Сильвермана.
· Выполнять уход, обследование и наблюдение за новорожденным в родильном зале в соответствии с акушерским протоколом.
Подготовительный период.
После выкладывания новорожденного на живот матери и соблюдения всех правил тепловой защиты провести первичный осмотр без разрыва кожного контакта ребенка и матери.
Основная цель этого осмотра – получить ответы на следующие вопросы:
1. Есть ли врожденные пороки развития, травмы или симптомы заболеваний, требующие немедленного обследования и медицинского вмешательства?
2. Как происходит адаптация новорожденного?
3. Сделать акцент на адекватности поведения ребенка, дыхания, сердцебиения, цвета кожных покровов, мышечного тонуса?
4. Провести оценку ребенка по шкале Апгар на 1 и 5 минутах после рождения.
Алгоритм действия.
В момент рождения ребенка необходимо оценить его состояние.
Признаки нормального состояния новорожденного:
- Дыхание – считается нормальным, если ребенок начал спонтанно дышать в течение 30 секунд после рождения, ЧДД должна быть от 30 до 60 в минуту.
- Сердцебиение – ЧСС более 100 уд/мин. считается приемлемой в момент рождения. Чаще бывает выше (120 уд/мин.).
- Цвет кожных покровов – после установления нормального дыхания цвет кожных покровов должен быть розовым. Допустим умеренный дистальный цианоз конечностей.
- Мышечный тонус – в норме для новорожденного характерна флексорная поза. Допустимым считается умеренное снижение мышечного тонуса в период ранней послеродовой адаптации.
|
|
- Рефлекторная возбудимость – ребенок активен, чихает, кашляет.
Шкала Апгар.
| № |
Признаки
Баллы
Помните!
· Оценка состояния новорожденного проводится по шкале Апгар через 1 минуту после рождения и через 5 минут
· Повторная оценка проводится для уточнения прогноза
· Если через 5 минут повторная оценка выше, прогноз для новорожденного благоприятный
· Оценка по шкале Апгар 8-10 баллов – новорожденный здоров
6-7 баллов – легкая степень асфиксии
4-5 баллов – средняя степень асфиксии
1-3 балла – тяжелая асфиксия
· Если через 5 минут оценка по шкале Апгар менее 7 баллов, то оценку по этой шкале нужно повторять каждые 5 минут (в течение 20 минут), либо пока ребенок не получит оценку 8 баллов 2 раза подряд
· Несмотря на то, что шкала Апгар не используется в качестве основания для принятия решения о начале реанимации, этот критерий может помочь в оценке состояния новорожденного
Шкала Сильвермана.
| № | Клинические признаки | Баллы | ||
| 0 | 1 | 2 | ||
| 1 | Движения грудной клетки | Грудь и живот равномерно участвуют в акте дыхания | Аритмичное, неравномерное дыхание | Парадоксальное дыхание |
| 2 | Втяжение межреберной дуги | нет | Нерезко выражено | Резко выражено |
| 3 | Втяжение грудины | нет | Нерезко выражено | Резко выражено |
| 4 | Положение нижней челюсти | Рот закрыт, нижняя челюсть не западает | Рот закрыт, нижняя челюсть западает | Рот открыт, нижняя челюсть западает |
| 5 | Дыхание | Спокойное, ровное | При аускультации слышен затрудненный вдох | «стонущее» дыхание, слышное на расстоянии |
Помните! Шкала Сильвермана используется:
· Для оценки преждевременно родившихся недоношенных новорожденных
· Для оценки состояния доношенных новорожденных при наличии у них дыхательной недостаточности
Согласно шкале Сильвермана:
· При отсутствии дыхательных расстройств ставится оценка «0» баллов
· При резко выраженном синдроме дыхательных расстройств ставится оценка «10» баллов
У недоношенных детей (до 28 недель) используются дополнительные меры по предупреждению гипотермии:
- Сразу после пересечения пуповины и наложения скобки ребенка обернуть в прозрачный теплосберегающий пакет с прорезью для головы.
- Обсушивание кожи не проводится.
- Ребенка помещают под источник лучистого тепла.
- Для защиты поверхности головки от теплопотери использовать шапочку.
- На этапе транспортировки из родильного зала в ПИТ следует держать пакет герметично закрытым.
Введение сурфактанта через эндотрахеальную трубку проводить для профилактики респираторного дистресс-синдрома:
- Всем недоношенным новорожденным (менее 27 недель).
- Новорожденным на 27 – 29 неделе, матери которых не получали глюкокортикоиды для профилактики РДС.
- Новорожденным в 27 – 29 недель, при необходимости интубации трахеи в родильном зале.
- Новорожденным на 30 – 31 неделе, при необходимости интубации и перевода на ИВЛ при тяжелой асфиксии.
Учебная карта №38
«Алгоритм обследования беременных в женской консультации»
Студент должен знать:
· Алгоритм обследования беременной в женской консультации
· Современные принципы диспансеризации беременных
· Факторы риска акушерской и перинатальной патологии
· Сроки и цель проведения ультразвукового скрининга
Студент должен уметь:
· Выделять факторы риска перинатальной и акушерской патологии
· Составлять прогноз потомства
· Осуществлять обследование и наблюдение беременных в женской
консультации
Оснащение
Оборудование и оснащение женской консультации.
В соответствии с пр. МЗ РФ №572 н от 01. 11. 2012г. «Порядок оказания медицинской помощи по профилю «Акушерство» медицинская помощь женщинам в период беременности включает 2 основных этапа:
- Амбулаторный, осуществляемый врачами акушерами– гинекологами, а в случае их отсутствия при физиологически протекающей беременности врачами общей практики (семейными врачами), медицинскими работниками ФАП.
- Стационарный, осуществляемый в отделении патологии беременности (при акушерских осложнениях)
При физиологическом течение беременности осмотры беременных женщин проводятся:
- Врачом акушером– гинекологом- не менее 7 раз
- Врачом терапевтом – не менее 2 раз
- Врачом стоматологом – не менее 2 раз
- Врачом окулистом, оториноларингологом - не менее 1 раза (не позднее 7 – 10 дней после первичного обращения в женскую консультацию).
- Скрининговое УЗИ проводится 3-кратно при сроках беременности 11-14 недель, 18-21 неделя и 30-34 недели.
- На сроке беременности 11-14 недель беременная направляется на комплексную пренатальную диагностику нарушений развития плода, включающей УЗИ и определение материнских сывороточных маркеров (РАРР-А и ХГЧ) с последующим комплексным расчетом индивидуального риска рождения ребенка с хромосомной патологией.
- На сроке беременности 18-21 недели беременная направляется на УЗИ для исключения поздно манифестирующих врожденных аномалий развития плода.
- На сроке беременности 30-34 недели УЗИ проводится по месту наблюдения беременной.
- При установлении у беременной высокого риска хромосомных нарушений у плода (индивидуальный риск 1/100 и выше) в 1 триместре беременности и (или) выявлении врожденных пороков развития у плода в 1,2,3 триместрах беременности врач акушер – гинеколог направляет ее в медико-генетическую консультацию для подтверждения пренатального диагноза с использованием инвазивных методов обследования.
- В случае постановки диагноза хромосомных нарушений и врожденных пороков развития у плода с неблагоприятным прогнозом для жизни и здоровья ребенка после рождения прерывание беременности по медицинским показаниям проводится независимо от срока беременности по решению перинатального консилиума врачей после получения информированного добровольного согласия беременной женщины.
- С целью искусственного прерывания беременности по медицинским показаниям на сроке до 22 недель беременная направляется в гинекологическое отделение, в 22 недели и более прерывание проводится в условиях обсервации родильного дома.
Основной задачей диспансерного наблюдения женщин в период беременности является предупреждение и ранняя диагностика возможных осложнений беременности, родов, послеродового периода и патологии новорожденных.
- При постановке беременной на учет врачом акушером-гинекологом до 11-12 недель делается заключение о возможности вынашивания беременности.
- Окончательное заключение о возможности вынашивания беременности с учетом состояния беременной и плода делается врачом акушером-гинекологом до 22 недель беременности.
- При наличии показаний беременным предлагается долечивание и реабилитация в санатарно-курортных организациях с учетом профиля заболевания.
- Врачи ж/к осуществляют плановое направление беременной в стационар на родоразрешение с учетом степени риска возникновения осложнений в родах.
- В дневной стационар направляются беременные, нуждающиеся в ежедневном наблюдении, но не требующие круглосуточного наблюдения и лечения, а также для продолжения лечения после пребывания в круглосуточном стационаре. Рекомендуемая длительность пребывания в дневном стационаре составляет 4-6 часов в сутки.
- В случае преждевременных родов в 22 недели и более направляется в акушерский стационар, имеющий отделение реанимации и интенсивной терапии для новорожденных.
- На сроке беременности 35-36 недель(с учетом течения беременности по триместрам, оценки риска осложнений беременности, на основании результатов исследований) формируется полный клинический диагноз и определяется место планового родоразрешения. Вопрос о необходимости направления в р/д до родов решается индивидуально.
В перинатальный центр направляются беременные:
- С экстрагенитальными заболеваниями для определения акушерской тактики и дальнейшего наблюдения.
- С отягощенным акушерским анамнезом (возраст до 18 лет, 1 беременность более 35 лет, невынашивание, бесплодие, рубец на матке, преэклампсия, эклампсия, акушерские кровотечения и др.).
- С акушерскими осложнениями (ранний токсикоз с метаболическими нарушениями, угроза прерывания беременности, анатомически узкий таз, Rh-конфликт, анемия, неправильное положение плода, патология плаценты, ХФПН, многоводие, многоплодие, ВУИ плода, наличие опухоли матки и придатков).
- С выявленной патологией развития плода для определения акушерской тактики и места родоразрешения.
Алгоритм обследования беременной в женской консультации:
 Первое посещение
Первое посещение
Подробный анамнез
 |
Общий медицинский и акушерский осмотр
 |  | ||
 Рутинное Осмотр Выписка из Осмотр окулистом,
Рутинное Осмотр Выписка из Осмотр окулистом,
лабораторное терапевтом амбулаторной оториноларингологом,





 обследование карта стоматологом
обследование карта стоматологом
Наблюдение Дополнительное диагностическое
 по показаниям обследование и консультирование
по показаниям обследование и консультирование
 |
 Ультразвуковой скрининг (11-14 недель)
Ультразвуковой скрининг (11-14 недель)
 Второй акушерский осмотр
Второй акушерский осмотр
1 скрининг на принадлежность к
группе динамического наблюдения
 Группы здоровых Рутинное Группа Индивидуальный Решение
Группы здоровых Рутинное Группа Индивидуальный Решение

 и практически здоровых наблюдение риска план наблюдения вопроса
и практически здоровых наблюдение риска план наблюдения вопроса


 (Д1+Д2) о сохранении
(Д1+Д2) о сохранении
Гравидограмма беременности
 |
2 ультразвуковой
скрининг (18-21 недель)
2 скрининг на
принадлежность Госпитализация Консультация
к группе динами- во время бере- терапевта
ческого наблюдения менности по
(28-32 недели) показаниям
Тест шевеления
плода с 28 недель
3 ультразвуковой
скрининг (30-34 недель)
3 скрининг на принадлежность
к группе динамического
наблюдения (34-36 недель)
 |  | ||
 Направление на роды Дородовая Направление на роды
Направление на роды Дородовая Направление на роды
в родильный дом госпитализация в специализированный
общего типа по показаниям родильный дом (перинатальный центр)
Учебная карта №39
«Оценка вероятных признаков беременности»
Студент должен знать:
· Анатомию и физиологию половых органов
· Признаки беременности
· Методы диагностики ранних сроков беременности
Студент должен уметь:
· Обработать наружные половые органы
· Обработать руки
· Диагностировать беременность, определять ее срок
· Проводить осмотр шейки матки с помощью влагалищных зеркал
· Проводить влагалищное и бимануальное исследование беременной
· Оценивать вероятные признаки беременности
Оснащение:
· Гинекологическое кресло
· Влагалищные зеркала
· Корнцанг
· Стерильные перчатки
· Стерильный материал
· Кожный антисептик для обработки рук и наружных половых органов
Подготовительный период
· Уложить женщину на гинекологическое кресло
· Обработать наружные половые органы
· Обработать руки одним из методов
· Надеть стерильные перчатки
Алгоритм действия.
Выявление вероятных признаков беременности проводится путем:
· Опроса
· Осмотра наружных половых органов
· Исследования при помощи влагалищных зеркал
· Влагалищного и бимануального исследования
Помните! Исследование беременной проводится с соблюдением правил асептики и антисептики, соблюдая последовательность
Осмотр наружных половых органов женщины:
· Обратите внимание на развитие и строение наружных половых органов, тип оволосения, состояние промежности и анальной области, зону проекции бартолиновых желез
·
 |
Осмотр с помощью влагалищных зеркал.
· После осмотра наружных половых органов и слизистой оболочки входа во влагалище приступайте к исследованию при помощи влагалищных зеркал. Данный метод исследования позволяет выявить цианоз шейки матки и слизистой оболочки влагалища (вероятный признак беременности), а также заболевания шейки матки и влагалища (воспаление, эрозия, полип, рак)
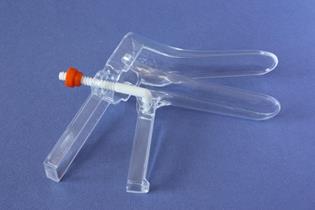
Помните! Для исследования можно пользоваться двухстворчатым зеркалом Куско или ложкообразным зеркалом (см. рис)
· Пальцами левой руки разведите половые губы, а правой рукой вводите во влагалище зеркало Куско (вводится в сомкнутом виде), затем раскройте створки и шейка матки становится доступной для осмотра
·
 |
Обследование с помощью ложкообразных зеркал: (см. рис)
· Пальцами левой руки разведите половые губы, а правой рукой введите ложкообразное зеркало по задней стенке влагалища, слегка надавливая на промежность
· Оттянув ложкообразное зеркало кзади, во влагалище введите по передней стенке подъемник, которым поднимают переднюю стенку влагалища
·
 |
Влагалищное исследование:
· Пальцами левой руки разведите половые губы
· Во влагалище введите кончик среднего пальца правой руки и оттяните заднюю стенку влагалища книзу, введите во влагалище второй указательный палец, большой палец отведите кверху, а 4 и 5 – прижмите к ладони, тыльная сторона их упирается в промежность (см. рис)
При влагалищном исследовании оценивается: ёмкость, растяжимость и складчатость влагалища, состояние мышц тазового дна, форма, консистенция, длина шейки матки, состояние наружного зева (закрыт, пропускает кончик пальца), влагалищные своды (выраженность, болезненность, консистенция)
Приступайте к бимануальному исследованию
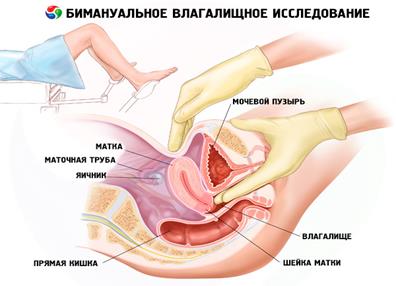
Бимануальное исследование:
· Пальцы, введенные во влагалище, перевести в передний свод, шейку матки слегка оттяните назад
· Пальцами левой руки бережно надавливайте на переднюю брюшную стенку по направлению к полости малого таза, навстречу пальцам правой руки, находящимися в переднем своде
· Сближая пальцы обеих исследующих рук, найдите тело матки и оцените ее величину, форму, положение, консистенцию
· Закончив пальпацию матки, приступайте к исследованию придатков матки
· Пальцы внутренней и наружной рук постепенно перемещайте от углов матки к боковым стенкам таза. В норме придатки не определяются
· Исследуйте внутреннюю поверхность таза – внутреннюю поверхность крестцовой впадины, боковых стенок таза, нет ли экзостозов (костных выступов), достигается ли крестцовый мыс, измеряют диагональную конъюгату
· Оцените характер выделений из половых путей
 |
Помните! О наличии беременности свидетельствуют следующие признаки
· Увеличение матки, заметно уже на 5-6 неделе беременности, матка вначале увеличивается в переднезаднем размере (становится шарообразной), позднее увеличивается и поперечный ее размер
· Признак Горвица-Гегара
Консистенция беременной матки мягкая, наиболее выражено размягчение в области перешейка. Пальцы обеих рук при бимануальном исследовании встречаются в области перешейка без сопротивления
· Признак Снегирева
Для беременности характерна легкая изменяемость консистенции матки. Размягченная беременная матка во время бимануального исследования под влиянием механического раздражения уплотняется, после прекращения раздражения матка вновь приобретает мягкую консистенцию
· Признак Губарева-Гауса
Легкая смещаемость шейки матки в ранние сроки беременности связана с размягчением перешейка
· Признак Гентера
В ранние сроки беременности возникает усиленный перегиб матки кпереди в результате размягчения перешейка, а также гребневидное утолщение (выступ) на передней поверхности матки по средней линии
· Признак Пискачека
 |
А-признак Горвица - Гегара; б – признак Гентера; в – Признак Пескачека
Учебная карта №40
«Оценка биологической готовности к родам по
Шеечному тесту»
Студент должен знать:
· Показатели биологической готовности к родам
· Основные параметры «зрелости» шейки матки.
· Оценку «зрелости» шейки матки по балльной шкале.
Студент должен уметь:
· Обработать наружные половые органы
· Обработать руки
· Провести влагалищное исследование беременных и рожениц
· Оценить биологическую готовность к родам по шеечному тесту
Оснащение:
· Гинекологическое кресло
· Корнцанг
· Стерильный материал
· Кожный антисептик для обработки рук и наружных половых органов
· Стерильные перчатки
Подготовительный период
Из всех показателей биологической готовности к родам наиболее информативным является шеечный тест.
«Зрелость» шейки матки может быть определена при влагалищном исследовании. В течение беременности шейка матки сохранена, длиной 3 – 4 см, цервикальный канал закрыт. По мере приближения срока родов в шейке матки происходят морфологические изменения коллагена и эластина, размягчение соединительной ткани. За счет этого шейка матки «созревает»; становится мягкой, растяжимой, укорачивается до 1,5 – 2 см, канал ее становится проходимым для 1 – 2 пальцев на всем протяжении, меняется соотношение длины влагалищной ее части и длины цервикального канала. После созревания шейка матки располагается в центре малого таза. На основании данных, полученных с помощью влагалищного исследования, можно провести оценку «зрелости» шейки матки по балльной шкале Бишопа. Каждый признак оценивается от 0 до 2 баллов. Суммарная оценка отражает степень «зрелости» шейки матки:
- при оценке 0 – 2 балла – шейка «незрелая»;
- при оценке 3 – 4 балла – «недостаточно зрелая»;
- при оценке 5 – 8 балл
|
|
|

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰)...

Типы оградительных сооружений в морском порту: По расположению оградительных сооружений в плане различают волноломы, обе оконечности...

Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций...

История создания датчика движения: Первый прибор для обнаружения движения был изобретен немецким физиком Генрихом Герцем...
© cyberpedia.su 2017-2024 - Не является автором материалов. Исключительное право сохранено за автором текста.
Если вы не хотите, чтобы данный материал был у нас на сайте, перейдите по ссылке: Нарушение авторских прав. Мы поможем в написании вашей работы!