Ранения грудной стенки и органов грудной полости могут быть проникающими и непроникающими в зависимости от повреждающего фактора: ножевые ранения, огнестрельные, осколочные и др.
При поверхностных непроникающих ранениях техника первичной хирургической обработки ран заключается в следующем: после обработки операционного поля проводится ревизия раны, иссечение краев, удаление нежизненноспособных тканей, рассечение раны, если имеются углы и «закоулки» гемостаз и повторная ревизия раны, туалет и послойные швы на рану.
При проникающих ранениях первичная хирургическая обработка проводится в таком же порядке, но имеет свои особенности.
Если при первичном осмотре и ревизии раны на грудной стенке выявлено, что рана проникает в грудную полость, то после гемостаза и удаления нежизнеспособных тканей необходимо расширить рану.
Эту операцию необходимо проводить под общим обезболиванием, ибо могут быть ранения легких или других органов грудной клетки. После расширения раны и торакотомии необходимо произвести ревизию органов грудной полости: ушить рану на легких, перикарде, диафрагме и т.д.
Ушивание раны на грудной стенке провести тщательно, необходимо приблизить друг к другу соседние ребра, ушить межреберные мышцы, создать герметичность и наложить послойные швы на рану, оставить дренажную трубку в плевральной полости, сделав торакоцентез.
3.2. Хирургическая анатомия и оперативная хирургия органов грудной полости
3.2.1. Хирургическая анатомия органов грудной полости.
Плевра – это прозрачная серозная оболочка. Различают париетальную (пристеночную) и висцеральную плевру. Париетальная плевра выстилает грудную стенку с внутренней поверхности, переходя на диафрагму. В области средостения она переходит на корни легких и покрывает всю поверхность легких, плотно срастаясь с ними.
Плевральная полость – это щелевидное пространство между висцеральной и париетальной плеврой, т.е. между грудной стенкой, покрытой плеврой, и поверхностями легких. В норме она содержит около 3-5 мл прозрачной серозной жидкости. При воспалительных процессах самой плевры (плеврит) или легких (абсцессах, гангрены) в полостях происходит скопление патологической жидкости: экссудат, гной, фибрин (пиоторакс) и т.д. При травматических повреждениях грудной стенки и легких в плевральных полостях возможно скопление крови (гемоторакс) и воздуха (пневмоторакс). Эти тяжелые осложнения требуют экстренной хирургической помощи.
Плевральная полость имеет углубления (синусы), которые образуются при переходе париетальной плевры с грудной стенки на поверхность диафрагмы и средостения. Различают реберно-диафрагмальный, реберно-медиастинальный, диафрагмально-медиастинальный синусы. В этих синусах скапливается патологическая жидкость (экссудат, гной, кровь и т.д.).
Трахеобронхиальная система, р асположена на границе переднего и заднего средостения.
Трахея является продолжением гортани, она подвешена связками к перстневидному хрящу гортани. Трахея состоит из 15-20 хрящевых полуколец, соединенных между собой гладкой мускулатурой, кзади полукольца соединены соединительно-тканной перепонкой, где располагается передняя стенка пищевода. Между трахеей и пищеводом образуется желоб, Длина трахеи от 8 до 15 см. Слизистая оболочка трахеи покрыта цилиндрическим мерцательным эпителием, имеет множество слизистых желез. Трахея на уровне IV-VI грудных позвонков делиться на два главных бронха. Правый бронх отклоняется от средней линии меньше, чем левый. Инородные тела при аспирации обычно попадают в правый бронх. Правый главный бронх значительно шире (2 см), чем левый (1,2) см, он является как бы продолжением трахеи, делится на 3 долевых бронха, соответственно 3 долям легкого: верхний, средний и нижний. Левый бронх отходит под острым углом, делится на 2 долевых бронха: верхний и нижний. Долевые бронхи в дальнейшем делятся на сегментарные бронхи и т.д.
Легкие.
Различают правое и левое легкое. В правом легком три, а в левом две доли. Различают по 10 сегментов в каждом легком (рис.5). Легкие имеют форму конуса: различают основание (прилегающее к диафрагме), верхушку, боковую (реберную поверхность, медиальную средостенную) поверхность.
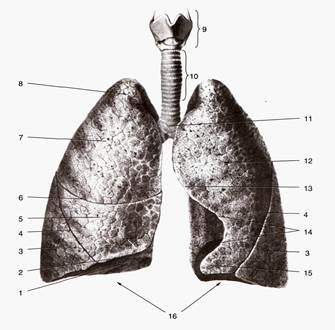
Рис.5. Легкие:
1 — диафрагмальная поверхность легкого; 2 — нижний край лёгкого; 3 — нижняя доля лёгкого; 4 — косая щель; 5 — средняя доля лёгкого; 6 — горизонтальная щель; 7 — верхняя доля лёгкого; 8 — верхушка лёгкого; 9 — гортань; 10 — трахея; 11 — бифуркация трахеи;
12 — рёберная поверхность лёгкого; 13 — передний край лёгкого; 14 — сердечная вырезка; 15 — язычок левого лёгкого; 16 — основание лёгкого.
На средостенной поверхности легких имеется углубление - ворота легких, куда входят главный бронх, легочная артерия и выходят легочные вены. Комплекс указанных органов носит название - корень легких. Легкие покрыты висцеральной плеврой, которая входит во все щели и борозды легких (рис.6).
Кровообращение в легких.
В легкие кровь поступает по легочной артерии (легочный ствол выходит из правого желудочка). После обогащения кислородом кровь выходит из легких по 4 легочным венам и впадает в левое предсердие.
Кровоснабжение самих легких (ткани легких и бронхов) осуществляется бронхиальными артериями, которые отходят от грудной части аорты в количестве 2-6, располагаются по стенкам главных бронхов.

Рис. 6. Медиальные поверхности правого (а) и левого (б) лёгких.
1 — нижний край лёгкого; 2 — диафрагмальная поверхность; 3 — косая щель; 4 — средняя доля лёгкого; 5 — сердечное вдавление; 6 — горизонтальная щель; 7 — передний край лёгкого; 8 — бронхолёгочные лимфатические узлы; 9 — верхняя доля лёгкого; 10 — верхушка лёгкого; 11 — главный бронх; 12 — лёгочная артерия; 13 — лёгочные вены; 14 — ворота лёгкого; 15 — нижняя доля лёгкого; 16 — медиастинальная часть медиальной поверхности; 17 — лёгочная связка; 18 — основание лёгкого; 19 — позвоночная часть медиальной поверхности; 20 — сердечная вырезка; 21 — язычок левого лёгкого.
Лимфатическая система легких представлена поверхностными лимфатическими сосудами плевры и глубокими внутрилегочными сосудами, которые составляют густую сеть анастомозов.
Лимфатические узлы представлены внутрилегочными прикорневыми и медиастинальными лимфатическими узлами.
Иннервация легких. Парасимпатическая иннервация осуществляется ветвями блуждающего нерва (Х пара). Симпатическая иннервация – ветвями спинномозговых нервов (С2-С3, ThI-Th6), частично диафрагмальными нервами.








