Кисты и свищи поджелудочной железы (ПЖ).
Острый панкреатит – панкреатопатия Бесс описал в 1869 году.
Даже если больной не перенес острого деструктивного панкреатита, он может страдать хроническим панкреатитом.
ЭТИОЛОГИЯ
1). 2/3 – 75% - случаев хронического панкреатита развивается в результате осложнения ЖКБ – холедохолитиаз, стриктуры БДС.
Происходит развитие внутрипротоковой гипертензии и заброс желчи в ГПП (главный панкреатический проток) + добавочный проток (если есть)→ передается на дуктоацинарные связи→ воспаление ПЖ.
2). В 1977 году Уоррен доказал, что если в течение длительного времени употреблять алкоголь, то в ПЖ развиваются морфологические изменения сходные с таковыми при хроническом панкреатите.
Алкоголь воздействует на секрецию HCl, дуоденальную секрецию и панкреатическую.
Вырабатываются: секретин, панкреозимин, стимулирующие секрецию ПЖ→ происходит активация фосфолипазы А, тканевых фосфолипаз (липазная стадия), амилазы, трипсиноген→трипсин (трипсиновая).
На БДС оказывает морфиноподобный эффек→ спазм сфинктера Одди, увеличение давления в ЖВП и ГПП (ДПП), снижение объема желчи поступающего в дуоденум → далее как описано выше – аутолиз железы собственными ферментами (острые проявления заболевания).Секрет становится более густым (↑белки), токсическое действие на клетки протоковой системы – вплоть до деформации протоков.
3). Травмы ПЖ:
-интраоперационные→ Острый панкреатит→ Хронический панкреатит.
-прямая: колото-резаные ранения.
-тупые: ушиб.
4). ЯБЖ и 12ПК. При язве происходит гиперсекреция HCl, которая активирует выработку секретина, панкреозимина→ стимуляция панкреатической секреции (активация ферментов ПЖ).
5). Дуденостаз (ХНДП)- хроническая непроходимость 12ПК. В области связки Трейца – кишка образует острый угол – при ХНДП нарушается эвакуация химуса – химус попадает в Вирсунгов проток или в холедох→ активация ферментов ПЖ.
6). Прочие факторы:
-нарушения функции ПЖ – гиперпаратиреоидизм - ↑ СаI2→ трипсиноген→ трипсин→ стимуляция ПЖ →хронический или острый панкреатит.
- нарушения белково-углеводно-жирового обмена.
- гормональная терапия (длительная) – стероидный панкреатит-диабет.
7). Ангиогенные нарушения системной гемодинамики→ гипоксия.
8). Контактно-пенетрирующие язвы желудка.
ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
- Разрастание соединительно-тканных структур→ замещение ими ацинарной ткани → уменьшение объема функциональных клеток.
- Нарушение нормальной структуры выводных протоков – Вирсунгов, Санториниев – развитие стриктур, кальциноз, расширение протоковой системы до 15-20 мм.
- Кальциноз как в протоках так и в тканях: образование мелких кист вокруг кальцинатов → формирование больших кист→ еще большее нарушение оттока.
Морфологически железа увеличивается в размерах. Гистологически: уменьшение инкреторного аппарата в островках Лангерганса.
Выделяют 4 основные клинико-морфологические формы:
- Хронический индуративный панкреатит.
- Хронический псевдокистозный панкреатит.
- Хронический псевдотуморозный панкреатит.
- Хронический калькулезный панкреатит.
КЛИНИКА
- Боль с иррадиацией в правый, в левый бок, спину, усиливаются при приеме (как при остром панкреатите, во время обострения хронического).
- Ощущение гиперестезии.
Болевые точки:
- точка Дежардена - на 10 см выше пупка, по ходу правой прямой мышцы живота.
- точка Кача-Губергрица (наружный край левой прямой мышцы живота, на 4-6 см выше пупка).
- точка Маллет-Ги (ниже левой реберной дуги, по прямой мышце живота).
- точка Мейо-Робсона
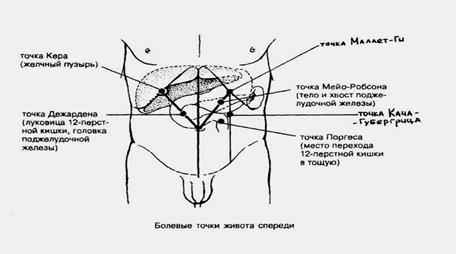
3. У 25 % больных при пальпации живота по Гротту - положение, стоя, с наклоном вперед на 45◦, можно пропальпировать болезненную ПЖ (поперечная болезненность Керте).
4. Расстройства пищеварения – больные зачастую отказываются от пищи, т.к. прием пищи вызывает боль. Расстройство стула – профузный понос чередующийся с запорами, кал сероватого цвета, плохо смывается из-за избыточного содержания мышечных волокон и жира – креато- и стеаторея→ (6-10%) у больных возникает экзокринная недостаточность ПЖ.
5. Синдром билиарной гипертензии – с-м Курвуазье – безболезненный, увеличенный ЖП из-за нарушение эвакуации желчи (признаки механической желтухи при билиарном происхождении панкреатита) – невысокие цифры билирубина – преходящая желтуха.
6. Симптомы в случае обострения – в пользу острых проявлений: с-м Керте, Мерфи, Мейо-Робсона, Пикарского – это свидетельствует о холецистопанкреатите.
Цветные симптомы появляются только при геморрагическом панкреонекрозе вследствие активации калекреин-кининовой системы.
ДИАГНОСТИКА
Внешне-секреторная функция: α-амилаза, липаза крови, трипсин.
Панкреозиминовый тест с 3-х канальным зондом:
1 – канал – содержимое желудка
2 – канал – содержимое 12ПК
3 – канал – секрет из ПЖ, определяют дебит и содержание бикарбонатов.
При хроническом панкреатите:
-↓ V секрета (N=184 мл /ч)
-↓ бикарбонатов (N= 85 ммоль/л)
Определение переваривающей способности ПЖ – тест Шмидта:
-Дают больному: Б-105 гр, Ж-135 гр, У- 180 гр.
-Копрологическое исследование: - креаторея, - стеаторея.
Определение инкреторной функции ПЖ: сахарная нагрузка на тощак – проба Штаубе-Трауготта:
-натощак 50 гр сахара.
-наблюдение подъема сахарной кривой, если выше 11.2 ммоль/л, то можно говорить о скрытой инсулярной недостаточности.
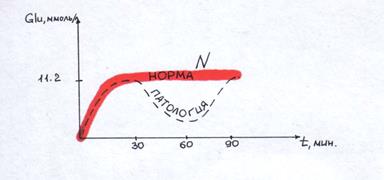 - если через 90 минут еще один подъем, то можно говорить об инкреторной недостаточности, если плато то N. (см рисунок).
- если через 90 минут еще один подъем, то можно говорить об инкреторной недостаточности, если плато то N. (см рисунок).
УЗИ – выясняем состояние паренхимы ПЖ: анэхогенные участки изменения ткани, кисты, конкременты, гипертензия, расширение протоков.
Rö-скопия желудка – выявление дефектов наполнения на задней стенке желудка (псевдоопухоль), при отдавливании задней стенки желудка ПЖ-ой – с-м Кейза.
Симптом кулис – отдавливание контура 12ПК увеличенной головкой ПЖ.
Симптом Фростберга – вдавление в виде: ﻉ
в области БДС – отдавливается внутренний контур 12ПК.
Дуоденография: в/м 1 мл 1% р-ра метацина – гипотония, релаксирована, при тугом её наполнении:
- расширение контуров по большому и малому радиусам
- вдавление или дефект наполнения по медиальному контуру кишки
- дивертикулы 12ПК
- нарушение эвакуации при дуоденостазе
ЧЧПХ – чрезкожно-черезпеченочная холангиография.
ЭРХПГ – можно выявить изменения БДС.
Фистулография – клинические проявления ПХЭС – оставленный конкремент в БДС – с-м обтекания.
Ангиография: - мезентерикография; - целиакография – обеднение сосудистого рисунка ПЖ.
ФГДС с осмотром БДС – смотриместь ли поступление желчи.
Радиоизотопный метод – архаичный – представляет собой исторический интерес, проводился с радиоактивным йодом, селеном.
ЯМР и КТ – с введением в/в водорастворимых контрастов.
ЛЕЧЕНИЕ
В фазу ремиссии – профилактическое лечение направленное против обострений.
Степени обострения:
1 степень – обострения 1-2 раза в год
2 степень – обострения еженедельно
3 степень – обострение после каждого приема пищи + сахарный диабет.
Диета + заместительная терапия + спазмолитики + фестал, мексаза, панкреатин, мезим, креон.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
- операции на желчном пузыре и ЖВП:
- ХЦ-эктомия
- холедохолитотомия
- ликвидация стриктур БДС – ЭПСТ (эндоскопическая папилло-сфинктеротомия), ТПСТ (трансдуоденальная папилло-сфинктеротомия)
2. Корпорокаудалная резекция ПЖ с наложением билиодигестивных анастомозов (по Финстереру, по Виноградову):
- холедохо-дуодено-анастомоз
- гепатико-еюно-дуодено-анастомоз
-холедохо-еюно-анастомоз на изолированной по Ру кишке.
-холедохо-еюно-анастомоз на петле с Брауновским энтеро-энтеро-анастомозом.
3 ПДР –панкреатодуоденорезекция –
- резекция головки ПЖ + холедох + желудок + дуоденоэктомия + наложение анастомозов:
-гастро-энтеро-анастомоз
-холедохо-энтеро-анастомоз
-панкреато-энтеро-анастомоз
КИСТЫ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
20% истинные кисты – содержат панкреатический сок.
80% ложные кисты – нет эпителиальной выстилки, содержат тканевой детрит, или геморрагическое содержимое, или гной.
КЛАССИФИКАЦИЯ
- Врожденная кистозно-фиброзная дегенерация Дандштайнера-Фанкони-Андерса + дыхательная недостаточность.
- Приобретенные: - ретенционные
- травматические
- паразитарные
- пролиферативные: цистаденома, цистаденокарцинома→ малигнизация.
КЛИНИКА
Различают 3 периода: 1. бессимптомный
2. симптомный
3. период осложнений
В 1 период клиники нет.
Во 2 периоде возникает симптоматика со стороны рядом расположенных органов и тканей (см. с-м Кейза), непроходимость 12ПК, толстокишечная непроходимость, изменения со стороны системы желчевыведения, ферментативная недостаточность. Если имеет место нагноение кисты, то признаки воспаления. Так как 80% ложные кисты, постнекротические кисты – выделяют стадии их образования по Карагюляну:
1 - стадия – до 1.5 месяцев, лечение их консервативное. Патоморфологически в кисте: секвестры, гной, грануляционная ткань. Лечение: антибиотики, сандостатин, 5-фторурацил, октриотид.
2 – стадия – до 3 месяцев, патоморфологически в кисте: тонкие нити фибрина, грануляционная ткань. Лечение консервативное.
3 – стадия – с 3-х месяцев до года. Патоморфологически в кисте: уплотнение кисты, ограничивается капсулой. В эту стадию лечение хирургическое.
4 – стадия - >1 года, хирургическое лечение абсолютно показано т.к. есть опасность развития цистаденомы, цистаденокарциномы с безудержным метастазированием.
ОСЛОЖНЕНИЯ
Связанные с самой кистой:
- аррозивное кровотечение
- малигнизация
- нагноение
-перфорация
Со стороны других органов:
- непроходимость 12ПК
- обтурационная желтуха
- сегментарная портальная гипертензия, при вовлечении в процесс корпорокаудального отдела ПЖ.
Послеоперационные осложнения:
- панкреатические свищи
- аррозивные кровотечения: селезеночная вена, верхняя брыжеечная вена
- регургитационный холангит
- перитонит
ЛЕЧЕНИЕ
Хирургическое:
- наружное дренирование кисты при наличии в ней – секвестров, детрита, гноя, грануляционной ткани, некротических масс.
- внутреннее дренирование кисты (если нет вышеперечисленного содержимого кисты):
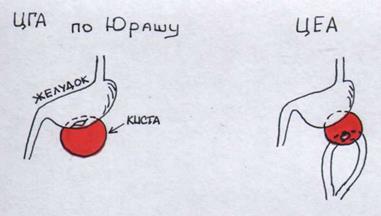
- цисто-гастро-анастомоз по Юрашу: панкреатический сок поступает из кисты в желудок.
- цисто-еюно-анастомоз – У-образный на отключенной кишке по Ру, диаметр анастомоза должен быть не менее 5 см, выполняется если киста связана с главным панкреатическим протоком, есть светлый, слегка опалесцирующий панкреатический сок.
3. цистэктомия + панкреато-еюно-анастомоз по Пьюстоу.
4. Малоинвазивные вмешательства – металлический буж на 5-6 дней в области желудка→ некроз задней стенки желудка→ гастро-цисто-анастомоз.
СВИЩИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Классификация:
По этиологии:
-посттравматические
-постнекротические
-послеоперационные
По типу отделяемого:
-слизистые
-гнойные
-«чистые» с выделением панкреатического сока
По сложности хода свища:
-простые
-сложные
По сообщению:
-наружные (в брюшную стенку)
-внутренние (открытые в желудок, 12ПК, ободочную кишку)
По количеству:
-изолированные
-сочетанные
-комбинированные
КЛИНИКА
С минимальной клиникой – гнойные осложнения кожи – пиодермиты, мацерации.
С выраженной клиникой: диспротеинемия, гипопротеинемия, нарушения водно-электролитного обмена (К+, Cl+), эксикоз.
ЛЕЧЕНИЕ
-консервативное
-оперативное
Консервативное: а/б-терапия, санация свища. Пломбировочная терапия – быстротвердеющие смолы на основе цианкрилатов – КЛ-3, МК-8, ЭМИНИЛ-3М, РАБРОМ. Вводят в наружный свищевой ход под давлением и Rö-контролем с контрастом – ликвидация свищевого хода.
Если есть связь свищевого хода с главным панкреатическим протоком – только хирургическое лечение.
Хирургическое:
1. Иссечение свищевого хода – трудновыполнимо – сначала прокрашиваем индигокармином, метиленовым синим – прокрашенные ткани иссекаем.
2. Продольная ПЕС (панкреато-еюно-стомия) по Пьюстоу.
Лекция № 11. 22.03.2005.
Тарасенко В.С.
Тема: Тиреотоксический зоб (ТТЗ).
Больные с тиреотоксикозом (ТТ) подвергаются оперативному лечению, но не зависимо от стадии увеличения ЩЖ – только в эутиреоидном состоянии. Допустимо оперативное вмешательство при I стадии ТТ (пульс не более 100’, уравновешенная нервно-психическая сфера, прибавка в весе, основной обмен не более 30%)→ необходимо стабилизировать ТТ или подвергнуть его инволюции.
СТАДИИ ТТЗ (по Милку)
- Невротическая
- Нейрогормональная
- Висцеропатическая
- Дистрофическая (кахектическая)
Если при ТТ 4ст. есть почечная, сердечная (II-III cт.), печеночная недостаточность, асцит, то таких больных оперировать поздно, проводят симптоматическое лечение.
ПОКАЗАНИЯ К ХИРУРГИЧЕСКОМУ ЛЕЧЕНИЮ ТТ:
- Средняя и тяжелые формы ТТ у лиц молодого и среднего возраста, у которых в течение 4-6 месяцев консервативное лечение было неэффективно.
- ТТ детского возраста.
- У лиц старческого возраста чаще из-за сопутствующих заболеваний, при неэффективности радиоизотопной терапии.
- Беременные – при условии, что хирургическое лечение не повредит вынашиванию беременности.Опасность развития тиреотоксикоза у матери → тератогенное действие на плод, возникновение уродств.
- Острые формы ТТ - спорадический зоб – при неэффективности консервативного лечения в течение 6 месяцев.
Абсолютные показания:
- Узловые формы зоба (горячие, холодные узлы) – должны лечиться только хирургически т.к. есть опасность малигнизации.
- Ретростернальные формы ТТЗ – загрудинные – опасность заключается в возможности его метаплазии с развитием рака.
- ТТ с проявлениями СН (висцеропатическая стадия) + СД – необходимо перевести в эутиреоидное состояние, либо допустимо I стадия ТТ.
ПРОТИВОПОКАЗАНИЯ:
IV стадия по Милку - Дистрофическая (кахектическая), происходит нарушение функции всех органов и систем.
ОСЛОЖНЕНИЯ возможные во время проведения хирургического лечения.
- Воздушная эмболия (1%) – в венах плечевого пояса отсутствует клапанный аппарат – v. imma (в 4 фасции) – пересечение вены - феномен засасывания воздуха→ правый отдел ♥→ легочная артерия→ асфиксия, цианоз лица и верхней половины туловища→ неотложные реанимационные мероприятия: ИВЛ, прямой или непрямой массаж сердца, пункция ПЖ – отсасывание воздуха→ отделение реанимации или палата интенсивной терапии.
- Кровотечение:
- капиллярное
-артериальное
-венозное – САМОЕ ОПАСНОЕ – так как сосуд не виден, и кровь заливает всю рану, здесь главное «не потеряться», Денерви по этому поводу говорил: «Где хирург теряет голову, там пациент расплачивается жизнью», поэтому технично-методично начинаем прошивать по участкам ткань железы Z-образными швами.
Операция под местной анестезией – инфильтрация новокаином, обеспечивает хорошую компрессию – сдавливает вену, но через 10-12 часов возможно появление вторичного кровотечения → экзальтированная реакция на кровотечение: сдавление передней поверхности шеи→ снижение поступления воздуха на вдохе→ асфиксия.
Операция на зобно-измененной ЩЖ.
Препараты йода – при их действии происходит – гиперваскуляризация ткани ЩЖ→ разрастание соединительной ткани, включение до этого неактивных А-В-коллатералей.
По методике Плюммера: за неделю до операции дают препараты йода, затем за 3 дня до операции по поводу ТТЗ назначают гормональную терапию преднизолоном 90 мг/сут + в течение 3 дней после операции.
Вторичные кровотечения со сдавлением шеи и нарастающей гематомой: устанавливаем источник кровотечения, останавливаем, промываем, накладываем швы.
- Повреждение гортанного и возвратного нервов.
Повреждение гортанного нерва: при приеме жидкой пищи возникает поперхивание.
Повреждение возвратного нерва: осиплость голоса, беспокойство больного. Топография возвратного нерва: проходит в бороздке по боковой поверхности трахеи, позади капсулы щитовидной железы, иногда может проходить под капсулой в ткани ЩЖ (при этом повреждение его наиболее вероятно) → поэтому во время операции заднюю поверхность капсулы иссекать нельзя, её мы оставляем.
Операция проводится по местной анестезией для поддержания речевого контакта с больным (просить произнести: «33»), оцениваем состояние возвратного нерва и продолжаем операцию – субтотальная резекция ЩЖ.
При двустороннем повреждении, резкое нарушение проходимости дыхательных путей – необходимо прекратить операцию – наложить трахеостому. При одностороннем повреждении - поврежденный нерв найти невозможно, поэтому для восстановления его функции или обеспечения иннервации за счет неповрежденного возвратного нерва, после операции назначаем большие дозы:
Прозерин 5% -2 мл, 2-3 раза в день.
Ионофорез с прозерином
Стрихнин – 1 мл, 2 раза в день.
Витамины В1, В6 – 6% по 2 мл, 2 раза в день, В12 -1000 мг/сут.
Ультразвук.
Вибромассаж передней поверхности шеи.
Голосовые упражнения с фонатором.
Восстановление фонации происходит в течение 4-6 недель, если восстановления не произошло, то паралич.
В течение суток после операции, возможно пропадание голоса, связка занимает медианное положение, это происходит следствие отека в области проведенного оперативного вмешательства и говорит о недостаточности дренирования → сдавление возвратного нерва экссудатом→ стратегия лечения та же самая, но менее активная.
4. После операции в течение 12-24 часов, может развиться тиреотоксический криз (ТТК) – летальность 70%, частота ТТК – 15%.
Причина ТТК – неадекватная подготовка больных к операции.
В клинике ТТК различают 3 СТЕПЕНИ:
1-легкая
2-средняя
3-тяжелая
ЛЕГКАЯ СТЕПЕНЬ: сразу после операции:↑ потливость, блеск глаз, возбудимость
t = 38◦ C, пульс = 100-110’, АД=140/90 мм рт.ст., ↑О2-потребление, основной обмен +30%,
близко ко II стадии ТТЗ.
СРЕДНЯЯ СТЕПЕНЬ: выраженная потливость, гиперемия лица, шеи, похолодание верхних конечностей (липкие от пота), t = 39◦ C, пульс = 120 и ↑, больные сильно возбуждены.
ТЯЖЕЛАЯ СТЕПЕНЬ: состояние критически тяжелое, у больного либо повышеннкая активность, либо кома, могут выброситься из окна, гипертермия t = 40-41.5◦ C, пульс невозможно сосчитать, его можно определить на ЭКГ, фибрилляция желудочков ♥, пароксизмальная тахикардия – как правило больные в этой стадии погибают.
ПАТОГЕНЕЗ
- повышенный выброс Т3 и Т4 в кровяное русло, при травматизации железы.
- увеличение концентрации белковосвязанного йода + выброс катехоламинов.
- увеличение функции надпочечников + неинволютивная вилочковая железа.
ВСЕ ВЫШЕПЕРЕЧИСЛЕННОЕ СОСТАВЛЯЕТ «STATUS TYMICOLYMPHATICUS»
Причины смерти при ТТК:
-острая паратиреоидная недостаточность.
-острая сердечно-сосудистая недостаточность.
ПРОФИЛАКТИКА ТТК
- адекватная подготовка больных к оперативному вмешательству, оперативное лечение в эутиреоидном состоянии.
- курс гормональной терапии за 3-5 дней до операции.
- Щадящее отношение в ткани ЩЖ во время операции, промывание её раствором новокаина, хлоргексидина, физ. раствором, фурациллином – это необходимо для уменьшения поступления Т3 и Т4 в кровяное русло.
ТЕРАПИЯ ТТК
В реанимационном отделении:
В\в инфузионная терапия в большом объеме 70-80 мл/кг/массы + форсированный диурез:
-на 100 мл Glu по 100-200 капель раствора 1% KI или NaI, можно 10% раствор NaI 5-10 мл на 1 литр 5% Glu по 3 раза в день в/в-постоянно → снижает агрессию ТТГ.
-Мерказолил 60-100 мг/сут., при снижении проявлений ТТК, снижаем дозу мерказолила до 50-60 мг/сут.
-при СН: строфантин, коргликон, сульфокамфокаин.
-увлажненный О2.
-оксибутират, ГОМК – седативная терапия.
-ИВЛ
-гормонотерапия: преднизолон до 300-6000 мг/сут, гидрокортизон –доза в 2 раза выше.
-β-аденоблокаторы: обзидан, атенолол, анаприлин,
-гемосорбция, плазмоферез
-КЦГ - краниоцеребральная гипотермия – обложить голову льдом ( и места где проходят магистральные артерии: шея, паховая область) + антипиретики + литические смеси.
-пластические препараты: 10-20-40% глюкоза + витамин С, альбумин, плазма.
-в случае угрозы отёка головного мозга применяем: магнезия 25% 10-20 мл в/в, маннитол-100 гр,
увеличенные дозы гормонов или повторное проведение плазмофереза, гемосорбции, форсированный диурез.
ВСЯ ВЫШЕПЕРЕЧИСЛЕННАЯ ТЕРАПИЯ ПРОВОДИТСЯ В ТЕЧЕНИЕ 7-10 ДНЕЙ.
ОСТРЫЙ ПАРАТИРЕОИДНЫЙ СИНДРОМ (ГИПОКАЛЬЦИЙЕМИЧЕСКИЙ КРИЗ - ГКК)
В норме содержание кальция 9-12 мг% (2.3-2.7 ммоль/л).
½ - в ионизированном состоянии (4-6 ммоль/л), ½ -в белково-связанном состоянии.
Причины ГКК: удаление паращитовидных желез, они расположены на задней поверхности долей ЩЖ под её капсулой. Во время операции их увидеть невозможно в связи с их малым размером ≈ 1мм – просовидные, желтоватого цвета.
ВАРИАНТЫ ТЕЧЕНИЯ ГКК:
-острое – явная тетания (через несколько часов)
-подострое (≈ через 3 дня после операции)
-хроническое (в отдаленном периоде)
-латентное
ОСТРОЕ: чувство ватности, онемения, кончиков пальцев рук, характерен симптом Хвостека: подергивание параорбитальной, параоральной мимической мускулатуры, симптом Труссо: «рука акушера», ползанье мурашек по телу, тахикардия, повышение влажности кожи, спазм периферических сосудов, ангинозные боли в грудной клетке, области ♥, брюшной полости – связано это с нарушением синаптической проводимости→ спазм коронарных сосудов, легочных сосудов, бронхов, трахеи→ ОСН, ОДН, асфиксия – паралич межреберных мышц, вспомогательных мышц диафрагмы (это причины смерти).
ПОДОСТРОЕ: все тоже самое только позже.
ЛАТЕНТНОЕ: проявляется через несколько месяцев – связано с гипоСа2+емические нарушения, этому способствует инфекция, интоксикация, беременность, роды.
ЛЕЧЕНИЕ
- В/в 10 мл – 10% раствора глюконата кальция (хлорида кальция) по 3-4 раза в день.
- Паратгормон – 40-100 ЕД -2-4 мл в/м – 1 раз в сутки.
- Перорально препараты гормонов способствующих увеличению ионизированного кальция в сосудистом русле, за счет его мобилизации из депо, и увеличения всасывания из ЖКТ:
- дегидротахистерол по 2 мг, 4 раза в день.
- витамин Д – масляный раствор по 400.000 МЕ =10 мг – в 1-ый день.
160.000 МЕ = 4 мг – во 2-ой день.
100.000 МЕ = 2 мг – на всю оставшуюся жизнь.
Калькамин – 2 капли по 1-2 раза в неделю – пролонгированное действие.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
-Операция Оппеля: подсадка лиофилизированной бульонной косточки - в переднюю брюшную стенку (в прямую мышцу живота), её масса 20 мг.
-Операция пересадки паращитовидных желез (свиньи) в мышцы передней брюшной стенки.
ДИЕТА: Молочные продукты богатые Са2+ (молоко, сыр, яйцо), ограничение фосфорсодержащей пищи (мясо, рыба).
МИКСЕДЕМА
Возникает в 2% случаев, после струмэктомии.
Проявления: прибавка массы тела, амимия, одутловатость лица, ломкость ногтей, волос их выпадение, снижение умственной и физической активности, основной обмен: -20, -30%, ↑ холестерина в крови.
Обусловлена недостаточностью выработки Т3, Т4.
ЛЕЧЕНИЕ
- L-тироксин – в дозе 25-50-100 мг/сут.
- Тиреоидин – 30-120 мг/сут.
- Трийодтиронин – 1 децимиллиграмм/сут.
- Тиреокомб = (KI + L-тироксин(12.5-25 мг) + Т3).
Пересадка тиреоцитов на сосудистой ножке.
ПРОБЛЕМЫ РЕЦИДИВА ЗОБА.
Рецидивы возникают в 16% всех случаев.
- у оперированных 1 раз – до10%.
- у дважды оперированных – до 50%.
- у трижды оперированных – до 75%.
Рецидивы возникают в интактной доле железы, которая не была подвергнута вмешательству.
В оперированной доле, возникают: при нерадикальности операции, при наличии провоцирующих факторов в послеоперационном периоде: нейрогормональные, психические, физические, высока регенераторная способность железы (снижение I2 в окружающей среде), наследственная предрасположенность.
ЛЕЧЕНИЕ
- повторная адекватная операция
- терапия йодистыми препаратами по Плюммеру - I2 (5-10 капель KI или NaI, по 3 раза в день)
- антиструмин – 1 таблетка в неделю.
- L-тироксин – 25 мг/сут.
- Тиреоидин – 25 мг/сут.
- Седативная терапия.
- Диета: морепродукты содержащие KI – морская капуста.
- Режим труда и отдыха.
ОСТАТОЧНЫЕ ЯВЛЕНИЯ ТИРЕОТОКСИКОЗА
- ТТ – невроз (10%)
- нестабильность ЦНС – плаксивость, усталость, раздражение.
- вегето-сосудистая дистония по гипо- и гипертоническому типу.
- боли в сердце колющего характера.
ЛЕЧЕНИЕ
- седативные препараты – сибазон, фенозепам, диазепам.
- небольшие дозы тиреостатиков.
- мерказолил 2.5 мг
- резерпин
ПОСТТИРЕОТОКСИЧЕСКАЯ АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ
= нарушение процессов адаптации + артериальная гипертония.
Лечение: антиструмогенные препараты, гипотензивные препараты, седативная терапия.
ЗЛОКАЧЕСТВЕННЫЙ ЭКЗОФТАЛЬМ (в послеоперационном периоде)
- Базедова болезнь
- болезнь Гревса
Отек ретробульбарной клетчатки и разрастание соединительной ткани в послеоперационном периоде. Симптом Штельвига – очень редкое мигание → кератиты, атрофические процессы в конъюнктиве→ амовроз = слепота.
ЛЕЧЕНИЕ
- гормональные препараты – инъекции в ретробульбарную клетчатку: преднизолон, дексаметазон 2.5-5 мг, гидрокортизон.
- L-тироксин – поддерживающие дозы.
- Rö-терапия –трансназально, транссфеноидально облучаем гипофиз, подбугорковую область для снижения стимулирующего действия на ТТГ на ЩЖ.
- применение игл с Au99.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
- Гипофизэктомия – опасно, но радикально!
- Тарзорафия – операция на веках, их удлинение для обеспечения их смыкания.
Лекция № 12. 5.04.2005.
Тарасенко В.С.






 - если через 90 минут еще один подъем, то можно говорить об инкреторной недостаточности, если плато то N. (см рисунок).
- если через 90 минут еще один подъем, то можно говорить об инкреторной недостаточности, если плато то N. (см рисунок).


