Слайд 13
Туберкулёз известен как инфекционное заболевание еще с древних времен.
Первым документальным свидетельством давности знакомства человека с туберкулезом является археологическая находка Пауля Бартельса. У человека, похороненного около 7000 лет назад, обнаружились характерные для туберкулезного поражения изменения скелета.
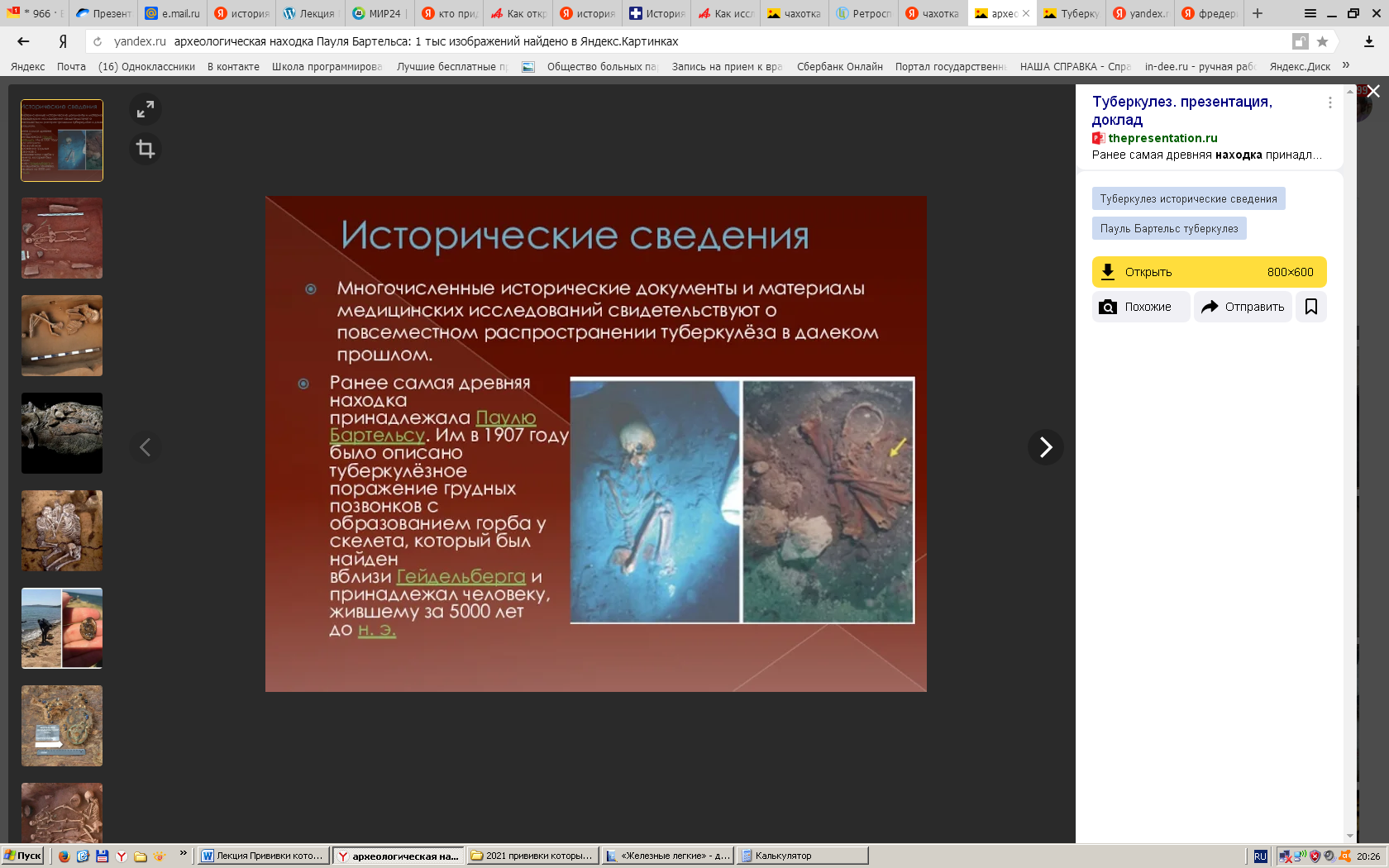
Туберкулез позвоночника (болезнь Потта) найден у древнеегипетских мумий, описания легочной формы содержатся в книгах Второзакония и Левит.
Гиппократ, рассказывая об этом недуге, назвал его самой распространенной болезнью своего времени. «Отец медицины» описал и все симптомы, и типичный вид туберкулезного больного.
В средневековых захоронениях немало останков со следами костного туберкулеза и туберкулезного шейного лимфаденита. Тогда эта болезнь называлась золотухой. Причиной распространенности средневековой золотухи было сырое коровье молоко, зараженное туберкулезом крупного рогатого скота. В книге «Короли-чудотворцы» французский историк Марк Блок описывает чудесное лечение золотухи «наложением рук».
То есть даже в те далёкие времена «чахотка», «сухотка», «золотуха» (а в Древней Греции её еще называли «фтиза») считалась заразным заболеванием, но не предполагалось, что один человек может заразить другого. Кроме того, большое влияние оказывало религиозное воззрение людей. Так, процесс кровохаркания часто инквизицией объяснялся как «овладение дьяволом». Больного в этом случае изолировали от общества, в основном в монастырскую «лечебницу», мало отличавшуюся от тюрьмы. Больного подвергали «обрядам очищения», после которых они в основном умирали. Однако описаны случаи (на экскурсии в Ватикане экскурсоводы рассказывают об этих чудесах), когда отдельные больные начинали выздоравливать (скорее всего из-за стресса иммунной системы), что еще больше убеждало в верности церковной теории…
Продолжительность жизни после установки диагноза
не превышала 5–6 лет
Слайд 14
Однако в дальнейшем эта болезнь начала поэтизироваться, романтизироваться. Больного не изолировали ни от общества, ни тем более от семьи. Среди высшего класса девичьей привлекательностью считались тонкость и бледность кожи, которые являются результатом потери веса и отсутствия аппетита, вызванного заболеванием. Таким же «романтизмом» считались и больные мужского пола.
Чахотка описана не в одном литературном произведении, где сюжетная линия часто переплетается с болезнью героев, причём самой болезни авторы порой придавали поэтический и благородный оттенок. Примером таких произведений могут послужить романы Федора Достоевского («Идиот») и Льва Толстого («Анна Каренина», «Воскресенье»), Антона Павловича Чехова (несколько рассказов) и Короленко («Дети подземелья»). Чахотка была и у Веры из романа Михаила Лермонтова «Герой нашего времени». От туберкулёза умирают герои романов Бальзака («Шагреневая кожа»), Ремарка («Три товарища», «Жизнь взаймы»). Можно назвать не менее 40 произведений того периода.
https://www.livelib.ru/selection/735770-proizvedeniya-geroi-kotoryh-stradayut-chahotkoj
Писатели, художники, композиторы ХIХ века считали туберкулез «благородной» болезнью и именно им «заражали» своих персонажей, чтобы подчеркнуть трагичность их судьбы. Длительное время полагали, что туберкулез развивается у людей, опечаленных личными драмами. Это нашло свое отражение, например, в таких произведениях, как роман А. Дюма (младшего) «Дама с камелиями», легший в основу оперы Д. Верди «Травиата», и роман А. Мюрже «Сцены из жизни богемы», сюжет которого стал либретто оперы «Богема» Д. Пуччини.
Многих художников вдохновляла эта болезнь на создание своих бессмертных произведений.

| 
| 
|
| Луис Хименес Аранда. Визит в госпиталь
| М.П.Клодт. Последняя весна
| М.П.Клодт. Больной музыкант
|

| 
| 
|
| К.К.Костанди. У больного товарища
| Эдуард Вьено. Портрет Мари Дюплесси
| В.Д.Поленов. Больная
|

|
|
|
| В.Л.Боровиковский. Портрет М.И.Лопухиной
|
|
|
Слайд 15
От туберкулёза (чахотки) умирали не только простые люди, но и известные:
Виссарион Григорьевич Белинский — русский писатель, выдающийся литературный критик и публицист (36 лет);
Фредерик Шопен – знаменитый польский композитор (39 лет)
Франц Кафка — один из основных немецкоязычных писателей XX века (40 лет);
Эдмунд Иосифович Дзержинский — педагог, надворный советник (отец известного нам Феликса Эдмундовича Дзержинского) (44 года);
Илья Арнольдович Ильф — русский советский писатель (39 лет);
Борис Михайлович Кустодиев — русский художник (49 лет);
Леся Украинка, Лариса Петровна Косач-Квитка — украинская писательница и поэтесса (32 года);
Василий Григорьевич Перов — русский живописец, один из членов-учредителей Товарищества передвижных художественных выставок. Автор знаменитой картины «Охотники на привале» (48 лет);
Антон Павлович Чехов — русский писатель, один из самых выдающихся русских прозаиков и драматургов, чьи пьесы входят в число наиболее востребованных театрами всего мира (44 года);
Амадео Модильяни — итальянский художник и скульптор, представитель импрессионизма (36 лет);
Вивьен Ли — английская актриса, обладательница двух премий «Оскар» за роли южноамериканских красавиц: Скарлетт О’Хара в «Унесённых ветром» (1939) и Бланш Дюбуа в «Трамвае „Желание“ (1951). Умерла в 53 года.
Источник: http://tbhmao.ru/patients/47-znamenitye-lyudi-umershie-ot-tuberkuleza-v-xiv-xx-veka
Слайд 16
Поискам лечения чахотки (туберкулеза) долго мешало то, что различные его формы зачастую принимались за разные болезни. Разве похожи кожная «бугорчатка» и костная форма, тяжелое инвалидизирующее заболевание? Очаговый легочный туберкулез спокойного течения, с которым пациент может долго прожить даже без терапии, и милиарный легочный, убивающий за три дня? Возбудитель туберкулеза — чуть ли ни единственная бактерия, способная поражать все (без исключения!) органы и ткани человеческого тела.
Одной из самых распространенных форм туберкулеза была легочная — так называемая чахотка. В XIX веке основным методом борьбы с чахоткой являлась климатотерапия, действовали даже специализированные противотуберкулезные санатории. Существенная роль отводилась режиму и диетотерапии.
Так как чахотка считалась незаразной, ни о какой технике безопасности при уходе за больными речи тогда не шло. Грязное белье больных отдавали в прачечную, палаты подметали, вздымая в воздух пыль с бактериями, а в моменты облегчения чахоточные выходили в свет.
Первым человеком, заговорившем о том, что все формы туберкулеза — суть одно и то же заболевание, стал Рене Лаэннек.
Во второй половине ХIХ века произошло радикальное переосмысление туберкулеза, когда в 1882 году Роберт Кох объявил, что он открыл бактерии, вызывающие заболевание. Открытие Коха помогло микробной теории убедить врачей, что туберкулез заразен. В 1882 году мировая наука признала значимость его открытия, и в 1905 году учёный был удостоен Нобелевской премии в области физиологии и медицины.
В 1897 году врач из Бостона Фрэнсис Уильямс обнаружил, что зараза в легких заметна в рентгеновских лучах — так были заложены основы рентгенографии и флюорографии в выявлении туберкулеза.
В 1907 г. австрийский педиатр Клеменс Пирке на прививке против оспы обнаружил, что повторная вакцинация даёт относительно быструю реакцию (вакцинальную аллергию), затем убедился в подобной реакции на туберкулин у больных туберкулёзом и стал применять кожную пробу туберкулином для диагностики заражения туберкулёзом через глудокую царапину ланцетом на коже. Через год Шарль Манту предложил применять туберкулин внутрикожно (шприцом) с диагностической целью. Этот метод получил в медицине общее признание как наиболее точный.
Туберкулез перестал считаться смертельно опасным заболеванием, когда микробиолог Альбер Кальметт и ветеринар Камиль Герен разработали во Франции в 1908-1921 годах первую живую бактериальную вакцину для человека на основе штамма ослабленной живой коровьей туберкулезной бациллы Mycobacterium bovis, которая утратила вирулентность (способность вызывать заболеввание) для человека, будучи специально выращенной в искусственной среде. Применили её впервые в 1921 году. Как это было?
Для разработки вакцины против туберкулеза использовали возбудителя бычьего туберкулеза — Mycobacterium bovis. Еще сам Роберт Кох отделил его от возбудителя человеческого туберкулеза — Mycobacterium tuberculosis. В отличие от коровьей оспы, вызывавшей лишь легкое недомогание, бычий туберкулез опасен для людей, и применение бактерии для вакцинации было бы неоправданным риском. Двое сотрудников института Пастера в Лилле Альбер Кальметт и ветеринар Камиль Герен придумали остроумное решение. Они высеяли возбудителя бычьего туберкулеза на среду, состоящую из смеси глицерина и картофельного крахмала. Для бактерии это было райским курортом. Только, в отличие от современных офисных сотрудников, бактерии провели в таких условиях не две недели, а 13 лет. 239 раз Кальметт и Герен пересеивали бактерию на новую среду и продолжали культивирование. После такого долгого периода спокойной жизни бактерия в ходе вполне естественных эволюционных процессов потеряла свою вирулентность почти полностью и перестала быть опасной для людей. Так люди поставили себе на службу эволюцию, а врачи получили сильнейшее оружие — вакцину против туберкулеза. Сегодня эта бактерия известна нам как BCG (bacillus Calmette—Guirine) — бацилла Кальметта—Герена.
https://biomolecula.ru/articles/istoriia-vaktsinatsii
Занимались исследованием туберкулёза и в России.
Идея необходимости специального попечения о туберкулезных больных была высказана еще в 1895 г. Р.А.Павловской, то есть за несколько лет до Кальметта, которого считают автором идеи диспансерного обслуживания больных.
В 1904 году в Москве была открыта первая в стране амбулатория для туберкулёзных больных (к 1913 году их было уже 67). В 1904 году российский учёный Алексей Иванович Абрикосов обнародовал исследования, в которых описал картину состояния лёгких на рентгенограмме при начальных стадиях заболевания туберкулёзом. (В 1904-ом году Абрикосов защитил свою докторскую диссертацию. Его научная работа называлась «О первых анатомических изменениях при начале легочного туберкулеза». Интерес к данной тематике остался у врача на долгие годы – патологической анатомией туберкулеза он занимался впоследствии еще более 20 лет. Заслуги Алексея Ивановича в этой области получили признание и тем, что до сих пор «очагом Абрикосова» называют начальное проявление туберкулеза, определить которое можно по строению легочной ткани.)
Вопросы лечения больных туберкулезом занимали большое место в исследованиях видных отечественных ученых-терапевтов Григория Антоновича Захарьина, Сергея Петровича Боткина, А. А. Остроумова, В. А. Манассеина.
https://professiya-vrach.ru/article/aleksey-ivanovich-abrikosov-vidnyy-rossiyskiy-patologoanatom/
Была создана Лига (объединение) по борьбе с туберкулёзом. Одной из основных начинаний Лиги и местных отделов ее во многих городах России была организация дня "Белого цветка" ("дня Ромашки", "туберкулезного дня"). Эти дни использовались для проведения просветительской работы и сбора денежных средств. Проведение дней "Белого цветка" позволяло собирать денежные средства, на которые открывались амбулатории, приюты или создавались фонды для их строительства.
Во второй половине XIX века с ростом урбанизации и развитием статистики в России выяснилось, что большинство жертв чахотки — не изнеженные молодые люди из аристократических семей, а заключенные и фабричные рабочие. «Чахотка — болезнь преимущественно промышленного населения», — писали российские врачи-гигиенисты, начавшие крестовый поход против антисанитарии, скученности и городских миазмов. В 1880–90-х годах в России каждый десятый горожанин умирал от легочного туберкулеза; в Петербурге смертность от чахотки в пять раз превосходила смертность от тифов и в три раза — от азиатской холеры. Мужчины при этом страдали чаще, чем женщины, которых в большинстве своем не брали на фабрики.
Другая картина была с крестьянским людом. Крестьяне, работавшие на полях и рубившие лес, рыбаки и охотники практически не болели туберкулёзом. Также и их жён, находящихся в домах «на хозяйстве», и ведущих активную физическую жизнь, эта болезнь обходила стороной. Хотя рабочих и крестьян Урала «сухотка» терзала еще как!
Чаще всего болезнь поражала стригалей овец, трепальщиков шерсти, полировщиков, граверов, парикмахеров и ткачей. И если более обеспеченные слои мало-помалу начинали устанавливать в квартирах вентиляторы, кипятить воду и молоко и мыть руки несколько раз в день, то в дешевых «меблирашках», углах, трущобах, на фабриках и в мастерских эти гигиенические практики оставались неизвестными до самого конца XIX века.
Результаты исследований и достижения русских ученых звучали на конференциях, публиковались в научных журналах, как российских, так и зарубежных, что, как отмечалось их коллегами, внесло весомый вклад в борьбу с туберкулёзом во всем мире.
Еще Гален рекомендовал лечить чахотку прогулками на свежем воздухе, молоком и морскими путешествиями. Те же методы использовались врачами Нового времени и во второй трети XIX века породили моду на воды, морские курорты и горные санатории. Широко этим пользовались и русские медики. Уже к началу Первой мировой войны в России было 18 санаториев. Однако на государственном уровне вопросы лечения слабо решались: хотя смертность от туберкулеза в России к началу Первой мировой войны достигла 400:100 000, по всей Российской Империи насчитывалось лишь 43 противотуберкулезных диспансера и для больных туберкулезом предназначалось менее 1000 коек. И это для всей России!!!
После публикации Коха российские доктора потребовали внести изменения во Врачебный устав, которые могли бы защитить здоровых. Список предложенных мер включал обязательную регистрацию чахоточных и дезинфекцию их квартир, повсеместное введение плевательниц, лабораторную проверку рыночного мяса и молока, уведомление о смертях от чахотки в гостиницах, пансионах и тюрьмах и запрет чахоточным работать сиделками, няньками, акушерами, официантами и продавцами съестного (в общем, этот список мало отличается от требований нынешних санитарных требований). Были и радикальные идеи — запрещать больным жениться и вступать в брак (некоторые смягчались и предлагали ограничиться запретом поцелуев и рукопожатий). Это уже были зачатки профилактики туберкулеза в России.
https://arzamas.academy/materials/670
Слайд 17
За Первую мировую войну от ран и болезней погибли 1 700 000 российских солдат; за тот же период потери среди гражданского населения от туберкулеза составили 2 000 000 человек. Хотя за годы насилия и нужды, последовавших после первой мировой войны и Октябрьской революции, заболеваемость туберкулезом резко возросла, именно в это время советское правительство впервые разработало и внедрило программу борьбы с туберкулезом.
В 1918 г. создан Народный Комиссариат по Здравоохранению, который начал принимать согласованные меры по лечению и профилактике туберкулеза. К 1936 г. в противотуберкулезных диспансерах и санаториях работали 27 000 врачей, прошедших специальную подготовку. Как и в Европе, в 20-е годы заболеваемость туберкулезом в России начала снижаться. Тем временем, сеть противотуберкулезных учреждений в СССР продолжала расширяться. Главную роль играли диспансеры. Число противотуберкулезных диспансеров и пунктов быстро увеличилось с 43 до 1048 с 1914 по 1941 гг. Эти учреждения обслуживали всех больных, независимо от возраста, и занимались диагностикой и лечением туберкулеза, а также санитарно-просветительской и профилактической работой.
В 1925 г. Кальметт передал профессору Л. А. Тарасевичу штамм вакцины БЦЖ, зарегистрированный в нашей стране как БЦЖ-1 (в русскоязычной литературе из-за лингвистического казуса она стала называться БЦЖ, а господина Герена переводчики переименовали в Жюрена). Создание специфической защиты против туберкулезной инфекции с помощью вакцины БЦЖ представлялось важной задачей. Начался период экспериментального и клинического изучения вакцины БЦЖ-1.
Начиная с 1925 г., с появлением вакцины БЦЖ, важное место в борьбе с туберкулезом в СССР заняла вакцинация. Система борьбы с туберкулезом охватила и другие советские республики. Одновременно с созданием и расширением сети противотуберкулезных учреждений проходила подготовка специалистов. Во многих научно-исследовательских институтах туберкулеза началась подготовка врачей, и к концу 30-х г.г они ежегодно выпускали по 500 фтизиатров. От Прибалтики до Алтая строились противотуберкулёзные санатории: во всех уголках СССР, близких к морю, в горах, в сосновых борах. Так, например, санатории построены в Ленинградской области, на Алтае, в высокогорьях Киргизии и Кавказа, в степях Калмыкии (лечение кумысом), в Карелии, Паланге, Крыму.
К 1931 г. в таких крупных городах, как Москва и Ленинград, смертность от туберкулеза легких снизилась вдвое. К моменту вступления СССР во вторую мировую войну в стране было 1 687 противотуберкулезных диспансеров, 100 000 коек для больных туберкулезом, 18 научно-исследовательских центров; для обслуживания этой категории больных было подготовлено 3 800 специалистов. По сравнению с 1913 г., в 1941 г. смертность от туберкулеза в СССР снизилась на 60% -
до 80:100 000.
Война нанесла существенный урон системе борьбы с туберкулезом в СССР: к 1944 г. по всей стране уцелело только несколько санаториев и менее 25 000 коек для больных туберкулезом. Несмотря на эти потери, с окончанием войны борьба с туберкулезом в СССР неуклонно продолжалась. В 1948 году было принято постановление Совета министров СССР «О мероприятиях по снижению заболеваемости туберкулёзом», после которого в стране стал широко распространяться флюорографический метод обследования населения, а также противотуберкулёзная вакцинация. В 1950-е годы обследование на туберкулёз проходило до 50 миллионов человек ежегодно. Хотя заболеваемость туберкулезом была значительно выше, чем в Западной Европе, и заметно колебалась в разных регионах, уже к 1950 г. этот показатель по России составлял менее 100:100 000. Число детей и подростков, ежегодно вакцинированных БЦЖ, возросло с 3 миллионов в 1950 г. до 13,5 миллионов в 1959 г. К 1957 г. было вакцинировано БЦЖ около 130 миллионов человек.С 1960 года была введена обязательная вакцинация всех детей, студентов и работников медицинских учреждений в возрасте до 30 лет, проводящейся путём введения вакцины БЦЖ, а также регулярной постановки туберкулиновых проб (реакция Манту). Всех учителей, медицинских работников и работников общепита обязали ежегодно обследоваться с помощью флюорографии. Регулярное обследование проходили и военные, работники соцобеспечения. В СССР обязательной для всего населения была диспансеризация, куда обязательно флюорография. В результате в СССР значительно выросло количество случаев выявления туберкулёза на ранних стадиях и стабильно снижалось количество заболевших.
За период с 1975 по 1990 гг. число первичных случаев в СССР уменьшилось в среднем на 33%, а в таких западных республиках, как Молдавия и Белоруссия — более чем на 50%. В Прибалтийских республиках и самых богатых западных областях России заболеваемость туберкулёзом практически не отличалась от показателей Франции. Фиксировались единичные случаи этого заболевания.
Слайд 18
Туберкулез ежегодно уносит более 1,3 миллиона жизней людей на планете. Однако борьба с ним продолжается.
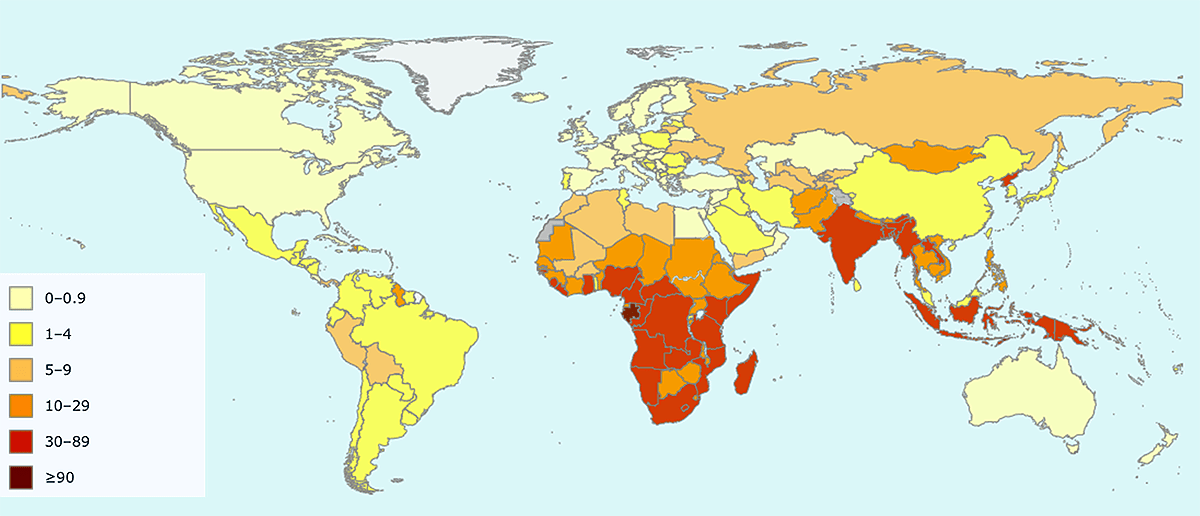
Карта смертности от туберкулёза по сведениям ВОЗ на 2017 год (на 100 тыс. населения)
https://webmail.gosniipp.ru/ru/news/biologiya-i-medicina/20210122/tuberkulez-rokovaya-istoriya-kovarnoi-bolezni?_escaped_fragment_=
В настоящее время прививки против туберкулеза являются обязательными в 64 странах мира и еще в 118 - рекомендуются. Даже в государствах, где эти прививки не включены в обязательный календарь, их проводят людям, живущим в неблагополучных социально-бытовых условиях и выходцам из стран, где много случаев заболевания туберкулезом.
Вакцинация против туберкулеза в России является приоритетным методом среди профилактических противотуберкулезных мероприятий среди детей. Согласно национальному календарю прививок вакцина БЦЖ применяется всем новорожденным детям на 3-7 день после их рождения. В 7-ми летнем возрасте проходит первая ревакцинация, а в возрасте 14 лет вторая ревакцинация против туберкулеза. Вакцина БЦЖ защищает от первичных форм туберкулеза и, особенно, от его тяжелых, распространенных и внелегочных форм (таких как менингит, поражение костей), диагностировать и лечить которые труднее всего.
По инициативе французских ученых, а также ученых и врачей из 38 стран в Париже в 1920 г. был создан Международный противотуберкулёзный союз для координации усилий национальных противотуберкулезных ассоциаций и обществ.
На съезде фтизиатров СССР в 1948 г. было организационно оформлено создание Всесоюзного научного общества фтизиатров. Первым председателем правления общества был избран профессор В. Л. Эйнис. С 1956 г. Всесоюзное научное общество фтизиатров (с 1992 г. — Научная медицинская ассоциация фтизиатров) состоит в Международном противотуберкулезном союзе.
На международных конференциях, организованных по инициативе Международного противотуберкулезного союза, обсуждались важнейшие вопросы борьбы с туберкулезом. Одна из конференций (XXI) состоялась в 1971 г. в Москве.
Международный противотуберкулезный союз поддерживает связь и сотрудничает с Всемирной организацией здравоохранения.
К началу XXI в. в России функционировали два научно- исследовательских института фтизиатрического профиля в Москве, институты в Санкт-Петербурге, Екатеринбурге, Новосибирске, Якутске, около 500 диспансеров. Число коек для больных туберкулезом превышало 80 тыс. В противотуберкулезной службе работали около 9 тыс. врачей и 38 тыс. фельдшеров, медицинских сестер, лаборантов, техников.
http://humbio.ru
ВОЗ отметила, что в России показатели снижаются так быстро, как нигде в мире. Сейчас в России уровень заболеваемости ежегодно падает на 7-10%, а смертности - на 12-15%. В мире эти цифры составляют 0,5% и 1,5% соответственно.
Мы - лидеры и по выявляемости болезни: в России диагностируют 99% случаев от оценочного числа больных. В мире же этот показатель - порядка 69%. Во многом этого удалось достичь за счет включения в массовый скрининг детского населения первого в мире рекомбинантного кожного теста, основанного на специфичных белках SFP10 и ESAT6. Эта российская разработка в настоящий момент проходит процедуру преквалификации ВОЗ для оценки ее включения в мировые рекомендации. Кроме того, в сентябре 2019 года стартовало производство российского лабораторного теста. Он предназначен для тех, у кого есть противопоказания к кожным пробам или у кого они неинформативны.Примечательно, что аналогов у него в мире пока не существует, их только разрабатывают.
http://roftb.ru/news/news_63.html
Грипп (Слайды 19-21)
Слайд 19













