Связаны с гипертрофией, атрофией эндокринных органов, нарушением их функций, а также с опухолевыми процессами. Центральным органом, связывающий нервную и эндокринную системы является гипаталамус. Здесь находится 32 пары эндокринных ядер. Регуляция осуществляется через гипофиз. Выделяют аденогипофиз и нейрогипофиз.
Основные гормоны аденогипофиза:
1. СТГ. При опухолях из клеток, вырабатывающие СТГ возможно повышение уровня гормона в крови, что приводит в период роста к гигантизму, в зрелом возрасте – к акромегалии, т.е. разрастание мезенхимальной ткани дистальных отделов головы, туловища, конечностей. При недостатке гормона развивается в период роста – гипофизарный нанизм (карликовый рост). СТГ вырабатывается оксифильными клетками.
2. ТТГ (регуляция щитовидной железы).
3. АКТГ (регулирует работу надпочечников).
4. ЛТГ – лактотропный (вызывает трансформацию молочных желез при беременности).
5. Фолликулостиулирующий гормон (вызывает избирательную активацию премардиального фолликула в яичнике и под действием ФСГ происходит созревание яйцеклетки). ФСГ контролирует первую половину менструального цикла, выработку экстрагенов ТК-тканью (ткань вокруг яичника) и гранулематозными клетками яичника.
6. ЛГ – лютеинизирующий (под действием его происходит после овуляции лютеинизация гранулезных клеток, оставшихся в фолликуле после выхода яйцеклетки. Гранулезные клетки начинают вырабатывать прогестерон, который переводит пролиферативный эндометрий в секреторую фазу и подготавливает его для внедрения оплодотворенной яйцеклетки. Контролирует вторую половину менструального цикла.
В нейрогипофизе накапливается нейросекрет из паравентрикулярных и супрооптических ядер гипоталамуса – окситоцин и вазопрессин или АДГ. При нарушении этих зон гипоталамуса или нейрогипофиза, возможно развитие несахарного диабета с наличием полиурии и полидипсии (повышенная жажда). При недостаточности выработки разных гормонов гипофиза возможно развитие плюригландулярной недостаточности или болезни Симанса- Шихана. Н.п. при воспалении, некрозах, опухолях гипоталамуса, гипофиза.
Щитовидная железа (ЩЖ).
Увеличение ЩЖ называется зобом или струмой.
Виды зоба по макроскопической или УЗИ характеристики:
1. Узловой. 2. Диффузный.
2. Смешанный.
Виды по функциональной активности:
1. Эутириоидный (функция сохранена)
2. Гипертоксический (гипертириоидый).
3. Гипотириоидный.
Клинико-морфологические виды зоба:
1. Врожденный.
2. Эндемический (при нехватке йода)
3. Спарадический (по неизвестной причине).
4. Диффузионно-токсический или Базедова болезнь или болезнь Грейбса – возникает как аутоантительное поражение к рецепторам ЩЖ.
К зобам относятся следующие тириоидиты:
5. Болезнь Хашемота (аутоиммунный тириоидит) – возникает поражение ткани за счет сенсибилизированных лимфоцитов.
в ЩЖ увеличивается лимфоидная инфильтрация, с образованием лимфоидных фолипов………..
6. Гигантоклеточный тириоидит (гранулематоз де Кервена).
7. Фиброзный тириоидит (струма Риделя).
При недостаточности функции ЩЖ, недостаточности ТТГ может возникнуть мекседема – это уменьшение обмена веществ, отек органов и тканей. При недостаточности в период роста возможен тириоидный нанизм – умственное недоразвитие или тириоидным кретинизмом, пороками некоторых органов.
Надпочечники.
Кора надпочечников состоит из трех слоев:
Наружный, поверхностный, клубочковый.
Выделяются преимущественно минералокартикоиды, из которых главный – альдостерон (задержка натрия в организме). При возникновении опухоли этой зоны с повышенной выработкой гормона – возможно развитие синдрома Конна – повышение артериального давления, вследствие задержки натрия.
Пучковый слой – выделяются преимущественно глюкокартикоиды. При возникновении опухоли в этой зоне возможна повышенная выработка глюкокартикоидов и развитием синдрома Иценко-Кушинга, который проявляется в виде ожирения лица и туловища (лунообразное лицо), симптомы сахарного диабета. Этот синдром может развиться и при других патологиях. Н.п. при лечении больных кортикостероидами. Данное изменение вызывается при наличии опухоли гипофиза. В этих случаях данный симптомо-комплекс называется болезнью Иценко- Кушинга.
Сетчатый слой:
Вырабатывает стероиды, аналогичные половым гормонам. За счет надпочечников может происходить компенсация женских половых гормонов при удалении яичников. Опухоли, развивающиеся из этой зоны могут привести к нарушениям половых фенкций, полового созревания.
Феминизация – появление вторичных половых признаков по женскому типу и мужчин (распределение жировой клетчатки, оволосянение).
Вирилизация – появление вторичных мужских половых признаков у женщин.
В мозговом слое надпочечников выделяются адреналин, норадреналин, катехоламин. При возникновении опухоли из этой зоны – феохромоцитома, возникает вторичная артериальная гипертензия.
Поджелудочная железа
Имеются островки Лангенгарса-Соболева, выделяющие различные гормоны. β-клетки – инсулин, α- клетки – глюкогон.
Сахарный диабет – заболевание, обусловленная абсолютной или относительной недостаточностью инсулина что приводит к тяжелым нарушениям всех видов обмена, прежде всего углеводов и жиров.
Может быть первичным и вторичным.
Первичный делится на 2 вида:
1. Инсулинозависимый (1 типа)
Чаще возникает до 30 лет в молодом возрасте (юношеский). Повреждение β-клеток чаще возникает вследствие аутоиммунного инсулита (воспаление островков) после перенесенной вирусной инфекции.
2. Инсулинонезависимый (2 типа).
Чаще в среднем и пожилом возрасте вследствие нарушения разных механизмов активации, транспорта и других связанных с метаболизмом инсулина на разных этапах.
Вторичный сахарный диабет (симптоматический).
Возникает при панкреатитах, опухолях поджелудочной железы.
Клинические проявления:
- гипергликемия;
- полиурия;
- кетоацидоз (кетоновые тела накапливаются в крови вследствие нарушения углеводного и жироого обмена).
- кома (нрушение сознания).
В поджелудочной железе при сахарном диабете отмечается атрофия, склероз, липоматоз, склероз и амилоидоз островков. В енкоторых случаях изменения могут отсутствовать.
При сахарном диабете развивается макро- и микроангиопатия.
Макроангиопатия – развитие атеросклероза в более молодом возрасте и в более тяжелых формах.
Микроангиопатия – нарушение проницаемости стенок мелких сосоудов, плазморрагия, гиалиноз, вследствие чего возникает нарушение питания в разных органах и тканях. Часто возникает ЦВЗ, ИМ.
Осложнения сахарного диабета:
1. Гипергликемическая, гипогликемическая (передозировка инсулином), гиперлактацидемическая, гиперосмолярная комы.
2. Диабетическая гламерулопатия (гламерулосклероз), поражение мелких сосудов в почках – синдром Киммерштиль-………….
→ хроническая почечная недостаточность.
Женские половые гормоны выделяются в теКо-ткани, желточном теле (прогестерон). Из этих структур возможны возникновения опухолей:
- текома;
- гранулезоклеточная опухоль.
- глютеомы (из лютеинизирующих клеток желтого тела).
Опухоль может сопровождаться гиперпродукцией экстрогенов, реже прогестерона с нарушением половых функций, нарушением полового созревания.
Мужские половые гормоны (андрогены) выделяются в яичках ледиговскими клетками, расположенные между канальцами яичек.
Опухоли – ледигомы, могут приводить к нарушению половых функций, нарушению созревания.
Инфекционные заболевания
Болезни, вызванные инфекционными агентами (вирусы, риккетсии, грибы, бактерии).
Инфекционные процессы развиваются в зависимости от особенностей возбудителя, макроорганизма, среды.
Общие признаки инфекционных заболеваний:
1. Определенный возбудитель.
2. Изменяются входные ворота.
3. В зане воспалительной реакции организма на инфект возникает первичный очаг (аффект) инфекции.
4. Возникает лимфангит в отходящих от очага лимфатических сосудов и лимфоденит в прилежащие лимфатические узлы.
Первичный аффект, лимфангит, лимфаденит – первичный инфекционный комплекс.
5. Характерны определенные пути распространения:
- лимфогенный;
- гематогенный;
- интрананамекулярный;
- периневральный;
- контактный.
6. при каждой инфекции есть свои местные изменения, который часто типичны для данного инфекционного заболевания.
7. возникают общие изменения: повышение температуры (лихорадка), кожные высыпания, васкулиты, гиперпластические процессы в лимфатических узлах, селезенке, костном мозге.
8. характерны циклические изменения: инкубационный период (период, когда инфекция внедряется в организм, но нет клинических проявлений), продромальный (первичные признаки инфекции), период основных проявлений.
Исход инфекционных заболеваний:
- выздоровление;
- остаточные явления;
- хроническое течение;
- бациллоносительство;
- смерть.
Классификация:
1. По этиологии:
- вирусные;
- бактериальные;
- грибковые;
- протозойные;
- риккетсиозные;
- паразитарные;
- прионвые.
2. по механизму поражения:
- кишечные;
- инфекции дыхательных путей (воздушно-капельные, аэрогенные);
- трансмиссивные;
- инфекции наружных покровов (контактный);
- с различными механизмами поражения.
ВИЧ- инфекция
Инфекционное заболевание, вызываемое вирусом иммунодефицита человека, имеющий полиморфную клиническую картину с развитием в финале синдрома приобретенного иммунодефицита с тотальным угнетением иммунной системы, сопровождающийся развитием оппортунистических инфекций и опухолей (саркома Капоми, лимфомы).
Этиология:
Т-лимфотропный ретро-вирус. Нестойкий во внешней среде при температуре 50 0С гибнет в течение 30 минут.
Первые случаи зарегистрированы в 1979 году в США.
В 1981г. Получил название СПИД, затем переименован в ВИЧ-инфекцию, СПИД – финальная стадия заболевания.
Патогенез:
Источник заражения – больной человек и вирусоноситель.
3 пути передачи:
- половой;
- парентеральный;
Трансплацентарный.
Вирус попадает в кровь, связывается с антигеном СD4, который есть у многих клеток в организме человека, но прежде всего: Т4-лимфоцитов (хелперов), макрофагов, дендритические клетки, нейронов. Возникает цитопатическое действие вируса, изменение свойств клеток.
Развитие заболевания – 1-15 лет.
1. Инкубационный период
1-2 – 6 недель. При этом возможно проявление острой ВИЧ-инфекции: гриппоподобные или мононуклеозоподобные проявления – повышение температуры, слабость, боли в горле с катаральным воспалением в этой зоне, сыпь.
2. Персистирующая генерализованная лимфаденопатия. 3-5 лет. Увеличиваются лимфатические узлы, гиперплазия в них Т-зон.
3. преСПИД.
Возникает лимфаденопатия с последующим уменьшением и атрофией лимфатических узлов, лихорадка, диарея, потеря массы тела, склонность к инфекциям.
4. СПИД
Увеличивается количество вирусных антигенов, истощение лимфоидной ткани, инфекции 9которыми люди обычно не болели – пневмоцистная пневмония, токсоплазмоз, криптококкоз и др.).
Развитие опухоли ЦНС, вследствие цитопатического действия вируса головного мозга может быть значительное поражение и без опухолевых и воспалительных изменений.
50% больных умирают в течение 18 месяцев.
ОРВИ:
- грипп;
- парагрипп;
- аденовирусная инфекция;
- РС-инфекция (риносинцитальная).
Грипп
РНК-ый вирус, тип А,В,С. Пандемии связываются чаще с А.
Тропизм к эпителию верхних дыхательных путей, бронх,альвеолярных сосудов.
Патогенез:
Источник – больной человек.
Путь распространения – воздушно-капельный.
Вирус попадает в эпителий верхних дыхательных путей, где происходит его репродукция 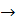 кровь (первичная виремия, которая соответствует продромальному периоду)→ повторное внедрение вируса в эпителий→ вторичная репродукция→ вторичная виремия с развитием клинических проявлений.
кровь (первичная виремия, которая соответствует продромальному периоду)→ повторное внедрение вируса в эпителий→ вторичная репродукция→ вторичная виремия с развитием клинических проявлений.
Местные изменения в верхних дыхательных путях и легких – проявляется в цитопатическом действии и вазопатическом действии вируса. В эпителии появляются базофильные и оксифильные включения. В цитоплазме образуются гигантские клетки, происходит слущивание эпителия.
Общие изменения связанные с виремией и интоксикацией:
- дистрофические;
- воспалительные;
- дисциркуляторные изменения в органах и тканях.
Клинико-морфологические формы в зависимости от тяжести:
1. Легкая форма
Острый катаральный ларинготрахеобронхит. Длится одну неделю. В слизистой оболочке – лимфоидно-макрофагальная воспалительная инфильтрация.
2. Средней тяжести
Серозно-геморрагическое воспаление в слизистой оболочке. В легких – интерстициальная пневмония с серозно-геморрагическим выпадом, уменьшение продукции сурфактанта.
3. Тяжелая форма
Присоединяется вторичная инфекция вследствие подавления иммунитета, поражения эпителия. В верхних дыхательных путях – фибринозно-геморрагическое или гнойно-геморрагическое воспаление с некрозами. В легких – бронхопневмония с кровоизлияниями, некрозами, ателектазами, абсцессами (большое пестрое галектозное легкое).
Парагрипп
РНК-я инфекция. Чаще болеют дети. Воспаление в верхних дыхательных путях. Часто возникает ларингит. У детей возможен ложный круп, вследствие воспаления и отека гортани вплоть до асфиксии.
Аденовирусные инфекции
ДНК-я инфекция.
Патогенез сходен с гриппом. Возникают внутриядерные крупные гиперхромные включения. Местные изменения сходны с гриппом, но более характерен кроме ларинготрахеобронхита фарингит, тонзиллит, ангины, конъюктивит.
Реносинцитальная инфекция
Патогенез сходен с гриппом, воспаление чаще локализуется в области мелких бронхов. Характерен бронхит с астматическим компонентом. Пролиферация эпителия вплоть до образования многоядерных гигантских клеток.
Менингококковая инфекция
Этиология: грамм «-»диплококк и менингококк.
Патогенез
Бактерионосители и больные.
Характерен эндоцитобиоз – переживание в цитоплазму лейкоцитов.
Формы:
- острый нозофарингит (похож на ОРВИ)
- гнойный лептоменингит.
Микроорганизм попадает через верхние дыхательные пути, проникает в кровь→гематоэнцефалический барьер, имеет тропность к мозговым оболочкам→воспаление.
- менингококкцемия (менингококкемия).
Развивается у детей в течение 24-48 часов. Возникает бактеремия, эндотоксинемия, эндотоксический шок, ДВС- синдром. Звездчатая геморрагическая сыпь на теле, кровоизлияние в разные органы (надпочечники), фактор Уотерхауса – Фридерексена – острая надпочечниковая недостаточность, некротичекий нефроз, острая почечная недостаточность.
Кишечная инфекция
30-50% всех кишечных инфекций – сальмонеллез.
Этиология:
Более 2.500 видов сальмонелл.
Патогенез:
Болеют люди, животные, птицы. Заражение алиментарным путем. Через мясо животных, яйца, молочную продукцию.
Инкубационный период 12-36 часов.
Возбудитель внедряется в тонкой кишке в энтероциты, проникает глубже, локализуется в разных клетках (макрофагах), выделяет эндотоксин.
Могут развиваться следующие формы:
- гастроинтерстинальная
Сопровождается рвотой, диареей, что может привести к обезвоживанию (эксиноз).
В тонком кишечнике – катаральное воспаление.
- септическая;
- тифоподобная.
Возникают макрофагальные гранулемы в лимфоидной ткани, ЛУ, что сходно с брюшным тифом.
Осложнения:
- обезвоживание;
- токсикоинфекция;
- острая почечная недостаточность.
Сепсис
Это ациклически протекающее инфекционное заболевание, характеризующееся крайне измененной реактивностью организма.
Особенности сепсиса:
1. Полиэтиологичность (чаще вызывается стафилококками, E.coli и др.).
2. Незаразен.
3. Иммунитет не вырабатывается.
4. Клинические проявления…………………………………. При разных возбудителях.
Складывается из местных и общих изменений.
Местные изменения:
Развивается септический очаг (первично-клеточный очаг). Гнойное воспаление с лимфангитом, лимфаденитом, флебитом (возможно с тромбофлебитом).
Общие:
Дистрофия в разных органах и тканях, гиперплазия селезенки (септическая селезенка), лейкоцитоз (до лейкимоидной реакции).
Классификация:
1. По этиологии.
2. По характеру входных ворот:
– раневой;
– пупочный;
– маточный;
– адантогенный;
– криптогенный.
3. По клинико-морфологической форме:
– септицемия
Возникает бактериемия, быстрое молниеносное течение, гиперэргическая реакция, септический очаг плохо выражен.
Общие явления – преобладает картина септического шока, ДВС-синдром………………………
– септикопиемия.
Возникают очаги гнойного воспаления в разных органах вследствие бактериальной эмболии.
- септический эндокардит.
Первичный септический очаг находится в клапанах сердца. Возникает изъязвление створок, есть колонии МО, наложение тромботических масс (полипозно-язвенный эндокардит).
Возникает тромбо- и бактериальные эмболии.
Быстро формируется порок сердца.
- хрониосепсис
При длительно незаживающих септических очагах. Возникает хроническая интоксикация, истощение, возможен амилоидоз.
Туберкулез
Хроническое инфекционное заболевание, при котором могут поражаться все органы и ткани, но чаще патологический процесс развивается в легких.
Этиология
Кислотно-устойчивая микобактерия человеческого и бычьего типа.
Патогенез:
Заражение – аэрогенно или алиментарно.
Патогенетические и клинико-морфологические формы туберкулеза:
1. Первичный
Возникает при попадании инфекта чаще в правое легкое, в средние задние отделы легких. Возникает очаг пневмонии, сенсибилизация организма, реакция гиперчувствительности немедленного типа, воспаление переходит в казеозный некроз. Это первичный аффект (3, 8, 9,10 сегменты легкого субплеврально). Возникает лимфангит (воспаление лимфатических сосудов, индукция к корню легкого) с гранулемами и туберкулезный лимфаденит в регионарные ЛУ (бронхопульмональных, бронхиальных, бифуркационных).
При алиментарном заражении тоже самое возникает в кишечнике.
Варианты течения первичного туберкулеза:
а).Затухание и заживление очагов первичного туберкулезного комплекса, т.е. очаг казеозного некроза инкапсулируется, оссифицируется, часто в нем сохраняются микобактерии – это поддерживает нестерильный иммунитет. Заживший первичный аффект – очаг Гона.
б). Прогрессирование первичного туберкулеза с генерализацией. Может быть:
- гематогенным
- лимфогенным
- в виде роста первичного аффекта и развитием казеозной пневмонии.
- смешанным.
в). хроническое.
2.гематогенный тип:
Возникает после перенесенного первичного.
Варианты:
- генерализованный гематогенный.
М.б. в виде:
а). острейшего туберкулезного сепсиса.
б). острый общий милиарный туберкулез (минимум- просовидный- это гранулемы d=1-2мм).
в). Острый общий крупно-очаговый туберкулез.
- с преимущественным поражением легких.
М.б.:
а). острый милиарный.
б). хронический милиарный.
в). Хронический очаговый.
- с преимущественным внелегочными поражениями:
а). костно-суставной.
б). почек.
в). Половых органов.
г). Кожи и т.д.
3. вторичный
Возникает у взрослых людей, перенесших первичный туберкулез.
Формы поражения:
- острый очаговый (в верхушках легких – в 1-2 сегментах).
- фиброзно-очаговый.
- туберкулёма – очаг округлой формы, больше 1 см в d.
- инфильтративный. Возникает пневмоническая инфильтрация.
- казеозная пневмония. Возникает некроз.
- острый кавернозный. Некротичекие массы дренируются через бронхи.
- фиброзно-кавернозный.
- цирротический.
Осложнения:
1. Легочные кровотечения.
2. Пневмоторакс.
3. Острая или хроническая лёгочная недостаточность, легочное сердце, амилоидоз.



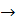 кровь (первичная виремия, которая соответствует продромальному периоду)→ повторное внедрение вируса в эпителий→ вторичная репродукция→ вторичная виремия с развитием клинических проявлений.
кровь (первичная виремия, которая соответствует продромальному периоду)→ повторное внедрение вируса в эпителий→ вторичная репродукция→ вторичная виремия с развитием клинических проявлений.

