Задание 1.
Алгоритмы
11.12.2020
1. Сбор анамнеза и жалоб.
Сбор анамнеза: Организация обследования, лечения и реабилитации женщин в гинекологических стационарах предусматривает:
· Сбор и анализ информации о состоянии здоровья женщин.
· Подготовка больной к лабораторным, инструментальным и другим методам исследования.
· Составление плана сестринского ухода за больным (сестринский процесс) с учетом возраста, типа высшей нервной деятельности, телосложения и психосоматического состояния.
· Ранняя диагностика ухудшения общего соматического состояния и диагностика неотложных состояний в гинекологии.
· Оказание первой медицинской помощи.
· Организация сестринского ухода при гинекологических заболеваниях и состояниях, связанных с беременностью.
· Владение специальными акушерскими и гинекологическими манипуляциями.
· Решение психо-социальных проблем пациентки.
Цель 1 этапа сестринского процесса – обеспечение индивидуального подхода и оказания больной наиболее полной и всесторонней помощи.
· Начинается этот этап со сбора информации о состоянии здоровья пациентки с последующим заполнением сестринской истории болезни.
· Сбор информации необходим для выявления проблем пациентки и проводится по определенному плану. Опрос и правильная оценка полученных данных во многих случаях позволяют поставить предварительный диагноз, оказать первую доврачебную помощь.
· На 1 этапе сестринского процесса медсестра должна собрать, объединить и оценить информацию о пациентке, и таким образом, определить ее потребности в сестринском уходе.
· Насколько умело медсестра сможет расположить больную к необходимому разговору, настолько будет получена полноценная информация. На данном этапе на медсестру возложены обязанности по организации необходимого исследования и подготовке больной к обследованию.
Информированное согласие пациентки на обследование
· Любое медицинское обследование и вмешательство проводится только с предварительного согласия больного.
· Больного необходимо уведомить о необходимости обследования, перечислить предполагаемые методы диагностики и оформить письменное согласие пациента на обследование.
Общие сведения о больной:
· Паспортные данные
· Возраст
· Место жительства
· Профессия
· Наличие (отсутствие) направления в стационар
· Страховой полис
Жалобы и их характеристика
· Боли
· Бели
· Кровотечения
· Нарушение менструальной функции
· Нарушение репродуктивной функции
· Генитальный зуд
· Сексуальные расстройства
· Нарушение функции смежных органов (мочевого пузыря и прямой кишки)
· Жалобы, связанные с сопутствующей соматической патологией: головные боли, высокое АД и др.
· Оценка психоэмоционального состояния
· Наличие стрессовых факторов (хронических, острых)
История настоящего заболевания
Выяснение:
· Начала данного заболевания
· Продолжительность его развития
· Динамики симптомов
· Лечебных мероприятий, проводимых ранее, эффекта от них
· Места проведения обследований, лечений и реабилитации по поводу данного заболевания
· Кем направлена больная в лечебное учреждение
История жизни
· наследственные факторы
· вредные привычки,
· аллергические реакции
· перенесенные заболевания
· травмы, операции
· переливание крови и кровезаменителей
Гинекологический анамнез
· Менструальная функция
· Половая функция
· Методы контрацепции
· Репродуктивная функция (число родов, абортов, выкидышей, внематочных беременностей, бесплодие в анамнезе, кесарево сечение, привычное невынашивание)
После сбора анамнеза переходят к объективному обследованию пациентки.
2. Оформление документации поступающих на стационарное лечение
ОФОРМЛЕНИЕ МЕДИЦИНСКОЙ КАРТЫ БЕРЕМЕННОЙ И РОДИЛЬНИЦЫ
Цель: Знать правила оформления и уметь заполнять индивидуальную карту беременной.
Показания: взятие беременной на диспансерный учет
Противопоказания: нет
Оснащение: индивидуальная карта беременной (форма № 111-1/у –97)
Подготовка больной: не требуется
Техника выполнения:
1. Что делать: заполнить индивидуальную карту беременной
2. Как делать:
· титульный лист индивидуальной карты беременной заполняется согласно паспортным данным по графам с соблюдением требований, предъявляемых к документации;
· фамилия, имя, отчество, место работы и телефон мужа беременной вносят в индивидуальную карту для экстренного сообщения ему в случае срочной госпитализации жены в родильный дом или клинику другого профиля;
· тщательно заполняются все пункты индивидуальной карты;
· собрать общий анамнез по обычной схеме с выяснением индивидуальной чувствительности к лекарственным средствам и гемотрансфузионный анамнез;
· выяснить данные о менструальном цикле, его особенностях, дате последних месячных;
· установить начало половой жизни, количество браков, беременностей, их исход;
· уточнить данные о перенесенных гинекологических заболеваниях, методах их лечения (амбулаторное, стационарное), оперативных вмешательствах.
3. Чем пользоваться:
· образец медицинской карты беременной и родильницы;
· инструкция по заполнению медицинской карты беременной и родильницы;
· методикой сбора анамнеза.
4. Средства контроля: визуально
5. Конечный результат: заполнение медицинской карты беременной и родильницы
Возможные осложнения: нет
Последующий уход: не требуется
ОФОРМЛЕНИЕ ПАСПОРТНОЙ ЧАСТИ И АНАМНЕЗА ИСТОРИИ РОДОВ
Цель: знать правила оформления и уметь заполнить историю родов.
Показания: поступление в роддом беременных и рожениц.
Противопоказания: нет
Оснащение: история родов (форма № 096/у)
Подготовка больной: не требуется
Техника выполнения:
1. Что делать: заполнить паспортную часть и собрать анамнез поступающей беременной.
2. Как делать:
· титульный лист истории родов заполнить согласно паспортным данным по графам с соблюдением требований, предъявляемым к документации;
· фамилия, имя, отчество, место работы и телефон мужа беременной;
· тщательно заполнить все пункты истории родов;
· собрать общий анамнез по обычной схеме с выяснением эпид. анамнеза, индивидуальной чувствительности к лекарственным средствам, гемотрансфузионный анамнез;
· выяснить данные о менструальном цикле, его особенностях, дате последних месячных;
· установить начало половой жизни, количество браков, беременностей, их исход;
· уточнить данные о гинекологических заболеваниях;
· выяснить анамнез течения данной беременности по триместрам.
3. Чем пользоваться:
· образец истории родов;
· инструкция по заполнению истории родов
4. Средства контроля: визуально
5. Конечный результат: заполнение истории родов
Возможные осложнения: нет
Последующий уход: не требуется
ОФОРМЛЕНИЕ ПАСПОРТНОЙ ЧАСТИ ИСТОРИИ БОЛЕЗНИ ГИНЕКОЛОГИЧЕСКОЙ БОЛЬНОЙ
Цель: знать правила оформления и уметь заполнить историю болезни гинекологической больной.
Показания: поступление в гинекологический стационар.
Противопоказания: нет
Оснащение: бланк истории болезни гинекологической больной (форма № 3)
Подготовка больной: не требуется
Техника выполнения:
1. Что делать: заполнить паспортную часть истории болезни гинекологической больной
2. Как делать: паспортную часть истории болезни заполнить по графам соответственно паспортным данным и предъявленным требованиям к документации.
3. Чем пользоваться:
· образец истории болезни;
· инструкция по заполнению истории болезни
4. Средства контроля: визуально
5. Конечный результат: заполнение истории болезни гинекологической больной.
Возможные осложнения: нет
Последующий уход: не требуется
3. Пальпация щитовидной железы
Цель: диагностическая.
Показания: исследование эндокринной системы.
Противопоказания: нет.
Подготовить: кожный антисептик
Подготовка пациента:
1. установить доброжелательные отношения с пациентом.
2. объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения.
3. попросить пациента сделать глотательные движения.
4. спросить пациента, не чувствует ли он болезненности или других неприятных ощущений.
5. предложить пациенту встать лицом к медицинскому работнику, лучше лицом к источнику света.
Техника выполнения:
1. Выполнить гигиеническую обработку рук, руки согреть
2. Левой рукой фиксировать шею пациента сзади, ладонь правой руки положить пальцами вверх на переднюю поверхность шеи.
3. Попросить больного поднять голову вверх.
4. Скользить пальцами вниз по поверхности щитовидного хряща и по дужке перстневидного хряща, пальпировать валик перешейка щитовидной железы.
5. Определить ширину, консистенцию, подвижность перешейка щитовидной железы при глотательных движениях.
6. Пальпировать поочередно боковые доли щитовидной железы сомкнутыми кончиками указательного, среднего и безымянного пальцев правой руки по направлению от щитовидного хряща к кивательной мышце.
7. Если боковые доли пальпируются, определить их размеры, плотность, однородность консистенции.
Последующий уход: не требуется.
Возможные осложнения: нет.
Примечания: в норме при пальпации щитовидной железы боковые доли не определяются, перешеек пальпируется в виде гладкого, безболезненного валика плотноэластической однородной консистенции.
12.12.20220
4. Осмотр и пальпация молочных желез.
Показания:
1. Профилактическое обследование женщин
2. Обследование всех гинекологических больных
Противопоказания: нет
Подготовительный этап выполнения манипуляции:
1. Информировать пациентку о сущности проведения обследования.
2. Обследование лучше проводить через 3-5 дней после окончания менструации в 1-ой фазе менструального цикла.
3. Вымыть руки, надеть стерильные перчатки.
4. На кушетку постелить чистую пеленку.
Основной этап выполнения манипуляции:
1. При осмотре молочных желез в положении пациентки стоя с поворотами в право влево. Руки пациентки вначале должны быть на бедре, затем сцеплены за головой. Следует обращать внимание на внешний вид молочных желез, симметричность, цвет кожных покровов; втянутость сосков и кожи.
2. Пальпируйте молочные железы кончиками пальцев начиная с подмышечной впадины вращательными плавными движениями, прижимая её ткань к грудной стенке, двигаясь по спирали или по вертикали сверху вниз по направлению к соску. Осторожно сожмите каждый сосок и посмотрите нет ли выделений. Делайте это подушечками трёх сомкнутых пальцев правой руки.
3. Следующим этапом исследования является тщательное прощупывание подмышечных, надключичных и шейных областей.
4. Повторите все вышеописанные манипуляции у пациентки лежащей на спине.
Заключительный этап манипуляции:
1. Снять перчатки, поместить в емкость дезинфицирующим раствором.
2. В соответствующем документе отметить дату и результат обследования.
3. Если никакой патологии со стороны молочных желез не обнаружено, целесообразно дать пациентке рекомендации по самообследованию молочных желез
Во время осмотра и пальпации возможны следующие находки, характерные для доброкачественных и предопухолевых заболеваний:
· выделения из соска молочного, серо-зеленого, коричневого цвета;
· наличие лепешкообразного уплотнения, исчезающего в горизонтальном положении;
· наличие опухоли, не спаянной с кожей и подлежащим тканями;
Признаками, характерными для злокачественных заболеваний, являются следующие:
· изъязвление кожи соска;
· втяжение и отек ареолы;
· кровянистые выделения из соска;
· отек кожи и молочной железы в виде «лимонной корки»;
· наличие мелких диссеминатов на коже;
· отечность надключичной области и отек верхней конечности;
· наличие плотного образования в молочной железе, не исчезающего в положении лежа;
· наличие увеличенных лимфатических узлов в подмышечной, надключичной или шейной областях;
· диффузное уплотнение ткани молочной железы
4. При обнаружении хотя бы одного признака, следует незамедлительно отправить на консультацию к онкологу
5. Подготовка пациентки к осмотру на гинекологическом кресле
Цель: диагностическая.
Показания: подготовка к исследованию.
Оснащение:
· гинекологическое кресло,
· пеленка, клеенка,
· стерильный материал,
· корнцанги,
· стерильные перчатки,
· раствор перманганата калия (1:6000),
· емкости с дезраствором.
Техника выполнения:
1. Объясните пациентке цель и ход манипуляции.
2. Накройте гинекологическое кресло клеенкой с пеленкой.
3. Помогите пациентке занять необходимое положение: ноги согнуты в коленных и тазобедренных суставах и разведены, головной конец туловища слегка приподнят.
4. Вымойте руки с мылом, осушите индивидуальным полотенцем, наденьте перчатки.
5. Держа кувшин с раствором перманганата калия в левой руке, а корнцанг с салфеткой - в правой, лейте раствор на салфетку и последовательно движениями сверху вниз обработайте паховые складки, лобок, большие и малые половые губы, анальную область (меняя салфетку после каждого движения сверху вниз).
6. Отработанные инструменты и материал погрузите в дезраствор.
7. Снимите перчатки, вымойте руки и осушите их.
8. По окончании гинекологического исследования помогите пациентке встать.
Примечание. Гинекологическое исследование проводится после опорожнения мочевого пузыря при отсутствии переполненного кишечника.
6. Осмотр наружных половых органов женщины
Цель: оценка состояния наружных половых органов.
Оснащение: гинекологическое кресло, одноразовый гинекологический пакет
Техника выполнения:
1. Объясните женщине необходимость данного исследования.
2. Уложите беременную на гинекологическое кресло (положение на спине с ногами, согнутыми в коленных и тазобедренных суставах, ноги разведены), на индивидуальную пеленку.
3. Наденьте одноразовые перчатки.
4. Осмотрите наружные половые органы: лобок, тип роста волосяного покрова на лобке, прикрывают ли большие и малые губы половую щель.
5. Первым и вторым пальцем левой руки разведите большие половые губы и последовательно осмотрите: клитор, уретру, преддверие влагалища, протоки бартолиниевых и парауретральных желез, заднюю спайку и промежность.
6. Первым и вторым пальцем правой руки в нижней трети больших половых губ сначала с одной стороны, а затем с другой пропальпируйте бартолиниевые железы.
7. Попросите женщину встать.
8. Снимите одноразовые перчатки, выбросите их, согласно правилам профилактики инфекций.
9. Вымойте руки с мылом.
13.12.2020
7. Взятие мазка на бактериальную флору.
Показания:
· Оценка состояния влагалищной флоры.
· Выделение патологической флоры.
Оснащения:
· Гинекологическое кресло.
· Индивидуальная пелёнка.
· Стерильные перчатки.
· Влагалищные зеркала.
· Ложечка Фольтмана, предметное стекло.
Техника выполнения:
1. Скажите женщине, что будет сделано и какого ожидать результата.
2. Наденьте на обе руки новые одноразовые пли стерильные (глубоко дезинфицированные), многоразовые перчатки (покажите женщине, что вы надели стерильные перчатки).
3. Обеспечьте освещение достаточное для осмотра шейки матки.
4. Приготовьте инструменты: гинекологические зеркала, ложечку Фолькмана. предметное стекло.
5. Обработайте кресло ветошью, смоченной 0,5% раствором гипохлорита кальция, и постелите чистую пеленку.
6. Уложите женщину на гинекологическое кресло.
7. Введите гинекологическое зеркало (см.2.2). Ложечкой Фолькмана или желобоватым ЗОНДОМ возьмите отделяемое из заднего свода и нанеси на предметное стекло (вдоль).
8. Осторожно выведите из влагалища гинекологическое зеркало, опустите в 3% раствор хлорамина.
9. Снимите одноразовые перчатки, выбросите их, согласно показаниям, многоразовые перчатки снимите, выворачивая наизнанку, и погрузите в 3% раствор хлорамина.
10. Вымойте руки водой с мылом
11. Подпишите направление.
· Номер кабинета.
· ФИО.
· Возраст.
· Место работы или учебы.
· Назначение мазка (мазок на степень чистоты).
· Дата.
· Подпись врача или акушерки.
· Отправьте мачок в лабораторию
Техника выполнения:
1. Постелите на гинекологическое кресло индивидуальную пелёнку и уложите пациентку.
2. Наденьте стерильные перчатки.
3. С соблюдением техники введите гинекологическое двухстворчатое зеркало, откройте его и зафиксируйте.
4. Обнажите шейку матки и стенки влагалища.
5. Влейте во влагалище первую порцию раствора и сразу её слейте, наклонив зеркало книзу.
6. Влейте вторую порцию раствора и оставьте её во влагалище на 10 – 15 минут.
7. Через 10 – 15 минут слейте раствор из влагалища.
8. Стерильными сухими марлевыми шариками осушите стенки влагалища.
9. С соблюдением техники удалите гинекологическое зеркало.
14.12.2020
10. Измерение наружных размеров таза.
Цель: научить студента измерить основные размеры таза с помощью тазомера и зафиксировать в индивидуальной карте беременной.
Оснащение:
· кушетка;
· тазомер;
· шарики ватные или марлевые;
· 70% спирт этиловый;
· индивидуальная карта беременной;
· клеенка.
Техника выполнения:
1. Объясните беременной о необходимости данного измерения.
2. Попросите беременную раздеться.
3. Обработать кушетку и тазомер ветошью смоченной 0,5% растворе гипохлорита кальция.
4. Постелите на кушетку чистую пеленку.
5. Уложите беременную на кушетку, на спину, с выпрямленными ногами.
6. Акушерка берёт тазомер и садится справа от беременной, лицом к ней.
7. Пальпирует передне-верхние ости подвздошных костей, прикладывает пуговки тазомера и измеряет: Disitantia spinarum в норме приблизительно равна 26 см.
8. Продвигая пальцы по гребням подвздошных костей, находит более отдаленные точки, прикладывает пуговки газомера и измеряет: Distantia cristarum в норме равна около 28 см 9. переводит тазомер на бедра, пальпируя находит большие вертела бедренных костей, прикладывает пуговки тазомера и измеряет Distiantia trochanterica - в норме этот размер не менее 30 см.
9. Если не удается найти вертелабедренных костей невозможно из- за избыточного веса, то необходимо попросить беременную подвигать ступней и зафиксировать на бедре движение вертела.
10. Просит женщину изменить положение: лечь набок, повернувшись спиной к акушерке, нижнюю йогу согнуть в тазобедренном и коленном суставах, при этом верхняя нога должна оставаться выпрямленной.
11. Определяет левой рукой подкрестцовую ямку, правой рукой определяет верхний край симфиза, прикладывает пуговки тазомера к этим точкам и измеряет наружную коньюгату - Conjugata cxtcma в нормальном размере таза равна 20 см и более.
12. Измерение закончено, попросите беременную встать.
13. Вымойте руки водой с мылом.
14. Результаты занесите в медицинскую документацию.
11. Измерение ВДМ, ОЖ.
Цель: измерение высоты дна матки и окружности живота.
Показание:
· оценка размеров матки и соответствия ее величины сроку беременности;
· оценка предполагаемой массы плода.
Оснащение:
· кушетка,
· индивидуальная пеленка.
Подготовка пациентки:
· предложить женщине после опорожнения мочевого пузыря лечь на кушетку в положении «на спине» с ровно вытянутыми ногами.
Подготовка акушерки:
· гигиеническая обработка рук,
· дезинфекция сантиметровой ленты.
Техника выполнения:
1. один конец сантиметровой ленты устанавливают у верхнего края лонного сочленения;
2. проводят ленту по средней линии живота до уровня дна матки;
3. фиксируют величину полученного размера.
4. Методика измерения окружности живота (ОЖ)
5. сантиметровую ленту проводят по окружности от пупка через гребни подвздошных
6. костей, поясницу и соединяют ее концы на уровне пупка.
7. фиксируют величину полученного размера.
Оценка результата: сравнить со стандартами и занести в индивидуальную карту беременной или историю родов.
12. Пальпация плода по методу Леопольда (наружное акушерское исследование).
Пальпацию живота беременной женщины проводят по определенному плану, последовательно применяя четыре приема Леопольда - Левицкого. При проведении данного исследования беременная лежит на спине.
I прием
Цель: определение уровня стояния дна матки и крупной части плода, находящейся в дне матки.
Техника проведения:
1. садятся справа от женщины лицом к ней;
2. располагают ладонные поверхности рук врача на дне матки;
3. погружают руки вглубь, определяя уровень стояния дна, а также часть плода, располагающуюся в дне матки (рис. 1).
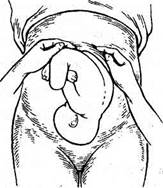
Рис. 1. Первый прием Леопольда — Левицкого
II прием
Цель: определение спинки и мелких частей плода, позиции, вида позиции.
Техника проведения:
1. перемещают обе руки врача со дна матки на ее боковые поверхности;
2. слегка согнув пальцы, осуществляют поочередную пальпацию частей плода;
3. на той стороне, где лежит спинка, под рукой ощущается равномерная продолговатая площадка;
4. на противоположной стороне, где располагаются мелкие части плода, прощупываются небольшие возвышения, часто меняющие положение из-за дв-ний конечностями (рис. 2).
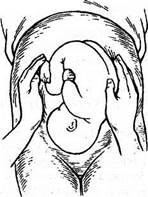
Рис. 2. Второй прием Леопольда - Левицкого
III прием
Цель: определение предлежащей части плода.
Техника проведения:
1. располагают правую руку врача над лоном так, чтобы большой палец находился справа, а четыре остальных - слева от средней линии матки;
2. пальцы медленно погружаются вглубь и захватывают предлежащую часть:
· головка прощупывается в виде плотной округлой части,
· тазовый конец прощупывается в виде объемной мягковатой части, не имеющей округлых очертаний,
· при поперечных и косых положениях предлежащая часть не определяется;
3. короткими легкими толчками стараются сдвинуть предлежащую головку справа налево и наоборот (баллотирование головки) (рис. 3).
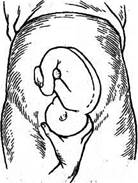
Рис. 3. Третий прием Леопольда- Левицкого
IV прием
Цель: определение уровня стояния предлежащей части относительно входа в малый таз.
Техника проведения:
1. врач поворачивается лицом к ногам женщины.
2. располагают ладони рук справа и слева от предлежащей части, чтобы кончики пальцев касались симфиза;
3. пальцами осторожно проникают вглубь в сторону полости малого таза, пытаясь продвинуть их между предлежащей частью и стенками таза;
4. проводят скольжение пальцами рук вверх по головке плода:
· если при этом кисти рук сходятся - головка стоит большим сегментом во входе малого таза или опустилась глубже;
· если пальцы исследующих рук расходятся - головка располагается во входе малым сегментом;
· если наружными приемами невозможно определить головку плода - она опустилась в полость таза;
· при высоком стоянии головки под нее можно подвести пальцы рук (рис. 4).
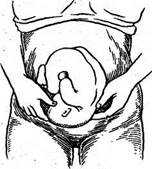
Рис. 4. Четвертый прием Леопольда – Левицкого
15.12.2020
13. Аускультация плода с помощью стетоскопа
Цель:
· с помощью акушерского стетоскопа отыскать место наилучшего выслушивания сердцебиения плода,
· выслушать, подсчитать и оценить сердцебиение плода.
Сердцебиение плода с помощью акушерского стетоскопа можно выслушать после 20 недель (лучше -24 недель) беременности.
Оснащение:
· кушетка;
· клеенка;
· акушерский стетоскоп;
· секундомер;
· шарики;
· 70% этиловый спирт;
· Индивидуальная карта беременной.
Техника выполнения:
1. Объясните беременной о необходимости данного исследования.
2. Предложите беременной раздеться.
3. Обработайте кушетку и стетоскоп ветошью,
смоченной 0,5% раствором гипохлорита кальция.
4. Постелите чистую пеленку.
5. Уложите беременную на кушетку, на спину с выпрямленными ногами.
6. Проведите наружное акушерское исследование, определите
положение, позицию, вид и предлежание головки плода.
7. Установите широкую часть стетоскопа на переднюю брюшную стенку со стороны спинки, ближе к головному концу.
8. Передвигая стетоскоп, найдите место наилучшего выслушивания сердцебиения плода.
9. Посчитайте частоту сердечных сокращений плода за 1 минуту.
10. Оцените частоту, ритм и ясность сердцебиения плода (в норме 140 – 160уд. в I мин.).
11. Зафиксируйте результат в первичной документации.
14. Первый туалет новорожденного
Цель:
· Отделение плода от матери, перевязка пуповины и профилактика инфицирования ребенка.
Показания:
· первичная обработка новорожденного ребенка
· обеспечение тепловой защиты новорожденному
Оснащение:
· теплые стерильные пеленки – 2-3 шт.
· теплое одеяло
· шапочка, носочки для новорожденного
· стерильный анатомический зажим
· пупочный зажим (одноразовый)
· стерильные ножницы
· термометр
· 1% тетрациклиновая глазная мазь
· сантиметровая лента
· бирочки
· теплое белье для новорожденного
Техника выполнения:
1. Принять ребенка в теплые стерильные пеленки.
2. Обсушить теплой стерильной пеленкой (живот – голова - спина).
3. Положить ребенка на живот к матери: контакт кожа к коже.
4. Повторно обсушить ребенка теплой стерильной пеленкой.
5. Надеть на ребенка шапочку и носочки, укрыть пеленкой, сверху одеялом.
6. Отделить ребенка от матери:
a) от пупочного кольца на расстоянии 10 см наложить первый анатомический зажим;
b) наложить второй анатомический зажим от пупочного кольца – 8 см и пересекают стерильными ножницами.
7. Через 30 мин измерить ребенку температуру тела (в норме 37,5-36,50С).
8. Провести профилактику гонобленореии (в течении 1 часа): обработать глаза ребенка 1% тетрациклиновой (эритромициновой) мазью (для каждого глаза отдельный ватный шарик).
9. Ребенка оставить на груди у матери минимум на 2 часа.
10. Через 2 часа положить ребенка на стерильный пеленальный столик с подогревом и дополнительным источником тепла.
11. Провести вторичную обработку пуповины:
a) от пупочного кольца на расстоянии 0,3 см наложить пупочный зажим;
b) от верхнего края пупочного зажима на расстоянии 0,3-0,5 см обрезать остаток пуповины стерильными ножницами.
12. Осмотреть ребенка и провести антропометрию.
13. Заполнить 3 бирочки: № истории родов, фамилия мамы, дата и время рождения ребенка, пол, вес, рост ребенка (2 на ручки ребенка, 1 на кроватку).
14. Одеть ребенка и вместе с матерью доставить в послеродовое отделение.
Примечание!
· Температура родильного зала должна быть не менее 250С.
· Все процедуры должны выполняться строгим соблюдением звеньев «Тепловой цепочки».
· Руки мед. персонала должны быть обработаны хирургическим способом.
15. Оценка состояния новорожденного
Для объективной характеристики состояния новорожденного пользуются шкалой Апгар. В течение первой минуты после рождения определяют 5 важнейших клинических признаков: частоту и ритм сердцебиения, характер дыхания и мышечного тонуса, состояние рефлексов и окраску кожных покровов. В зависимости от выраженности этих признаков ставят оценку в баллах по каждому из них:
1. Сердцебиение:
- 0 баллов – отсутствует;
- 1 балл – частота менее 100/мин;
- 2 балла – частота более 100/мин.
2. Дыхание:
- 0 баллов – отсутствует;
- 1 балл – слабый крик (гиповентиляция);
- 2 балла – громкий крик.
3. Мышечный тонус:
- 0 баллов – вялый;
- 1 балл – некоторая степень сгибания;
- 2 балла – активные движения.
4. Рефлекторная возбудимость (оценивается по реакции на носовой катетер или силе рефлекса на раздражение подошв):
- 0 баллов – отсутствует;
- 1 балл – слабо выражена (гримаса);
- 2 балла – хорошо выражена (крик).
5. Окраска кожи:
- 0 баллов – синюшная или бледная;
- 1 балл – розовая окраска тела и синюшная окраска конечностей;
- 2 балла – розовая.
Полученные баллы суммируют и оценивают следующим образом:
- 10 - 8 баллов – удовлетворительное состояние ребенка;
- 7 - 6 баллов – легкая степень асфиксии;
- 5 - 4 баллов – асфиксия средней тяжести;
- 3 - 1 балла – тяжелая асфиксия;
- 0 баллов – клиническая смерть.
Для определения прогноза повторно оценивают состояние ребенка по шкале Апгар через 5 мин после рождения. Если оценка возросла (при первичной сниженной), то прогноз более благоприятный.
С целью ранней диагностики дыхательных расстройств у недоношенных детей производят оценку по шкале Сильвермана (при рождении через 2, 6, 12 и 24 часа жизни); при этом в баллах оценивают следующие признаки:
· Движения грудной клетки:
- 0 баллов – грудь и живот равномерно участвуют в акте дыхания;
- 1 балл – аритмичное, неравномерное дыхание;
- 2 балла – парадоксальное дыхание.
· Втяжение межреберий:
- 0 баллов – отсутствует;
- 1 балл – не резко выражено;
- 2 балла – резко выражено.
· Втяжение грудины:
- 0 баллов – отсутствует;
- 1 балл – не резко выражено;
- 2 балла – резко выражено, держится постоянно.
· Положение нижней челюсти:
- 0 баллов - рот закрыт, нижняя челюсть не западает;
- 1 балл – рот закрыт, нижняячелюсть западает;
- 2 балла – рот открыт, нижняя челюсть западает.
· Дыхание:
- 0 баллов – спокойное, ровное;
- 1 балл – при аускулътации слышен затрудненный вдох;
- 2 балла – стонущее дыхание, слышное на расстоянии.
16.12.2020
16. Туалет половых органов перед изгнанием плода.
Цель: Профилактика восходящей инфекции.
Студент должен знать:
· Средняя продолжительность родов первородящей – 11-12 часов, повторнородящей – 6-8 часов;
· Весь I период родов роженица находится в предродовой палате;
· Околоплодные воды отходят в конце I периода родов при открытии шейки матки полном или близком к полному;
· Потенциальной проблемой раннего излития околоплодных вод является риск восходящей инфекции;
· Туалет наружных половых органов и смена стерильной подкладной производится через каждые 6 часов ведения I периода родов и перед влагалищным исследованием.
Оснащение:
· Кровать,
· клеенка,
· перчатки,
· емкость с теплым раствором перманганата калия 1: 6000,
· раствор йодоната,
· стерильные корнцанги (2),
· стерильные ватные и марлевые шарики,
· судно,
· емкость с дезинфицирующим раствором,
· стерильная подкладная.
Подготовка:
· объяснить роженице смысл назначения процедуры, ее профилактическую значимость, предупредить о длительности и последовательности, психологически подготовить пациентку к манипуляции, получить согласие пациентки, методически правильно и своевременно провести процедуру, научить этому пациентку;
· надеть перчатки;
Техника выполнения:
1. постелить на кровать клеенку, поставить судно, уложить роженицу на судно в положении с согнутыми в тазобедренных и коленных суставах и разведенными ногами;
2. поливая из кувшина с раствором перманганата калия правой рукой шариком на корнцанге обмыть последовательно: малые половые губы, большие половые губы, внутреннюю поверхность бедер, ягодицы, анальное отверстие;
3. высушить сухим шариком;
4. сбросить корнцанг с шариком в емкость с дезинфектантом;
5. убрать судно, погрузить в дезраствор;
6. положить на область половых органов стерильную подкладную.
Перед влагалищным исследованием:
· вторым корнцангом с шариком смазать половые губы, внутреннюю поверхность бедер и промежность 1 раствором йодоната;
· снять перчатки, погрузить их в дезраствор;
· вымыть руки.
Осложнения:
Несоблюдение правил туалета наружных половых органов в родах является причиной инфицирования родовых путей роженицы, риск развития послеродовых септических состояний.
17. Туалет половых органов в послеродовом периоде.
Цель: профилактика послеродовых септических заболеваний
Показание: всем родильницам в послеродовом периоде.
Противопоказания: нет
Оснащение:
· корнцанг,
· ватные и марлевые шарики,
· подкладное судно,
· теплый раствор фурациллина,
· 5% раствор перманганата калия,
· кружка Эсмарха.
Подготовка родильницы:
· При наличии швов промежности, наложенных при 1 и 2 степени разрыва уложить родильницу на гинекологическое кресло в смотровом кабинете.
· При разрыве промежности 3 степени роженица лежит на кровати, под ее тазовый конец положить медицинскую клеенку и подставить подкладное судно.
· Необходимо опорожнить мочевой пузырь самопроизвольно или с помощью катетера.
Техника выполнения:
1. Что делать:
· провести туалет наружных половых органов,внутренней поверхности бедер,
· обработать швы 2-3 раза всутки.
2. Как делать:
· в кружку Эсмарха налить теплый раствор фурацилина,
· взять корнцанг и стерильными ватнымишариками обмыть наружные половые органы, внутреннююповерхность бедер, область ануса в последнюю очередь.
· Марлевыми шариками промокательными движениямиосушить область швов и обработать 5 % растворомперманганата калия.
· Дать женщине стерильную подкладнуюпеленку.
3. Чем пользоваться:
· корнцангом,
· ватными
· марлевыми шариками.
4. Средства контроля:
· визуально
5. Конечный результат:
· заживление раны
Возможные осложнения:
· аллергическая реакция на фурацилин и перман










