Частота и характер этой формы заболевания выясняются только в последние годы. Ранее полагали, что острые нарушения кровообращения в мезентериальных сосудах встречаются редко. Д. Ф. Скрипниченко считает, что, после того как Tiedeman в 1843 году и Virchow в 1847 году описали этот вид патологии, на протяжении почти ста лет описывались единичные наблюдения, и лишь несколько исследователей собирали по нескольку десятков наблюдений (Герке, 1951; Артемкина, 1958; Гольдгаммер, 1966).
I По данным К. К. Гольдгаммера, в мировой литературе к /1964 году описано всего 2500 наблюдений, из них 873 принадлежат отечественным хирургам. Сам Д. Ф. Скрипниченко определяет частоту этого заболевания, равной 3% всех больных кишечной непроходимостью. По данным Ю. М. Дедерера, собравшего клинические наблюдения о 1023 больных кишечной непроходимостью, тромбоз и эмболия брыжеечных сосудов встретились в 0,6%. По разным литературным источникам К Г. Тагибеков определяет частоту этого заболевания от 0,5 до 4,1%.
На основании этого можно сделать заключение, что тромбоз и эмболия брыжеечных сосудов встречаются сравнительно редко. Раньше это заболевание относили к острой кишечной непроходимости, полагая, что если болезнь ведет к некрозу кишечника, парезу его и перитониту, то ее следует относить к этой нозологической форме Однако исследования последних лет, особенно проведенные в клинике В. С. Савельева, дают основание считать эмболию и тромбоз мезентериальных сосудов отдельным заболеванием.
Большая частота сердечно-сосудистых заболеваний и всевозрастающее число их привели к тому, что число эмболии и тромбозов брыжеечных сосудов значительно возросло. Это-
му росту способствовало и улучшение диагностики данного заболевания. В. С. Савельев определяет его частоту равной 1—2% патологоанатомических вскрытий. Он наблюдал 382 больных и сведения о 116 собрал в больницах РСФСР.
В клинике госпитальной хирургии № 2 Томского мединститута наблюдали за 6 лет 26 больных с эмболиями и тромбозами мезентериальных сосудов.
Существуют различные мнения о сущности происходящего при этом патологического процесса. Большинство исследователей считают, что чаще наблюдаются эмболии брыжеечных сосудов, но имеет место и тромбоз их. Оба процесса почти всегда сочетаются. Чаще первоначально наступает эмболия сосуда с последующим тромбозом его (В. С. Савельев, А. Г. Земляной и др.). По этому поводу еще Н. Н. Самарин писал, что может быть острая закупорка артериальных и венозных сосудов. Казалось бы, при этом должны наступать различные патологоанатомические изменения, но, по сути дела, в обоих случаях мы встречаемся с остро развивающимся инфарктом кишечника, который влечет за собой перитонит.
Эмболии и тромбозы брыжеечных сосудов редко развиваются сами по себе. Обычно они появляются у пожилых людей, страдающих заболеваниями сердечно-сосудистой системы, крови и при злокачественных опухолях, также сопровождающихся нарушениями свертывающей системы крови. Существенную роль при этом играют атеросклероз (в том числе с поражением абдоминальных ветвей аорты), бородавчатый эндокардит, гипертоническая болезнь. Может встречаться тромбоэмболия мезентериальных сосудов при полицитемии, лейкозах и новообразованиях, ведущих к тромбоэмболическим осложнениям. Тромбозы брыжеечных вен могут быть осложнением гнойных заболеваний органов брюшной полости (В. С. Савельев).
В основе патологического процесса лежит острое нарушение кровообращения в сосудах тонкого или толстого кишечника. Оно может быть вызвано спазмом сосудов, эмболией мезентериальных артерий, тромбозом вен кишечника, а также теми или иными сочетаниями этих процессов.
В. С. Савельев и И. В. Спиридонов считают, что острое нарушение мезентериального кровообращения может быть окклюзионным (эмболия, тромбоз артериального или тромбоз венозного сосуда) и неокклюзионным (нарушения микроциркуляции на почве спазма, пареза сосудов, падения перфузионного давления, наступающие при острой или хрониче-
ской сердечно-сосудистой недостаточности). Спазм сосуда нередко в основе своей имеет атеросклеротическую бляшку, лежащую в устье его. Эта же бляшка может служить источником артериальной эмболии. Обычно оба процесса сочетаются, к ним присоединяется еще тромбоз.
После закупорки брыжеечного сосуда наступает резкий спазм его с последующим парезом и параличом. За счет нарушений проницаемости происходит пропитывание кровью стенки кишечника, снабжающегося из этого сосуда, и кровоизлияние в просвет кишки. Проще говоря, развивается геморрагический инфаркт соответствующего отдела кишечника. Далее стенка кишки подвергается некрозу. Омертвевает сначала слизистая, а затем вся толща кишечной стенки. Содержащаяся в просвете кишечника микрофлора проникает в свободную брюшную полость, вызывая развитие микробного перитонита. Особенностью его является раннее проникновение в экссудат элементов крови. Поэтому экссудат носит при тромбоэмболии брыжеечных сосудов геморрагический характер. Омертвение кишечной стенки довольно часто ведет к локальной перфорации, что форсирует развитие перитонита. Из-за острых расстройств питания кишечной стенки процессы омертвения ее протекают часто очень быстро, нередко в течение нескольких часов, что определяет в ряде случаев бурную клиническую картину заболевания.
Н. Н. Самарин считает, что эмболии и тромбозы брыжеечных сосудов протекают в две стадии. Во время первой преобладает спазм сосудов кишечника, при второй развивается некроз и перитонит.
Г. Мандор также различает две стадии этого процесса: стадия серозной транссудации и стадия непроходимости, когда стенка кишки инфильтрируется кровью, расслаивающей ткани, что приводит к параличу кишечника.
В. С. Савельев и И. В. Спиридонов утверждают, что артериальный инфаркт кишечника проходит три стадии. Во время первой происходит нарушение притока крови к кишке и развивается резкий спазм как сосуда, так и кишечной стенки из-за значительного судорожного сокращения мышечной стенки. В этой стадии еще нет значительной интоксикации. При второй стадии кровоток частично восстанавливается, так как расширяются коллатерали и происходят нарушения микроциркуляции в кишечной стенке. Нарушается проницаемость сосудистой стенки и стенки кишки, в которой прогрессируют деструктивные изменения, начавшиеся во время первой ста-
дни. Стенка кишки пропитывается кровью. Быстро накапливается экссудат в брюшной полости. Он содержит и форменные элементы крови. Кровь проникает также в просвет кишки. В третьем периоде стенка кишки разрушается. Гибель ее идет со стороны слизистой. Далее развивается некроз кишечной стенки, нередко ведущий к перфорации кишки. Параллельно идут процессы нарастающей интоксикации, зависящие как от всасывания продуктов распада тканей, так и от микробного перитонита. В. С. Савельев, Н. Н. Самарин и др. считают, что артериальная ишемия, длящаяся более трех часов, ведет к гибели, омертвению кишечной стенки. При тромбозе брыжеечных вен преобладает отек брыжейки и кишки, который прогрессирует, ведет к сосудистому стазу, нарушению проницаемости с последующим развитием геморрагического инфаркта кишки (Ю. М. Дедерер, В. С. Савельев).
Объем поражения кишечника зависит от уровня закупорки сосуда, снабжающего кровью соответствующие отделы кишечной трубки. Большинство исследователей указывают на то, что чаще всего поражается система верхней брыжеечной артерии. Д. Ф. Скрипниченко и Н. Н. Самарин считают, что эмболии и тромбозы верхней брыжеечной артерии встречаются в 10 раз чаще поражения нижней брыжеечной артерии. Многие этот факт объясняют большим диаметром сосуда, углом отхождения его от аорты и тем, что в устье верхней брыжеечной артерии чаще локализуются атеросклеротические бляшки.
Клинические проявления эмболии и тромбоза брыжеечных сосудов многообразны. Они более бурны при артериальных эмболиях, несколько мягче при тромбозах и еще менее выражены при поражениях с неполной закупоркой просвета магистрального сосуда. Как правило, заболевание развивается у людей пожилого и старческого возраста, страдающих заболеваниями сердечно-сосудистой системы, системы крови или новообразованиями. Нередко клинические проявления болезни у больного, находящегося на лечении в стационаре по поводу одного из перечисленных заболеваний, проявляются внезапно. В литературе описаны эмболии и тромбозы мезентериальных сосудов у молодых людей и даже у детей, но подобные случаи встречаются редко.
У большинства больных превалирует бурная клиническая картина заболевания, но при внимательном сборе анамнеза часто удается у них отметить болевые ощущения в животе за
несколько часов или суток до появления сильных болей. Это дало основание Г. Мондору писать о двуфазности процесса. В. С Савельев в клинике различает стадию ишемии, стадию инфаркта и стадию перитонита. Характерным признаком эмболии брыжеечных сосудов является резкая, внезапно появившаяся боль в животе. Боль в большинстве случаев настолько интенсивна, что больные кричат, мечутся в постели. По характеру боли сравнимы с подобными при перфорации язвы желудка или остром панкреатите. Боль локализуется обычно в области пупка или по всему животу и не имеет характерной иррадиации. Боль, которая может вызвать коллапс, характерна для острых нарушений кровообращения в брыжеечных сосудах. У больных наблюдается кратковременное повышение артериального давления, которое сменяется прогрессирующим падением (симптом Н. И. Блинова). Часто наблюдается мерцательная аритмия. Больные жалуются на тошноту, рвоту. Последняя часто повторяется и скоро принимает геморрагический характер, что дает основание для диагностических ошибок (ставят диагноз кровоточащей язвы желудка). Нередко у больных наблюдается неоднократный жидкий стул. По мере развития процесса каловые массы приобретают кровянистый характер. Кровавый и дегтеобразный стул — признак инфаркта кишечника, который развивается часто, но не в ранней стадии заболевания.
При объективном исследовании можно обнаружить обложенный язык. Пульс в начале процесса замедлен, затем начинает прогрессивно учащаться по мере нарастания интоксикации и перитонита. Живот втянут в первый период болезни или слегка вздут в последующие. Мышечная защита у большинства больных отсутствует, но пальпация брюшной стенки резко болезненна. Симптом Щеткина—Блюмберга появляется по мере развития перитонита. В брюшной полости довольно рано можно определить свободную жидкость. У ряда больных удается прощупать в области пупка или возле него тестоватую болезненную «опухоль». Это прощупывается пораженная инфарктом инфильтрированная кишечная петля (симптом Мондора). Н. Н. Самарин указывает, что при перкуссии живота можно обнаружить чередование участков тимпанита с участками притупления перкуторного тона. В первые часы и сутки развития болезни больной находится в тяжелом состоянии, сопровождающемся выраженным болевым синдромом, быстрым прогрессированием процесса при мягком или слегка вздутом животе. На это сочетание, харак-
терное для инфаркта кишечника, обращают внимание многие клиницисты (Н. Н. Самарин, Г. Мондор, В. С. Савельев и др.). Понос, появившийся в начале болезни, сменяется запором, который вновь может прекратиться с появлением кровавого стула. Симптом мышечного напряжения и другие симптомы перитонита появляются в более поздние стадии болезни. У больных с эмболией и тромбозом брыжеечных сосудов быстро нарастают явления интоксикации. В первый период течения процесса они проявляются нередко эйфорией, а затем прогрессирующей сердечно-сосудистой слабостью, которая может довольно быстро привести больного к гибели. При артериальных эмболиях и обширных инфарктах кишечника больной может погибнуть за 1—2 суток. При венозных тромбозах течение процесса медленнее.
Лабораторные исследования позволяют довольно рано выявить лейкоцитоз—10—15-103. С развитием инфаркта кишечника и перитонита он быстро повышается до 30—50-103. Очень важным при эмболиях и тромбозах брыжеечных сосудов являются изменения свертывающей и антисвертывающей систем крови, свидетельствующие о гиперкоагуляции. Эти изменения важны не только для диагностики, но и для правильного лечения больного. Рентгенологическое исследование больного в большинстве случаев не дает убедительных данных, за исключением картины нарастающего пареза кишечника.
Диагноз эмболии и тромбоза брыжеечных сосудов представляет определенные трудности. Несмотря на это, Г. Мондор писал: «Этот диагноз возможен. Необходимо научиться распознавать эту болезнь. Ужасно видеть, как в течение нескольких часов гибнет больной, родным которого вы сказали, что у него почечные колики или что его вылечит удаление червеобразного отростка. И этого ужаса надо избегнуть».
Литература изобилует описаниями ошибочных диагнозов эмболии и тромбозов брыжеечных сосудов, несмотря на то, что большинство больных из-за выраженного болевого синдрома и тяжести состояния рано обращаются за медицинской помощью и сравнительно быстро госпитализируются в стационары.
Из 63 больных, наблюдавшихся Н. И. Артемкиной, 21 госпитализирован в терапевтические отделения, чаще с диагнозом инфаркта миокарда. У четверти больных правильный диагноз в стационаре при жизни поставлен не был. Из 54 больных К. К. Гольдгаммера у 18 диагноз установлен при
жизни, у 18 — во время операции, у 18 — на вскрытии. К. Г. Тагибеков наблюдал 42 больных, из которых при направлении в стационар правильный диагноз установлен у 3, а остальным поставлен диагноз 17 различных заболеваний (острый аппендицит, ущемленная грыжа, пневмония, перфорация язвы, сердечно-сосудистая недостаточность, инфаркт миокарда и т. д.).
За последние годы правильное распознавание заболевания участилось, но представляет определенные трудности.
Диагноз эмболии и тромбоза брыжеечных сосудов может быть установлен, когда у пожилого больного, страдающего заболеванием сердца, выраженным атеросклерозом или новообразованием, внезапно резко нарушается самочувствие, ухудшается состояние, появляются сильные боли в животе, кровавая рвота, понос, кратковременно повышается артериальное давление с последующим падением его, имеется болезненность при пальпации живота при мягкой брюшной стенке, появляется кровавый стул и быстро нарастают явления сердечной недостаточности. Важным симптомом тромбоэмболии брыжеечных сосудов является быстрое появление экссудата в брюшной полости при резком болевом синдроме и прогрессирующем перитоните. В клинике отмечено, что у подобных больных часто наблюдается акроцианоз, серовато-бледная или мраморная окраска лица и брюшной стенки. Н. И. Артемкина справедливо подчеркивает, что у этих больных околопочечная новокаиновая блокада и введение обезболивающих не дают эффекта и не снимают болевого синдрома. В. С. Савельев обоснованно полагает, что рентгеновское исследование дает убедительные данные слишком поздно и рекомендует использовать в диагностике селективную ангиографию ветвей аорты и лапароскопию. Ангиография при контрастировании соответствующей ветви брюшной аорты позволяет установить проходимость сосуда и уровень окклюзии, если таковая имеется. На наш взгляд, трудность исследования и тяжесть состояния больных являются определенным препятствием для широкого применения этого ценного метода. Лапароскопия позволяет увидеть изменения стенки кишечника и наличие выпота в брюшной полости, что по времени соответствует 5—6 часам с момента прекращения кровотока по сосуду. Этот метод должен применяться, несмотря на то, что позволяет уточнить диагноз, когда стенка кишечника уже нежизнеспособна. Дифференцировать эмболию и тромбоз брыжеечных сосудов необходимо в первую очередь
с перфоративной язвой желудка, острым панкреатитом и инфарктом миокарда. Обоснованно требование В. С. Савельева в сомнительных случаях шире прибегать к диагностической лапаротомии. У всех наблюдавшихся в клинике больных, за исключением одного, заболевание было диагностировано при жизни.
Лечение эмболии и тромбоза брыжеечных сосудов представляет собой сложную задачу, тяжесть ее решения осложняется тем, что нередко приходится решать вопрос об обширном вмешательстве у пожилого больного, страдающего кроме инфаркта кишечника еще тем или иным заболеванием сердца или системы крови. Большую роль на протяжении всего лечения играют анестезиолог-реаниматор и опытный терапевт.
Несмотря на то, что некоторые исследователи высказывались о безрезультатности хирургического лечения инфаркта кишечника, абсолютное большинство авторов сейчас уверенно утверждают, что только оперативное вмешательство может принести больному эмболией или тромбозом мезентериальных сосудов шанс остаться в живых, так как без оперативного вмешательства погибает почти 100% больных, а случаи выздоровления подобных больных без операции после лечения одними антикоагулянтами исчисляются единицами (К. К. Гольдгаммер, А. Г. Земляной, Д. Ф. Скрипниченко, В. С. Савельев).
Чем раньше производится хирургическое вмешательство, тем лучше для больного. Все же ряд больных и сейчас еще не подвергается операции из-за тяжести состояния. Из 498 больных В. С. Савельева, несмотря на активную тактику, 148 не оперированы ввиду того, что состояние их не позволяло прибегнуть к хирургическому вмешательству. После вскрытия брюшной полости необходимо убедиться в диагнозе, выяснить характер поражения кишечника и его жизнеспособность. При наличии тромбоэмболии мезентериальных сосудов в брюшной полости определяется геморрагический экссудат. Внешний вид пораженных отделов кишечника зависит от стадии течения процесса. В первые часы, когда имеет место преобладание сосудистого спазма, видны спастически сокращенные кишечные петли бледно-синюшного цвета, почти не перистальтирующие. Пульсация сосудов брыжейки не определяется. Инфаркта кишечника еще не наступило. Когда процесс переходит в следующую стадию, кишка приобретает темно-вишневый или черный цвет, стенка ее уплотняется. В брыжейке можно найти кровоизлияния. Брыжейки и кишка
отечны. Брыжеечные сосуды не пульсируют на глаз и при ощупывании. При тромбозе брыжеечных вен преобладают явления отека, инфильтрации кишечной стенки и брыжейки, можно прощупать в брыжейке тромбированные вены.
Не следует забывать, что одновременно может произойти эмболия или тромбоз не одного, а нескольких сосудов и их ветвей, что требует ревизии всего кишечника. Уровень окклюзии лучше всего определяется ангиографией.
Характер производимого вмешательства различен и зависит от уровня окклюзии сосуда, распространенности процесса и состояния кишечной стенки. Большинство исследователей считают, что через 3—4 часа после прекращения кровотока по сосуду в стенке кишечника наступают уже необратимые изменения.
При артериальной эмболии в первые часы, пока еще не наступило некроза кишечника, можно попытаться осуществить эмболэктомию. Первые эмболэктомии в СССР были произведены Я Б. Рывлиным (1940) и Н. И. Блиновым (1950). Их больные погибли после операций, хотя на секции не было обнаружено омертвения кишечника. Как указывает Д. Ф. Скрипниченко, первые успешные эмболэктомии произведены Van Weel (1956) и А. С. Любским (1962). С развитием сосудистой хирургии число этих вмешательств увеличивается. В СССР наибольшим опытом подобных операций располагают В. С. Савельев и И. В. Спиридонов, которые осуществили к 1973 году эмболэктомии у 13 больных. Ими разработана техника эмболэктомии из верхней брыжеечной артерии на разных уровнях ее поражения.
Операция эмболэктомии производится после поперечной
или продольной артериотомии по общим правилам или с по
мощью зонда Фогарти с последующим сосудистым швом со
суда или наложением на места сечения артерии синтетиче
ской заплаты, если артериотомия производилась в верхнем
отделе сосуда. ''
К сожалению, оперативное вмешательство у большинства больных осуществляется позже 3—5 часов с момента окклюзии сосуда, когда в стенке кишки уже имеются необратимые изменения.
Поэтому приходится прибегать к другим операциям или сочетать их с эмболэктомией. Кроме того, встречаются множественные поражения ветвей крупных артерий и поражения вен, когда эмболэктомия оказывается неприемлемой.
Во всех этих случаях, а их большинство, операцией вы-
бора является резекция кишечника или сочетание ее с эмболэктомией.
Впервые резекция кишечника при тромбоэмболии мезентериальных сосудов с хорошим исходом осуществлена Elliot в 1896 году, а к 1970 году описано около 300 успешных операций (по Д. Ф. Скрипниченко). В литературе приводится много сообщений об успешных резекциях кишечника при этом заболевании, но число наблюдений отдельных авторов обычно незначительно.
Существуют определенные правила резекции кишечника при эмболии и тромбозе мезентериальных сосудов*. Известно, что в приводящем отделе кишки некротические изменения слизистой распространяются на 25—30 см от видимых на глаз изменений со стороны серозной оболочки. В дистальном направлении эти изменения простираются на 10—15 см от видимой границы некроза со стороны серозной оболочки. В связи с этим резекция участка кишечника должна производиться в пределах здоровых тканей. Не исключена возможность продолжения тромбоза после операции в том же отделе сосуда или его ветвях, поэтому при определении объема резекции необходимо учитывать и этот факт. Таким образом, при эмболии и тромбозе брыжеечных сосудов следует стремиться к обширной резекции нежизнеспособных отделов кишечника в пределах здоровых тканей. В клинике успешно проводились резекции участков кишечника до 4 м с благоприятным непосредственным исходом. При мобилизации участка кишечника, подлежащего резекции, следует перевязывать и пересекать брыжейку в виде клина, чтобы иссечь вместе с нежизнеспособными отделами кишки часть измененной брыжейки с тромбированными сосудами (рис. 12). После резекции целесообразно накладывать анастомоз по принципу конец-в-конец. (рис. 13). Если резецируются дистальные отделы подвздошной кишки и отрезок здоровой кишки находится ближе 10—8 см от илеоцекального угла, то целесообразнее закончить операцию наложением илеотрансверзоанастомоза по типу конец-в-бок (рис. 14). Когда резекция закончена, следует восстановить целость брыжейки и, удалив экссудат из брюшной полости, ушить брюшную стенку с введением микроирригатора для введения антибиотиков в брюшную полость в послеоперационном периоде.
Даже соблюдение перечисленных правил резекции кишечника (обширные размеры удаляемых отделов с иссечением измененных отделов брыжейки), когда резецируется не ме-
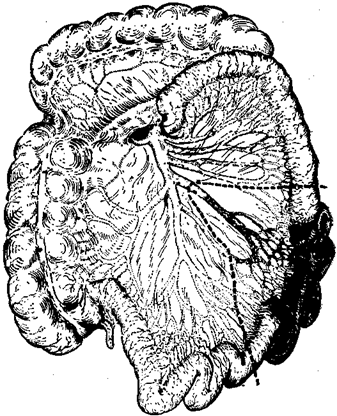
Рис. 12. Схема иссечения кишки и брыжейки при тромбоэмболии мезентериальных сосудов
нее 1—1,5 м, как рекомендует В. С. Савельев, не гарантирует от повторного тромбоза и некроза других отделов кишечника в послеоперационном периоде. В связи с этим В. С. Савельев рекомендует после подобных операций всем больным в сроки от 12 до 24 часов проводить релапаротомии с целью выявления повторных инфарктов кишечника. Автор считает, что при релапаротомии почти в половине случаев удается выявить повторные инфаркты кишечника. В клинике подобная так-
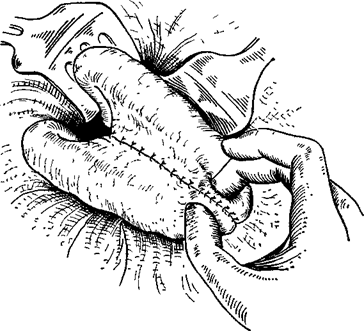
Рис. 13. Межкишечный анастомоз конец-в-конец после резекции кишечника
тика не применяется, но мы полагаем, что у больных после резекции кишечника по поводу эмболии и тромбоза брыжеечных сосудов при появлении признаков повторного тромбоза следует шире прибегать к релапаротомии.
Если некроз захватывает полностью весь тонкий и часть толстого кишечника, то хирург бывает вынужден ограничиться эксплоративной лапаротомией. У большинства же удается осуществить резекцию кишечника. Среди оперированных в клинике 22 больных у 16 удалось произвести резекцию пораженных отделов кишечника и только у 6 из-за распространенности поражения и тяжести состояния пришлось ограничиться пробной лапаротомией. Размеры резецируемых отделов у всех больных превышали 1 м, а у 2 произведена субтотальная
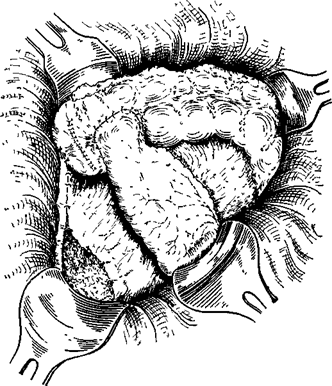
Рис. 14. Илеотрансверзоанастомоз конец-в-бок после резекции кишечника
резекция тонкого кишечника. Своевременная и полноценная операция при активном послеоперационном лечении приносит ряду больных излечение.
Больная В., 81 год, история болезни № 2764—709, поступила 19/VI 1977 г в 8 00 через 24 часа от начала заболевания с диагнозом — перитонит неясной Этиологии
Жалобы на сильные боли в правой половине живота, эпигастральной области. Боли появились неделю назад, а в ночь на 19/VI 1977 г. резко усилились. Рвоты не было.
Объективно больная несколько заторможена Легкий цианоз губ и ногтевых фаланг Язык сухой В легких везикулярное дыхание Тоны сердца глухие, брадикардия Пульс 52 в 1 мин Артериальное давление 140/70 мм рт. ст. Живот не вздут. В дыхании участвует слабо. При пальпации отмечается незначительное мышечное напряжение и
резкая болезненность в оравой подвздошной области и в проекции правой почки. Симптомы Пастернацкого и Ортнера отрицательны. Печень у края реберной дуги. Положительны симптомы Ситковского и Ровзинга.
Лейкоцитоз 9,8-103. Моча: удельный вес 1022. При микроскопии плоский эпителий 2—4 в поле зрения, лейкоциты 3—4 в поле зрения, эритроциты 1—0 в поле зрения.
Предполагаемый диагноз: острый аппендицит, местный перитонит, почечная колика, тромбоз брыжеечных сосудов.
На ЭКГ синусовая брадикардия, диффузные мышечные изменения. При рентгеноскопии грудной клетки: выраженный старческий кифоз грудного отдела позвоночника. Эмфизема легких. Диффузный пневмофиброз. Сердце значительно увеличено влево. Аорта склерозирована. При рентгеноскопии брюшной полости: поперечноободочная кишка расположена в малом тазу. Уровней жидкости по ходу кишечника не обнаружено.
Произведена двухсторонняя паранефральная блокада, которая эффекта не дала. От предложенной эксплоративной лапаротомии больная отказалась. Боли усилились. Дважды была рвота. Усилились перитонеальные явления, и больная оперирована с диагнозом тромбоза брыжеечных сосудов.
Операция 19/VI 1977 г. Под эндотрахеальным наркозом произведена срединная лапаротомия. В правой подвздошной области конгломерат из петель тонкого кишечника багрово-красного цвета. В брюшной полости небольшое количество серозного выпота. Участок измененной кишки длиной около 40 см. Кровоизлияния в брыжейке кишки. Резекция пораженных отделов кишечника в пределах здоровых тканей несколько более метра. Анастомоз конец-в-конец. Брюшная полость промыта раствором фурациллина и послойно ушита с микроирригатором. Послеоперационный период протекал без осложнений. На 5-е сутки самостоятельный стул. Заживление первичным натяжением. Выписана с выздоровлением 9/VII 1977 г.
Лечение больного с инфарктом кишечника не должно ограничиваться одним оперативным вмешательством. В послеоперационном периоде он должен подвергаться активному лечению, направленному на предупреждение повторного тромбоза и нормализацию свертывающей системы крови. Введение в клиническую практику терапии антикоагулянтами значительно изменило в положительную сторону результаты лечения этих больных. Некоторые авторы считают сейчас необходимым начинать лечение больного антикоагулянтами сразу же после установления диагноза еще до оперативного вмешательства и продолжать его в послеоперационном периоде (А. Г. Земляной). К К Гольдгаммер сообщил о положительных исходах лечения 28 больных, которые в послеоперационном периоде лечились антикоагулянтами. Н. И. Артемкина, анализируя ошибки в диагностике и лечении инфарктов кишечника, считает основными ошибками при лечении таких больных недостаточный объем резецируе-
мых отделов кишечника и неправильное беспорядочное применение антикоагулянтов.
Большинство авторов считают необходимым начинать лечение больных с внутривенного введения 10000 ЕД гепарина или аналогичной дозы антикоагулянта прямого действия. Первое введение можно осуществить еще до операции, сочетая его с назначением сосудорасширяющих средств (платифиллин, папаверин) и обезболивающих для снятия спазма сосудов. Если эти препараты не назначали, то необходимо назначить их в сочетании с антикоагулянтами после операции. После артериотомии или резекции кишечника лечение антикоагулянтами прямого действия продолжают, назначая гепарин по 10000 ЕД через 4 часа (на курс лечения до 50 000 ЕД гепарина). Необходимо проводить лечение антикоагулянтами прямого действия под контролем свертывающей системы крови, не допуская падения протромбинового индекса ниже 30—35%.
Отмена антикоагулянтов прямого действия должна производиться путем постепенного снижения дозы и перехода на антикоагулянты непрямого действия (палентан, фентанил). _ Одновременно с назначением антикоагулянтов целесообразно назначать больным фибринолизин до 30 000 ЕД в сутки или стрептазу в обычных дозах.
Если из-за распространенности процесса больному была предпринята лишь пробная лапаротомия, то его необходимо лечить антикоагулянтами, фибринолизином или стрептазой. Эта терапия хотя и не обеспечивает успеха, но сохраняет какой-то шанс на сохранение жизни. Описаны случаи излечения больных тромбозом брыжеечных сосудов под влиянием антикоагулянтной терапии.
Исходы лечения эмболии и тромбозов мезентериальных сосудов пока еще оставляют желать лучшего. До самого последнего времени летальность составляла в среднем 90—92% (Н. И. Артемкина, К. К. Гольдгаммер, А. Г. Земляной, Н. Н. Самарин и др.). Среди больных, которым удалось осуществить радикальную операцию, летальность составляет около 50—60% (Н. И. Артемкина). Применение антикоагулянтов при раннем оперативном лечении по перечисленным выше принципам значительно улучшило результаты лечения больных с инфарктами кишечника. В. С. Савельев (1973) привел сводные данные о 109 больных, которым сделаны радикальные операции (3 эмболэктомии, 10 эмболэктомий и резекций кишечника и 96 резекций кишечника). Из этой груп-
пы поправилось 27 человек. Он сообщает, что за последние годы летальность при этом виде патологии снижена в некоторых учреждениях до 20—35%.
Среди оперированных в клинике 22 больных резекции кишечника осуществлены у 16. Поправилось после операции 10 человек. Летальность составила 37,5%.
Эмболии и тромбозы брыжеечных сосудов представляют собой отдельную нозологическую форму. Это заболевание встречается в последние годы значительно чаще, чем раньше, имеет четкую клиническую картину, позволяющую поставить правильный диагноз или обоснованно заподозрить его при жизни больного. Ангиография дает возможность объективизации этого диагноза и установления места и уровня окклюзии брыжеечного сосуда. Инфаркт кишечника — заболевание, требующее срочного оперативного вмешательства, которое заключается в эмболэктомии в первые часы болезни или резекции кишечника при развившихся необратимых изменениях кишечной стенки. Применение антикоагулянтов и сосудорасширяющих средств значительно улучшает результаты лечения и должно осуществляться в возможно более ранние сроки до, во время и после оперативного вмешательства.
ЛИТЕРАТУРА
Артемкина Н. И. О клинике и лечении тромбоза мезентериальных сосудов. — «Вестник хирургии», 1962, № 10, с. 19—22.
Артемкина Н. И. О трудностях и ошибках в диагностике и лечении инфарктов кишечника. — «Вестник хирургии», 1967, № 2, с. 46—50.
Астапенко В. Г. Избранные разделы частной хирургии. Минск, 1976, 327 с.
Гольдгаммер К. К., Калганова И. Н. Тромбозы и эмболии мезентериальных сосудов. — «Вестник хирургии», 1962, № 10, с. 15—18.
Земляной А. Г. Клиника эмболии верхней брыжеечной артерии. — «Вестник хирургии», 1962, № 3, с. 61—68.
Маценко П. А. Острый живот. Иркутск, 1967, 596 с.
Мондор Г. Неотложная диагностика. Т. 2. Биомедгиз, 1937, 356 с.
Савельев В. С., Спиридонов И. В. Хирургическое лечение инфаркта кишечника.—«Вестник хирургия», 1973, № 5, с. 3—9.
Савельев В. С. О лечении больных с инфарктом кишечника. — Материалы к 4-му Всероссийскому съезду хирургов. Пермь, 1973, с. 96.
Савельев В. С. Руководство по неотложной хирургия. М., 1976, 503 с.
Самарин Н. Н. Диагностика «острого живота». Медгиз, 1940, 359с.
Скрипниченко Д. Ф. Неотложная хирургия брюшной полости. Киев, «Здоров'я», 1970 399 с.
Спиридонов И. В. Методика операций при инфаркте кишечника. — Материалы к 4-му Всероссийскому съезду хирургов. Пермь, 1973, с. 97.
Тагибеков К. Г., Лерер Г. М., Якимова Л. М. Ошибки в диагностике тромбозов и эмболии брыжеечных сосудов. — «Хирургия», 1965, № 9, с. 48—53.
«ОСТРЫЙ ЖИВОТ» ПРИ ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЯХ
Гинекологические заболевания довольно часто дают клиническую картину, сходную с таковой при острых хирургических заболеваниях органов брюшной полости. Эти патологические состояния проявляются бурной клиникой и требуют неотложного хирургического вмешательства. В связи с этим довольно часто подобные больные поступают в хирургические отделения либо с ошибочным хирургическим диагнозом, либо с правильно распознанной причиной «острого живота», когда состояние их не позволяет транспортировать в специализированный стационар. Во время операций по поводу острых заболеваний живота в ряде случаев после вскрытия брюшной полости оказывается, что причиной болезни послужило то или иное заболевание женской половой сферы. Проведение квалифицированной дифференциальной диагностики требует знания клиники острых гинекологических заболеваний. Сказанное диктует необходимость для врача-хирурга владеть знаниями клинических проявлений этих заболеваний, операционной диагностики и основных принципов оперативного лечения.
Поскольку настоящая работа предназначена для хирургов, в этой главе мы позволили себе остановиться только на тех формах гинекологических заболеваний, которые могут являться причинами «острого живота», и кратко изложить в соответствующих разделах также элементы оперативной техники.
Острые клинические проявления дают три группы гинекологических заболеваний: острые внутрибрюшинные кровотечения, острые гнойные заболевания придатков и матки, а также перекруты кист л опухолей внутренних женских половых органов.
Вероятно, нет необходимости еще раз повторять об обя-
зательности во время исследования больных, поступающих в порядке неотложной помощи, собирать гинекологический анамнез и проводить объективное гинекологическое исследование. Подобное правило убережет хирурга от многих ошибок и разочарований, а больных от тяжелых, а подчас опасных для здоровья и жизни осложнений.
За 1968—1976 годы в клинику госпитальной хирургии № 2 Томского мединститута поступило 266 женщин с острыми гинекологическими заболеваниями. Все они поступили в порядке оказания экстренной помощи. У 198 из них были установлены различные хирургические диагнозы, а во время обследования и последующего оперативного вмешательства выявлена гинекологическая патология. Характер заболеваний, послуживших причиной оперативного вмешательства, представлен в табл. 4.
Таблица 4









