Билет № 1
1. Вид уретральных катетеров. Показания к катетеризации мочевого пузыря.
Ответ; а) Все данные приспособления для экстренного дренирования мочевого пузыря подразделяются на два основных типа:
- эластичные зонды (изготовлены из специальной резины, гибкого пластика или силикона);
- жесткие зонды (изготовлены сплавов цветных металлов).
По своим конструкционным особенностям дренирующие устройства подразделяются на следующие виды:
- катетер Робинсона (Нелатона) – самый простой вариант, прямого типа, предназначается для кратковременных и неосложненных случаев взятия мочи пациента;
- Мужские:
-
- Женские:

Детский

- катетер системы Тиманна – предназначен при осложненных инвазиях, как правило, в случаях аденомы простаты или стенозе уретрального канала, имеет жёсткий изогнутый кончик, который позволяет осуществить проход;
-
- Предназначен для кратковременной катетеризации мочевого пузыря у больных с обструктивной патологией уретр
- Общее описание
- дистальный конец катетера тщательно обработан и закруглен для обеспечения атравматичной постановки
- оптимально жесткий для прохождения суженной части уретры, после установки размягчается под воздействием температуры окружающих тканей, что сводит к минимуму возможный дискомфор
- Технические характеристики
- стерильный
- предназначен для одноразового использования
- изготовлен из прозрачного имплантационно-нетоксичного поливинилхлорида
- закрытый атравматичный конусовидный конец, 2 боковых отверстия для эффективного дренирования
- длина катетера 40±2 см
- коннектор подходит к мочеприемнику любого типа
- Схема
-
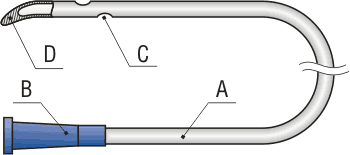
- А – тело катетера;
- В – коннектор;
- D – изогнутый конец катетера;
- С – латеральные отверстия.
- катетер системы Фолея – является гибким устройством, имеющим специальный баллон, при помощи которого происходит удерживание приспособления, баллон используется и для остановки кровотечения из места дислокации аденомы простаты после ее удаления;
-

- ТАБЛИЦА РАЗМЕРОВ КАТЕТЕРОВ ФОЛЕЯ:
| | | | | | |
| | Розовы
| | | | |
| | | | | | |
| | | | | | |
| | Белый
| | | | |
| | Зеленый
| | | | |
| | Жолтый
| | | | |
| | Оранжовый
| | | | |
| | Жолтый
(яркий)
| | | | |
| | фиолетовый
| | | | |
| | Синый
| | | | |
| | | | | | |
| | Каричневый
| | | | |
| | | | | | |
- катетер системы Петцера – применяется реже, в основном при цистостомическом дренаже (в виде отдельной трубочки, минующей уретральный канал и выходящей наружу).

1 - грибовидный конец;
2 - 3дистальных отверстия;
3 - коннектор;
L - Длина катетера - 400 мм.

б) При заболеваниях органов мочеполовой системы у пациента, к примеру, онкологических опухолей, патологий почек или аденомы простаты, существуют большая трудность с оттоком жидкости из организма пациента. При катетеризации в полость уретрального канала вводят особое устройство для отвода урины в принудительном порядке.
Начало формы
Заболевания каких органов у вас присутствуют?
- Почки
- Мочевой пузырь
- Мочеточники
Конец формы
Подобные манипуляции выполняется специалистами, обладающими специальными умениями и знаниями, а также опытом проведения процедуры. Выполнение манипуляции проводятся как в плановом режиме, так и в экстренном порядке при осложнениях и скоплениях урины.

Катетеризация мочевого пузыря проводится в диагностических, лечебных или гигиенических целях. Дренаж при диагностике необходим, чтобы выявить причину возникновения и развития любой патологии мочеполовой системе. Моча, которая берется непосредственно из органа, является стерильной и точной для клинического исследования в ряде анализов. Такой метод позволяет провести диагностику с использованием контрастного вещества, вводимого в полость мочевого пузыря.
В гигиенических целях зонд упрощает уход за пациентами с тяжелыми заболеваниями, у которых есть проблема самостоятельного опорожнения. Для лечения зонд необходим в случаях застоя урины, причём проводятся следующие виды манипуляций:
- при задержке деуринации больше, чем 12ч, необходимо экстренное выведение в принудительном порядке. Такие случаи возможны при развитии в организме пациента различных заболеваний в урологической сфере;
- при реабилитации пациента после перенесенной хирургической операции на органах мочеполовой системы;
- при патологиях в системе иннервации мочевого пузыря, когда происходит сбой функции выделение жидкости.
Катетеризация является не совсем приятной процедурой, особенно тяжело переносится психологически пациентом, но она крайне необходима во избежание осложнений со здоровьем, и часто спасает больного от летального исхода.
Рис.4. Тупым путем отделяют ткани под краем диафрагмы, которую вскрывают вдоль линии кожного разреза.
Тупым путем отделяют ткани под краем диафрагмы, которую вскрывают вдоль линии кожного разреза. Такой доступ позволяет избежать повреждения диафрагмального нерва.
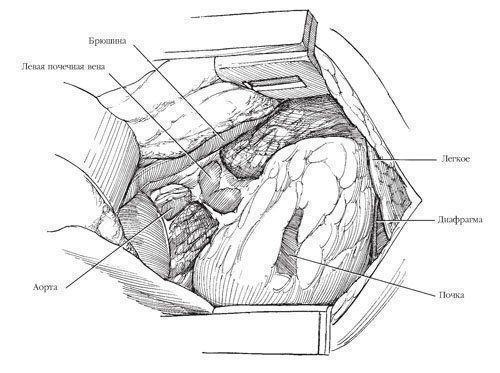
Рис.5. Смещают париетальную брюшину медиально, отсепаровывая ее сначала от поперечной фасции
Смещают париетальную брюшину медиально, отсепаровывая ее сначала от поперечной фасции, затем - от переднего листка фасции прямой мышцы живота. В этих местах возможны сращения париетальной брюшины с фасциями, которые следует разделять острым путем. Брюшину также отделяют от нижней поверхности диафрагмы, чтобы органы брюшной полости (селезенка, поджелудочная железа, печень) можно было во избежание их повреждения сместить медиально без вскрытия брюшины. Входят в бессосудистое пространство между брюшиной и передней поверхностью фасции Героты, в тонкий слой рыхлой соединительной ткани. (Если опухоль небольших размеров, фасцию Героты вскрывают и в дальнейшем под ней вокруг надпочечника и верхнего полюса почки не манипулируют.) Тупым путем разделяют ткани в медиальном направлении, заходя на крупные сосуды, в то время как ассистент отводит париетальную брюшину. При опухоли левой почки перевязывают и пересекают нижнюю брыжеечную вену. Необходимо проследить ход этой вены до ее слияния с селезеночной веной, чтобы определить важный анатомический ориентир - место отхождения верхней брыжеечной артерии.
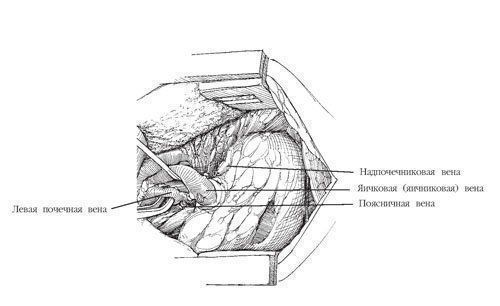
Рис.6. Выделяют левую почечную вену, расположенную под верхней брыжеечной артерией
Выделяют левую почечную вену, расположенную под верхней брыжеечной артерией. При опухоли левой почки пересекают надпочечниковую, яичковую (яичниковую) и поясничные вены в местах их слияния с почечной веной. (В этом нет необходимости при опухоли правой почки.) Обнажают почечную артерию.
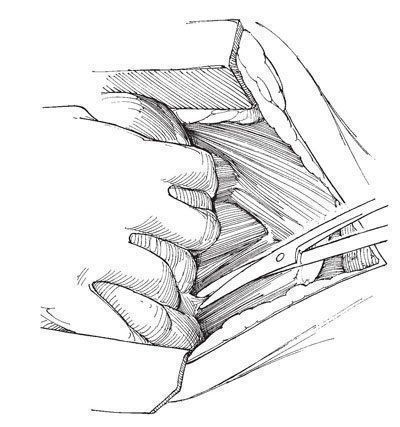
Рис.7. Почечную артерию прошивают, трижды перевязывают и пересекают
Почечную артерию прошивают, трижды перевязывают и пересекают. Дважды перевязывают и затем пересекают почечную вену. Отсепаровывают заднюю поверхность фасции Героты от поясничной мышцы и мышц поясничной области. Приступают к выделению лимфатических узлов вместе с рыхлой соединительной тканью забрюшинного пространства, начиная от диафрагмы. На сосуды надпочечника накладывают скобки. При рассечении тканей следует чаще накладывать скобки, чтобы предупредить подтекание лимфы в послеоперационном периоде.
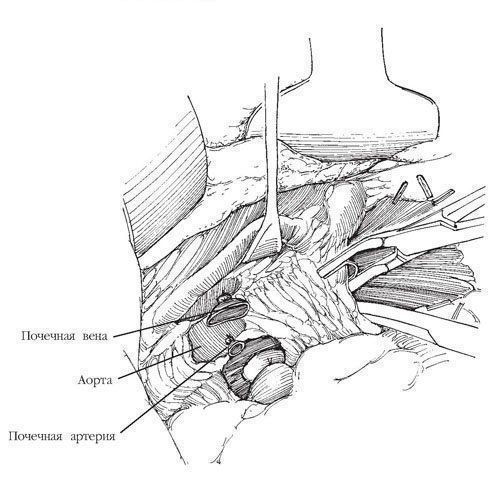
Рис.8. Разделяют ткани в направлении кзади, вне фасции Героты
Разделяют ткани в направлении кзади, вне фасции Героты. Освобождают от окружающей жировой клетчатки нижнюю полую вену до уровня впадения правой яичковой (яичниковой) вены.
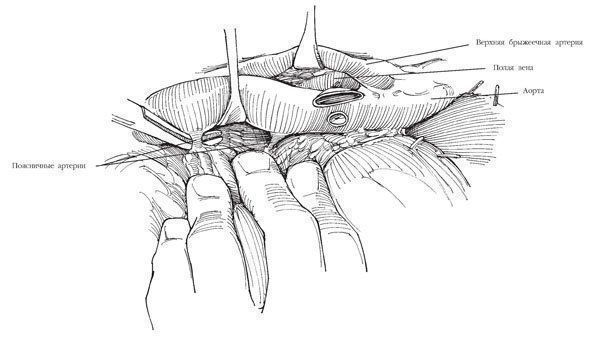
Рис.9. Нижнюю полую вену продолжают выделять вниз до перекреста правой общей подвздошной артерии с левой общей подвздошной веной
Нижнюю полую вену продолжают выделять вниз до перекреста правой общей подвздошной артерии с левой общей подвздошной веной. При необходимости пересекают поясничные вены по мере их мобилизации, при этом проксимальный конец каждой вены перевязывают, а на дистальный накладывают скобку.
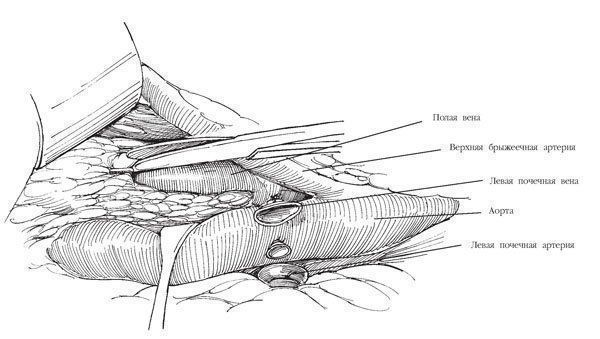
Рис.10. Входят в слой над адвентицией аорты и удаляют аортокавальные лимфатические узлы
Входят в слой над адвентицией аорты и удаляют аортокавальные лимфатические узлы. Перевязка поясничных артерий ниже почечной ножки может облегчить этот этап операции. Стараясь не повредить правую почечную артерию, позади нее медиальнее правой ножки диафрагмы накладывают большую скобку на цистерну грудного протока.
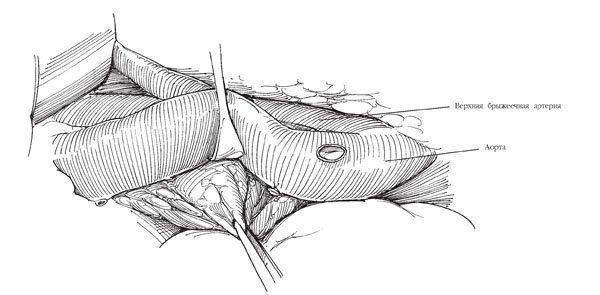
Рис.11. Выделенную жировую клетчатку после ее отсечения от межпозвоночных связок проводят под нижней полой веной.
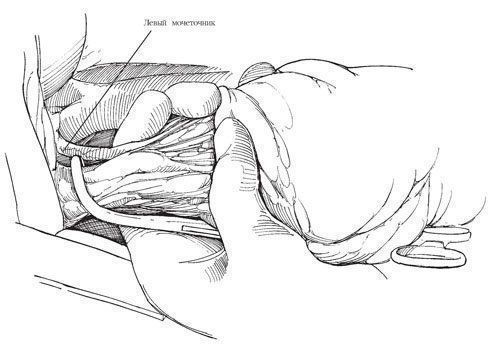
Рис.12. Продолжают отделять жировую клетчатку с лимфатическими узлами в каудальном направлении до бифуркации аорты
Продолжают отделять жировую клетчатку с лимфатическими узлами в каудальном направлении до бифуркации аорты, на уровне которой ее пережимают, лигируют и отсекают.
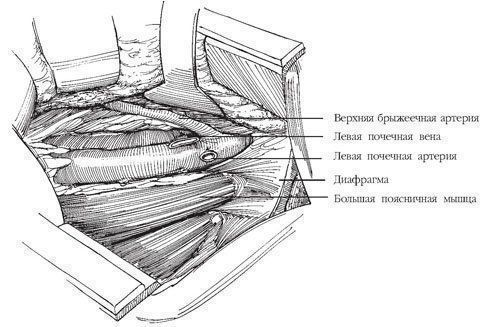
Рис.13. Таким образом, поясничную мышцу, аорту и нижнюю полую вену, нижнюю поверхность диафрагмы освобождают от жировой клетчатки
Таким образом, поясничную мышцу, аорту и нижнюю полую вену, нижнюю поверхность диафрагмы освобождают от жировой клетчатки с лимфатическими узлами.
Операция на правой почке
После отделения жировой клетчатки от нижней полой вены, перевязки надпочечниковой и поясничных вен (п. 6) отсепаровывают клетчатку от левой почечной вены и обнажают аорту до места отхождения нижней брыжеечной артерии. При необходимости перевязывают и пересекают поясничные артерии в этой зоне и иссекают ткани под аортой и нижней полой веной. На края удаляемых тканей накладывают зажимы. При отведении нижней полой вены вправо накладывают скобки на пересеченные мелкие сосуды в остающейся клетчатке.
Рис.14. Отводят мочеточник в сторону и накладывают скобки на пересекаемые мочеточниковые сосуды
Уретерэктомия слева
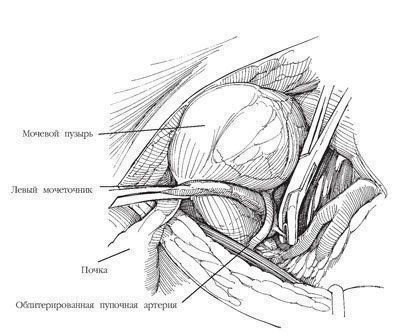
Рис.14. Отводят мочеточник в сторону и накладывают скобки на пересекаемые мочеточниковые сосуды
Отводят мочеточник в сторону и накладывают скобки на пересекаемые мочеточниковые сосуды. Находят верхнюю мочепузырную артерию (на рисунке не показана) в месте ее перекреста с мочеточником, чуть выше стенки мочевого пузыря; артерию дважды перевязывают и пересекают между лигатурами. Продолжают разделять ткани, пересекают облитерированную пупочную артерию, обнажая стенку мочевого пузыря. В этой зоне на мочеточник накладывают большую скобку, чтобы предотвратить диссеминацию опухоли.
Билет №2
1) Пункционная биопсия простаты. Показания и техника выполнения.
- а) Биопсия простаты может быть назначена в следующих случаях:
- Если врач обнаружит узелок или другую аномалию во время пальцевого ректального исследования.
- Также эта процедура назначается, когда анализ крови показывает повышенный уровень простат-специфического антигена, хотя есть несколько причин повышенного уровня ПСА: более высокие уровни его иногда связаны с раком. Тенденция к увеличению уровня ПСА с течением времени может побудить уролога назначить больному биопсию.
- Биопсия не только обнаруживает рак; она также предоставляет информацию об агрессивности заболевания и помогает врачу принять верное решение относительно тактики лечения.
- Малоинвазивная биопсия предстательной железы бывает аспирационной (тонкоигольной) без использования УЗИ-техники, но наиболее эффективно проводить ее под ультразвуковым контролем. Эта техника известна как трансректальное ультразвуковое исследование (ТРУЗИ). Средняя цена на данную услугу в Москве составляет 20 200 рублей.
- Биопсия простаты также может быть выполнена с использованием информации МР-томографии, которая обеспечивает более детальные изображения простаты по сравнению с ультразвуковым методом.
- И, наконец, изображения МР-томографии могут быть слиты в режиме реального времени с ультразвуковыми изображениями - МРТ / ТРУЗИ фьюжн биопсия.
б) Как проводится трансректальная ультразвуковая биопсия:
- За полчаса перед процедурой делается клизма, чтобы очистить прямую кишку от кала. Благодаря этому, простата будет лучше видна и снизится риск заражения.
- Иногда врач делает инъекцию местного анестетика или седативного средства в область прямой кишки, чтобы свести к минимуму дискомфорт во время процедуры.
- Во время процедуры пациенту будет предложено лечь на левый бок, с согнутыми ногами.
- Врач сначала проводит пальцевое ректальное исследование пальцем в перчатке.
- Затем полый ультразвуковой зонд будет вставлен в прямую кишку больного. Зонд предварительно стерилизуют, надевают презерватив, чтобы обеспечить защиту от любой инфекции, и смазывают, чтобы помочь ему легко скользить по прямой кишке. Внутри зонда проводится небольшая полая игла.
- При непрерывной ультразвуковой визуализации, врач может просматривать продвижение иглы в режиме реального времени.
- Как правило, в ходе процедуры берется от 6 до 14 образцов, после чего зонд извлекают.
- Затем больной некоторое время находится под наблюдением врача, чтобы предупредить возможные осложнения биопсии простаты.
- Вся процедура ТРУЗИ обычно завершается в течение 30 минут или меньше.
Профилактика заболевания
Первичная профилактика мочекаменной болезни:
- Употребление достаточного количества жидкости. В сутки нужно выпивать не менее 2 литров чистой негазированной воды. В том случае если человек занимается тяжелым физическим трудом или активно потеет количество жидкости должно быть увеличено до 2,5 – 3 литров.
- Заниматься физкультурой. Это особенно актуально для людей, которые мало двигаются. Необходимо выполнять физические упражнения. Особую пользу приносят длительные пешие прогулки.
- Не переохлаждаться. Необходимо одеваться по погоде и заниматься закаливанием.
- Отказаться от вредных привычек, таких как употребление алкоголя, наркотических средств или курения.
Билет №3
1) Перкутанная пункционная нефробиопсия. Показания и техника выполнения.
Биопсию почки относят к разряду инвазивных диагностических процедур, позволяющих уточнить особенности морфологического строения органа и характер происходящих в нем изменений. Она дает возможность исследовать участок почечной паренхимы, содержащей элементы как коркового, так и мозгового слоя.
Показания
Возможности биопсии почки сводятся к:
- Постановке правильного диагноза, который отражает либо исключительно почечную патологию, либо системное заболевание;
- Прогнозированию течения патологии в будущем и определению необходимости пересадки органа;
- Подбору правильной терапии;
- Возможности научно-исследовательской деятельности для детального анализа патологии почек.
Билет №4
1) Методы кишечной деривации мочи. Техника операции Studer
Техника операции Studer.
В этом году участникам будет предложено выполнить модель операции Штудера.
Данный вид операции применяется после радикальной цистэктомии для отведения мочи и является золотым стандартом реконструкции мочевого пузыря, применяется во всех клиниках мира.
Требуется:
1) Выкроить сегмент тонкого кишечника размером 30-40 см.
2) Наложить межкишечный анастомоз, методика на выбор (с обоснованием).
3) Наложить 2 уретероилеоанастомоза, методика на выбор (с обоснованием).
4) Ушить дефект в брыжейке.
Каждой команде будет выдано по сегменту тонкого кишечника длинной ~60-70 см.
Оценка кишечного анастомоза складывается из следующих показателей:
| Герметичность
| 5 баллов
|
| Эстетичность
| 2 балла
|
| Прочность
| 3 балла
|
| Отсутствие сквозных швов при наложении серозно-мышечного и серозно-мышечно-подслизистого швов, провисания нити в просвете кишечника при наложении сквозного шва (проверяется при осмотре кишки изнутри после вскрытия просвета)
| 3 балла
|
| Работа с инструментами
| 1 балл
|
| Отсутствие стенозирования просвета
| 4 балла
|
| Обоснование выбранной методики наложения анастомоза
| 2 балла
|
| Итого
| 20 баллов
|
Оценка уретероилеоанастомоза складывается из следующих показателей:
| Герметичность (проверяется при помощи шприца)
| 4 балла
|
| Эстетичность (внешний осмотр)
| 2 балла
|
| Прочность
| 2 балла
|
| Отсутствие провисания и перекрещивания лигатур в просвете кишки (проверяется при осмотре кишки изнутри при вскрытии просвета)
| 3 балла
|
| Умение работать с инструментами
| 1 балл
|
| Отсутствие стеноза соустья между мочеточником и кишкой
| 3 балла
|
| Проходимость анастомоза Обоснование выбора методики наложения уретероилеонастомоза
| 4 баллов 1 балла
|
| Итого
| 20 баллов
|
Оценка кишечного резервуара складывается из следующих показателей:
| Герметичность и равномерность заполнения(проверяется при наполнении кишки водой при помощи шприца)
| 5 баллов
|
| Эстетичность
| 2 балла
|
| Прочность
| 4 балла
|
| Отсутствие сквозных швов при наложении серозно-мышечного и серозно-мышечно-подслизистого швов, провисания нити в просвете резервуара при наложении сквозного шва (проверяется при осмотре кишки изнутри после вскрытия просвета)
| 4 балла
|
| Работа с инструментами
| 1 балл
|
| Теоретическая подготовка по клинической и оперативной урологии
| 2 балла
|
| Обоснование выбранной методики наложения анастомоза
| 2 балла
|
| Итого
| 20 баллов
|
Ввиду того, что каждый шовный конкурс оценивается по 20 бальной шкале, после суммирования баллов за кишечный, уретероилионастомоз и резервуар Штудера будет учитываться средний показатель. Например, команда выполнила задание и получила оценки за резервуар 17, за мочеточниковый анастомоз– 15, за резервуар - 16 баллов соответственно. В общекомандный зачет пойдет (17+15+16)/3= 16 баллов!
Схема резервуара Штудера
Показания к операции
- Плохие результаты спермограммы, которые могут указывать на возможное развитие бесплодия. Если мужчина хочет стать отцом ему показана операция Мармара.
- Если вены набухшие, они легко прощупываются – это свидетельствует о последних стадиях течения заболевания. Как правило, на этом этапе пациенты испытывают сильные боли в области мошонки. Характер болей тянущий, с тенденцией к усилению.
- Тяжесть в мошонке. Мужчина испытывает дискомфорт при ходьбе, в жаркую погоду. Неприятное ощущение проходит, если поднять мошонку и придать ей горизонтальное положение.
Перед проведением процедуры необходимо подтверждение диагноза. Препятствовать оттоку крови и вызывать расширение вен может рак яичек. В этом случае проводят операцию по удалению опухоли. После восстановления вены в мошонке должны прийти в норму.
Билет №5
Операция Брикера
Хирургическое вмешательство по удалению мочевого пузыря и его замещение изолированной петлей подвздошной кишки с выведением конца петли на переднюю стенку живота называется операцией Брикера. Таким образом у больного появляется искусственно созданный орган.
Противопоказания
- Нарушении работы почек вследствие продолжительной непроходимости органа;
- Хронической форме почечной недостаточности;
- Заболеваниях желудочно-кишечного тракта;
- Острых формах печеночной недостаточности;
- Полном или частичном удалении мочеиспускательного канала;
- Произведенном в предоперационный период облучении тазовой области;
- Психологических болезнях;
- Заболеваниях свертываемости крови;
- Стрессовом недержании урины;
- Нарушениях умственной деятельности;
- Повреждениях сфинктера мочеиспускательного канала;
- Недостаточности анального сфинктера;
- Заболеваниях нервной системы (центральной или периферийной).
Техника проведения
Хоть проводимое хирургическое вмешательство не относится к сложным операциям, к нему все равно следует правильно подготовиться. При соблюдении всех рекомендаций подготовительного периода и успешном выполнении самой манипуляции риск появления осложнений сводится к нулю.
Подготовительный этап
От того, как пациент будет готов к операции, зависит послеоперационное течение и исход проводимой манипуляции. Кроме стандартной сдачи анализов за месяц до предполагаемой даты вмешательства пациент должен отказаться от алкоголя, сигарет, крепкого кофе или чая. При наличии инфекционного поражения флоры мочевыводящих путей за неделю до операции проводится антибактериальный курс лечения. В этом же периоде нельзя принимать лекарственные препараты с тромболитическим действием на организм.
За 3 дня до манипуляции больной должен отказаться от продуктов с содержанием клетчатки. За день до операции Бриккера разрешается только пить воду.
Если требуется сформировать ходы в кишечник и задействовать часть кишки для пластики мочевого пузыря, то требуется подготовка желудочно-кишечного тракта. С этой целью 3 дня ставят очистительные клизмы и прописывают больному настойку для угнетения работы кишечника.
Ведение операции
Пошагово отведение мочи по Брикеру проходит по следующей схеме:
1. Для формирования оттока используется часть тонкой кишки. Ее длина в теле составляет от 12 до 18 сантиметров.
2. Иссекаемый сегмент берется вместе с кровеносными сосудами. Один край кишки зашивается полностью.
3. В брюшную полость аккуратно смещают мочеточники.
4. На следующем этапе идет соединение мочеточников и сегмента кишки. К мочеточникам присоединяются катетеры, трубочки которых обеспечивают отток жидкости в реабилитационном периоде.
5. На переднюю стенку брюшной полости с правой стороны выводится свободный конец тонкой кишки для оттока мочи наружу.
6. На последнем этапе происходит проверка работы и целостности наложенных швов. В месте нахождения мочевого пузыря делается дренаж. После зашивания на рану прикладывается стерильная повязка.
7. После проведенного вмешательства отфильтрованная почками моча по мочеточникам попадает в полость тонкой кишки. Из нее через отверстие в брюшной полости она выводится наружу.
Гидроцеле
Гидроцеле или водянка яичка – это заболевание, при котором в области мошонки и оболочек яичка скапливается жидкость. Характер и объем этой жидкости могут быть различными.
Устранение гидроцеле с применением техники Лорда
Технику Лорда используют при оперировании гидроцеле небольших размеров.
Преимущества применяемой методики:
- низкая травматичность операции (техника Лорда практически исключает риск повреждения кровеносных и лимфатических сосудов);
- возможность применения метода у пациентов с плохой свёртываемостью крови.
Недостатки способа Лорда:
- не используется при гидроцеле больших размеров;
- высокая стоимость операции.
Во время проведения операции по методике Лорда яичко не выводится в рану, что предотвращает нарушение кровообращения в мошонке.
Техника выполнения хирургического вмешательства:
- Выполняется местная анестезия.
- Разрезается кожный покров мошонки. Длина разреза составляет 4–5 сантиметров. В пределах кожного разреза послойно рассекаются ткани до влагалищной оболочки.
- Влагалищная оболочка прокалывается, жидкость удаляется.
- Производится разрез влагалищной оболочки. На оболочку накладывается восемь гофрирующих швов.
Показания
- большие размеры опухоли (аденомы) предстательной железы;
- перманентная переполненность мочевого пузыря вследствие перекрытия оттока мочи;
- декомпенсированная аденома, осложненная почечной недостаточностью;
- рецидивирующие, длительные инфекционные процессы в простате;
- гематурия (появление крови в моче);
- камни в органах мочеполовой системы;
- неэффективность медикаментозного лечения (по анализам);
- учащенное и самопроизвольное мочеиспускание.
Операция не назначается при диагностировании таких патологий:
- злокачественной опухоли (рака) простаты;
- тяжелой сердечной недостаточности;
- тяжелой формы почечной недостаточности (гипоизостенурии, азотемии);
- аневризмы аорты;
- осложненного атеросклероза сосудов головного мозга;
- цистита, пиелонефрита в остром периоде;
- легочного сердца;
- сильного воспалительного процесса в организме;
- инфаркта миокарда;
- декомпенсированного сахарного диабета.
Чрезпузырнаяаденомэктомия:
ход операцииНадлобковаяаденомэктомия проводится путем разреза мочевого пузыря. Операция достаточно травматичная и длительная, поэтому проводится под общей анестезией. При непереносимости такого вида наркоза возможна альтернатива – регионарная (эпидуральная) анестезия, когда обезболивается только патологическое место, пациент пребывает в сознании.
Операция проводится в несколько основных этапов:
- Для отхода мочи в мочевой пузырь вводится катетер. Хирург производит небольшой разрез по продольной линии в надлобковой области, открывая таким методом доступ к мочевому пузырю. Его стенки приподнимаются специальными приспособлениями. На образовавшейся складке делается надрез для вскрытия пузыря.
- С помощью катетера определяется шейка мочевого пузыря. Делается небольшой надрез на слизистой уретры, на расстоянии 1 см от ее отверстия. Так открывается доступ к предстательной железе.
- Хирург проникает пальцем в простату и вылущивает увеличенную часть железы, отделяя ее от нормальной. При этом помогает процессу другой рукой через прямую кишку.
- В области удаления аденомы останавливается кровотечение. Мочевой пузырь ушивается медицинской нитью. В небольшой проем вставляется узкая трубка для послеоперационной промывки органа от кровяных сгустков. Катетер также оставляется в уретре до момента формирования новой ткани на месте удаленной (извлекается частично во время операции), на период до 10 дней.
После проведения хирургии пациента переводят в реанимационную палату для отхождения от наркоза. Послеоперационная терапия проводится в условиях стационара, под постоянным контролем врача. Для эффективного восстановления простаты и скорейшего выздоровления необходимо пройти полный курс реабилитации.
Показания к операции
Радикальная цистэктомия – хирургическое лечение раковых образований, которое назначают в следующих случаях:
- при интенсивном росте опухоли в мочевом пузыре, когда иное лечение неэффективно, в том числе и химиотерапия;
- при распространении и прорастании в мочевой пузырь опухолей из соседних систем и тканей, к примеру, когда поражена предстательная железа и яичники, эндометрия и шейка матки у женщин, из кишечного тракта;
- при деформациях полости, когда существенно уменьшаются её размеры из-за цистита, больших габаритов доброкачественных образований или иного травмирования;
- при сильно выраженной потере крови или кровотечении;
- при рецидиве рака после трансуретральном иссечении при помощи эндоскопа;
- при большом количестве папиллом на слизистых оболочках пузыря во избежание преобразования в злокачественное образование.
Ход операции
Цистэктомия проводится в строго выверенной последовательности:
· ставят катетер в мочевой пузырь;
· над лобком разрезают кожу в виде якоря или дуги, что позволяет быстро перевязать артерии в подвздошной области для устранения кровотечения;
· часть брюшины отслаивается или удаляется, пузырь вскрывают и проводят его обследование, перевязывают сосуды;
· задние и боковые стенки выделяют, при этом у мужчин освобождают семенные пузырьки и предстательную железу от тканей;
· мочеточник перерезается на 3 см выше опухоли и удерживается фиксаторами. Внутрь трубок ставят катетеры;
· семя выводящие протоки перевязываются, как и мочевой пузырь, который при этом сдвигается назад;
· в лобковой части мышц предстательные и пузырные их части пересекаются, как и связки с обеих сторон, часть уретры удаляют возле простаты;
· вынимают мочевой пузырь.
3). У больного 32 лет боли в поясничной области слева, по данным СКТ органов забрюшинного пространства с болюсным усилением гидронефроз слева. Определяется контрастирование расширенной ЧЛС, контрастирование мочеточника не получено. Ваш диагноз? Методы лечения.
Билет №8
Показания
- Отсутствие или очень низкая концентрация половых клеток в семенной жидкости без выясненных на то причин — идиопатическая азооспермия и криптозооспермия;
- Гипогонадизм — недоразвитие половых желез, чаще — по причине эндокринной патологии или при хромосомных заболеваниях;
- Крипторхизм — неопущение семенника в мошонку;
- Бесплодие любой этиологии у мужчин;
- Подозрение на злокачественную опухоль яичка по результатам УЗИ и других неинвазивных методов;
- Необходимость забора биологического материала для проведения ИКСИ и ЭКО.
При отсутствии сперматозоидов или их крайне низком содержании в эякуляте биопсия позволяет выделить хотя бы единичные жизнеспособные клетки для последующего их использования в ходе экстракорпорального оплодотворения и других репродуктивных протоколов (ИКСИ, ЭКО, криоконсервация). В случае бесплодия врач выясняет его причину, что дает возможность выбрать оптимальное лечение с минимальной потерей времени.
Биопсия яичка имеет противопоказания, к которым относят:
- Воспалительный процесс на коже мошонки в месте предполагаемого вмешательства;
- Острые инфекционные заболевания;
- Тяжелую патологию свертываемости крови;
- Тяжелые декомпенсированные заболевания внутренних органов, препятствующие проведению общей анестезии;
- Наличие единственного яичка;
- Отказ пациента от биопсии;
- Психические заболевания, затрудняющие адекватный контакт с обследуемым.
Часть показаний считаются относительными. К примеру, после излечения острых инфекций биопсия становится возможной.
Как проводится биопсия?
Пункционная биопсия проводится методами PESA либо TESA, при этом биоптат добывается путем аспирации сквозь специальную иглу, которой хирург прокалывает кожу мошонки и наружную ткань органа. Такая манипуляция осуществляется в специально оснащенном кабинете, амбулаторно, при местной или общей анестезии, в положении пациента лежа на спине.
Перед введением пункционной иглы кожа и зона семенного канатика обрабатываются анестетиками, а затем хирург вводит иглу под строгим контролем ее хода ультразвуком, что делает манипуляцию не только предельно точной, но и безопасной.
Длительность пункционной биопсии яичка составляет примерно четверть часа. Если обследуемый чувствует себя хорошо, то сразу же после манипуляции он сможет отправиться домой. Полученный в ходе процедуры биоматериал направляется на морфологический анализ, а также может быть заморожен и/или использован для искусственного оплодотворения.
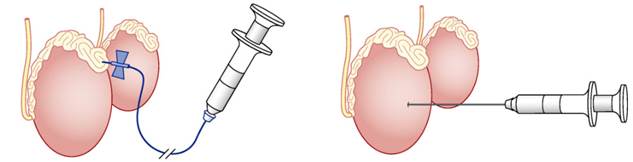
вариант пункционной биопсии
В случае, если мужчина жалуется на головную боль, головокружение, у него снизилось артериальное давление или появились иные симптомы после процедуры, уролог порекомендует остаться в клинике для наблюдения до полной нормализации самочувствия.
Хирургическая биопсия проводится методами TESE, microTESE, MESA. Эти операции требуют условий операционной и общего наркоза, поскольку подразумевают нарушение целостности кожи мошонки и наружного слоя органа.
После того, как начала действовать анестезия, кожные покровы обрабатываются антисептическим раствором, а затем уролог производит рассечение кожи около 3-х сантиметров длиной и внешней оболочки яичка. При операции microTESE используется операционный микро


























