Клиническая картина.
В типичных случаях острый аппендицит начинается постепенно. Вначале появляется боль, которая в течение первых часов заболевания локализуется в надчревной области или около пупка, а затем перемещается в правую подвздошную область - боль окончательной локализации (Г. П. Краснобаев). Локализация боли зависит от расположения отростка: ретроцекально - боль в поясничной области, при подпеченочном - в области печени. В связи с болями дети старшего возраста нередко принимают вынужденное положение: на правом боку, на спине, так как при этом уменьшается натяжение брыжейки и воспаленной брюшины; в положении на левом боку боль усиливается (симптом М. Б. Ситковского). Чаще всего боль носит постоянный, ноющий характер. Боль – симптом субъективный и если дети старшего возраста указывают на боль, то маленькие дети капризничают (эквивалент боли - нарушение поведения), беспокойны, дети отказываются от еды, нарушается сон. Характеризуя поведение маленьких детей, Т. П. Краснобаев указывает: “Ребенок с острым аппендицитом сам не спит и другим спать не дает”.
Частым симптомом острого аппендицита является рвота в первые часы заболевания, которая носит рефлекторный характер. Рвота у детей старшего
возраста 1-2 кратная, наблюдается в 80 % случаев, в 20 % случаев может быть только тошнота. Если отросток расположен у корня брыжейки, наблюдается многократная рвота. У маленьких детей в 85 % случаев рвота
многократная.
Для типичной картины острого аппендицита характерна субфебрильная температура, но у маленьких детей и при осложненном аппендиците температура высокая. Симптом “ножниц” (несоответствие пульса и температуры) характерный только для детей старшей возрастной группы.
При катаральном аппендиците язык обычно влажный, но обложенный
налетом у корня, при флегмонозном - влажный, обложен весь; гангренозные
изменения сопровождаются сухостью и обложенностъю всего языка; при
перитоните налет становится массивным. В 35 % случаев имеет место
задержка стула, но у маленьких детей стул жидкий, частый, в связи, с чем
Fevre вводит такой термин как “диарейный аппендицит”. Частый стул иногда
может наблюдаться и у старших детей при условиях медиального
расположения отростка. Мочевыделение, как правило, не нарушено, но при
тазовом расположении аппендикса может быть поллакиурия, что связано с
раздражением мочевого пузыря и может сопровождаться леикоцитурией.
Учитывая вышеизложенное, боль в животе - главный, ведущий симптом, но у маленьких детей превалируют общие проявления, (нарушение поведения, беспокойство ребенка, высокая температура, многократная рвота,частый стул), которые могут неправильно ориентировать врача, заставляя думать об инфекционной патологии. Что же касается новорожденных, то трудности диагностики здесь настолько большие, что диагноз аппендицита ставится, как правило, уже во время хирургического вмешательства по поводу перитонита, а не в дооперационном периоде.
При объективном исследовании распознание острого аппендицита у
детей базируется на выявлении трех главных симптомов:
1. Спровоцированная боль;
2. Defence musculaire;
3. Симптомы раздражения брюшины.
При осмотре форма живота не изменена, в начальных стадиях заболевания он участвует в акте дыхания. Поверхностная пальпация живота начинается с левой подвздошной области и производится в направлении против часовой стрелки. Боль буде усиливаться при глубокой пальпации (Н.Ф. Филатов). При переходе на правую половину живота необходимо следить за реакцией ребенка, выражением лица и отвлекать его внимание разговором. У маленьких пациентов о спровоцированной боли свидетельствуют симптом “отталкивания руки” врача и подтягивание правой ноги ребенка.
При пальпации живота выявляется напряжение мышц передней брюшной стенки в правой подвздошной области (пассивное мышечное напряжение) - один из ведущих объективных симптомов острого аппендицита. Б. П. Вознесенский, С. Д. Терновский, Т. П. Краснобаев, подчеркивая его значимость, пишут: “Там, где нет defence musculaire, нет острого аппендицита”.
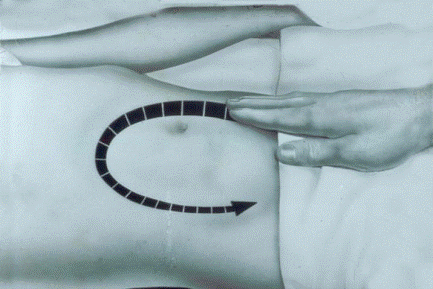
Рис. 7. Методика пальпации живота при подозрении на острый аппендицит
Для более четкого выявления пассивного мышечного напряжения необходимо одновременно проводить пальпацию живота с обеих сторон. Руки врача параллельно, плоскостями ладоней накладывают на переднюю брюшную стенку ребенка (левая - на правую половину, правая ~ на левую), и наподобие “играющих весов” врач поочередно нажимает справа и слева, определяя разницу мускульного тонуса. У детей редко определяется доскообразный живот, отмечается лишь весьма умеренная, но постоянная ригидность напряжение «тестоватой» консистенции.
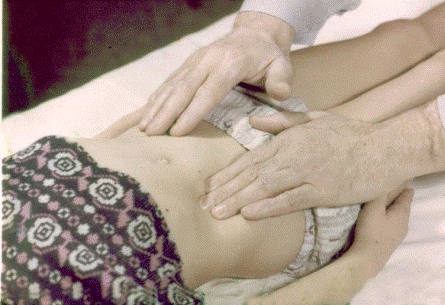
Рис.8. Методика бимануальной пальпации живота
Диагностическое значение имеет симптом Щеткина-Блюмберга, который выявляют традиционно или пользуясь щадящими методами: локальная боль при перкуссии (симптом Меndel); дозированная перкуссия (при перкуссии с явно интактных участков в направлении к очагу по А. Р. Шуринку боль усиливается).
Большинство симптомов в детской практике не используется. Меndel
писал: “Симптомы при аппендиците должны не подсчитываться, а
взвешиваться”, и важнейшим из них есть боль и defence. С.Я. Долецкий
“диагностическим ключом” острого аппендицита считает боль
(самостоятельную и спровоцированную) и defence. Симптомов раздражения
брюшины может и не быть (ретроцекальный, ретроперитонеальный
аппендицит, плотное окружение отростка сальником).
С. Я. Долецкий ввел понятие об «отрицательных симптомах» на этапе диагностики: головная боль, мышечная боль, урчание в животе, жидкий и зловонный стул, гипертермия, гиперлейкоцитоз. Первые пять симптомов свидетельствуют против острого аппендицита, а два последние - об осложнении перитонитом.
Учитывая трудность сбора анамнеза, контакта с маленьким ребенком,
определение “диагностического ключа” у малышей имеет первоочередную
значимость и с этой целью прибегают к вспомогательным методам обследования:
1. Пальпация передней брюшной стенки больного (ребенок, будет сопротивляться глубокому нажатию);
2. Пальпация живота на руках у матери (врач находится за спиной малыша, который сидит на руках у матери);
3. Осмотр во время физиологического сна;
4. Осмотр во время медикаментозного сна. Медикаментозный сон вызывается путем в/м введения ГОМКа из расчета 50-70мг/кг массы больного. Во сне нивелируется активное мускульное напряжение, обусловленное беспокойством ребенка, а спровоцированная боль и пассивный defence musculaire остаются. При пальпации живота во время сна ребенок реагирует, отталкивая руку врача («симптом отталкивания руки»), подтягивает ножки к животу.
5. Ректо-абдоминальное бимануальное исследование (верифицирует
тазовый аппендицит и инфильтрацию в нижних отделах брюшной полости).
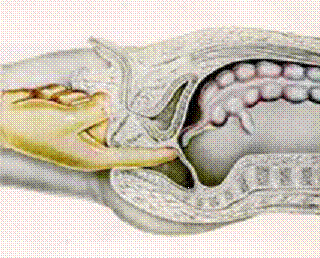
Рис.9. Ректальное исследование

Рис. 10. Ректо-абдоминальное бимануальное исследование
Данные лабораторных исследований при остром аппендиците не
специфичны, и могут указывать только на наличие воспалительного процесса.
Прогноз.
При ранней диагностике острого аппендицита у детей прогноз заболевания как правило благоприятный. Летальность в среднем составляет 0,2 – 0,3 %. Однако при поздней диагностике заболевания, особенно в ранней возрастной группе, эти показатели значительно выше.
Анатомо-физиологические особенности червеобразного отростка, органов брюшной полости у детей в возрастном аспекте.
Прежде всего, особенности связаны с формой червеобразного отростка, у детей до 2-х лет она воронкообразная, широкой частью у основания. В случае проникновении в просвет аппендикса инородного тела, последнее может без препятствия выйти их него, предотвращая тем самым обструкцию аппедикса и развитие воспаления. В стенке отростка незначительное количеством лимфоидной ткани (до 1 мес. фолликулов нет, до 3-х лет - количество их небольшое, только в 3 года появляются реактивные центры). V. gerlachi не выраженна или отсутствует в этом возрасте; стенка отростка тонкая, крипты не выражены; нервный аппарат незрелый.
Особенности илеоцекального угла - только у 60 % детей раннего возраста слепая кишка находится в подвздошной ямке, у 40 % больных она может быть высокорасположенной или гипермобильной, при которой отросток опускается до малого таза.
Брюшная полость имеет относительно малые размеры. Брюшине
присущи низкие пластические свойства, серозный покров легкоранимый, сальник короткий, к 3 годам он достигает уровня пупка, к 7 годам правой подвздошной области. Это имеет значение при отграничении патологического процесса.
Кроме того, у маленьких детей имеет место незрелость центральной
нервной системы, что в совокупности обусловливает быстрое распространение гнойного процесса по брюшной полости и превалирование
общих симптомов над локальными у детей младшего возраста.
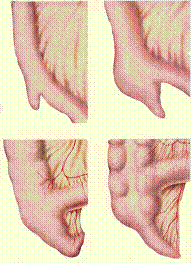
Рис. 1. Формирование слепой кишки и червеобразного отростка
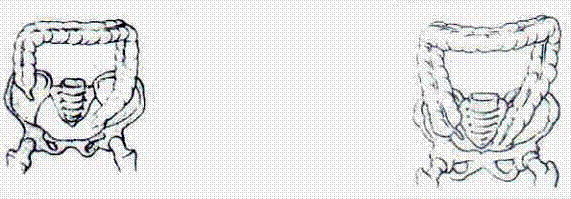
Рис. 2. Положение слепой кишки у детей младшего и старшего возраста
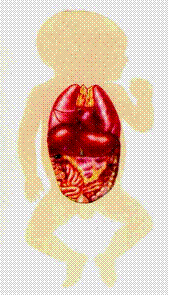
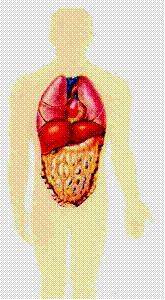
Рис. 3. Размеры сальника в зависимости от возраста
У детей воспалению червеобразного отростка, клиническим проявлениям заболевания, способствует ряд предрасполагающих факторов:
1.Деформации отростка эмбриональными спайками, что приводит к нарушению дренажной функции просвета отростка.
2.Особенности расположения отростка по отношению к слепой кишке и брюшине (медиально-нисходящее у 45% детей, медиальное – у 25%, ретроцекальное, ретроперитонеальное – у 20% пациентов, латеральное – у 10%).
3.Механические и химические факторы воздействия на стенку червеобразного отростка.
4.Характер питания. Преимущественно белковое питание способствует застойным явлениям в слепой кишке, гнилостным процессам и развитию воспаления.
5.Нарушение нейроциркуляторной регуляции в илеоцекальной области (спастические проявления в слепой кишке и отростке).
6.Сенсибилизация организма к различным аллергическим агентам.
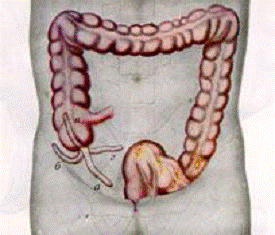
Рис.4. Схема расположения червеобразного отростка
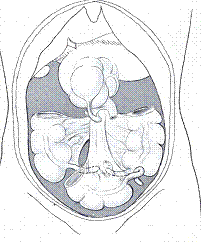
Рис. 5. Варианты локализации аппендикса в зависимости от положения слепой кишки
Этиология и патогенез.
Острый аппендицит у детей, как и у взрослых, имеет общие закономерности в основных этиологических и патогенетических звеньях. Однако анатомо-физиологические особенности илеоцекальной области и брюшной полости в целом обусловливают существенные отличия в частоте и развитии воспалительного процесса в червеобразном отростке у детей различных возрастных групп.
 В развитии воспаления ведущая роль принадлежит собственной микрофлоре отростка или кишечника. Это положение подтверждают наблюдения, свидетельствующие, что у большинства больных не обнаруживается предшествующих или сопутствующих очагов инфекции в других органах. У небольшой группы детей нельзя исключить возможность гематогенного или лимфогенного инфицирования, так как прослеживается непосредственная связь с такими предшествующими заболеваниями, как фолликулярная ангина, скарлатина, отит и др
В развитии воспаления ведущая роль принадлежит собственной микрофлоре отростка или кишечника. Это положение подтверждают наблюдения, свидетельствующие, что у большинства больных не обнаруживается предшествующих или сопутствующих очагов инфекции в других органах. У небольшой группы детей нельзя исключить возможность гематогенного или лимфогенного инфицирования, так как прослеживается непосредственная связь с такими предшествующими заболеваниями, как фолликулярная ангина, скарлатина, отит и др
Общеизвестно и влияние нервно-сосудистого фактора: чем младше ребенок, тем быстрее наступают деструктивно-некротические изменения в стенке отростка, что обусловлено незрелостью нервной системы аппендикса и илеоцекальной области. Определенную роль играют и местные иммунологические реакции, связанные с возрастными особенностями фолликулярного аппарата. В этом плане видят параллелизм между малым количеством фолликулов в отростке и редкостью острого аппендицита у детей первых лет жизни, особенно грудного возраста. Редкость аппендицита у детей до 1 года объясняется также особенностями анатомического строения червеобразного отростка (отсутствие застоя кишечного содержимого) и характером питания в этом возрасте (преимущественно жидкая молочная пища).
 Ряд морфологических особенностей у детей раннего возраста предрасполагает к быстрому развитию сосудистых реакций и присоединению бактериального компонента. Слизистая оболочка кишечника более проницаема для микрофлоры и токсических веществ, чем у взрослых, поэтому при нарушении сосудистой трофики происходит быстрое инфицирование пораженного червеобразного отростка и ускоренное развитие выраженных деструктивных форм аппендицита.
Ряд морфологических особенностей у детей раннего возраста предрасполагает к быстрому развитию сосудистых реакций и присоединению бактериального компонента. Слизистая оболочка кишечника более проницаема для микрофлоры и токсических веществ, чем у взрослых, поэтому при нарушении сосудистой трофики происходит быстрое инфицирование пораженного червеобразного отростка и ускоренное развитие выраженных деструктивных форм аппендицита.
 Развитию воспалительного процесса способствуют перенесенные соматические и инфекционные заболевания, врожденные аномалии червеобразного отростка (перекруты, перегибы), попадание в отросток инородных тел или паразитов, образование камней.
Развитию воспалительного процесса способствуют перенесенные соматические и инфекционные заболевания, врожденные аномалии червеобразного отростка (перекруты, перегибы), попадание в отросток инородных тел или паразитов, образование камней.
 Особенности строения червеобразного отростка, характер питания в грудном, ясельном возрасте и у детей старшего возраста также влияют на частоту заболевания в определенных возрастных группах.
Особенности строения червеобразного отростка, характер питания в грудном, ясельном возрасте и у детей старшего возраста также влияют на частоту заболевания в определенных возрастных группах.
Классификация острого аппендицита
А. Недеструктивный аппендицит
1.Катаральный
2.Хронический или обострение хронического аппендицита
Б. Деструктивный аппендицит
1.Флегмонозный
2.Гангренозный
3.Перфоративный
4.Эмпиема червеобразного отростка
В. Осложнения
1.Аппендикулярный инфильтрат
2.Абсцессы брюшной полости
3.Перитонит
а) местный
б) разлитой
Патологическая анатомия
При остром катаральном аппендиците макроскопически: червеобразный отросток утолщен, серозная оболочка его тусклая, под ней видно множество наполненных кровью сосудов, что создает ощущение гиперемии. На разрезе слизистая утолщена, отечна, серого цвета, видны мелкоточечные и сливные кровоизлияния. В просвете отростка нередко сукровичная жидкость, гной, каловые камни. Микроскопически при катаральном аппендиците воспалительным процессом поражается только слизистая. В подслизистом слое – умеренная лейкоцитарная инфильтрация. Поражение распространяется на лежащие глубже ткани, имеет форму клина, основание которого направлено в сторону серозной оболочки (первичный аффект Ашоффа).
Флегмонозный аппендицит характеризуется поражением всех слоев отростка. Макроскопически отросток значительно утолщен, сероза и брыжейка отечны, ярко гиперемированы, на них имеются наложения фибрина, которые встречаются всегда в большей или меньшей степени. На разрезе все слои отростка утолщены. Аналогичные изменения часто видны на соседних с отростком тканях. В просвете отростка – гной с колибациллярным запахом, каловые камни. В брюшной полости – мутный выпот. Нередко на слизистой удается увидеть множественные эрозии и свежие язвы, что дает основание патологам выделять т.н. флегмонозно-язвенную форму острого аппендицита. Микроскопически все слои отростка вовлечены в воспалительный процесс. Брыжейка отростка полнокровна, видны лейкоцитарные инфильтраты. Разновидностью флегмонозного воспаления является эмпиема червеобразного отростка, при которой в результате закупорки просвета каловым камнем или рубцовым процессам в просвете отростка образуется замкнутая полость, заполненная гноем. Червеобразный отросток колбовидно вздут и резко напряжен, определяется флюктуация. Серозная оболочка тусклая, гиперемированная, но без наложения фибрина. В брюшной полости – мутный выпот. При вскрытии изливается зловонный гной. Микроскопически в слизистой оболочке, подслизистом и мышечном слоях имеется лейкоцитарная инфильтрация. Первичные аффекты Ашоффа наблюдаются редко.
Гангренозный аппендицит характеризуется некротическими изменениями в червеобразном отростке. Макроскопически в подавляющем большинстве случаев некроз охватывает небольшие зоны отростка. Тотальный некроз располагается над каловыми камнями и инородными телами. Некротизированный участок грязно-зеленого цвета, рыхлый, легко рвется. Остальная часть его выглядит так же, как при флегмонозном аппендиците. На отростке и окружающих тканях имеются фибриновые наложения. В брюшной полости, как правило, гнойный выпот с каловым запахом. Посев этого выпота дает рост типичной толстокишечной флоры. Микроскопически на фоне флегмонозных изменений – участки некротизированной ткани. Прободной (перфоративный) аппендицит возникает на фоне гангренозных изменений в случае, если аппендицит не подвергался лечению. В зоне некроза возникает дефект, через который в брюшную полость изливается содержимое червеобразного отростка. В последующем может развиться ограниченный или разлитой перитонит. Чаще всего диффузный перитонит развивается лимфогенным путем. Макроскопические изменения в отростке в этом случае мало отличаются от изменений при гангренозной форме острого аппендицита. Участки некроза грязно-зеленого цвета. В одном или нескольких из них имеются перфорации. Окружающая брюшина покрыта массивными фибринозными наложениями. В брюшной полости обильный гнойный выпот, с ихорозным запахом, иногда – выпавшие из червеобразного отростка камни. Микроскопических отличий от гангренозной формы острого аппендицита не имеется.
А) 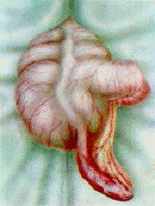 Б)
Б) 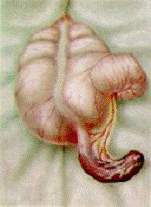 В)
В) 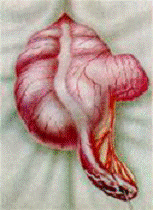
Рис. 6. Формы острого аппендицита: А) катаральный, Б) флегмонозный,
В) гангренозный
Клиническая картина.
В типичных случаях острый аппендицит начинается постепенно. Вначале появляется боль, которая в течение первых часов заболевания локализуется в надчревной области или около пупка, а затем перемещается в правую подвздошную область - боль окончательной локализации (Г. П. Краснобаев). Локализация боли зависит от расположения отростка: ретроцекально - боль в поясничной области, при подпеченочном - в области печени. В связи с болями дети старшего возраста нередко принимают вынужденное положение: на правом боку, на спине, так как при этом уменьшается натяжение брыжейки и воспаленной брюшины; в положении на левом боку боль усиливается (симптом М. Б. Ситковского). Чаще всего боль носит постоянный, ноющий характер. Боль – симптом субъективный и если дети старшего возраста указывают на боль, то маленькие дети капризничают (эквивалент боли - нарушение поведения), беспокойны, дети отказываются от еды, нарушается сон. Характеризуя поведение маленьких детей, Т. П. Краснобаев указывает: “Ребенок с острым аппендицитом сам не спит и другим спать не дает”.
Частым симптомом острого аппендицита является рвота в первые часы заболевания, которая носит рефлекторный характер. Рвота у детей старшего
возраста 1-2 кратная, наблюдается в 80 % случаев, в 20 % случаев может быть только тошнота. Если отросток расположен у корня брыжейки, наблюдается многократная рвота. У маленьких детей в 85 % случаев рвота
многократная.
Для типичной картины острого аппендицита характерна субфебрильная температура, но у маленьких детей и при осложненном аппендиците температура высокая. Симптом “ножниц” (несоответствие пульса и температуры) характерный только для детей старшей возрастной группы.
При катаральном аппендиците язык обычно влажный, но обложенный
налетом у корня, при флегмонозном - влажный, обложен весь; гангренозные
изменения сопровождаются сухостью и обложенностъю всего языка; при
перитоните налет становится массивным. В 35 % случаев имеет место
задержка стула, но у маленьких детей стул жидкий, частый, в связи, с чем
Fevre вводит такой термин как “диарейный аппендицит”. Частый стул иногда
может наблюдаться и у старших детей при условиях медиального
расположения отростка. Мочевыделение, как правило, не нарушено, но при
тазовом расположении аппендикса может быть поллакиурия, что связано с
раздражением мочевого пузыря и может сопровождаться леикоцитурией.
Учитывая вышеизложенное, боль в животе - главный, ведущий симптом, но у маленьких детей превалируют общие проявления, (нарушение поведения, беспокойство ребенка, высокая температура, многократная рвота,частый стул), которые могут неправильно ориентировать врача, заставляя думать об инфекционной патологии. Что же касается новорожденных, то трудности диагностики здесь настолько большие, что диагноз аппендицита ставится, как правило, уже во время хирургического вмешательства по поводу перитонита, а не в дооперационном периоде.
При объективном исследовании распознание острого аппендицита у
детей базируется на выявлении трех главных симптомов:
1. Спровоцированная боль;
2. Defence musculaire;
3. Симптомы раздражения брюшины.
При осмотре форма живота не изменена, в начальных стадиях заболевания он участвует в акте дыхания. Поверхностная пальпация живота начинается с левой подвздошной области и производится в направлении против часовой стрелки. Боль буде усиливаться при глубокой пальпации (Н.Ф. Филатов). При переходе на правую половину живота необходимо следить за реакцией ребенка, выражением лица и отвлекать его внимание разговором. У маленьких пациентов о спровоцированной боли свидетельствуют симптом “отталкивания руки” врача и подтягивание правой ноги ребенка.
При пальпации живота выявляется напряжение мышц передней брюшной стенки в правой подвздошной области (пассивное мышечное напряжение) - один из ведущих объективных симптомов острого аппендицита. Б. П. Вознесенский, С. Д. Терновский, Т. П. Краснобаев, подчеркивая его значимость, пишут: “Там, где нет defence musculaire, нет острого аппендицита”.

Рис. 7. Методика пальпации живота при подозрении на острый аппендицит
Для более четкого выявления пассивного мышечного напряжения необходимо одновременно проводить пальпацию живота с обеих сторон. Руки врача параллельно, плоскостями ладоней накладывают на переднюю брюшную стенку ребенка (левая - на правую половину, правая ~ на левую), и наподобие “играющих весов” врач поочередно нажимает справа и слева, определяя разницу мускульного тонуса. У детей редко определяется доскообразный живот, отмечается лишь весьма умеренная, но постоянная ригидность напряжение «тестоватой» консистенции.

Рис.8. Методика бимануальной пальпации живота
Диагностическое значение имеет симптом Щеткина-Блюмберга, который выявляют традиционно или пользуясь щадящими методами: локальная боль при перкуссии (симптом Меndel); дозированная перкуссия (при перкуссии с явно интактных участков в направлении к очагу по А. Р. Шуринку боль усиливается).
Большинство симптомов в детской практике не используется. Меndel
писал: “Симптомы при аппендиците должны не подсчитываться, а
взвешиваться”, и важнейшим из них есть боль и defence. С.Я. Долецкий
“диагностическим ключом” острого аппендицита считает боль
(самостоятельную и спровоцированную) и defence. Симптомов раздражения
брюшины может и не быть (ретроцекальный, ретроперитонеальный
аппендицит, плотное окружение отростка сальником).
С. Я. Долецкий ввел понятие об «отрицательных симптомах» на этапе диагностики: головная боль, мышечная боль, урчание в животе, жидкий и зловонный стул, гипертермия, гиперлейкоцитоз. Первые пять симптомов свидетельствуют против острого аппендицита, а два последние - об осложнении перитонитом.
Учитывая трудность сбора анамнеза, контакта с маленьким ребенком,
определение “диагностического ключа” у малышей имеет первоочередную
значимость и с этой целью прибегают к вспомогательным методам обследования:
1. Пальпация передней брюшной стенки больного (ребенок, будет сопротивляться глубокому нажатию);
2. Пальпация живота на руках у матери (врач находится за спиной малыша, который сидит на руках у матери);
3. Осмотр во время физиологического сна;
4. Осмотр во время медикаментозного сна. Медикаментозный сон вызывается путем в/м введения ГОМКа из расчета 50-70мг/кг массы больного. Во сне нивелируется активное мускульное напряжение, обусловленное беспокойством ребенка, а спровоцированная боль и пассивный defence musculaire остаются. При пальпации живота во время сна ребенок реагирует, отталкивая руку врача («симптом отталкивания руки»), подтягивает ножки к животу.
5. Ректо-абдоминальное бимануальное исследование (верифицирует
тазовый аппендицит и инфильтрацию в нижних отделах брюшной полости).

Рис.9. Ректальное исследование

Рис. 10. Ректо-абдоминальное бимануальное исследование
Данные лабораторных исследований при остром аппендиците не
специфичны, и могут указывать только на наличие воспалительного процесса.








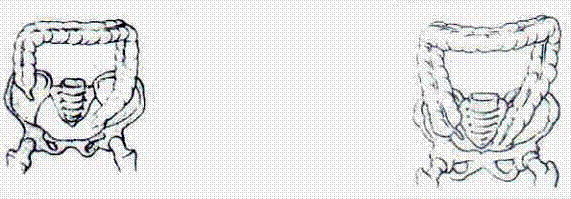




 В развитии воспаления ведущая роль принадлежит собственной микрофлоре отростка или кишечника. Это положение подтверждают наблюдения, свидетельствующие, что у большинства больных не обнаруживается предшествующих или сопутствующих очагов инфекции в других органах. У небольшой группы детей нельзя исключить возможность гематогенного или лимфогенного инфицирования, так как прослеживается непосредственная связь с такими предшествующими заболеваниями, как фолликулярная ангина, скарлатина, отит и др
В развитии воспаления ведущая роль принадлежит собственной микрофлоре отростка или кишечника. Это положение подтверждают наблюдения, свидетельствующие, что у большинства больных не обнаруживается предшествующих или сопутствующих очагов инфекции в других органах. У небольшой группы детей нельзя исключить возможность гематогенного или лимфогенного инфицирования, так как прослеживается непосредственная связь с такими предшествующими заболеваниями, как фолликулярная ангина, скарлатина, отит и др Б)
Б)  В)
В) 



