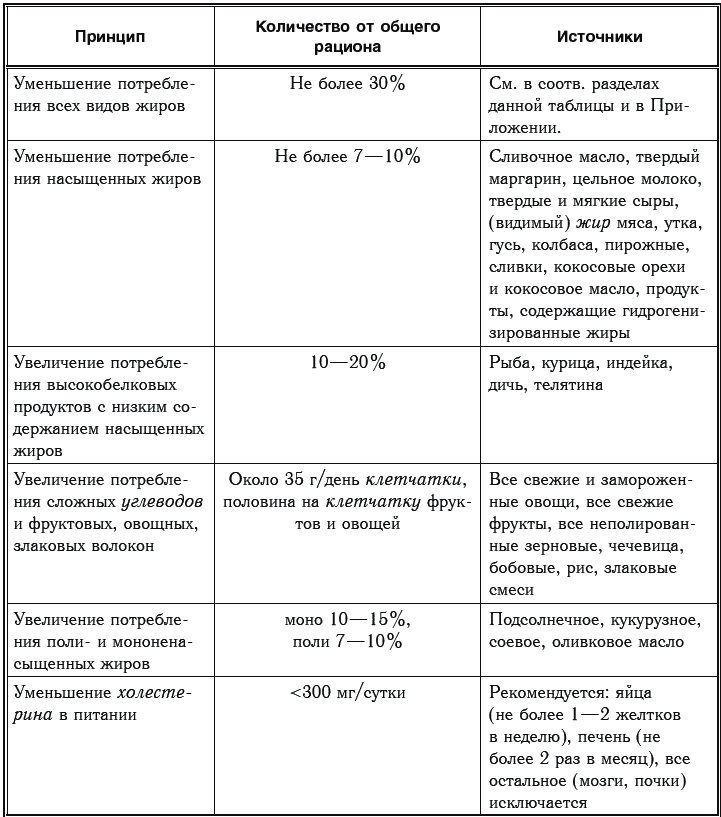
247 Какие лекарственные препараты применяют для воздействия на повышенный холестерин? Для воздействия на повышенный холестерин применяют гиполипидемические средства (от греч. hypo – приставка, означающая «понижение», «уменьшение» + липиды + греч. haema– «кровь»). Эти лекарственные препараты снижают уровень липидов в крови, главным образом холестерина и (или) триглицеридов. Препараты, применяемые с этой целью, делятся на четыре основных группы:
1) препятствующие всасыванию холестерина (секвестранты желчных кислот);
2) снижающие синтез холестерина и триглицеридов в печени и уменьшающие их концентрацию в плазм е крови (статины, фибраты, никотиновая кислота);
3) повышающие распад и выведение атерогенных липопротеинов.
4) дополнительные (перикарбат, синтетические аналоги простациклина, витамины А, Е, С)
Наиболее часто назначаемыми препаратами этой группы являются статины.
248 Какие препараты относятся к группе статинов?
В настоящее время используется несколько поколений статинов.
Первое поколение статинов – ловастатин, симвастатин, правастатин, второе – флувастатин, третье – аторвастатин, церивастатин и четвертое – питавастатин, росувастатин.
249 Почему стенокардия, инфаркты и инсульты возникают чаще у пациентов с сахарным диабетом?
Сахарный диабет способствует образованию атеросклеротических бляшек в кровеносных сосудах. Это приводит к нарушению кровоснабжения сердца и головного мозга, что проявляется в виде стенокардии, инфаркта миокарда и инсульта.
250 Что такое ишемическая болезнь сердца?
Согласно определению Всемирной организации здравоохранения, сформулированному в 1965 году, ишемическая болезнь сердца – это патологическое состояние, характеризующееся абсолютным или относительным нарушением кровоснабжения миокарда вследствие поражения артерий сердца. Иными словами, при этой патологии сердечная мышца нуждается в бо́льшем количестве кислорода, чем его поступает с кровью. ИБС может протекать остро или хронически.
251 Что такое стенокардия?
Стенокардия (от греч. stenos – «узкий, тесный» и kardia – «сердце») – это клинический синдром, проявляющийся чувством дискомфорта или болью в грудной клетке, сжимающего, давящего характера, которая локализуется чаще всего за грудиной и может распространяться в левую руку, шею, нижнюю челюсть, область верхней трети живота [39]. Ранее это заболевание называли по‑латыни «angina pectoris» (от лат. ango – «сжимать, душить» и лат. pectus, pectoris – «грудь»), по‑русски «грудной жабой» (по древним народным поверьям, «жаба» – это ведьма, приносящая болезни [40]).
252 Почему возникает стенокардия?
Стенокардия возникает, как правило, в результате сужения артерий сердца атеросклеротическими бляшками. Во время приступа стенокардии происходит резкое нарушение соответствия кровотока потребностям сердечной мышцы в сосудах, измененных атеросклерозом. Питательные вещества и кислород не поступают по артериям в необходимом количестве или не поступают вообще. В результате развивается ишемия миокарда, которая способствует выделению в кровь биологически активных веществ. Биологически активные вещества оказывают действие на нервные окончания, и в результате возникают болевые ощущения. Старые врачи называли боли, возникшие в результате приступа стенокардии, «криком голодающего сердца».
253 Какими признаками проявляется стенокардия?
Боли являются основным симптомом стенокардии и имеют характерную картину.
1. Локализация болей
Боли локализуются чаще всего – за грудиной, в верхней или средней части.
Варианты локализации болей:
● в нижней трети грудины;
● боль может локализоваться не за грудиной, а в зонах распространения (см. п. 3);
● боли могут быть сосредоточены только в этих зонах или оттуда распространяться в левую половину грудной клетки.
2. Характер болей
Давящие, сжимающие, жгучие (их можно спутать с изжогой), вызывающие ощущение стягивания, сдавливания, сжатия, реже – сверлящие, тянущие. У пожилых людей чаще бывают легкие и незначительные боли. В некоторых случаях приступ стенокардии может возникнуть при тех же обстоятельствах, что и обычно (см. п. 6), но проявляться приступом мышечной слабости, онемением безымянного пальца и мизинца левой кисти, кашлем, одышкой, дискомфортом в подложечной области, изжогой.
3. Распространение болей (по частоте встречаемости)
В левую руку вплоть до кисти (может отдавать только в запястье и пальцы, без ощущения в других местах руки), в левое плечо, в левую половину шеи, под левую лопатку, между лопатками, в нижнюю челюсть, в левую половину головы (в том числе зубы, язык, ухо), в правую руку и кисть, в подложечную область, в правое подреберье, в обе руки. Чем интенсивнее боль, тем чаще она распространяется в другие области. Характер распространяющейся боли может быть похож на боль за грудиной или ощущение онемения, слабости, холода.
4. Интенсивность болей
Различна – от сравнительно небольшой до очень интенсивной. У пожилых людей часто может быть легкая ноющая боль.
5. Длительность болей
Кратковременная, от нескольких секунд до нескольких минут, чаще всего – не более 3 мин., редко – 5 мин., очень редко – 10 мин. Чем дольше длится приступ стенокардии, тем больше опасность развития инфаркта миокарда.
Частота приступов различна и зависит от тяжести заболевания. В случае легкого течения болезни они возникают редко и нерегулярно, только в результате чрезмерного напряжения, а при тяжелом течении заболевания приступы возникают часто, даже если имеют место небольшие нагрузки или в покое.
6. Обстоятельства, при которых боли возникают
К обстоятельствам, при которых появляются боли, относятся все причины, в результате действия которых возникает недостаток сердечной мышцы в кислороде.
● Любые физические усилия.
● Боль возникает во время физических нагрузок – от тяжелых до незначительных: подъем по лестнице, ходьба по ровной местности (в последнем случае важно не только расстояние, но и скорость), утром – застилание постели, бритье, душ, дефекация (особенно у лиц, страдающих запорами при сильном натуживании). В теплом помещении физическая нагрузка может переноситься хорошо, а на холоде такая же нагрузка может вызывать приступ.
● Психоэмоциональные стрессы, особенно внезапные. Вызвать приступ могут не только отрицательные, но и положительные эмоции.
● Контраст «теплое – холодное» (при выходе из теплого помещения в холодное или на улицу, купание в холодной воде в жаркое время года, употребление сильно охлажденных напитков).
● Во время сна ночью или рано утром (чаще всего у курильщиков). Связь между сновидениями может быть двоякой: либо сновидения провоцируют сердечный приступ, либо кошмары порождаются болью, испытываемой во сне.
● В момент перехода из сидячего положения в лежачее.
● При приеме пищи (особенно обильном).
● Повышение артериального давления.
● Снижение содержания кислорода во вдыхаемом воздухе (например, пребывание в горах, длительное пребывание в непроветриваемом помещении).
● Снижение содержания гемоглобина в крови.
● Сочетание нескольких провоцирующих факторов (исключительно опасно!), например: утром – быстрый завтрак, затем – спешка за транспортом (или вообще ходьба после приема пищи) в холодную пору года – с последующим опозданием на работу и выговором от начальства.
● Небольшая физическая активность в сочетании с сильным волнением.
● Психоэмоциональная и физическая нагрузки (в том числе половой акт).
7. Отличительные особенности болей при типичной стенокардии
При типичной стенокардии жалобы всегда постоянны по характеристикам, за исключением степени интенсивности и границ распространения боли.
Различают также атипичную стенокардию, а также боли, не связанные со стенокардией [41] (см. табл. 14).
Таблица 14 
Приступы стенокардии у пожилых (от 60 лет и старше) значительно чаще имеют нестандартные особенности (см. п. 1 – варианты, п. 2). В этих случаях необходимо определить, проходит ли боль или иные неприятные ощущения после приема нитроглицерина. Между приступами самочувствие не страдает.
8. Другие симптомы
Отсутствуют.
254 Как оказать помощь при приступе стенокардии?
Для того чтобы купировать стенокардитические боли, необходимо принять таблетку нитроглицерина под язык. Боли должны прекратиться через 1–2 мин.
Если через 10–20 мин. в покое после приема двух‑трех таблеток нитроглицерина боли не проходят, немедленно вызвать «Скорую медицинскую помощь»!!!
255 Что такое инфаркт миокарда?
Инфаркт миокарда – это омертвение (инфаркт) участка мышцы сердца (миокарда) в результате острого несоответствия сердечного кровотока потребностям сердца. Как река ниже по течению мелеет, когда плотина перекрывает ее русло, и все живое гибнет, так и участок сердца мертвеет, когда прекращается кровоток в сосуде, который питает этот участок.
256 Почему возникает инфаркт миокарда?
Инфаркт миокарда возникает в результате несоответствия кровотока в сосудах, измененных атеросклерозом, запросам миокарда.
257 Чем отличается стенокардия от инфаркта миокарда?
При инфаркте миокарда нарушение кровообращения в сердечной мышце приводит к омертвению участка мышцы сердца. При стенокардии нарушение кровообращения в сердечной мышце не приводит к омертвению участка мышцы сердца. Причиной возникновения этих состояний является атеросклеротический кардиосклероз, который до поры до времени не проявляется никакими клиническими признаками. Промежуточное место между обычной (стабильной) стенокардией и инфарктом миокарда занимает нестабильная стенокардия.
258 Какими признаками проявляется инфаркт миокарда?
Самым частым проявлением инфаркта миокарда является боль в области грудной клетки. Она встречается часто – от 70 до 98 % случаев. Поэтому такую клиническую картину относят к типичной (болевой) форме инфаркта миокарда. Кроме того, заболевание может проявляться одышкой, аритмией, обмороками. Боли могут быть не в грудной клетке, а в животе. В этих случаях говорят об атипичной форме. Признаки типичной и атипичной форм могут сочетаться, и в этом случае такая форма называется комбинированной. И наконец, существует безболевая форма, когда признаки инфаркта находят случайно при регистрации ЭКГ или при ультразвуковом исследовании. Такая форма инфаркта миокарда встречается в 10–20 % случаев.
Для типичной (болевой) формы инфаркта миокарда характерна следующая картина:
1) Локализация болей
Обычно боли ощущаются за грудиной, в верхней или средней части.
Варианты:
– в нижней трети грудины;
– в области сердца.
Этот так называемый загрудинный вариант встречается в 50 % случаев.
Боль может локализоваться не за грудиной, а в зонах распространения, а именно: левая лопатка, левая рука, кисть, предплечье, локтевой сустав, плечевой сустав, верхнегрудной отдел позвоночника, нижняя челюсть, зубы, уши, глотка, гортань. Это – периферический вариант; встречается в 25 % случаев.
Боли могут быть сосредоточены только в этих зонах и оттуда распространяться в левую половину грудной клетки.
2) Характер болей
Различают такие боли, как давящая, сжимающая, жгучая (ее можно спутать с изжогой), разрывающая, стягивающая, реже – сверлящая, тянущая.
3) Распространение болей
Перечисление дано по частоте встречаемости в порядке убывания: в левую руку вплоть до кисти (может отдавать только в запястье и пальцы без ощущения в других местах руки); в левое плечо; в левую половину шеи; под левую лопатку; между лопатками; в нижнюю челюсть; в левую половину головы (в том числе зубы, язык, ухо); в правую руку и кисть; в подложечную область; в правое подреберье; в обе руки. Чем интенсивнее боль, тем чаще она распространяется в другие области. Распространяющаяся боль может быть похожа на боль за грудиной или давать ощущение онемения, слабости, холода.
4) Интенсивность болей – может быть различной.
● Боли могут быть исключительно интенсивными.
● Боль может нарастать, а затем угасать, т. е. быть волнообразной.
● Боли могут быть незначительными либо отсутствовать – это бывает чаще у пожилых людей или при повторных инфарктах, сахарном диабете.
5) Длительность болей
Боль может длиться не менее 20 мин., а может сохраняться несколько часов и даже суток. Такая боль не проходит после приема нескольких таблеток нитроглицерина.
Иногда боли длятся менее 20 мин., проходят после приема нитроглицерина, но затем через короткий промежуток времени возобновляются с прежней интенсивностью.
6) Обстоятельства, способствующие возникновению инфаркта миокарда.
● Любые физические усилия. Боль возникает во время физических нагрузок – от тяжелых до незначительных: подъем по лестнице, ходьба по ровной местности (в последнем случае важно не только расстояние, но и скорость); утром – застилание постели, бритье, душ, дефекация (особенно при сильном натуживании).
● Физическая нагрузка, хорошо переносимая в теплом помещении, на холоде может вызвать приступ.
● Психоэмоциональные стрессы, особенно внезапные. Вызвать приступ могут не только отрицательные, но и положительные эмоции. Приступ может начаться сразу или в ближайшие два часа после психоэмоционального стресса.
● После тяжелой физической нагрузки. У лиц, ведущих малоподвижный образ жизни, вероятность развития инфаркта после физической нагрузки в 5 раз больше, чем у лиц, ведущих активный образ жизни.
● Контраст «теплое – холодное» (выход из теплого помещения в холодное или на улицу, купание в холодной воде в жаркое время года, употребление сильно охлажденных напитков).
● Состояния, возникающие во сне, – ночью или рано утром (чаще всего – у курильщиков). Связь между сновидениями может быть двоякой: либо сновидения провоцируют сердечный приступ, либо кошмары порождаются болью, испытываемой во сне.
● Приступ часто возникает в первый час после утреннего пробуждения. Это объясняется биологическими ритмами организма. Утром, просыпаясь, человек должен быть готов к энергичным действиям, и поэтому между 4 и 6 часами утра наблюдается активизация всех органов и систем организма: повышается выброс гормонов и катехоламинов, повышаются артериальное давление и сердцебиение, увеличивается свертываемость крови.
Наибольшее количество инфарктов наблюдается в понедельник (недаром говорят: понедельник – день тяжелый). Естественно, это относится к лицам, которые в воскресенье не работают. Наименьшее количество инфарктов наблюдается в выходные дни.
Сезонное увеличение заболеваемости фиксируется в марте и ноябре.
К условиям, провоцирующим инфаркт, можно отнести холодную погоду. Особенно опасно снижение температуры на 10 и более градусов и колебания атмосферного давления более ±7,5 мм рт. ст. от среднесуточных для данного сезона.
Приступы могут возникать:
● в момент смены положения тела из сидячего в лежачее;
● при приеме пищи (особенно обильном).
Исключительно опасно сочетание нескольких провоцирующих факторов, например:
● в марте или ноябре, утром в понедельник – быстрый завтрак, из теплого помещения – на холод, спешка за транспортом и последующий разнос от начальства за опоздание;
● различной степени психоэмоциональная и физическая нагрузка (в том числе и половой акт).
Боли могут возникать совершенно неожиданно и в состоянии покоя.
7) Обстоятельства, повышающие точность диагноза инфаркта миокарда.
Учитывая большое разнообразие проявлений инфаркта миокарда, необходимо снимать ЭКГ регулярно после 35 лет при любом обращении к врачу. Если изменение самочувствия произошло при обстоятельствах, описанных в п. 5, то ЭКГ нужно снять обязательно! В первую очередь это касается пациентов, имеющих факторы риска, – атеросклеротические заболевания сосудов, стенокардию и ишемическую болезнь сердца (ИБС), перенесенный инфаркт, а также пожилой или старческий возраст.
Точность диагноза существенно повышается в следующих случаях:
● ранее имели место приступы стенокардии;
● накануне отмечались признаки приближающегося инфаркта, а именно: наблюдалась тенденция к увеличению частоты, интенсивности и продолжительности приступов стенокардии; для появления приступа было достаточно меньших, чем обычно, физических и психических нагрузок; отмечалось уменьшение или отсутствие эффективности нитроглицерина при купировании приступа;
● имеют место факторы риска ИБС и инфаркта миокарда [42];
● имеет место сочетание типичных болей длительностью более 20 мин. с бледностью, холодным липким потом, падением артериального давления, похолоданием конечностей.
При сочетании описанной типичной картины болей хотя бы с одним фактором риска точность диагноза на догоспитальном этапе составляет 100 %!
8) Симптомы, сопровождающие болевой приступ при инфаркте.
Болевой приступ может сопровождаться тошнотой, рвотой, вздутием живота, поносом, а также чувством страха, возбуждением, беспокойством, общей слабостью, потливостью, головокружением, слабостью в конечностях. Может учащаться или, наоборот, замедляться пульс, возникать аритмия, а также увеличиваться или уменьшаться артериальное давление.
Атипичные формы инфаркта возникают при тех же условиях, что и типичные приступы. Различают следующие атипичные формы:
a) Астматический (от лат. asthma – «одышка, затрудненное дыхание»). Чаще встречается у лиц пожилого возраста и при повторных ИМ. Проявляется одышкой в покое, удушьем различной интенсивности, кашлем с пенистой розовой мокротой. Может также предшествовать болям, возникать одновременно с болями различной интенсивности.
б) Абдоминальный (от лат. abdomen – «брюшная полость, живот»). Характеризуется болями в верхней половине живота, в подложечной области, правом подреберье. Сопровождается тошнотой, рвотой, вздутием живота.
в) Аритмический – как следует из названия, характеризуется изменением регулярного сердечного ритма и (или) его резким замедлением или учащением.
г) Церебральный (от лат. cerebrum – «головной мозг»). Проявляется головокружением, тошнотой, рвотой, обмороками, потемнением в глазах, помрачением сознания. Может предшествовать появлению болей.
Атипичная форма инфаркта миокарда чаще всего наблюдается в следующих случаях:
● после 60 лет (хотя возрастной барьер для болевых и атипичных форм не специфичен, но все же до 60 лет инфаркт, сопровождающийся болью, встречается чаще);
● при сопутствующем сахарном диабете;
● при повышенном артериальном давлении (гипертонической болезни);
● после перенесенного инфаркта миокарда.
259 Что необходимо предпринять, если есть подозрение на инфаркт миокарда?
Не паниковать!
В том случае если первым проявлением инфаркта миокарда является остановка сердечной деятельности, то до прибытия СМП необходимо провести сердечно‑легочную реанимацию (см. вопрос № 260). В США из 100 % летальных исходов ИМ 55 % приходится на долю пациентов, умерших на догоспитальном этапе. 70 % пациентов с инфарктом миокарда можно спасти проведением своевременной сердечно‑легочной реанимации на догоспитальном этапе. В 80 % случаев внезапная смерть развивается у людей с установленным диагнозом ИБС. В 75 % случаев у больных ИБС остановка сердца случается дома. Наиболее часто внезапная смерть развивается на протяжении первых полутора лет после перенесенного инфаркта миокарда.
Если в проведении сердечно‑легочной реанимации нет надобности, далее необходимо:
2. Придать больному горизонтальное положение (лучше – уложить в постель). Дать нитроглицерин (одну таблетку под язык), если боль не проходит, дать еще таблетку, а затем еще – с интервалом в 3 мин.
3. Вызвать «Скорую помощь»! Дорога каждая секунда!
В Москве в первые 6 часов госпитализируются менее 8 % пациентов с ИМ. В США эта цифра составляет 80 %.
В первый час от инфаркта погибает 29 % больных, в первые 4 часа – 40 %, в первые 24 часа – 51 %, до госпитализации – 60 %.
Какие еще нужны аргументы?
4. Измерить АД и пульс.
5. Обеспечить приток свежего воздуха.
6. Обеспечить полный физический и психологический покой.
7. Если имеет место низкое АД (менее 90/60 мм. рт. ст.), то находящемуся в горизонтальном положении пациенту необходимо поднять ноги вверх на 30–45°.
8. При отсутствии противопоказаний и в случае уверенности в своих действиях измельчить 325 мг ацетилсалициловой кислоты и дать больному. (Пациентам с ИБС необходимо носить таблетку ацетилсалициловой кислоты вместе с нитроглицерином.)
260 Как правильно провести реанимационные мероприятия?
Алгоритм сердечно‑легочной реанимации (СЛР) применяется вне зависимости от причины, вызвавшей остановку сердца и дыхания.
1. Взять себя в руки и не поддаваться панике: от ваших действий зависит жизнь человека! Только ваше хладнокровие и продуманные действия могут дать шанс на выживание!
2. Убедиться в отсутствии сознания, крикнуть – позвать по имени, спросить: «Как вы себя чувствуете?» – и осторожно потрясти.
3. Вызвать «Скорую помощь».
4. Положить пострадавшего на твердую ровную поверхность, разместив руки вдоль туловища.
5. Открыть ему рот.
6. Запрокинуть голову назад

(если есть подозрение на травму головы или шеи, то этого делать нельзя!). Пальцами обеих рук захватить углы нижней челюсти и сильно выдвинуть ее вперед – этим обеспечивается приток воздуха в дыхательные пути.
7. Определить наличие дыхания и совпадения дыхания с движением грудной клетки (приблизьте ухо ко рту и носу пострадавшего, прислушайтесь к звукам, попытайтесь уловить шум вдоха или выдоха воздуха, почувствуйте дыхание на своей щеке или ладони).
8. Прощупать пульсацию на сонной артерии в непосредственной близости от кадыка.
9. Убедившись в отсутствии дыхания, начинать делать искусственное дыхание (при сохраненном пульсе 12 вдохов в минуту).
На все эти действия, указанные в п. 1–8, отводится не более 5–10 сек.!
Техника искусственного дыхания Положить руку на лоб пострадавшего. Указательным и большим пальцами этой же руки зажать нос. Сделать глубокий вдох, губами плотно обхватить рот больного и произвести медленное вдувание воздуха (слишком быстрое и сильное искусственное дыхание может вызвать вздутие живота больного из‑за попадания воздуха).
Контроль: при вдыхании следить, чтобы грудная клетка пострадавшего поднималась, слышался шум выдыхаемого воздуха, ощущалось его движение.
Если в течение 5–7 сек. пульсация сосудов на шее отсутствует, то необходимо нанести прекардиальный удар – резко ударить по нижней трети грудины кулаком с высоты 20 см (это может сразу восстановить сердечную деятельность, в случае фибрилляции желудочков, которая является причиной 2/3 случаев остановки сердца).
Начать закрытый массаж сердца.
Техника закрытого массажа сердца Расстегнуть одежду (хотя обычно в целях экономии времени ее разрывают).
Положение рук реаниматора: выступ ладони – на нижней трети грудины на 2–3 см выше мечевидного отростка грудины; одна ладонь накрывает другую; руки выпрямлены и перпендикулярны грудной клетке.
Надавливания на грудину производить выступом ладони, а не пальцами, строго по направлению к позвоночнику. Движения – плавные и ритмичные с одинаковой продолжительностью сдавливания и расслабления.
Руки нельзя сгибать (при нажатии используется масса тела) и отрывать от грудины.
Проводить сжатие грудной клетки с частотой 80–100 сжатий в минуту.
При каждой компрессии грудина должна смещаться на 4–5 см.
При проведении СЛР взрослому необходимо делать 15 компрессий грудной клетки на два вдувания в легкие, независимо от количества людей, оказывающих помощь.
Во время расслабления давление на грудную клетку прекратить, выступ ладони не отрывать. Если силы полностью исчерпались, но необходимо проводить закрытый массаж сердца, то можно делать это ступней (в порядке исключения).
Контроль за эффективностью СЛР
Оценка эффективности СЛР должна занимать не более 5–10 сек.
Необходимо повторно оценить наличие пульса на шейной (сонной) артерии в течение 3–5 сек. после четырех циклов искусственного дыхания.
Возвращение больного к жизни характеризуется изменением цвета кожных покровов и слизистых, сужением зрачков, появлением пульсации на сонной артерии, наличием самостоятельного дыхания.
Если реанимационные мероприятия проводятся более 30 мин. и оказываются совершенно неэффективными, то вероятность выживания крайне мала.
Существуют исключения – реанимация детей, а также перенесших охлаждение и тонувших (особенно в холодной воде).
Что делать после восстановления дыхания и сердцебиения
Если появился пульс, то необходимо прекратить непрямой массаж сердца и оценить степень восстановления самостоятельного дыхания.
При восстановлении самостоятельного дыхания и отсутствии сознания нужно поддерживать проходимость верхних дыхательных путей и тщательно контролировать наличие дыхания и пульсации на сонной артерии – на шее в области кадыка.
Это тоже необходимо знать
Если искусственное дыхание не дает результатов, следует изменить пару раз положение головы, подбородка и шеи больного.
Если реанимируют несколько человек, то один из них выполняет прием Селлика – надавливание на щитовидный хрящ для предупреждения затекания содержимого из желудка в легкие.
Если есть подозрение на присутствие инородного тела в дыхательных путях, то выполняют прием Геймлиха. Следует широко развести бедра пострадавшего, между пупком и мечевидным отростком грудины положить выступ ладони, одну руку поверх другой. Произвести 6–10 коротких толчков в направлении к позвоночнику и голове. После этого осмотреть ротовую полость, удалить инородное тело и снова приступить к искусственному дыханию. Удаление инородных предметов производят указательным пальцем, который сначала заводят между щекой и зубами глубоко к корню языка, затем сгибают крючком и выталкивают им в ротовую полость инородное тело.
В случае непреодолимого рвотного рефлекса у реаниматора, можно проводить закрытый массаж сердца без искусственного дыхания с частотой не менее 100 компрессий в минуту. Считается, что если начать проводить массаж сразу после остановки сердца, то такая частота нажатий достаточна для того, чтобы возобновить кровоснабжение дыхательного центра и тем самым восстановить самостоятельное дыхание.
Лучше провести закрытый массаж сердца без искусственного дыхания, чем вообще ничего не делать!
Проведение реанимации – это тяжелая физическая нагрузка, что в сочетании с психоэмоциональным стрессом является серьезным испытанием. По возможности каждые 5–10 мин. проводится смена реаниматоров.
Описанный метод искусственного дыхания, называемый «рот в рот», по‑английски звучит более поэтично: kiss of life – «поцелуй жизни».
261 Что такое острый коронарный синдром?
В тех случаях, когда невозможно сразу разобраться, инфаркт это или нестабильная стенокардия, то эти два заболевания объединяют в один синдром, который называется «острый коронарный синдром». Острый коронарный синдром – это любая группа клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда или нестабильную стенокардию. Этот термин появился в связи с необходимостью выбирать лечебную тактику до того, как будет поставлен более точный диагноз.
Диагноз острого коронарного синдрома есть диагноз предварительный, требующий госпитализации в лечебное учреждение и проведения квалифицированной медицинской помощи и полноценного обследования. Такой подход позволяет уменьшить частоту развития инфарктов миокарда, а в случае его возникновения облегчить тяжесть течения заболевания.
262 Что такое инсульт?
Инсульт – это заболевание, характеризующееся внезапно возникшими симптомами утраты мозговых функций, длящимися более 24 ч. или приводящими к смерти без иной явной причины, кроме сосудистой патологии.
263 Какие бывают инсульты?
В зависимости от механизма нарушения мозгового кровотока различают два вида инсульта: 1) по ишемическому типу, который возникает в результате закупорки кровеносного сосуда или при несоответствии кровотока потребностям головного мозга; 2) по геморрагическому типу, который возникает в результате разрыва сосуда и кровоизлияния в близлежащие структуры головного мозга.
264 Как самостоятельно диагностировать инсульт?
Для того чтобы самостоятельно диагностировать инсульт, необходимо обратить внимание на неожиданное появление следующих признаков:
● слабость, онемение, утрата чувствительности в области лица, в руке, ноге чаще всего на одной стороне (половине) туловища;
● снижение, нарушение или утрата зрения;
● потеря речи, затруднение при разговоре или понимании речи;
● сильная головная боль без каких‑либо причин;
● утрата ясного осознания действительности (память, пространственная ориентация, восприятие), тошнота, рвота, нарушение глотания, шаткость при ходьбе, утрата равновесия без явных причин, особенно если эти симптомы связаны с вышеуказанными симптомами.
Наличие остро возникших асимметричной слабости в конечностях и речевых нарушений в 80 % случаев свидетельствуют об инсульте!
Если приведенный подробный перечень покажется слишком сложным, то можно воспользоваться очень простым тестом, который в англоязычной литературе называют FAST. Эта аббревиатура расшифровывается как Face Arm Speech Test, или в переводе с английского «лицо – рука – речь – тест», по названию оцениваемых критериев. Этот тест, по данным авторов, дает возможность диагностировать инсульт в 79 % [43].
Как проводить тестирование, понятно из следующей таблицы.
Таблица 15 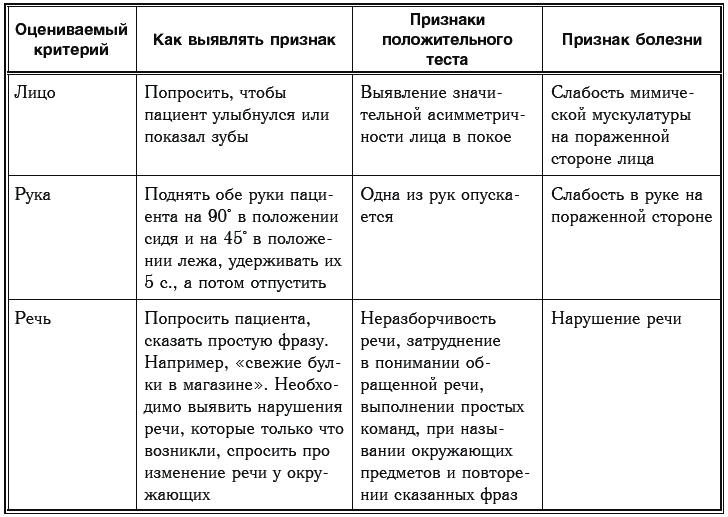
Для удобства запоминания этот тест был адаптирован в русскоязычной литературе под называнием «тест УЗП». Аббревиатура составлена по первым буквам действий, которые нужно попросить сделать пострадавшего: У – улыбнуться; З – заговорить; П – поднять обе руки. Тест считается положительным в соответствии с теми же критериями, что и в FAST – если при разговоре есть «каша во рту», при поднятии двух рук отмечается слабость в одной из них и при улыбке наблюдается асимметричность лица.
Необходимо подчеркнуть, что в случае наличия этих симптомов необходимо обязательно вызвать «Скорую помощь», но отсутствие указанных симптомов еще не говорит об отсутствии инсульта. Поэтому если в состоянии пациента вас что‑то волнует, лучше незамедлительно проконсультироваться с врачом.
265 Как правильно оказать помощь, если есть подозрение на инсульт?
Если есть подозрение на инсульт, необходимо срочно вызвать «Скорую помощь».
До приезда «Скорой» немедленно начать проведение мероприятий по поддержанию жизненно важных функций организма. К этим мероприятиям относятся:
1. Нормализация функции внешнего – восстановление проходимости дыхательных путей, устранение западения – осуществляется следующим образом.

Запрокинуть голову назад (при подозрении на травму головы или шеи этого делать нельзя!). Пальцами обеих рук захватить углы нижней челюсти и сильно выдвинуть ее вперед. Очистить дыхательные пути от рвотных масс (повернуть голову пациента набок и очистить полость рта платком или марлей), убрать съемные зубные протезы. Дыхание должно быть свободным, шею и грудную клетку не должно ничего сдавливать. Обеспечить приток свежего воздуха.
2. Измерение АД. Как правило, самостоятельно снижать АД не рекомендуется. Считается, что при инсульте АД до 200–220/120 мм рт. ст. не требует коррекции, кроме особых случаев, когда коррекция производится врачом‑специалистом.
3. Профилактика отека мозга. Для уменьшения развития отека мозга туловище и голову нужно приподнять на 20–30 см.
4. При судорожном синдроме необходимо обеспечить условия, при которых пациент не прикусил бы себе язык – осторожно попытаться вставить между зубами свернутую плотную ткань. Убрать предметы, о которые пациент может удариться. Придерживать голову пациента руками, по возможности чаще вытирать выделяющуюся изо рта пену, чтобы она не попала в дыхательные пути. Пациента во время приступа не перемещать! Не пытаться дать таблетки или привести в чувство пациента нашатырным спиртом!
5. Избегать переохлаждения и перегревания помещения. Убедиться, что пациент не находится на сквозняке.
6. В случае необходимости немедленно начать проведение сердечно‑легочной реанимации (см. вопрос № 260).
266 Почему нужно регулярно измерять артериальное давление пациентам с сахарным диабетом?
Регулярно измерять артериальное давление пациентам с сахарным диабетом необходимо потому, что гипертоническая болезнь очень часто осложняет течение сахарного диабета.
267 Какое артериальное давление считается нормальным у пациентов с сахарным диабетом?
Нормальным артериальным давлением у пациентов с сахарным диабетом считается давление менее 130/80 мм рт. ст.
268 Почему нужно контролировать артериальное давление при сахарном диабете?
Артериальное давление нужно контролировать потому, что сочетание повышенного артериального давления и сахарного диабета увеличивает риск возникновения инсульта или инфаркта. Даже небольшое снижение артериального давления всего на 10 мм рт. ст. способствует снижению смертности от осложнений сахарного диабета на 15 %.
269 Что такое гипертонический криз?
Если артериальное давление внезапно и значительно повысилось, то это значит развился гипертонический криз.
Это состояние, если его срочно не начать лечить, может привести к тяжелому поражению внутренних органов в течение нескольких часов. Значения артериального давления, которые характеризуют гипертонический криз, могут быть следующими:
● повышение верхнего и (или) нижнего артериального давления на 30 % по сравнению с исходными значениями (исходным давлением считается то давление, которое было до развития криза);
● повышение верхнего артериального давления на 20–100 мм рт. ст., а нижнего артериального давления на 10–50 мм рт. ст.;
● повышение нижнего артериального давления до 120–140 мм рт. ст.
Тяжесть гипертонического криза определяется не только вышеуказанными значениями артериального давления, но и скоростью его повышения, а также наличием сопутствующей патологии внутренних органов.
В з