ПРЕДОПЕРАЦИОННЫЙ ОСМОТР
Задачей экстренной анестезиологии является обеспечение коррекции хирургической патологии с минимальным риском для пациента. Это требует адекватной и точной предоперационной оценки общего состояния пациента, причем особое внимание уделяется специфическим проблемам, которые могут влиять на анестезиологическое ведение.
Необходимо выяснить вероятный хирургический диагноз, объем предстоящей операции и степень срочности вмешательства, так как эти факторы определяют предоперационную подготовку и методику анестезии.
Проводится сбор медицинского и медикаментозного анамнеза. Следует обратить особое внимание на наличие и выраженность специфических симптомов, связанных с сердечно-сосудистой и дыхательной системами, а именно: стенокардия, продуктивный кашель, одышка при физической нагрузке, ортопноэ или ночной кашель. Наличие этих симптомов должно привести к детальному исследованию сердечно-сосудистой и дыхательной систем (см. главу 19, том 1).
В зависимости от экстренности операции объективное исследование может быть избирательным для определения значительных сердечно-легочных нарушений или каких-либо аномалий, способных привести к техническим затруднениям во время анестезии. Базальная крепитация, ритм «галопа» и учащенный пульс в яремных венах означают ухудшение желудочковой функции и ограничение сердечного резерва, что существенно повышает риск анестезии. Необходимо также исключить аритмии и сердечные тоны, указывающие на заболевание клапанов, так как это влияет на ответ пациента на физио- логические изменения и, следовательно, на анестезиологическое ведение. Оценка респираторной функции представляет особые трудности, так как пациент, испытывающий боль (при наличии или отсутствии раздражения брюшины), может быть неспособным к кооперации при легочном функциональном тестировании.
Очень важно выработать привычку оценки дыхательных путей в случае предполагаемого проведения быстрой последовательной индукции (см. ниже), так как для ведения пациента при неудачной интубации трахеи требуется особый план действия. Неправильное расположение зубов, ограничение открывания рта, недостаточный объем движений в атланто- затылочном соединении и(или) уменьшение расстояния между подъязычной костью и подбородком ассоциируются с трудной ларингоскопией. Анамнез трудной интубации имеет важное значение.
И наконец, проводится оценка результатов лабораторных исследований и делаются срочные запросы на дальнейшее тестирование, которое может повлиять на ведение пациента.
Оценка волемического статуса
Оценка внутрисосудистого объема совершенно необходима, так как недооцененная или нераспознанная гиповолемия может привести к циркуляторному коллапсу во время индукции анестезии, что вызовет уменьшение симпатически опосредуемого повышения артериолярной и венозной констрикции. У всех пациентов с секвестрированием или потерей жидкости (например, перитонит, непроходимость кишечника) или у пациентов с кровотечением (например, травма), необходимо приложить усилия для количественной оценки объема крови или объема внеклеточной жидкости и коррекции любого дефицита.
ПОЛНЫЙ ЖЕЛУДОК
Одним из наиболее опасных и частых осложнений экстренной анестезии является рвота или регургитация содержимого желудка с последующей аспирацией в трахеобронхиальное дерево при отсутствии защитного гортанного рефлекса.
Рвота является активным процессом, возникающим на ранних стадиях анестезии. Следовательно, она представляет потенциальную проблему во время индукции или выхода из анестезии, но ее не должно быть при поддержании достаточно глубокой анестезии. На легких стадиях анестезии присутствие рвотных масс в области над голосовыми связками вызывает их спазм, что предотвращает попадание рвотных масс в гортань. Апноэ может сохраняться вплоть до возникновения тяжелой гипоксемии, при которой голосовые связки открываются и дыхание восстанавливается. Таким образом, наличие гортанного рефлекса обеспечивает границу безопасности при условии очищения гортани (анестезиологом) от рвотных масс до восстановления дыхания.
Напротив, регургитация является пассивным процессом; она может возникнуть в любой момент, нередко бывает «беззвучной» (т. е. незаметна анестезиологу), а в случае аспирации может иметь клинические последствия - от небольших затемнений легких до молниеносных аспирационных пневмонитов. Поскольку регургитация наблюдается обычно при глубокой анестезии или в начале действия миорелаксантов, гортанный рефлекс отсутствует, и риск аспирации велик.
При плановых операциях пациенты обычно воздерживаются от еды и питья по меньшей мере 4-6 ч. Однако в случае экстренной операции может потребоваться срочная
индукция анестезии без адекватного периода голодания. Кроме того, у хирургических пациентов часто отмечается замедленная эвакуация желудочного содержимого.
Наиболее важными факторами, определяющими выраженность регургитации желудочного содержимого, являются функция нижнего пищеводного сфинктера и скорость опорожнения желудка.
Нижний пищеводный сфинктер
Нижний пищеводный сфинктер (НПС) является областью (длина 2-5 см) с более высоким интрамуральным давлением в покое, которая расположена в зоне кардии. Сфинктер расслабляется при перистальтических движениях пищевода, обеспечивая продвижение пищи и жидкости в желудок, но в остальное время он остается закрытым. Его структура не может быть идентифицирована анатомически, но определяется с помощью манометра для измерения интрамурального давления.
НПС служит основным барьером, предотвращающим рефлюкс содержимого желудка в пищевод; на его тонус в покое оказывают влияние многие препараты, используемые в анестезиологической практике. Рефлюкс связан не с тонусом НПС как таковым, а с разницей между давлением в желудке и НПС; это определяется как барьерное давление. Лекарства, повышающие барьерное давление, снижают риск рефлюкса. Прохлорперазин, циклизин, антихолинэстеразные препараты, а-адренергические агонисты и суксамето-ниум повышают барьерное давление. Многие годы считалось, что повышение внутрижелудочного давления во время индуцированных суксаметониумом подергиваний предрасполагает к рефлюксу. Однако отмечается даже большее увеличение давления НПС с последующим повышением барьерного давления.
Антихолинергические препараты, этанол, ганглиоблокаторы, трициклические антидепрессанты, опиоиды и тиопентал понижают давление НПС, поэтому логично допущение, что вероятность гастроэзофагеального рефлюкса при их использовании повышается.
Опорожнение желудка
В нормальных условиях перистальтические волны идут от кардии к выходу желудка с частотой 3/мин, хотя вскоре после приема пищи отмечается временное ингибирование желудочной моторики. Скорость опорожнения желудка пропорциональна объему его содержимого;
примерно 1-3% содержимого желудка достигает двенадцатиперстной кишки за 1 мин. Таким образом, опорожнение происходит по экспоненциальной модели. При наличии некоторых препаратов, жира, кислоты или гипертонических растворов в двенадцатиперстной кишке скорость опорожнения существенно замедляется (угнетающий энтерогаст-ральный рефлекс), однако нервный и гуморальный элементы этого регенерирующего механизма остаются недостаточно изученными. Многие патологические состояния связаны с уменьшением скорости опорожнения желудка (табл. 11.3). В случае отсутствия какого-либо из этих факторов разумно предположить, что желудок безопасно опорожнен после прекращения приема твердой пищи в течение 6ч или жидкости- в течение 2 ч при наличии нормальной перистальтики.
Т аблица 11.3. Ситуации, в которых может иметь место рвота или регургитация
| Полный желудок
|
| 1.
2.
3.
4.
| Перитонит любой этиологии
Послеоперационная непроходимость
Метаболическая непроходимость Гипокалиемия
Уремия
Диабетический кетоацидоз
Индуцированная лекарствами непроходимость
Антихолинергические
препараты
Лекарства с антихолинергическими побочными эффектами
|
Отсутствие
перистальтики или аномальная
перистальтика
|
| 5.
6.
|  Закупорка тонкого или Закупорка тонкого или
толстого кишечника Обструкция
Карцинома желудка
|
| 7.
8.
9.
10. 11.
12.
| Стеноз привратника
Шок любой этиологии
Боязнь, боль или возбуждение
Поздняя беременность
Глубокая седатация (опиоиды)
Недавний прием пищи или жидкости
|
Замедленное опорожнение желудка
|
| Другие причины
|
| 1.
2.
3.
| Диафрагмальная грыжа
Стриктуры пищевода
(доброкачественные или злокачественные)
Глоточный карман
|
Рвота и регургитация во время индукции анестезии наиболее часто встречаются у пациентов с острым животом или травмой. Все пациенты с минимальной травмой (переломы или вывихи) должны расцениваться как пациенты с полным животом; опорожнение желудка практически прекращается после существенной травмы в результате сочетания эффектов страха, боли, шока и лечения опиоидными анальгетиками. У всех пациентов с травмой временной интервал между потреблением пищи и происшествием служит более надежным показателем степени опорожнения желудка, нежели период голодания. Рвота в первые сутки после приема пищи наблюдается довольно часто, если травма произошла вскоре после приема пищи. Таким образом, правило «4-6-часового воздержания» весьма ненадежно.
Повреждение вследствие аспирации желудочного содержимого обусловлено действием трех различных механизмов: химического пневмонита (при кислом материале); механической обструкции (твердыми частицами материала); бактериального загрязнения. Аспирация жидкости с рН менее 2,5 сопровождается химическим ожогом слизистой оболочки бронхов, бронхиол и альвеол, что ведет к появлению ателектазов, отека легкого и снижению податливости легких. Может наблюдаться и бронхоспазм. Утверждение о существовании определенного риска у пациентов, имеющих более 25 мл желудочного содержимого при рН менее 2,5, базируется на данных, полученных в эксперименте на животных и экстраполированных на человека, поэтому его не следует рассматривать как бесспорное. Объем желудочного содержимого у амбулаторных пациентов часто превышает 25 мл.
В случае аспирации желудочного содержимого первой мерой после защиты дыхательных путей является отсасывание из трахеи с целью удаления как можно большего количества инородного материала. При обструкции проксимально расположенных бронхов твердыми частицами может потребоваться бронхоскопия. Гипоксемия лечится кислородом, ИВЛ и применением положительного давления в конце выдоха. Стероиды не рекомендуются, а антибиотики вводятся в том случае, когда предполагается нестерильность аспирированного материала.
МЕТОДЫ АНЕСТЕЗИИ
Выявление пациентов с большим остаточным объемом в желудке и
опасностью аспирации весьма важно. В анестезиологическом ведении таких пациентов можно выделить пять фаз: подготовка, индукция, поддержание, выход и послеоперационное ведение.
Фаза I подготовка
Хотя отсрочка операции в неотложных ситуациях может быть показана для получения результатов исследований и проведения подготовительных мероприятий, включающих внутривенное введение жидкостей, она обычно не дает каких-либо преимуществ в отношении снижения риска, связанного с аспирацией желудочного содержимого. Поэтому опасность аспирации следует сопоставить с риском, сопряженным с переносом срочного хирургического вмешательства.
Однако в подобных случаях вполне доступны два маневра.
1. Введение назогастрального зонда для декомпрессии желудка и обеспечения низкого давления при регургитации (хотя это и не вполне эффективно) может быть полезным. Аспирация через зонд целесообразна в случае жидкой консистенции содержимого желудка, когда имеется непроходимость кишечника, но она менее эффективна при наличии твердого содержимого. Давление на перстневидный хрящ остается эффективным при снижении регургитации даже в случае назогастрального зонда in situ.
2. Прозрачные антациды (например, цитрат натрия), назначаемые перорально, могут использоваться для повышения рН желудочного содержимого непосредственно перед индукцией анестезии. Однако при этом возрастает объем содержимого желудка. Антациды с твердыми частицами не следует применять, так как в случае аспирации они могут вызвать серьезное повреждение дыхательных путей. Предоперационное введение Н2-антагонистов может последовательно повышать рН желудка и снижать риск химического поражения легких в случае ингаляции. Хотя эти меры являются стандартной практикой в акушерской анестезиологии, лишь немногие анестезиологи прибегают к данным методам при общих неотложных операциях. Используемые схемы ведения описаны в главах 13 (том 1) и 12 (том 2).
Фаза II-индукция
Ингаляционная индукция
В случае определенных сомнений относительно возможности интубации или контроля дыхательных путей у пациентов с полным желудком (например, пациенты с травмой ли-
цевого черепа или дети с эпиглоттидом или кровотечением из миндалин) может использоваться ингаляционная индукция галотаном в кислороде, что сопровождается попыткой интубации трахеи при спонтанном дыхании. В норме пациент должен располагаться в левой боковой позиции с опущенным головным концом, но если обстоятельства этого не позволяют, то приемлемо положение на спине с давлением на перстневидный хрящ.
Интубация при сохраненном сознании
Хотя слепая интубация через нос является ценным методом, введение в практику волоконно-оптического ларингоскопа малого калибра заменило эту технику как метод выбора у пациентов, у которых вероятно развитие неустранимой обструкции дыхательных путей при потере сознания (например, тризм в результате дентального абсцесса или ангионевротического отека). Перед началом проведения волоконно-оптической интубации через нос у пациентов с сохраненным сознанием необходимо обработать носоглотку и (в большей или меньшей степени) верхние дыхательные пути, с тем чтобы пациент мог легче перенести введение трахеальной трубки. Технические детали этого метода могут различаться в зависимости от предпочтений анестезиолога; один из наиболее часто используемых вариантов описан ниже.
1. Слизистая оболочка носа обрабатывается раствором 4% кокаина (максимум 2,5 мл/70 кг), который распыляется в носовые ходы пациента. Кроме поверхностной анестезии, это обеспечивает уменьшение толщины слизистой оболочки и значительно снижает риск кровотечения.
Затем хорошо смазанный мягкий носоглоточный воздуховод (размер 6 или 7) осторожно вводится в носоглотку и оставляется там на 3-5 мин. Через этот воздуховод впрыскивается лидокаин, анестезирующий ротоглотку и область, расположенную выше голосовых связок.
2. Анестезия слизистой оболочки ниже голосовых связок лучше всего достигается при внутритрахеальной инъекции местного анестетика. Игла 21-го калибра вводится по средней линии через черпалощитовидную мембрану. Вхождение в трахею подтверждается аспирацией воздуха и быстро вводится болюс в 3-5 мл 1% лидокаина. Неизменно это приводит к кашлю, который способствует распространению местного анестетика по внутренней поверхности голосовых связок.
Эту процедуру можно не выполнять, если риск аспирации рассматривается как высокий, поскольку анестезия верхних дыхательных путей повышает риск легочной аспирации в случае возникновения рвоты или регургитации.
У пациентов, имеющих высокий риск аспирации, проведение (при достаточном опыте) назальной интубации в сознании возможно лишь после выполнения описанной в пункте 1 процедуры с применением метода «орошения по мере продвижения», т.е. введения лидокаина через отверстие для отсоса в волоконно-оптическом ларингоскопе по мере его продвижения вглубь.
Носоглоточный воздуховод удаляют; при определенном положении головы пациента (положение «вдыхания утреннего воздуха») хорошо смазанную мягкую эндотрахеальную трубку (размер 6 или 7) осторожно вводят через анестезированную ноздрю и продвигают по направлению к носоглотке. Трубку медленно ротируют большим и указательным пальцами; при ее вхождении в носоглотку ощущается отчетливое ослабление давления. Затем, поддерживая оптимальное положение головы пациента, волоконно-оптический ларингоскоп продвигают через эндотрахеальную трубку и визуализируют глотку и апертуру гортани. Поскольку максимальное расхождение голосовых связок происходит при вдохе, ларингоскоп медленно и понемногу продвигают во время вдохов. Даже при хорошей анестезии верхних дыхательных путей вхождение в гортань часто приводит к сильному кашлю. После прохождения гортани положение фиброскопа подтверждается видом колец трахеи и эндотрахеальная трубка осторожно подается по фиброскопу в трахею. Положение еще раз верифицируется по трахеальным кольцам; затем ларингоскоп удаляется.
Хотя для благоприятного исхода процедуры необходим значительный опыт работы с этим инструментом, внимание к деталям метода повышает шансы на успех.
Регионарная анестезия
Анестезиологическая экспертиза при использовании регионарной анестезии отсутствует во многих госпиталях Англии. Это довольно грустно, так как местные блоки прекрасно подходят для экстренных вмешательств на конечностях (например, при переломах и вывихах).
Для ортопедических процедур или операций на верхней конечности пригоден блок плечевого сплетения при подмышечном, надключичном или межлестничном доступе. Он удовлетворяет хирургическим требованиям к аналгезии, мышечной релаксации и иммобилизации. Отмечается его минимальное влияние на сердечно-сосудистую систему, а
также более продолжительный период аналгезии после операции. Аналогично этому, внутривенная регионарная анестезия целесообразна при ортопедических вправлениях;
простой 0,5% прилокаин является препаратом выбора.
Для местной анестезии нижней конечности доступные методы включают субарахноидальную и экстрадуральную анестезию. Эти методы противопоказаны в случае сомнения относительно адекватности внеклеточного или сосудистого объема, поскольку возможно существенное снижение артериального давления вследствие ассоциированной симпатэктомии.
Среди хирургов широко распространено ошибочное мнение о том, что субарахноидальные или экстрадуральные блоки безопаснее, чем общая анестезия, для пациентов, находящихся в плохом физическом состоянии. Необходимо подчеркнуть, что в руках неопытного анестезиолога эти методы неизбежно более опасны, чем общая анестезия, для пациента с умеренной или обширной травмой или с каким-либо неотложным интраабдоминальным состоянием.
Фаза IV-обращение и выход
Введение любого летучего агента прекращают за 5-10 мин до окончания операции. При накладывании последнего кожного шва проводят прямую фарингоскопию для удаления секретов и других материалов из глотки; при наличии назогастрального зонда производят отсасывание и оставляют зонд на месте. Атропин и неостигмин дают одним болюсом в дозе 20 мкг/кг и 50 мкг/кг соответственно и осуществляют ручную вентиляцию (при FIO^ 1,0), что позволяет выявить спонтанную дыхательную активность. Поскольку риск аспирации желудочного содержимого при восстановлении не меньше, чем при индукции, эксту-бацию трахеи не проводят до тех пор, пока полностью не восстановятся защитные рефлексы верхних дыхательных путей. Для подтверждения адекватности рефлексов оцениваются уровень сознания и нейромышечная функция.
Уровень сознания
Пациент должен быть в сознании и в состоянии отвечать на вербальные команды, например открывать глаза.
Нейромышечная функция
Адекватность реверсирования парализации может определяться по способности пациента приподнимать и поддерживать голову над подушкой в течение 5 с, а также производить достаточно сильное и продолжительное рукопожатие (см. табл. 12.5). Для определения восстановления нейромышечной функции предпочтительно использование нервной стимуляции (см. главу 12, том 1).
Непосредственно перед экстубацией трахеи пациента поворачивают на бок (если возможно) и просят произвести глубокий вдох, при этом применяется положительное давление в дыхательных путях. На пике вдоха сдувают манжетку, а во время выдоха удаляют трубку, способствуя тем самым удалению любого секрета, который может скапливаться над манжеткой. Чистый кислород вводится до тех пор, пока не восстановится регулярный дыхательный ритм, а также способность пациента откашливаться и поддерживать дыхание. Обеспечив пациенту дыхание 40% кислородом, его транспортируют в боковой позиции в палату для восстановления и оставляют там до полной стабилизации всех витальных параметров, прекращения послеоперационного зуда, нормализации внутренней температуры и установления хорошей перфузии, подтверждаемой порозовением и потеплением конечностей и нормальным диурезом.
В случае каких-либо сомнений в адекватности вентиляции после реверсирования нейромышечной блокады пациент доставляется в помещение для восстановления с трахеальной трубкой, которую удаляют лишь после нормализации дыхания и газообмена.
Неотложная помощь
Сразу по прибытии пациента в приемный покой отделения неотложной помощи необходимо одновременное проведение реанимационных мероприятий, диагностики и специфического лечения.
Главным приоритетом для анестезиолога в случае поступления травмированного пациента без сознания является установление проводимости дыхательных путей при обеспечении иммобилизации шейного отдела позвоночника. Если имеется обструкция верхних дыхательных путей, глотку очищают от различных органических остатков и выдвигают вперед нижнюю челюсть. Следует избегать наклона головы и подъема подбородка, поскольку это приводит к смещению нестабильных в шейном отделе позвонков. Раннее установление проходимости дыхательных путей является важнейшим условием успешной реанимации и, хотя повреждения шейного отдела позвоночника относительно редки, у всех пациентов следует предполагать наличие такой травмы до тех пор, пока не будет доказано обратное. Исключение этого повреждения требует проведения рентгенографии шейного отдела позвоночника и, если возможно, компьютерной томографии.
Когда проходимость дыхательных путей достигнута, внимание направляется на определение адекватности вентиляции и оценку необходимости трахеальной интубации. Если у пациента апноэ, немедленно начинают масочную вентиляцию 100% кислородом, так как, прежде чем приступить к трахеальной интубации, необходимо обеспечить хоро-
шую оксигенацию и коррекцию гиперкапнии. Возможное наличие повреждения шейного отдела позвоночника не является противопоказанием для интубации через рот при условии, что она выполняется с осторожностью и надлежащая иммобилизация шейного отдела позвоночника сохраняется на протяжении всей процедуры.
Пациенты с тяжелой челюстно-лицевой травмой, которые, несмотря на повреждения, находятся в сознании и способны к сотрудничеству, могут не требовать немедленной интубации трахеи, но их дыхательные пути необходимо часто и регулярно проверять с целью определения скорости прогрессирования отека глотки или гортани, который может с угрожающей быстротой привести к полной обструкции дыхательных путей.
Как только контроль дыхательных путей будет установлен, адекватная вентиляция достигнута, а какое-либо явное наружное кровотечение остановлено, следующим приоритетом станет оценка сердечно-сосудистой системы; она может включать в себя оценку объема крови и определение насосной функции.
Волемический статус
Данный вопрос уже освещался в этой главе. Пациенты с серьезной травмой часто требуют срочного восстановления циркулирующего объема крови. По меньшей мере две большие (14-й калибр) внутривенные канюли вводятся чрескожно в вены одной или обеих конечностей и по крайней мере одна канюля прикрепляется к аппарату для нагревания крови. Как можно быстрее устанавливается центральная линия для измерения ЦВД. Для этой цели предпочтительна правая внутренняя яремная вена. Жидкость вводится через периферическую в/в канюлю для продуцирования ЦВД примерно в 0-3 см вод. ст. (за нулевой уровень принимается уровень рукоятки грудины).
Хотя идеальной жидкостью для восстановления объема крови при геморрагическом шоке является цельная кровь, следует немедленно использовать кровезаменители, в то время как проводится определение группы крови. В случае выраженного общего обескровливания можно дать типоспецифическую кровь, так как риск возникновения реакции составляет менее 1% у мужчин,.но более 2%-у женщин. Если пациент потерял 20-30% объема крови, то до получения результатов можно быстро ввести 2 л раствора Харт-манна. Если при этом не наблюдается значительного увеличения перфузии и артериального давления, а кровь еще не получена, то следует рассмотреть возможность применения плазмы или плазмозаменителей. Раствор человеческого альбумина является весьма дорогостоящим препаратом и, вероятно, имеет немного преимуществ перед раствором желатина (см. соответствующий раздел в главе 7 первого тома). Их периоды полураспада в циркуляции составляют примерно 4 ч у нормального пациента, но при шоке они короче. Поскольку 85% препарата выделяется почками, раствор желатина способствует осмотическому диурезу и, следовательно, сохраняет объем мочи и почечную функцию. Первоначально может быть дано до 1500 м; в большинстве случаев этого вполне достаточно для восстановления циркулирующего объема крови до момента получения типированной крови. Впоследствии вводится согретая консервированная кровь для поддержания диуреза, артериального давления и ЦВД.
Насосная функция
Наиболее частой причиной нарушения насосной функции при серьезной травме является наличие напряженного пневмоторакса, но необходимо иметь в виду и возможность тяжелого ушиба миокарда, а также травматическую тампонаду сердца.
Напряженный пневмоторакс вызывает компрессию средостения (сердце и крупные сосуды) и проявляется крайне выраженным дыхательным дистрессом, шоком, односторонним входом воздуха, смещением трахеи по направлению к нормальной стороне и растяжением вен на шее, хотя последний симптом может и не наблюдаться при гиповолемическом шоке. Он может быть немедленно устранен введением канюли 14-го калибра во второй межреберный промежуток по срединно-ключичной линии, однако за этим должен последовать стандартный грудной дренаж. В случае подозрения на напряженный пневмоторакс не следует прибегать к ИВЛ до тех пор, пока не будет достигнута декомпрессия, иначе усилится сдавление средостения. При проведении вентиляции с положительным давлением у пациентов с тупой травмой грудной клетки и переломами ребер может быстро развиться напряженный пневмоторакс, поэтому у таких пациентов следует рассмотреть возможность профилактической установки грудных дренажей.
Заключительные мероприятия
Там, где это возможно, коррекция гиповолемии осуществляется перед индукцией анестезии, но если скорость кровотечения предположительно превышает скорость трансфузии и продолжающаяся трансфузия приводит к еще большему кровотечению (например, при разрыве аорты), то индукция анестезии может потребоваться и пациенту с гиповолемией.
После доставки пациента в операционную его помещают на операционный стол, покрытый подогреваемым (до 37 ° С) одеялом. Вводится 100% кислород и устанавливаются по меньшей мере две канюли большого калибра (одна присоединяется к нагревателю крови), если это не было сделано раньше. У пациентов с обширной травмой анестезия индуцируется в операционной, что позволяет быстро приступить к операции. На рис. 11.2 схематически показан стандартный мониторинг, необходимый при ведении пациента с обширной травмой.
У пациента с отключенным сознанием трахея может интубироваться после введения парализующей дозы суксаметониума. Если пациент находится в сознании, несмотря на тяжелую гиповолемию, то предпочтительна быстрая и последовательная индукция с использованием кетамина в качестве внутривенного индукционного агента. Доза кетамина является критической, и часто бывает достаточным введение очень небольших доз (0,3-0,7 мг/кг). Если доза кетамина подобрана неправильно, то может возникнуть сердечная декомпенсация, аналогичная наблюдаемой при других в/в индукционных агентах. Депрессивные эффекты в/в индукционных агентов преувеличены в связи с возрастанием части минутного объема, идущего к сердцу и мозгу. Кроме того, скорость перераспределения и(или) метаболизма снижается в результате уменьшения кровотока в мышцах, почках и печени, поэтому концентрация в крови остается повышенной в течение более длительного времени по сравнению с показателями у здоровых пациентов. Кетамин не следует использовать у пациентов с серьезной травмой головы. Альтернативой при нормоволемии или маргинальной гиповолемии у пациентов с травмой головы является этомидат (0,1-0,3 мг/кг), но он с большей вероятностью нарушает работу компенсаторных механизмов. Даже однократная болюсная доза этомидата способна повлиять на функцию надпочечников, поэтому использование этого препарата требует особой осторожности.
После интубации трахеи легкие вентилируются при наименьшем стабильном пиковом давлении и приемлемом дыхательном объеме. Для поддержания релаксации применяется панкурониум в небольших нарастающих дозах (1 мг). При стабилизации гемодинамической ситуации и превышении систолическим артериальным давлением уровня 90 мм рт. ст. можно рассмотреть возможность углубления анестезии. Это требует особой осторожности и, главное, - использования агентов, которые быстро реверсируются или быстро выводятся из организма.
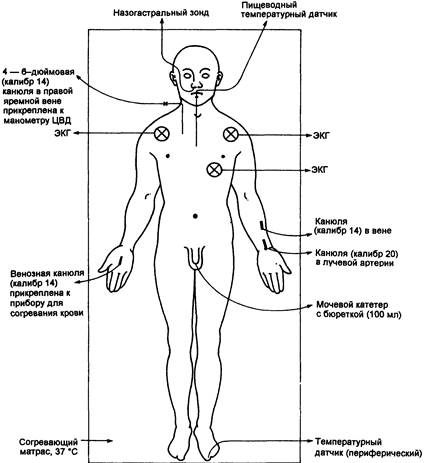
Рис. 11.2. Часто используемый мониторинг и прикрепление инструментария при ведении пациентов с множественными повреждениями.
В состоянии шока отмечается очень быстрое поглощение ингаляционных агентов. В результате хеморецепторной стимуляции имеет место гипервентиляция, что ускоряет повышение альвеолярной концентрации анестетического газа. Аналогично этому, уменьшение минутного объема и легочного кровотока снижает скорость удаления агента из альвеол, что приводит к быстрому повышению альвеолярной концентрации. Таким образом, значение МАК достигается гораздо быстрее, чем у пациентов с нормоволемией.
Мониторинг у таких пациентов должен быть полным (см. рис. 11.2), и его надо начать (если это осуществимо) до индукции анестезии. Образцы крови для контроля изменений газов крови, кислотно-щелочного статуса, концентрации гемоглобина и уровня электролитов могут быть получены из центрально-артериальной линии. Потребность в дальнейшем переливании коллоидов оценивается по данным измерения ЦВД и диуреза.
При контролируемом хирургическом кровотечении сердечно-сосудистое состояние пациента улучшается, но если гипотензия сохраняется несмотря на явно адекватное введение жидкостей, следует рассмотреть другие причины (табл. 11.5). Для исключения этих поздних осложнений обширной травмы очень важна регулярная оценка анестезиологом состояния пациента во время длительной анестезии.
Массивная трансфузия
Согласно определению, если потеря, превышающая 50% объема крови пациента, возмещается быстро, то трансфузия считается массивной (например, 5 единиц крови за 1 ч у взрослого с массой тела 70 кг).
Таблица 11.5. Причины персистирующей гипотензии
| 1. Продолжающееся от
крытое кровотечение
2. Продолжающееся
скрытое кровотечение-грудная клетка, полость живота, ретроперитонеальное пространство, область таза, мягкие ткани бедер
|
Хирургическое
или терапевтическое (проверить тромбоциты и свертываемость)
|
| 3. Недостаточность насосной функции - гемоторакс, пневмоторакс, тампонада, ушиб миокарда
4. Метаболическое осложнение- ацидемия (корригировать только при рН менее 7,1), гипотермия (в основном предотвращается), гипокальциемия
|
Консервированная кровь является нефизиологическим раствором при рН 7,2-6,6, сывороточной концентрации калия 5-25 ммоль/л и температуре 4-6°С. В качестве антикоагулянта она содержит цитрат. При хранении более 5 дней она содержит незначительное количество 2,3-ДФГ; следовательно, кривая диссоциации гемоглобина смещается влево. Кровь, хранящаяся более суток, не имеет функциональных тромбоцитов; концентрация V и VIII факторов свертывания составляет примерно 10% нормы, а фактора IX-20% нормы. Слабые клетки и тромбоциты слипаются, формируя материал, потенциально опасный в случае переливания в значительном количестве.
Многие из этих недостатков консервированной крови не представляют клинической проблемы; например, цитрат удаляется в результате метаболизма в печени (преимущественно с формированием бикарбоната), перелитые клетки действуют как источник калия и избыток калия быстро ликвидируется, а возникающий после трансфузии алкалоз (вследствие метаболизма цитрата) может способствовать гипокалиемии в посттрансфузионный период. Если перед трансфузией переливаемая кровь нагревается до температуры, близкой к температуре тела, а для удаления клеточных остатков и сгустков используется фильтр диаметром 20 мкм, то наиболее частой проблемой становится гемостатическая недостаточность.
Переливание консервированной крови в количествах, приближающихся к объему крови пациента, вызывает тромбоцитопению разбавления и определенный дефицит факторов свертывания, что неблагоприятно влияет на гемостаз. Аномалии могут выявляться при определении количества тромбоцитов, протромбинового времени и частичного тромбопластинового времени, которые отражают расстройства внешней и внутренней систем вследствие дилюционной потери факторов V и VIII. Лечение должно быть направлено на коррекцию дилюционных изменений коагуляции и состоит в переливании свежезамороженной плазмы (1 единица на каждые 4 единицы крови), а иногда и тромбоцитарной массы при тяжелой тромбоцитопении (количество тромбоцитов ниже 30 х109/л). Заказ на эти дорогостоящие компоненты крови должен производиться как можно раньше ввиду частой задержки с их получением, поэтому лучше предупреждать (если это возможно) развитие недостаточности коагуляции, а следовательно, и возникающую в результате тенденцию к кровотечению. Хотя диффузное патологическое кровотечение может быть вторичным по отношению к эффектам разведения, оно является также проявлением тканевой гипоперфузии вследствие шока и неадекв



 Закупорка тонкого или
Закупорка тонкого или



