Тема: Физические основы лучевой диагностики и лучевой терапии.
Г. Владикавказ, 2008 г.
Введение.
Лучевая диагностика и лучевая терапия – это наука, охватывающая все стороны применения рентгеновских, радиоактивных, инфракрасных, ультразвуковых излучений и ядерно-магнитного резонанса в области здравоохранения, т.е. в целях изучения нормального человеческого организма, а так же профилактики, диагностики и лечения болезней. Вместе с тем это наука включает радиобиологию, изучающую действие ионизирующих излучений на живой организм, а также отдельные специальные отрасли физики и техники. Таким образом, лучевая диагностика и лучевая терапия объединяет несколько самостоятельных отраслей, которые неотделимы друг от друга и именно в своем сочетании составляют существо этой целостной современной медицинской дисциплины. Однако, каждая из них имеет свои специфические особенности, организационные формы и задачи использования в медицине.
Практическое занятие №1.
Тема: Физические основы лучевой диагностики.
Общая цель занятия: иметь представление о предмете и задачах лучевой диагностки. Иметь представление о методах лучевой диагностики, физике ионизирующих и неоинизирующих излучений, используемых в медицине, их диагностических возможностях.
Конкретные цели занятия.
Знать:
1. Предмет, структуру и задачи лучевой диагностики.
2. Физические основы термографии, ультразвуковой диагностики, рентгенодиагностики, в том числе компьютерной томографии, магнитно-резонансной томографии.
3. Устройство рентгеновской трубки, получение рентгеновских лучей и их свойства.
4. Устройство и санитарно-гигиенические требования к рентгендиагностическому кабинету.
5. Знать свойства ионизирующих излучений и способы защиты от них.
Уметь:
1. Определить метод лучевого исследования.
2. Знать диагностические возможности каждого метода лучевой диагностики и уметь назначить больному необходимое лучевое исследование.
3. Определить качество рентгеновского снимка.
База проведения и материальное оснащение:
1. Учебная комната
2. Кабинет УЗИ
3. Рентгенодиагностический кабинет
4. Таблицы, рентгеновская трубка,наборы рентгенограмм, флюорограмм, термограмм, электрорентгенограмм.
Рентгеновские лучи открыли новую эпоху в развитии физики и всего естествознания, помогли проникнуть в тайны природы и строения материи, привели к революционным преобразованиям в медицине. Рентгеновские лучи были открыты 8 ноября 1895г. профессором Внерцбургского университета Германии Вильгельмом Конрадом Рентгеном. Первое сообщение «О новом виде лучей» было опубликовано в январе 1896 года в виде 17 кратких тезисов, из которых стало известно, что открытые лучи способны:
а) проникать в той или иной степени через все тела;
б) вызывать свечение флюоресцирующих веществ;
в) вызывать почернение фотографической пластинки;
г) распространяться прямолинейно;
д) не изменять своего направления под влиянием магнита и т. д.
В трех последующих сообщениях он сформулировал все свойства х-лучей и технику их получения.
В настоящее время известно более десяти физических свойств рентгеновских, четыре важнейших из них открыли дорогу к широчайшему применению их в медицине.
I. Рентгеновские лучи обладают проникающей способностью, проходя через разные объекты, они несут на себе определенную информацию о строении этих веществ.
II. Рентгеновские лучи, проходя через некоторые вещества, вызывают их флюресценцию (свечение). Благодаря этому свойству были открыты лучи, а указанные вещества, именуемые люминофорами, стали широко применяться в медицине. Их свечение под воздействием рентгеновских лучей породило один из основных методов рентгенологического исследования – рентгеноскопию. При рентгенографии люминофоры позволяют увеличить лучевое воздействие на рентгеновскую пленку в кассете благодаря применению усиливающих экранов, поверхностный слой которых выполнен из флюоресцирующих веществ. Улучшение качества люминофоров, т.е. увеличение яркости их свечения значительно уменьшает дозу облучения и больных и персонала рентгеновских кабинетов.
III. Рентгеновские лучи оказывают фотографическое действие. Как и видимый свет, попадая на фотографическую эмульсию, они воздействуют на галоидное серебро, повышая его химическую активность и частично восстанавливая серебро. На этом свойстве рентгеновских лучей основана рентгенография – получение изображения на фоточувствительных материалах.
IV. Рентгеновские лучи вызывают ионизацию сред, через которые они проходят. Отсюда их название – ионизирующее излучение. Эффект ионизации – это образование положительных и отрицательных ионов из нейтральных атомов и молекул. При прохождении рентгеновских лучей через любое вещество они сталкиваются с его молекулами и отдают им частично или полностью свою энергию. В результате этого атомы и молекулы вещества расщепляются на фрагменты – ионы, разные по массе и заряду. Ионизация воздуха в рентгеновском кабинете увеличивает электрическую проводимость воздуха, усиливают статические электрические заряды на предметах кабинета, которые неблагоприятно влияют на организм. С целью устранения такого нежелательного эффекта в рентгенкабинетах устанавливается приточно-вытяжная вентиляция.
V. Рентгеновские лучи оказывают биологическое действие, которое в целом расценивается как повреждающее. Только малые дозы облучения могут приводить к определенным положительным физиологическим изменениям в живом организме, что так же нашло применение при лечении ряда заболеваний. В больших дозах рентгеновское излучение используется для лечения злокачественных опухолей.
Биологическое действие излучения на организм находится в прямой зависимости от поглощения его тканями организма. Для измерения количества поглощенной энергии вводится понятие дозы излучения. Под дозой понимается количество поглощенной энергии в единице объема облучаемого вещества.
Энергия, поглощенная в единице объема облучаемого вещества за единицу времени, называется мощностью дозы.
Единицы дозы системы СИ.
Единица поглощенной дозы – Грей (Гр)=1 дж/кг.
Внесистемные единицы:
Рентген – такое количество рентгеновых или гамма-лучей, под действием которого в 1 см3 воздуха (при t0–00 и нормальном атмосферном давлении) образуются ионы, несущие заряд в одну электростатическую единицу каждого знака, т.е. 2,08х109 пар ионов. Производные единицы от рентгена миллирентген – тысячная доля и микрорентген – миллионная доля рентгена. За единицу мощности дозы принимают рентген в секунду, миллирентген в сек., рентген в час и т.д.
Открытие рентгеновских лучей было осуществлено
| А. в Берлине
|
|
| Б. в Вене
| |
| В. в Вюрцбурге
| |
| Г. в Магдебурге
| |
Ответы
| 1 – Б 2 – В 3 – Д 4 – А 5 – Г 6 – В 7 – Б 8 – В 9 – В 10 – Г 11 – В 12 – Б 13 – Г 14 – В 15 – Г
|
ФИЗИЧЕСКИЕ ОСНОВЫ РАДИОЛОГИИ. РАДИОАКТИВНОСТЬ, РАДИОАКТИВНОЕ ИЗЛУЧЕНИЕ,
ИХ ХАРАКТЕРИСТИКА. РАДИНУКЛИДНАЯ
ДИАГНОСТИКА
Г. Владикавказ
Для лучевого исследования сердца и грудной аорты можно использовать различные методы. Каждый обладает своими достоинствами и преимуществами. Метод выбирают для определенных клинических ситуаций, решения конкретных диагностических задач. Рентгенологический метод, несмотря на новые высокоинформативные методы получения медицинского изображения (УЗИ, КТ, МРТ), по-прежнему достаточно широко используются при исследовании сердца и грудной аорты. Диагностическое значения сохранили только самые простые, нативные методики (рентгеноскопия, рентгенография) и сложные, инвазивные контрастные исследования – ангиокардиография, коронарография, аортография.
Наибольшее практическое значение рентгенологическое исследование приобрело при распознавании врожденных и приобретенных пороках сердца.
Полноценность и достоверность диагностики во многом зависит от качественного обследования больного, полноты и достоверности информирования о нем, а также от умения осуществлять логический анализ и синтез полученных результатов. На первом этапе рентгенолог, изучая морфологические и функциональные особенности пациента, обнаруживает те или иные отклонения от нормальной картины (симптомы болезни). Затем осуществляет анализ симптомов, устанавливает их достоверность и взаимосвязь, выделяя при этом характерные сочетания симптомов (синдромы), отражающие патологоанатомическую и патофизиологическую сущность основного заболевания, что существенно облегчает последующий поиск правильного диагноза.
КОНКРЕТНЫЕ ЦЕЛИ ЗАНЯТИЯ
Знать:
1. Лучевую анатомию сердца и крупных сосудов.
2. Методики лучевой диагностики сердца, и магистральных сосудов: инвазивный и неинвазивный.
Неинвазивный:
-ультразвуковые методы (эхокардиография, сонография, доплерография).
- Рентгенологические методы: рентгеноскопия, рентгенография.
- Компьютерная томография.
- Магнитно-резонансная томография.
Инвазивный:
-ангиокардиография, вентрикулография, коронарография, аортография, радионуклеидный метод (равновесная вентрикулография, радионуклеидная ангиография, перфузионная кардиосцинтиграфия).
3. Знать связь формы и положения сердца с возрастом, конституцией и фазой дыхания, стандартные проекции для исследования сердца.
4. Основные симптомы и синдромы поражения сердца, диагностические программы и схемы лучевого обследования при них.
5. Рентгенологические признаки различных заболеваний сердца и аорты.
Уметь:
1. Определить метод лучевого исследования.
2. Знать диагностические возможности каждого метода и уметь назначить больному соответствующее лучевое исследование.
3. Знать R-анатомию сердца и крупных сосудов в норме и уметь определить патологию (выявить симптомы и синдромы поражения сердца).
4. Правильно поставить диагноз.
5. Уметь составлять протокол описания R-снимков.
Литература
1. В. Н. Артюшков, «Атлас и рентгенодиогностических схем сердца и магистральных сосудов в норме и патологии», М., 1968.
2. Л. Д. Линденбратен, Методика изучения рентгеновских снимков, М., 1971.
3. Л. Д. Линденбратен, И. П. Королюк, «Медицинская радиология и рентгенология», М., 1993.
4. Л. Д. Линденбратен, И. П. Королюк, «Медицинская радиология (основы лучевой диагностики и лучевой терапиии)», М., 2000.
5. Лучевая диагностика: Учебник для ВУЗов / под ред. проф. Г. Е. Труфанова, М., 2007.
БЛОК ИНФОРМАЦИИ
Левого желудочка сердца.
а — фаза диастолы; б — фаза систолы
Радионуклидный метод: применяется для характеристики морфологических и функциональных изменений сердца.
основные методики:
- перфузионная сцинтиграфия миокарда,
- сцинтиграфия очага инфаркта миокарда,
- радионуклидная равновесная вентрикулография,
Перфузионная сцинтиграфия миокарда основана на использовании РФП, избирательно накапливающихся в интактной ткани сердечной мышцы пропорционально интенсивности коронарного кровотока. В норме определяется равномерное интенсивное накопление препарата в миокарде левого желудочка.
В участках миокарда со сниженным кровотоком накопление РФП уменьшено, а в некротизированных, рубцовых участках полностью отсутствует (негативная сцинтиграфия).
Диффузные нарушения перфузии миокарда характеризуется неравномерностью включения РФП по всей площади изображения.
Сцинтиграфия очага инфаркта миокарда основана на использовании РФП, которые тропны к поврежденному миокарду (позитивная сцинтиграфия). Достоверное локальное включение радионуклида в очаг поражения происходит не ранее 10 часов от появления первых клинических признаков инфаркта и сохраняется на достаточном уровне в течении 5-6 часов.
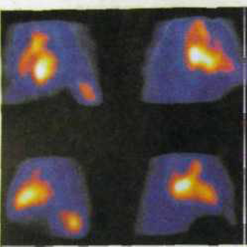

Сцинтиграфия сердца Объемная реконструкция
при циркуляции РФП в крови сердца при радионуклидном исследовании
равновесная вентрикулограмма
Радионуклидная равновесная вентрикулография (РРВГ) проводится с использованием методики метки эритроцитов и vivo. После плотного разведения РФП в крови γ-камерой регистрируется несколько сотен изображений, на основе которых формируется единый усредненный образ сердечного цикла, сократительной функции сердца на протяжении нескольких сердечных циклов, визуализация изображения сердца в различные фазы. Основным показанием к проведению РРВГ являются ишемическая болезнь сердца, инфаркт миокарда, аневризма сердца, гипертоническая болезнь, диффузные поражения сердечной мышцы.
ИЗМЕНЕНИЯ ПОЛОЖЕНИЯ СЕРДЦА.
1 — левый желудочек; 2 — аорта; 3—правый желудочек; 4— правое предсердие;
5 — срединная линия; 6 — газовый пузырь желудка.
Врожденная мезокардия —срединное расположение сердца; встречается крайне редко.
ИЗМЕНЕНИЯ ПОЛОЖЕНИЯ СЕРДЦА.
1 — левый желудочек; 2 — аорта; 3 — правый желудочек; 4 — правое предсердие;
5 — срединная линия; 6 — газовый пузырь желудка.
Врожденная декстрокардия при полном обратном расположении внутренних органов.
ИЗМЕНЕНИЯ ПОЛОЖЕНИЯ СЕРДЦА.
1 — левый желудочек; 2 — аорта; 3 — правый желудочек; 4 — правое предсердие;
5 — срединная линия; 6 — газовый пузырь желудка.
Врожденная декстрокардия при обратном расположении только сердца.
2. Изменение формы сердца зависит от положения тело, уровня стояние диафрагмы.
При патологии формы сердца:
- митральная: талия исчезает, II и III дуги слева удлиняются и более чем обычно выступают в левое легочное поле. Выше чем в норме расположен правый сердечно-сосудистый угол;
- аортальная: талия сердца резко выражена, между I и IV дугами левого контура возникает глубокое западание контура. Правый сердечно-сосудистый угол смещается к низу. Удлинены и более выпуклы дуги соответствующие аорте и левому желудочку.
В норме форма близкая к митральной встречается у молодых женщин; аортальная – у немолодых с гиперстенической конституцией.
Изменение величины сердца.
- Общее увеличение сердца в результате выпота в перикарде, расширение всех камер сердца (застойная кардиомиопатия).
- Увеличение отдельных камер сердца (удлинение и более выпуклый характер дуг).
Инфаркт миокарда.
Ренгенография:
- увеличение тени сердца. В 1-2 недели после инфаркта размеры сердца уменьшаются на 25%.
УЗИ: - зоны общего и локального нарушения сократимости левого желудочка, его расширение;
- гипокинезия в зоне нарушения кровообращения;
- гиперкинезия интактных соседних участков.
РНМ: Перфузионная сцинтиграфия миокарда – полное отсутствие накопления РФП в некротизированом участке миокарда (негативная сцинтиграфия).
Сцинтиграфия очага инфаркта миокарда – участок гиперфикации РФП (позитивная сцинтиграфия).
Радионуклидная равновесная вентрикулография, ЭхоКГ: участок акинезии стенки левого желудочка; снижение фракции выброса левого желудочка.
Митральные пороки.
Недостаточность митрального клапана.
Полного смыкания створок клапана во время систолы не происходит. Это ведет к забрасыванию крови в левое предсердие, переполнению кровью, повышение давления. Легочные вены полнокровны, развивается венозное полнокровие легких. Перегрузка правого желудочка и его гипертрофия миокарда. Левый желудочек расширяется.

Аортальные пороки
Недостаточность:
Створки не герметичны. В диастолу часть крови из аорты возвращается в его полость, происходит перегрузка левого желудочка. Аорта расширяется в восходящей части в следствии увеличенного выброса крови и возникает гипертрофия миокарда левого желудочка.
Рентгеноскопия: глубокие и быстрые сокращения левого желудочка, размашистая, пульсация восходящей части аорты.
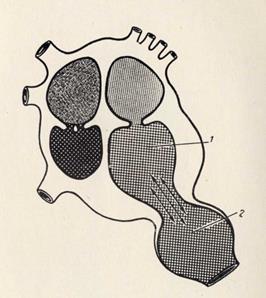
Перикардиты
Различают сухой (или фибринозный) и выпотной (или эксудативный).
Диагноз сухого перикардита ставиться на основании клиники, ЭКГ, фоно- и эхографически. При скоплении экссудата в полости перикарда (более 30 мм) увеличивается тень сердца.
Рентгенография: сглаженность дуг, сердечная тень приобретает шаровидную форму, укорочение сосудистого пучка; расширение верхней полой вены; сердечно-диафрагмальный угол становиться более острым и глубоким.
Рентгеноскопия: пульсация резко ослаблена.
ЭХОКГ, КТ, МРТ: прямая визуализация жидкости в полости перикарда
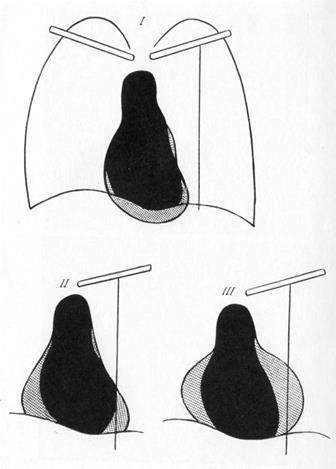
ОБЫЗВЕСТВЛЕНИЯ СЕРДЦА.
1 — обызвествление двустворчатого клапана в виде У-образной фигурки или буквы «с»; 2 —обызвествление полулунных клапанов аорты в виде отдельных петрификатов; 3 — обызвествление в стенке левого желудочка в виде линейных теней коронарных сосудов; 4 — то же в виде конгломерата обызвествления. Обызвествления сердца могут локализоваться в любом его отделе, чаще в клапанном аппарате. Для определения топики обызвествления следует ориентироваться на сегменты а — б —с, образованные двумя параллельными линиями, делящими массив сердца во втором косом положении на три сегмента. Большое значение в выявлении обызвествлений имеет томография и просвечивание на аппарате с электронно-оптическим преобразователем
Исследование сосудов
Аневризма грудной аорты.
Рентгенография: локальное расширение верхней части срединной тени полукруглой, полуовальной формы с ровными, четкими контурами неотделимая ни в одной проекции от аорты и обладающей самостоятельной пульсацией.
МР-аортография, контрастная КГ-аортография: позволяет с высокой точностью установить аневризму, детально охарактеризовать форму, диаметр, протяженность, состояние пароартальных тканей, расслоение стенок, тромботические массы.
Рентгеноконтрастная аортография ограничена возможностью оценки только просвета аорты и таит в себе риск развития эмболии артерий головного мозга, разрыва аневризматического мешка.
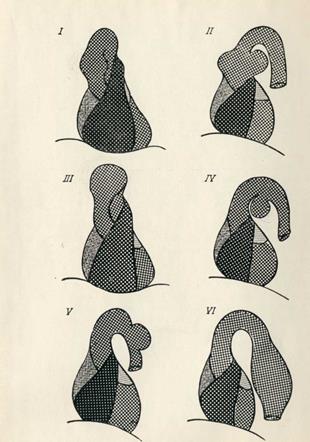
АНЕВРИЗМЫ ПО ЛОКАЛИЗАЦИИ.
I, II — аневризма восходящей части аорты, передней или задней ее стенки; III, IV — в зоне дуги аорты, верхней или нижней ее стенки; V — в зоне нисходящей части аорты; VI — в зоне грудной части аорты. Рентгенодиагностика аневризм аорты строится на неотделимости дополнительного образования от аорты при многоосевом исследовании больного. Распознавание аневризм зависит от локализации, формы и размеров ее. Легче распознаются веретенообразные аневризмы, чем мешотчатые, расположенные в восходящем и нисходящем отделах, чем в области дуги аорты. Ценным диагностическим признаком аневризмы является обнаружение обызвествлений ее стенки (отложение извести в пристеночно расположенных тромбах), в виде линейных теней по контуру патологического образования. Важным моментом в диагностике аневризм является контрастное исследование пищевода: изменение положения его всегда наблюдается при локализации аневризм в области дуги, нисходящего отдела и направленных кзади больших аневризм восходящей части аорты. В помощь диагностике используется томография, пневмомедиастинография и аортография.

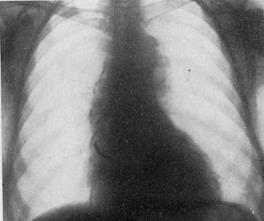
РЕНТГЕНОГРАММЫ БОЛЬНОГО С МЕЗАОРТИТОМ И АНЕВРИЗМОЙ.
Аорта на всем протяжении грудного отдела резко и неравномерно расширена; интенсивность тени ее повышена (мезартрит). Кроме этого, имеется аневризма, расположенная в области дуги и нисходяще it части аорты. Островки извести в зоне «клюва».
Атеросклероз аорты.
Рентгенография: в восходящем отделе аорты различной формы вкрапления извести. Тень аорты расширена, удлинена.
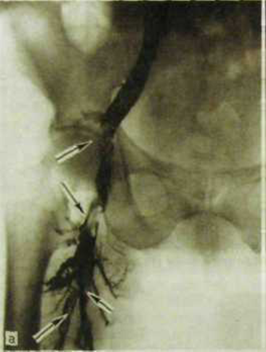
Артериограмма.
Картина нормальных артерий голени.
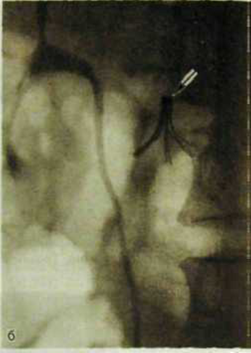
Ушиб сердца
ЭХОКГ: регионарное ухудшение сократимости и уменьшение фракций выброса желудочков сердца; зона контузии миокарда неоднородной эхоструктурой с включением мелких эхонегативных участков, обусловленных отеком и кровоизлияниями.
Перфузинная сцинтиграфия миокарда: участки миокарда с уменьшенным накоплением РФП.
Разрыв наружных стенок сердца.
ЭХОКГ, КТ, МРТ: прямая визуализация жидкости (крови) в полости перикарда.
Рентгенография: общее увеличение сердечной тени, приобретающей шаровидную форму; сглаженность дуг по контурам сердечной тени; укорочение сосудистого пучка; расширение верхней полой вены.
Разрыв грудной аорты.
МР-аортография, контрастная КТ-аортография: прерывистость, расслоение стенки аорты; формирование прсевдоаневризмы; выход КВ за пределы аорты.
ТЕСТОВОЕ ЗАДАНИЕ
1. Нарушение гемодинамики в малом круге кровообращения при затрудненном оттоке из него характеризуется:
а) венозным застоем;
б) гиперволемией;
в) нормальным легочным кровотоком.
2. Узуры ребер характерны:
а) для праволежащей аорты;
б) для двойной дуги аорты;
в) коарктации аорты.
3. Аортальная форма сердца наблюдается:
а) при митральном стенозе;
б) при митрально недостаточности;
в) при стенозе устья аорты.
4. Тупые кардиодиафрагмальные углы наблюдаются:
а) при тетради Фалло;
б) при коарктации аорты;
в) при миокардите.
5. Для выпотного перикардита характерно:
а) удлинение дуги левого желудочка;
б) удлинение дуги правого желудочка;
в) сглаживание всех дуг сердца;
г) расширение дуги легочной артерии.
6. Большой радиус дуги отклонения контрастированного пищевода (правая передняя косая проекция) характерен:
а) для «панцерного сердца»;
б) для митрального стеноза;
в) для митральной недостаточности;
г) для трикуспидального стеноза.
7. Отсутствие «талии» сердца наблюдается:
а) при открытом артериальном протоке;
б) при стенозе устья аорты;
в) при коарктации аорты;
г) при тетради Фалло.
8. Наиболее информативной для выявления R-функциональных симптомов является:
а) R-скопия;
б) R-графия;
в) томография.
9. Обязательным увеличением левого предсердия сопровождается:
а) коарктация аорты;
б) триаде Фалло;
в) митральный стеноз.
10. Расширение аорты обычно наблюдается:
а) при дефекте межпредсердной перегородки;
б) при дефекте межжелудочковой перегородки;
в) при аортальной недостаночности.
11. Выпуклая тень в области правого кардиодиафрагмольного угла характерна:
а) для митральной недостаточности;
б) стеноза устья аорты;
в) для целомической кисты перикарда.
12. контрастное вещество введенное в левый желудочек контрастирует одновременно правый желудочек и аорту:
а) при открытом аортальном протоке;
б) при триаде Фалло;
в) при дефекте межжелудочковой перегородки.
13. Морфологической основой линий Керли является:
а) расширение периферических вен;
б) лимфостаз в междольковых перегородках;
в) олегемия легкого;
г) отек плевры.
14. Для выявления обызвествление стенок аорты при ее атеросклерозе более информативной являются:
а) томография;
б) компьютерная томография;
в) рентгенография;
г) ренгеноскопия с контрастированием пищевода.
15. Правый желудочек в норме не является краеобразующим:
а) в прямой проекции;
б) в правой косой проекции;
в) в левой косой проекции г) в левой боковой проекции
Ответы
1.-А
2.-В
3.-В
4.-В
5.-В
6.-В
7.-А
8.-А
9.-В
10.-В
11.-В
12.-В
13.-Б
14.-Б
15.-А
Г. Владикавказ, 2009 г.
Составители:
Доцент кафедры общей хирургии с лучевой диагностикой и лучевой терапией ГОУ ВПО СОГМА Росздрава к.м.н. Е.Т. Олисаева
Профессор кафедры общей хирургии лучевой диагностикой и лучевой терапией ГОУ ВПО СОГМА Росздрава С.Г. Георгиади
Ассистент кафедры общей хирургии с лучевой диагностикой и лучевой терапией ГОУ ВПО СОГМА Росздрава З.Р. Созаонти
Ассистент кафедры общей хирургии с лучевой диагностикой и лучевой терапией ГОУ ВПО СОГМА Росздрава к.м.н. И.Х. Кораева
Рецензенты:
Заведующий кафедрой пропедевтики внутренних болезней медицинского факультета Кабардино-Балкарского Государственного Университета им. Х.М. Бербекова, д.м.н., профессор А.А. Эльгаров
Доцент кафедры поликлинической терапии с внутренними болезнями педиатрического и стоматологического факультетов и фтизиопульмонологии ГОУ ВПО СОГМА Росздрава Л.В.Осипова
Тема: Лучевая диагностика заболеваний поджелудочной железы и селезёнки, спинного и головного мозга.
Цель занятия:________________________________________________
Изучить лучевую анатомию поджелудочной железы, спинного и головного мозга; способы и возможности их лучевого исследования.
Конкретные цели занятия:
Уметь:_______________________________________________________
1. Распознать метод лучевого исследования поджелудочной железы (УЗИ, обзорная рентгенография, эндоскопическая ретрохолангиопанкреатография, компьютерная томография, сцинтиграфия, магнитно-резонансная томография, ангиография).
2. Определить основные анатомические структуры на различных лучевых изображениях поджелудочной железы.
3. Используя протокол лучевого обследования пациента, найти и интерпритировать морфологические и функциональные изменения поджелудочной железы на рентгенограммах, компьютерных томограммах, магнитно-резонансных томограммах, ангиограммах, сцинтиграммах.
4. Распознать метод лучевого исследования головного мозга (рентгенография, ангиография, компьютерная томография, магнитно-резонансная томография, УЗИ, сцинтиграфия).
5. Различать анатомию головного мозга на рентгенограммах, ангиограммах, компьютерных томограммах, магнитно-резонансных томограммах, сцинтиграммах).
6. Используя протокол лучевого обследования пациента, найти и интерпритировать морфологические и функциональные изменения головного мозга на рентгенограммах, ангиограммах, компьютерных томограммах, магнитно-резонансных томограммах, сцинтиграммах.
7. Распознать метод лучевого исследования спинного мозга (рентгенография, компьютерная томография, сцинтиграфия, магнитно-резонансная томография).
8. Определить анатомию спинного мозга при различных методах лучевой диагностики.
9. Используя протокол лучевого обследования пациента, найти и интерпритировать морфологические и функциональные изменения спинного мозга на рентгенограммах, компьютерных томограммах, магнитно-резонансных томограммах, сцинтиграммах.
Ультразвуковой метод.
При ультразвуковом исследовании ПЖ выявляется в эпигастральной области кпереди от магистральных сосудов (нижней полой вены, аорты) и позвоночного столба. Маркерами расположения и границ ПЖ являются, прежде всего, сосуды брюшной полости – нижняя полая вена, аорта, верхние брыжеечные вена и артерия, располагающиеся ниже тела ПЖ, чревный ствол и его ветви, лежащие краниальнее, селезеночные сосуды, проходящие по задней поверхности хвоста ПЖ, и гастродуоденальная артерия.
Визуализация тела и головки и ПЖ удается в 90%, хвоста в 50% случаев. В норме при ультразвуковом исследовании поджелудочная железа имеет подковообразную форму, четкие контуры. Нормальные переднезадние размеры головки поджелудочной железы составляют 22-24 мм, тела 14-18 мм, хвоста 18-22мм. Структура паренхимы определяется как равномерная, однородная и имеет мелкозернистый характер. Форма, размеры и структура поджелудочной железы зависят от возраста, пола и конституции пациентов.
Панкреатический проток в норме удается визуализировать только у трети пациентов. Обычно он визуализируется в виде тонкой, не превышающей 2 мм линейной структуры, определяемой в области головки и тела поджелудочной железы.
Селезенка расположена в верхнем этаже брюшной полости под куполом диафрагмы, серповидной формы, с четкими контурами и эхогенностью паренхимы незначительно превышающей эхогенность печени.
Однако оценка различных показателей при ультразвуковом исследовании до настоящего времени, остается довольно субъективной и зависит от конституциональных особенностей пациента, технических характеристик аппарата, условий окружающей среды; поэтому обычно результаты ультразвукового исследования стараются подтвердить другими методами лучевой диагностики.
Радионуклидный метод.
Хронический панкреатит
Рентгенологическое исследование: косвенные признаки панкреатита могут быть получены при рентгенологическом исследовании желудка и двенадцатиперстной кишки.
Увеличение поджелудочной железы при хроническом панкреатите приводит к раздвиганию отдельных сегментов двенадцатиперстной кишки. На медиальной стенке двенадцатиперстной кишки появляются вдавления, ригидные участки. Эластичность стенки кишки в этом месте исчезает, складки слизистой оболочки принимают поперечный ход. Сращения поджелудочной железы и желудка сказываются в ограничении смещаемости последнего в заднепереднем направлении.
КТ: диффузное увеличение поджелудочной железы, отложения извести в паренхиме и протоках поджелудочной железы, неоднородность денситометрических показателей паренхимы, наличие множественных кист в паренхиме поджелудочной железы.
КТ контрастная: при внутривенном введении контрастного вещества усиление паренхимы поджелудочной железы при хроническом панкреатите может быть пониженным и неоднородным.
Эндоскопическая ретрохолангиопанкреатография: изменения протоковой системы в виде неравномерного расширения главного панкреатического протока и его ветвей.
Ангиография: расширение верхних и нижних панкреато-дуоденальных артерий, дорсальной и большой панкреатических артерий.
Отдельной формой является псевдотуморозный панкреатит, который при ультразвуковом исследовании, компьютерной или магнитно-резонансной томографиях выглядит как локальное увеличение части органа, чаще головки.
Дифференциальная диагностика этой формы панкреатита с опухолью поджелудочной железы остается сложной. Часто окончательный диагноз устанавливается только после длительного динамического наблюдения или с помощью повторных биопсий.
Рентгенологическое исследование: косвенные признаки панкреатита могут быть получены при рентгенологическом исследовании желудка и двенадцатиперстной кишки.
Увеличение поджелудочной железы при хроническом панкреатите приводит к раздвиганию отдельных сегментов двенадцатиперстной кишки. На медиальной стенке двенадцатиперстной кишки появляются вдавления, ригидные участки. Эластичность стенки кишки в этом месте исчезает, складки слизистой оболочки принимают поперечный ход. Сращения поджелудочной железы и желудка сказываются в ограничении смещаемости последнего в заднепереднем направлении.
КТ: диффузное увеличение поджелудочной железы, отложения извести в паренхиме и протоках поджелудочной железы, неоднородность денситометрических показателей паренхимы, наличие множественных кист в паренхиме поджелудочной железы.
КТ контрастная: при внутривенном введении контрастного вещества усиление паренхимы поджелудочной железы при хроническом панкреатите может быть пониженным и неоднородным.
Эндоскопическая ретрохолангиопанкреатография: изменения протоковой системы в виде неравномерного расширения главного панкреатического протока и его ветвей.
Ангиография: расширение верхних и нижних панкреато-дуоденальных артерий, дорсальной и большой панкреатических артерий.
Отдельной формой является псевдотуморозный панкреатит, который при ультразвуковом исследовании, компьютерной или магнитно-резонансной томографиях выглядит как локальное увеличение части органа, чаще головки.
Дифференциальная диагностика этой формы панкреатита с опухолью поджелудочной железы остается сложной. Часто окончательный диагноз устанавливается только после длительного динамического наблюдения или с помощью повторных биопсий.
Острый панкреатит
Обзорная рентгенография живота позволяет исключить наличие свободного газа в брюшной полости, оценить характер и степень выраженности пареза тонкой кишки, который часто сопутствует панкреатиту. Можно обнаружить симптом «отсеченной ободочной кишки», появление которого, вероятно, связано с воспалением ободочно-диафрагмальной связки. Этот симптом на рентгенограмме проявляется в виде резкого обрыва столба газа в раздутой поперечной ободочной кишке на уровне селезеночного изгиба, при этом газ в нисходящей ободочной кишке не обнаруживается.
УЗИ: эхогенность поджелудочной железы чаще снижается из-за отека интерстиция.
Наблюдается локальное или диффузное увеличение поджелудочной железы. Скопление жидкости в сальниковой сумке или жировая инфильтрация при ультразвуковом исследовании (когда они выражены в значительной степени) позволяют заподозрить наличие очагов некроза в поджелудочной железе. Собственно забрюшинная клетчатка может резко контрастировать с околопочечной, которая вовлекается в процесс реже. Иногда выявляются утолщение фасции Герота.
я КТ: легкое течение острого панкреатита может протекать без каких-либо проявлений; иногда наблюдается незначительное увеличение ее размеров и невыраженное повышение плотности окружающей железу клетчатки.
КТ контрастная: при использовании внутривенного болюсного введения контрастного вещества появляется возможность выявлениаваскулярных некротических участков в паренхиме.
При компьютерной томографии возможна детальная оценка распространения инфильтративных изменений в клетчатке, которые могут быть весьма обширными и достигать клетчатки малого таза, и заднего средостения.
Семиотика острого панкреатита при магнитно-резонансной томографии в общем схожа с таковой при компьютерной.
Рентгенологический метод.
В качестве контрастных веществ используют воздух, кислород и закись азота. Контрастирование ликворных пространств может быть проведено тремя способами: методом люмбальной пункции, методом субокципитальной пункции и путем пункции бокового желудочка через фрезевое отверстие. Исследования с применением первых двух способов введения газа носят название пневмоэнцефалографии, исследование с введением газа путем пункции желудочка – вентрикулографии. Каждый и















