Бронхиальные обтураторы
Бронхиальный обтуратор представляет собой простой катетер для отсасывания, на дистальном конце которого находится раздуваемый баллон. Он используется для изоляции и обеспечения аспирации секретов из одного легкого (или доли легкого). После его введения через бронхоскоп баллон раздувается и вставляется трахеальная трубка для проведения вентиляции неблокированных областей легкого. Сейчас обтураторы используются редко (они вытесняются двухпросветными трубками), однако в некоторых случаях их применение показано, например при контроле кровотечения.
Однопросветные бронхиальные трубки
Некоторые однопросветные бронхиальные трубки могут устанавливаться вслепую, тогда как другие предназначены для введения по бронхоскопу под прямым визуальным контролем. Использование последнего типа трубок целесообразно при анатомических аномалиях бронхов. Однопросветная трубка проводится в главный бронх неоперируемого легкого. Это легкое может быть изолировано раздуванием баллона на дистальном конце трубки; или обе половины легких могут вентилироваться (хотя и в разной степени) при сдувании баллона и раздувании трахеальной манжетки.
Маленьким детям иногда требуется бронхиальная интубация, которая может осуществляться с помощью трахеальной трубки, обрезанной на 1 см длиннее нормы и имеющей тот же диаметр (или на 1 мм меньше), какой обычно используется для трахеальной интубации.
Двухпросветные трубки
Двухпросветные трубки (рис. 18.4) представляют наиболее часто используемое в повседневной практике эндобронхиальное оборудование. Они призваны обеспечивать разделение каналов для вентиляции и отсасывания в обеих половинах легких. Просвет с одной стороны расположен на дистальном конце трубки для входа в один или другой главный бронх, тогда как второй просвет заканчивается в трахее. Для обеспечения пережатия и пересечения главного бронха во время пневмонэктомии при операциях на левом легком используется правосторонняя трубка, хотя она может закупорить бронх верхней доли, несмотря на разрез в бронхиальной манжетке (рис. 18.5), так как локализация бронха правой верхней доли вариабельна. Левосторонняя трубка применяется при запланированной операции на правом легком или при проведении внелегочной операции. Трубки с двумя просветами могут быть капризными в проведении через гортань и иногда не попадают в желаемый бронх, если имеются анатомические аномалии. Однако при правильном расположении они обеспечивают доступ к обоим легким и даже хорошую вентиляцию; к тому же вероятность их смещения меньше, чем у однопросветных трубок. Двухпросветную трубку вводят через гортань, направляя вперед бронхиальный изгиб. Затем трубку поворачивают на 90° так, что дистальный изгиб оказывается напротив соответствующего бронха. Трубку продвигают вперед до появления значительного сопротивления. Трахеальную манжетку раздувают, как у обычной эндотрахеальной трубки, и легкие вентилируют. Производят аускультацию грудной клетки, чтобы удостовериться в поступлении воздуха во все доли обоих легких. Каждый просвет поочередно перекрывают и путем наблюдения и аускультации устанавливают наличие интубации нужного бронха. Положение трубки затем проверяют с помощью волоконно-оптического бронхоскопа, введенного через бронхиальный просвет, чтобы убедиться в нахождении кончика трубки в главном бронхе, а не в одном из долевых бронхов; одноразовые двухпросветные трубки имеют длинный бронхиальный сегмент, который часто попадает в нижнедолевой бронх. После подтверждения правильного положения трубки эндобронхиальную манжету осторожно раздувают, при этом редко требуется более 1-2 мл воздуха.
При позиционировании пациента на операционном столе следует всякий раз подтверждать правильность расположения трубки ввиду риска ее смещения при перемещении пациента.
ТОРАКОТОМИЯ
Анестезиологический метод
(Модификации описанного здесь метода требуются при наличии бронхоплевральной фистулы, эмпиемы, поликистоза легких или пневмоторакса. Данные модификации детально описаны в соответствующих разделах этой главы.)
Индукция анестезии может достигаться с помощью соответствующего внутривенного препарата. В случае введения двухпросветной трубки некоторые анестезиологи предпочитают использовать суксаметоний, другие же применяют большую дозу недеполяризующего миорелаксанта (например, векурониум-0,1 мг/кг), так как сравнимая релаксация появляется через 2-3 мин, а длительность торакотомии редко бывает меньше продолжительности действия релаксанта.
Необходимо наличие большой в/в канюли для переливания жидкости в крови (которые обычно требуются).
Поддержание анестезии обычно достигается сочетанием закиси азота и кислорода, в/в опиоида и ингаляционного или внутривенного анестетика. На выбор препаратов может влиять необходимость проведения однолегочной анестезии. Глубина требуемой анестезии сравнима с таковой при абдоминальных операциях.
Мониторинг
Обязателен мониторинг ЭКГ, частоты сердечных сокращений, артериального насыщения кислородом и АД. Артериальное давление может измеряться непрямо с помощью осциллометра, хотя в латеральном положении пациента давление, записываемое с подлежащей руки, может быть ненадежным из-за компрессии грудной клеткой. Прямое измерение АД с помощью внутриартериальной канюли показано у пациентов группы высокого риска, а также в случае предполагаемого тяжелого кровотечения или ретракции средостения. Этот метод, кроме того, позволяет осуществлять забор крови для анализа ее газового состава и целесообразен в случае предполагаемой тяжелой гипоксемии.
Необходимость в газовом анализе крови уменьшается при длительном мониторинге артериального насыщения кислородом с использованием пульсоксиметра. Мониторинг центрального венозного давления может быть необходим в случае планирования обширной операции, связанной с тяжелым кровотечением.
Мониторинг температуры очень важен у детей, а также в случае предполагаемой длительной операции у взрослых. В таких ситуациях следует использовать согревающие одеяла и нагреватели крови; вдыхаемые газы также требуют подогрева и увлажнения.
Положение пациента
Операции на легких обычно проводятся при латеральном позиционировании пациента (рис. 18.6) с положением пораженной стороны наверху. Необходимо избегать чрезмерной тракции руки во избежание возникновения повреждений нервов;
между ногами пациента следует поместить подушку для предупреждения прессорного повреждения.
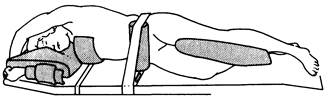
Рис. 18.6. Пациент в боковой позиции для операции на грудной клетке.
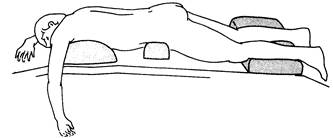
Рис. 18.7. Пациент в позиции Parry Brown для операции на грудной клетке.
Некоторые хирурги предпочитают позиционирование пациента лицом вниз - положение Parry Brown (рис. 18.7). Поддерживаются плечи и таз во избежание давления на живот, которое повышает внутрибрюшное давление, нарушает рас-правление оснований легких и снижает венозный возврат к сердцу. Рука на оперируемой стороне должна свисать с края стола, при этом лопатка отводится от места вмешательства. Такая позиция обеспечивает дренирование секрета из пораженного легкого по направлению к трахее без попадания в другое легкое.
Операции на пищеводе обычно проводятся при латеральном или полулатеральном положении пациента.
По завершении торакотомии плевральная полость дренируется (но не всегда после пневмонэктомии), чтобы исключить накопление воздуха или жидкости в послеоперационный период. Если легкое было коллабировано, его вновь раздувают перед закрытием грудной клетки, так что его расправление может подтверждаться под прямым визуальным контролем. После закрытия грудной клетки дренаж соединяют с водяным замком, что обеспечивает дренирование воздуха или жидкости с минимальным сопротивлением и позволяет осуществлять измерение дренированного объема жидкости или крови. При продолжении прерывистой вентиляции с положительным давлением воздух из плевральной полости удаляется и легкое полностью расправляется.
После торакотомии пациентам обычно позволяют дышать спонтанно, поэтому остаточные эффекты миорелаксантов антагонизируются. Секрет аспирируется с помощью катетера, введенного через трахеальную трубку. После восстановления адекватной спонтанной вентиляции и контроля рефлексов производится отсасывание секрета из глотки и трахеальная (или двухпросветная) трубка удаляется.
Послеоперационный уход
После торакотомии легочная функция может существенно снизиться. Легкие могут поражаться хроническим заболеванием; при резекции легкого или его доли остающаяся
легочная ткань подвергается манипуляциям и ретракции, что приводит к локальному отеку и контузии, а также к увеличению легочной секреции. Кровь или инфицированный материал из резецируемой области может попадать в остающееся легкое. Боль вследствие разреза и грудного дренажа затрудняет движения грудной клетки и (при наличии какой-либо аккумуляции жидкости или воздуха в плевральной полости) может снизить расправление легкого и способствовать появлению ателектазов и коллапса.
Хотя механическая вентиляция в послеоперационный период позволяет обеспечить расправление легких, аспирацию мокроты, адекватную аналгезию и седатацию (без риска вентиляторной депрессии), она имеет определенные недостатки, особенно после операции на легких. При ИВЛ утечка воздуха с поверхности легкого или из резецированного бронхиального ствола может увеличиваться. Продолженная интубация трахеи может повышать риск инфекции грудной клетки. Однако плановая механическая вентиляция иногда необходима после резекции пищевода у пациентов с умственной отсталостью, а также у пациентов с серьезными нарушениями функции легких вследствие легочной операции.
У всех пациентов следует обеспечить адекватную оксигенацию и вентиляцию. Для предотвращения артериальной гипоксемии рекомендуется повышение вдыхаемой концентрации кислорода до 40% (если у пациента нет хронической гиперкапнии) наряду с увлажнением вдыхаемых газов (для предупреждения затвердевания секретов) и физиотерапией, способствующей расправлению легких и облегчающей кашель. Необходима эффективная аналгезия. Обычно назначаемое прерывистое внутримышечное введение опиоидов обеспечивает спорадическую и часто неэффективную аналгезию и может вызвать угнетение вентиляции. Контролируемая пациентом в/в инфузия опиоидных анальгетиков обеспечивает более длительную аналгезию. Блокада межреберных нервов при торакотомии с помощью местного анестетика или криоаналгезии снижает потребность в системных анальгетиках. Исключительно эффективна паравертебральная или экстрадуральная блокада местным анестетиком, тогда как экстрадуральное или интратекальное введение опиоидов может обеспечить глубокую аналгезию практически без сердечно-сосудистых осложнений, но с риском поздней респираторной депрессии. Методы с использованием экстрадуральных катетеров обеспечивают введение повторных доз препарата, а также оптимальную аналгезию, однако они требуют тщательного мониторинга, поэтому их применение возможно лишь у пациентов, находящихся в отделении высокой зависимости или в БИТ.
ТОРАКОСКОПИЯ
Показания
Торакоскопия может использоваться в диагностических целях. Она облегчает исследование грудной полости и применяется при диагностике заболеваний плевры и паренхимы, для определения этиологии повторяющихся плевральных выпотов и помогает установить стадию развития выявляемых опухолей. В последние годы развитие эндоскопических видеосистем и разработка специального оборудования привели к росту использования операционной торакотомии. Практически все торакальные хирургические вмешательства осуществляются с помощью торакоскопии, которая вызывает гораздо меньшие системные нарушения, нежели торакотомия. Торакоскопия особенно целесообразна при биопсии внутригрудных структур, клиновидной резекции и сублобарном иссечении, лобэктомии, удалении кист, дренировании абсцессов и устранении персистирующей утечки воздуха из аномального легкого. Кроме того, этот метод используется кардиохирургами при проведении симпатэктомии.
Техника
Небольшой разрез проводится в грудной стенке сбоку, обычно на уровне шестого межреберного промежутка, и торакоскоп вводится в плевральную полость. При необходимости делаются дополнительные небольшие разрезы для введения инструментов. Если резецируются крупные структуры, в конце операции делается небольшой подреберный разрез для удаления резецированной ткани.
Частичный коллапс легкого на оперируемой стороне возникает при попадании воздуха в плевральную полость. Не нужно и потенциально очень опасно нагнетать газ под давлением, особенно если легкое на оперируемой стороне не коллабируется с помощью двухпросветной трубки. Если легкое продолжает вентилироваться, то во время вдоха генерируется очень высокое внутригрудное давление, приводящее к смещению средостения и риску сердечно-сосудистого коллапса.
Анестезиологический метод
Обычно применяется общая анестезия, хотя торакоскопия может проводиться и при местной анестезии. При проведении торакоскопии под общим наркозом должна использоваться двухпросветная трубка; следовательно, анестезиологический метод аналогичен описанному выше для торакотомии. Как и при других эндоскопических операциях, существует риск возникновения определенных трудностей (для хирурга) и необходимости выполнения открытой торакотомии. Следовательно, должен осуществляться такой же мониторинг, как и при торакотомии.
В послеоперационный период боль намного меньше, чем после торакотомии. Межреберные блоки могут выполняться на уровне разреза и на два межреберных промежутка выше и ниже его. Грудной дренаж обычно не устанавливается;
может присутствовать небольшой остаточный пневмоторакс, и следует всегда учитывать риск развития большого пневмоторакса.







