ОСОБЕННОСТИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ И ЛЕЧЕНИЯ ОГНЕСТРЕЛЬНЫХ РАН МЯГКИХ ТКАНЕЙ ЛИЦА И ШЕИ
Для огнестрельной раны мягких тканей челюстно-лицевой области характерно (рис. 19.1.1):
• наличие дефекта кожи и тканей в результате непосредственного воздействия ранящего
снаряда (пуля, осколок и т.д.) — первичный раневой канал;
• имеющаяся зона посттравматического первичного некроза тканей;
• при прохождении огнестрельного снаряда (пули, осколка) возникает нарушение
жизнеспособности тканей в стороне от раневого канала — зона сотрясения (коммоции) или вторичного некроза;
• наличие зубов (гангренозно измененных и неизмененных) вносят свои особенности в
клиническое течение (так появляется инородное тело как источник инфицирования ран
и т.п.) и лечение огнестрельных ран;
• микробное загрязнение (как извне, так и со стороны полости рта и носа);
• наличие в ране инородных тел и костных осколков лицевых костей;
• наиболее часто встречаются проникающие ранения (в полость рта, носа, верхне-
челюстную пазуху, глаза и т.д.);
• часто сочетаются с поражением костей лицевого скелета, больших слюнных желез,
крупных нервов, сосудов;
• вызывает выраженное обезображивание;
• близость жизненно важных органов (головной мозг, органы слуха и зрения, верхние
дыхательные пути) оказывают большое влияние на тяжесть огнестрельных ранений лица
и может приводить к грозным осложнениям и даже летальному исходу (сдавление или
ушиб мозга, сотрясение мозга, субдуральные гематомы, асфиксии, потеря зрения и др.).
Голова и шея составляют около 12% поверхности тела, на их долю приходится 15—20% боевых травм, но они дают 47% летальности. Хотя ткань мозга по плотности близка к мышечной ткани, но её расположение в черепной коробке определяют совершенно особый характер ранений этой области с повреждением тканей не только по ходу раневого канала самим ранящим снарядом и осколками костей, но и на значительном расстоянии за счёт эффекта «противоудара» (Б.Я. Рудаков, 1984).
Огнестрельные раны, в зависимости от вида ранящего агента, могут быть: пулевыми, осколочными, от воздействия взрывной волны, от вторичного осколка. По морфологическим особенностям все огнестрельные ранения и раны от воздействия холодного оружия делятся на: ушибленные, точечные, рваные, размозженные, резаные, рубленые, колотые. По числу повреждений у одного раненого: одиночные, множественные, сочетанные (один ранящий агент повреждает несколько органов), комбинированные (при повреждении разными агентами, например, ожог и пулевое ранение или ударной волной и световым излучением ядерного взрыва, огнестрельного происхождения и воздействия боевыми отравляющими веществами и т.д.). По протяженности и отношению к полостям (рта, носа, верхнечелюст-
506
______________ 19.1. Особенности клинического течения и лечения огнестрельных ран _______________
ных пазух, глазнице, черепа): слепые, касательные, сквозные; непроникающие и проникающие. Ранения могут быть с дефектом и без дефекта тканей. Разделение ран на асеп тические и бактериально загрязненные условно, т.к. любые раны, даже хирургические, содержат микроорганизмы в большем или меньшем количестве.
Основы раневой балистики были заложены ещё Н.И. Пироговым. На основании опыта боевых действий на Кавказе он показал, что ранения пулями, имеющими небольшую массу и калибр, но летящими с большой скоростью, как правило, более тяжёлые, чем ранения пулями, обладающими меньшей скоростью и большим калибром.
В современных огнестрельных ранах,
наносимых высокоскоростными ранящими
снарядами с неустойчивым полётом, значи-
тельно увеличилась девиация (отклонение)
хода раневого канала, усилилась его фраг-
ментарность, стала более обширной область Рис. 19.1.1. Внешний вид больного
нежизнеспособных тканей, расширилась с огнестрельным ранением
зона кровоизлияний, образования закрытых челюстно - лицевой области
полостей или карманов, которые необходимо
раскрывать в ходе хирургической обработки
и, наконец, увеличилась область, в которой ткани обладают пониженной жизнеспособностью. Исходя из этих обстоятельств Б.Я. Рудаков (1984) считает целесообразным в огнестрельных ранах выделять 2 зоны: зона тканей с полной потерей жизнеспособности и развитием первичного некроза и зону тканей со сниженной жизнеспособностью с возможным её восстановлением или развитием вторичного некроза и гнойных осложнений. Такой подход, по нашему мнению, позволяет более четко осуществлять хирургическую обработку раны, удаляя только явно нежизнеспособные ткани, гематомы, инородные тела, костные осколки. Строение раневого канала в значительной степени зависит от вида ранящего оружия. При ранении пулями с низкой скоростью полёта (менее 600—700 м/сек) и относительно устойчивым характером движения, энергия в тканях передаётся равномерно по ходу движения пули и вызывает повреждение тканей в области раневого канала. Раневой канал обычно прямой, а при сквозных ранениях величина выходного отверстия незначительно превышает размеры входного отверстия (рис. 19.1.2).
При ранении пулями с высокой скоростью полёта (более 700 м/сек) и малой устойчивостью пули в полёте (неустойчивыми) имеется выраженная девиация раневого канала, характеризуется образованием дефектов тканей и большой массой нежизнеспособных тканей по ходу раневого канала, наличием обширной зоны тканей (вокруг раневого хода) со сниженной жизнеспособностью. Выходное отверстие, при сквозных ранениях, значительно больше входного. При ранах, нанесённых осколками, которые в тканях рассеиваются во все стороны от первичного раневого канала, возникают дополнительные дефекты и повреждения тканей. Осколочные раны обычно множественные, чаще слепозаканчивающиеся (слепые) и имеют вид конуса (входное отверстие шире, чем выходное). Хотя могут быть и отклонения от обычного характера осколочного ранения, что зависит от начальной скорости полёта осколка и его устойчивости в полёте (рис.19.1.3).
При ранении шариками (дробь, шариковые бомбы), образуются множественные раны с малыми входными отверстиями, которые бывает трудно обнаружить, т.к. могут располагаться в складках или на волосистой части головы. При низких скоростях полёта шарики, встречая более плотные ткани (кости) изменяют направление движения и раневой канал может иметь самую разнообразную форму (рис. 19.1.4—19.1.5).
При высокой скорости полёта шарик подвергается деформации уже в полёте и ранения проявляются свойствами осколка. Одиночные шарики встречаются при ранении из пневматического оружия. При ранах, нанесённых стреловидными элементами (эти элементы стабилизируются в полёте) они отличаются множественностью, большой проникающей способностью, рассеиванием внутри тканей (Б.Я. Рудаков, 1984).
Тяжесть ранения может быть различной и зависит от расстояния с которого произведён выстрел, местности (горной, с высоты многоэтажного здания, лесной и т.д.), наличия разного рода преград (кусты, ветки деревьев и др.) и разнообразных средств защиты (коллективных
507
19. ОГНЕСТРЕЛЬНЫЕ РАНЕНИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ

Рис. 19.1.2. Рентгенограммы больных с пулевыми ранениями в разные отделы челюстно - лицевой области (а, б, в, г, д)
и индивидуальных). Развивающийся при огнестрельных ранах отёк мягких тканей значительно ухудшает микроциркуляцию и могут возникать более обширные вторичные некротические изменения тканей.
508
19.1. Особенности клинического течения и лечения огнестрельных ран

Рис. 19.1.3. Обзорные рентгенограммы
Лицевого черепа больных
Ранениями (а, б, в)
Говоря о лечении огнестрельных ран мягких тканей следует напомнить военно-полевую хирургическую доктрину, которая основывается на следующих положениях:
• все огнестрельные раны являются пер-
вично бактериально загрязнёнными;
• единственно надёжным методом пре-
дупреждения развития раневой инфекции является возможно более ранняя хирур-
гическая обработка ран;
• в ранней хирургической обработке нуждается большая часть раненых;
• прогноз течения и исхода ранений наилучший, если хирургическая обработка ран
произведена в ранние сроки;
• объем медицинской помощи, выбор лечебных мероприятий и порядок эвакуации зависят
не только от чисто хирургических показаний, но главным образом определяются боевой
и медицинской обстановкой.
В системе этапного лечения раненых принято различать: первую медицинскую помощь (оказывается на месте травмы), доврачебную, первую врачебную, квалифицированную и специализированную медицинскую помощь. Первую медицинскую помощь раненый получает на месте ранения или где-то поблизости. Она оказывается в порядке само- и взаимопомощи. Это борьба с кровотечением, асфикцией, шоком. Первая врачебная помощь заключается в проведении неотложных мероприятий, направленных на борьбу с кровотечением, асфиксией и шоком. Ведётся подготовка раненых к эвакуации. Первую врачебную помощь оказывает врач любой специальности.
Основную роль в снижении летальности среди раненых, помимо совершенствования методов хирургической помощи, играет быстрая доставка раненого на этап квалифицированной и специализированной помощи (Ю.Г. Шапошников, 1984). При одновременном поступлении значительного числа раненых необходимо провести их сортировку, что определит очерёдность оказания хирургической помощи. В первую очередь следует выделить группу лиц, которые не нуждаются в оказании хирургической помощи. Этим пострадавшим
509
| 19. ОГНЕСТРЕЛЬНЫЕ РАНЕНИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
|

Рис. 19.1.4. Обзорная (а) и боковая (б) рентгенограммы костей челюстно - лицевой области больного с огнестрельным ранением
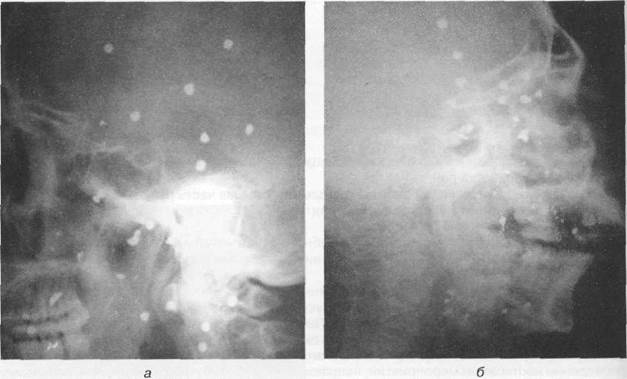
Рис. 19.1.5. Боковые рентгенограммы черепа больных с огнестрельными ранениями (а, б)
проводится туалет раны, т.е. кожу вокруг раны обрабатывают спиртом, 3—5% спиртовым раствором йода и на рану накладывают асептическую повязку.
При оказании квалифицированной медицинской помощи выделяется группа раненых, которым будет проводиться хирургическая обработка раны врачом-стоматологом с помощью
510
19.1. Особенности клинического течения и лечения огнестрельных ран
 общего хирурга. В эту группу относят раненых с повреждениями мягких тканей, которые нуждаются в проведении простейшей хирургической обработке раны и наложением швов без первичных пластических операций. Квалифицированная медицинская помощь раненым в челюстно-лицевую область включает:
общего хирурга. В эту группу относят раненых с повреждениями мягких тканей, которые нуждаются в проведении простейшей хирургической обработке раны и наложением швов без первичных пластических операций. Квалифицированная медицинская помощь раненым в челюстно-лицевую область включает:
• медицинскую сортировку;
• остановку кровотечений;
• устранение асфиксии;
• предупреждение и борьбу с травматическим шоком;
• хирургическую обработку ран мягких тканей и костей лицевого скелета, раненым не
нуждающимся в проведении пластических операций, т.е. со сроком лечения до 10 дней;
• транспортную иммобилизацию (временное закрепление отломков челюстей);
• подготовку раненых к эвакуации в госпиталя.
Всех транспортабельных раненых направляют в челюстно-лицевое отделение специализированных хирургических госпиталей. Челюстно - лицевые раненые делятся на 2 группы:
• легкораненые (с изолированными ранениями мягких тканей без значительных дефектов,
с повреждением зубов, альвеолярных отростков и т.п.);
• раненые средней тяжести и тяжёлые (обширные повреждения мягких тканей лица или
ранения с дефектом мягких тканей — нос, губы и т.д.).
В госпиталях челюстно-лицевые хирурги проводят следующие мероприятия (специализи рованная медицинская помощь):
• окончательную остановку кровотечения;
• обеспечение пострадавшему нормального дыхания (если это не сделано на предыдущих
этапах);
• хирургическую обработку ран мягких тканей;
• закрепление отломков челюстей шинами (при переломах челюстей);
• проведение медикаментозного и диетического лечения раненых;
• профилактика и лечение развившихся осложнений;
• проведение пластических оперативных вмешательств;
• оказание ортопедической и терапевтической стоматологической помощи.
Раненых с комбинированными радиационными или сочетанными поражениями после заживления ран мягких тканей и челюстей (после консультации с радиологом или другим специалистом) переводят в терапевтический госпиталь для лечения лучевой болезни или другое отделение в зависимости от наличия той или иной сочетанной патологии.
Особенности хирургической обработки огнестрельных ран мягких тканей челюстно-лицевой области заключается в следующем:
• проводят экономное рассечение стенки раны (для того, чтобы можно было осмотреть
все слепые карманы раны);
• после промывания раны и удаления сгустков крови, свободно лежащих инородных тел
проводят осмотр раны и определяют границы поврежденных тканей, иссекая явно
нежизнеспособные ткани (щадящее иссечение тканей);
• закрытие раны осуществляется путём наложения отсроченных первичных и вторичных
швов;
• на рану накладывается асептическая повязка, которая защищает её от вредных влияний
внешней среды и попадания гноеродных микробов.
Если в мирное время преимущественное число ран мягких тканей закрывают первичным швом, то в условиях военного времени проводится отказ от первичного шва, а накладываются на рану отсроченные и вторичные швы.
Позднюю хирургическую обработку мягких тканей выполняют по тем же правилам, что и раннюю. Однако, в некоторых случаях, она может сводиться к простому очищению раны от грязи, остатков ранящего снаряда и удаления некротически изменённых тканей. Для хорошего оттока раневого отделяемого вскрывают и опорожняют бухты и карманы, инфицированные гематомы и абсцессы. Время, по истечению которого хирургическая обработка из ранней превращается в позднюю — это чисто условный фактор. Следует учитывать прежде всего клиническую симптоматику раневого процесса, а не время, которое прошло от момента нанесения ранения. Задачи первичной и вторичной хирургической обработки раны мягких тканей практически совпадают. При первичной хирургической обработке огнестрельных ран уделяют большое внимание использованию ранней кожной пластики как мероприятию, направленному на предупреждение развития раневой инфекции и способствующему заживлению ран с хорошим косметическим и функциональным эффектом.
511
19. ОГНЕСТРЕЛЬНЫЕ РАНЕНИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
 19.2. ОСОБЕННОСТИ ОГНЕСТРЕЛЬНЫХ ПЕРЕЛОМОВ СРЕДНЕЙ ЗОНЫ ЛИЦА ® Переломы верхней челюсти
19.2. ОСОБЕННОСТИ ОГНЕСТРЕЛЬНЫХ ПЕРЕЛОМОВ СРЕДНЕЙ ЗОНЫ ЛИЦА ® Переломы верхней челюсти
Огнестрельные переломы верхней челюсти очень часто сочетаются с повреждением других костей лица. Благодаря неподвижной связи верхнечелюстных костей с костями мозгового черепа, а также близости головного мозга, глазного яблока, органов слуха и обоняния клиническая симптоматика этих переломов характеризуется не только разнообразием, но и особой тяжестью течения повреждения. Встречаются самые различные сочетания огнестрельных переломов верхней челюсти с повреждениями других костей лица и органов. Поэтому возникают значительные трудности в создании единой классификации огнестрельных переломов верхней челюсти. При огнестрельном ранении пуля (осколок) проникает через мягкие ткани, повреждает стенку верхнечелюстной кости и через верхнечелюстную пазуху может выйти в направлении костей черепа, орбиты, ЛОР-органов и в других направлениях. Я.М. Збарж (1945) анализируя огнестрельные переломы верхней челюсти в зависимости от направления раневого канала, предложил выделить некоторые наиболее часто встречающиеся варианты повреждения этой челюсти (рис.19.2.1). Классификация огнестрельных переломов верхней челюсти изложена в главе 17, раздел 3 данного руководства.
Клиническая симптоматика огнестрельных переломов данной зоны отличается многообразием. Оценивается тяжесть повреждения (обычно тяжелые или крайне тяжелые), состояние сознания, наличие сочетанных ранений и черепно-мозговых повреждений (сотрясение, ушиб, сдавление), присутствие признаков ликвореи (назальной и ушной). При осмотре раненого выявляют наличие синдрома верхней глазничной щели или (и) скулового синдрома, а также характерных симптомов повреждения верхнечелюстной кости (ступеньки, симптом «очков», Герена, Малевича и др.), имеются ли дефекты мягких тканей и кости, нарушения прикуса.
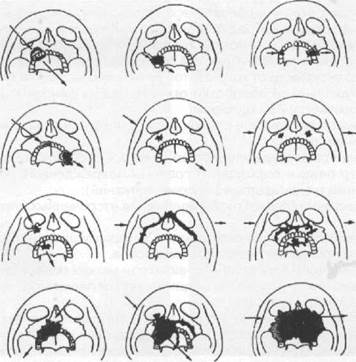
Рис. 19.2.1. Возможные варианты огнестрельных
512
19.2. Особенности огнестрельных переломов средней зоны лица
 Проводится рентгенографическое обследование, которое позволяет, в некоторых случаях, уточнить диагностику и локализацию инородного тела (пуля, осколок) при слепых ранениях.
Проводится рентгенографическое обследование, которое позволяет, в некоторых случаях, уточнить диагностику и локализацию инородного тела (пуля, осколок) при слепых ранениях.
Могут встречаться пострадавшие с ранениями обеих челюстей. Диагностика таких ранений обычно трудности не представляет. Ошибки, в данном случае, возникают в направлении хода раневого канала (дополнительные каналы, невыявленные выходные отверстия из-за очень малого его размера и т.п.), а также в выявлении места локализации инородных тел (осколков кости, зубов).
® Ранения скулового комплекса
Ранения скулового комплекса, по своей клинической картине, могут быть отнесены к числу тяжёлых повреждений. Скуловая кость прочно соединяется с верхнечелюстной, лобной и височной костями. Скуловая дуга — это анатомическое образование, представляет собой соединение отростков височной и скуловой костей. Все эти костные отростки и скуловая кость прочно соединены между собой в скуловой комплекс. При огнестрельных ранениях повреждаются одновременно кости этого комплекса.
|
Рис. 19.2.3. Внешний вид больного
Скулового комплекса
|
|
Рис. 19.2.2. Рентгенограмма больного
С осколочным огнестрельным
513
19, ОГНЕСТРЕЛЬНЫЕ РАНЕНИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
 19.3. ОСОБЕННОСТИ ОГНЕСТРЕЛЬНЫХ ПЕРЕЛОМОВ НИЖНЕЙ ЧЕЛЮСТИ 19.3. ОСОБЕННОСТИ ОГНЕСТРЕЛЬНЫХ ПЕРЕЛОМОВ НИЖНЕЙ ЧЕЛЮСТИ
Все огнестрельные переломы нижней челюсти, по классификации Б.Д. Кабакова и соавт. (1973) можно сгруппировать на следующие основные виды:
— переломы типа линейных;
— оскольчатые (мелко- и крупнооскольчатые) с нарушением непрерывности челюсти;
— краевые переломы (различные по характеру) с сохранением непрерывности челюсти;
— дырчатые переломы;
— переломы с сегментарным дефектом челюсти;
— отрыв значительных участков челюсти;
— сочетание указанных видов переломов.
На рис.19.3.1 представлены возможные варианты огнестрельных повреждений нижней челюсти по Б.Д. Кабакову и соавт. (1973).

Рис. 19.3.1. Возможные варианты огнестрельных переломов
нижней челюсти (по Б. Д. Кабакову): 1— линейный перелом у основания мыщелкового отростка;
2, 3, 4 — краевые переломы; 5 — дырчатый перелом;
6 — продольный перелом ветви; 7,8,9 — крупнооскольчатые переломы; 10,11 — переломы с дефектом кости; 12 — отстрел подбородка
Тяжесть повреждения раненого находится в зависимости не только от вида перелома нижней челюсти, но и от характера (проникающие или непроникающие) и степени повреждения окружающих мягких тканей и органов челюстно-лицевой области (зрения, слуха и т.д.), осложнений раневого процесса, а также от своевременности и полноценности оказания пострадавшему квалифицированной медицинской помощи.
Особенностью огнестрельных переломов нижней челюсти является большое разнообразие и изменчивость клинической картины.
Клиническая симптоматика огнестрельных повреждений изменяется в зависимости от времени, которое прошло от момента получения ранения. Внешний вид таких раненых типичен: рот полуоткрыт, повреждение мягких тканей (с дефектом или без дефекта тканей); изо рта вытекает кровь и слюна; растерянное и беспомощное выражение лица; свисающие и подвижные кожно-мышечные лоскуты усиливают обезображивание; видны обнажённые участки кости (челюсти). У пострадавших имеются обширные повреждения мягких тканей дна полости рта, языка, шеи с выраженными кровоизлияниями. Нарушено жевание, глотание, речь, дыхание. При двусторонних переломах нижней челюсти, сопровождающихся повреждением мягких тканей дна полости рта и языка, в связи с возникновением дислокационной асфиксии раненые принимают вынужденное положение (лицо обращено вниз, лежат на животе).
Через несколько часов после ранения отек окружающих нижнюю челюсть мягких тканей нарастает, а спустя 1—2 суток — рана инфицируется (покрывается некротическим налётом и т.д.), общее состояние больного значительно ухудшается (повышается температура тела, озноб, невозможность глотания и т.д.).
514
19.3. Особенности огнестрельных переломов нижней челюсти
Рис. 19.3.2. Рентгенограмма нижней
Рис. 19.3.3. Обзорная
Боковая рентгенограмма
этого же больного (б). Стрелкой
указан дефект тела челюсти, а в области
ее заднего отдела и угла накладывается
тень от свободно лежащих
костных осколков.
Последние определяются на
517
19. ОГНЕСТРЕЛЬНЫЕ РАНЕНИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
•  Следует ограничивать применение назубных металлических шин для закрепления Следует ограничивать применение назубных металлических шин для закрепления
отломков челюстей, шире использовать оперативные методы иммобилизации отломков,
особенно при больших дозах облучения.
• Хирургическая обработка ран, случайно загрязненных радиоактивными веществами,
проводится по правилам, принятым в челюстно-лицевой хирургии, но более радикально.
Металлические инородные тела, лежащие вблизи раневой поверхности, по возможности,
должны быть удалены, поскольку они могут нести на себе радиоактивные частицы.
• При наличии глубоких слепых карманов и ходов, последние должны быть рассечены для
удаления инородных тел, зубов и осколков кости, а также для промывания и аэрации
раны.
• Края раны сближают, а промежутки рыхло тампонируют марлей и закрывают асеп-
тической повязкой. Эти тампоны должны меняться ежедневно. В дальнейшем, при
благоприятном клиническом течении, такие раны могут быть закрыты вторичным швом.
В разгар лучевой болезни возникают кровотечения, раневой сепсис, присоединяются различные процессы в челюстно-лицевой области (гингивиты, стоматиты, петехиальные и сливные кровоизлияния под слизистой оболочкой, язвенно-некротические поражения десен или миндалин и т.п.). В этот период даже радикально выполненная вторичная хирургическая обработка раны и активная антибактериальная терапия, как правило, успеха не приносит.
® Комбинированные химические поражения
Раны челюстно-лицевой области могут быть поражены отравляющими веществами двух типов: а) обладающими местным и общим действием; б) оказывающими лишь общерезорбтивное действие. Местное действие отравляющих веществ заключается в развитии выраженного воспалительно-некротического процесса, а также в более или менее значительном замедлении процессов очищения раны и репаративных процессов. Резкое нарушение трофики тканей и снижение общей сопротивляемости организма весьма способствуют развитию инфекционных осложнений. Наряду с местным действием, которым обладают некоторые отравляющие вещества, наиболее типично при заражении ран их общерезорбтивное действие. Характер общерезорбтивного действия определяется особенностями рецептуры применененных БОВ. Всасывание отравляющих веществ через раневую поверхность происходит значительно быстрее, чем через кожу. В связи с этим при поражении ОВ значительно снижается минимальная смертельная доза.
При заражении ипритом рана издает специфический запах горелой резины или горчицы. Иногда в ране видны чёрные маслянистые пятна иприта. В ближайшие часы после ранения выявляется отечность ее краев. На гиперемированной коже в окружности раны к концу суток появляются пузыри, а рана покрывается некротической пленкой. В дальнейшем некроз тканей прогрессирует, развивается инфекция, а процессы очищения и заживления раны надолго затягиваются. Симптомы общерезорбтивного действия отравляющих веществ выявляются вскоре после ранения и выражаются в общей заторможенности пострадавшего, потере аппетита, тошноте, рвоте, головной боли, головокружении. В более тяжелых случаях наблюдаются судороги и коматозное состояние, нередко с летальным исходом (А.А. Вишневский, М.И. Шредер, 1975).
При заражении люизитом рана издает запах герани. В момент заражения пострадавший испытывает острую боль, неадекватную травме. В первые минуты после заражения ткани раны приобретают серую окраску, сменяющуюся затем желтовато-бурой. Очень скоро в окружности повреждения развиваются резко выраженные явления воспаления, а через 6—8 часов возникают точечные кровоизлияния в окружающей рану коже. К концу суток здесь образуются пузырьки, постепенно сливающиеся, а при массивном заражении края раны приобретают бледно-жёлтую окраску (прижизненная фиксация тканей). Наблюдается повышенная кровоточивость раны. Кровотечение иногда принимает угрожающий характер. Через 2—3 дня после травмы раневая поверхность покрывается сухой некротической пленкой. Вскоре развивается инфекция. При заражении ран люизитом явления общей интоксикации выявляются быстрее и выражены сильнее, чем при поражении ипритом. К числу типичных симптомов интоксикации относятся: слабость, одышка, отек легких, коллапс (А.А. Вишневский, М.И. Шредер, 1975).
При заражении фосфором рана издает специфический запах, сходный с чесночным, а окружающая ее кожа обожжена. Поврежденные ткани покрыты серым струпом, дымятся. Иногда воспламеняется повязка или одежда. Позже появляется обильное серозно-гнойное
518
19.4. Комбинированные поражения
 отделяемое от раны. В результате общерезорбтивного действия через 2—3 дня развивается желтуха, возникают кровотечения в кишечнике и мочевых путях, кровоизлияния в кожу и слизистые. В последующем на первый план выступают явления печеночной недостаточности, могущие привести к развитию комы со смертельным исходом в ближайшие часы после ранения. отделяемое от раны. В результате общерезорбтивного действия через 2—3 дня развивается желтуха, возникают кровотечения в кишечнике и мочевых путях, кровоизлияния в кожу и слизистые. В последующем на первый план выступают явления печеночной недостаточности, могущие привести к развитию комы со смертельным исходом в ближайшие часы после ранения.
Первичная хирургическая обработка ран проводится только после медикаментозного купирования действия отравляющих веществ. Для некоторых отравляющих веществ имеются антидоты (табл. 19.4.1).
Таблица 19.4.1 Антидотные средства, применяемые при острых отравлениях (Н. И. Борчук, 1998)
| Антидоты, форма, способ применения
| Токсические вещества
| | Аллоксим лиофилизированный — ампулы по 75 мг,
внутримышечно
| ФОС
| | Амилнитрит (пропилнитрит) — ампулы по 0,5 мл для вдыхания
| Синильная кислота, цианиды
| | Антициан — ампулы по 1 мл 20% раствора внутривенно, по 0,75 мл внутримышечно
| Синильная кислота, цианиды
| | Атропина сульфат — ампулы по 1 мл 0,1% раствора, внутримышечно, внутривенно
| ФОС
| | Дикаптол — ампулы по 1 мл, внутримышечно
| Мышьяковистый водород, РОС
| | Дипироксим — ампулы по 5 мл 10% раствора, внутримышечно
| ФОС
| | Диэтиксим — ампулы по 5 мл 10% раствора, внутримышечно
| ФОС
| | Дикобальтовая соль этилендиаминтетрауксусной кислоты — ампулы по 20 мл 1,5% раствора, внутривенно медленно капельно
| Синильная кислота, цианиды
| | Изонитрозин — ампулы по 3 мл 40% раствора, внутримышечно
| ФОС
| | Кальция хлорид — ампулы по 10 мл 10% раствора, внутривенно
| Щавелевая, фтористоводородная кислоты
| | Кислород (ингаляционно)
| Оксид углерода, сероводород и др.
| | Магния оксид — 20—40 мг в 1 л воды (промывание желудка)
| Неорганические кислоты
| | Метиленовый синий — ампулы по 20 мл или флаконы по 50—100 мл 1% раствора в 25% растворе глюкозы («хромосмон»), внутривенно
| Синильная кислота, цианиды, анилин, нитробензол
| | Натрия нитрит — ампулы по 10—20 мл 2% раствора, внутривенно капельно
| Синильная кислота, цианиды
| | Натрия тиосульфат — ампулы по 10—20 мл 30% раствора, внутривенно
| Метгемоглобинобразователи, синильная кислота, цианиды, соединения ртути, мышьяка
| | Пиридоксина гидрохлорид — ампулы по 3—5 мл 5% раствора, внутривенно, внутримышечно
| Гидразин
| | Сукцимер — флаконы по 300 мг, внутримышечно
| Ртуть
| | Тетацин-кальций — ампулы по 20 мл 10% раствора, внутривенно капельно в 5% растворе глюкозы
| РОС, мышьяк, дихлорэтан
| | Уголь активированный (взвесь 20—30 г в воде внутрь или для промывания желудка)
| При всех энтеральных отравлениях
| | Унитиол — ампулы по 5 мл 5% раствора (1 мл на 10 кг массы тела), внутримышечно
| Мышьяк, ртуть, другие тяжелые металлы
| | Этанол (этиловый спирт) — 30% раствор внутрь по 50—100 мл, внутривенно (1 мл на 1 кг массы тела в сутки в виде 5% раствора)
| Метиловый спирт, этилен гликоль
| Туалет раны челюстно-лицевой области сочетается с ее дегазацией. При поражении ипритом окружающая кожа обрабатывается 10% раствором хлорамина, а рана — 2% водным раствором хлорамина. При поражении люизитом кожа обрабатывается 5% раствором йода, а рана — водным раствором Люголя.
519
19. ОГНЕСТРЕЛЬНЫЕ РАНЕНИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
 При проведении первичной хирургической обработки раны все инородные тела и костные отломки подлежат обязательному удалению. Проводится тщательный гемостаз. По ходу операции рана периодически промывается 2% водным раствором хлорамина для удаления раневого детрита и ее дегазации. Рану рыхло тампонируют марлевыми тампонами, смоченными 2% водным раствором хлорамина. В дальнейшем на рану накладывают отсроченный первичный и ранний вторичный швы. При проведении первичной хирургической обработки раны все инородные тела и костные отломки подлежат обязательному удалению. Проводится тщательный гемостаз. По ходу операции рана периодически промывается 2% водным раствором хлорамина для удаления раневого детрита и ее дегазации. Рану рыхло тампонируют марлевыми тампонами, смоченными 2% водным раствором хлорамина. В дальнейшем на рану накладывают отсроченный первичный и ранний вторичный швы.
Зараженный перевязочный материал складывают в герметические приемники и затем сжигают. Обезвреживание инструментария проводят путем тщательного протирания его ватой, смоченной бензином, и последующего кипячения в течение 20—30 минут в 2% растворе бикарбоната натрия. Зараженные перчатки механически очищают водой с мылом, а затем погружают на 20 минут в 5% раствор хлорамина и в заключение кипятят (в обычной воде) в течение 15—20 минут.
ВОЕННОГО ХАРАКТЕРА
Деятельность медицинских работников, в случае развития военных действий, будет проходить в сложных специфических условиях, вызванных действием определенных образцов вооружения и военной техники или применением оружия массового поражения (ОМП).
Основные неблагоприятные факторы, действующие на личный состав Вооруженных Сил, по данным В.Я. Белого и соавт. (1996), являются:
• пороховые газы, импульсный шум, газопламенная струя, дульная волна (при стрельбе
из оружия);
• ударные ускорения (тряска), стабильный акустический шум, микроклимат (танки, боевые
машины пехоты, САУ и другие боевые машины на марше);
• нервно-психические напряжения, отработанные газы двигателя, перепады давления в
аварийных ситуациях (при преодолении водных преград боевыми машинами по дну);
• стабильный акустический шум, микроклимат, нервно-психическая напряженность,
радиочастотные излучения, гипокинезия — ограниченная подвижность (командно-штабное
оборудование при работе на месте);
• стабильный акустический шум, микроклимат, нервно-психическая напряжение,
радиочастотные излучения (наземные подвижные образцы военной техники связи);
• психическая напряженность, гипокинезия, монотония, микроклимат (пункты управления
войск ПВО);
• микроклимат, вибрация, отработанные газы двигателя, запыленность воздуха, ГСМ,
физические нагрузки (машины эвакуации, ремонта и обслуживания);
• нервно-психическое напряжение, вибрация, акустический шум, радиочастотное
излучение, гипокинезия, микроклимат, перепады давления, физические нагрузки (авиа-
ционная техника);
• нервно-психическое напряжение, качание при движении судна, физические нагрузки,
микроклимат, вибрация (военно-морская техника);.
К оружию массового поражения относят ядерное, химическое и бактериологическое.
Ядерное оружие — это самое мощное оружие массового поражения, действие которого основано на использовании внутриядерной энергии. К поражающим факторам ядерного оружия относятся:
• ударная (взрывная волна);
• световое излучение;
• проникающая радиация (ионизирующее излучение);
• радиоактивное заражение местности;
• электромагнитный импульс.
Ударная (взрывная) волна — область сильно сжатого и нагретого воздуха, имеющая избыточное (выше атмосферного) давление и распространяющаяся во все стороны от места взрыва со сверхзвуковой скоростью. Это основной поражающий фактор ядерного оружия, т.к. на нее приходится до 50% энергии взрыва. Взрывная волна имея очень большую разрушительную силу вызывает разрушение наземных и подземных сооружений.
Классификация зависимости тяжести поражения незащищенных людей от вели чины избыточного давления во фронте взрывной волны:
• при избыточном давлении 10—20 кПа — неприятные ощущения без потери трудоспособ-
ности;
520
19.5. Характеристика экстремальных ситуаций военного характера
•  при избыточном давлении 20—40 кПа — контузии и травмы легкой степени; при избыточном давлении 20—40 кПа — контузии и травмы легкой степени;
• при избыточном давлении 40—60 кПа — поражения средней тяжести (потеря сознания,
кровотечения из носа и ушей, возможен смертельный исход);
• при избыточном давлении 60—100 кПа (при избыточном давлении 100 кПа — температура
воздуха достигает 350 °С) — поражения тяжелой степени тяжести (сильные контузии, перело-
мы конечностей, повреждения внутренних органов, высокий процент смертельных исходов);
• при избыточном давлении более 100 кПа — смертельные и крайне тяжелые поражения.
Световое излучение (на него приходится до 30—35% энергии взрыва) — это электромагнитное из |












 общего хирурга. В эту группу относят раненых с повреждениями мягких тканей, которые нуждаются в проведении простейшей хирургической обработке раны и наложением швов без первичных пластических операций. Квалифицированная медицинская помощь раненым в челюстно-лицевую область включает:
общего хирурга. В эту группу относят раненых с повреждениями мягких тканей, которые нуждаются в проведении простейшей хирургической обработке раны и наложением швов без первичных пластических операций. Квалифицированная медицинская помощь раненым в челюстно-лицевую область включает: 19.2. ОСОБЕННОСТИ ОГНЕСТРЕЛЬНЫХ ПЕРЕЛОМОВ СРЕДНЕЙ ЗОНЫ ЛИЦА ® Переломы верхней челюсти
19.2. ОСОБЕННОСТИ ОГНЕСТРЕЛЬНЫХ ПЕРЕЛОМОВ СРЕДНЕЙ ЗОНЫ ЛИЦА ® Переломы верхней челюсти
 Проводится рентгенографическое обследование, которое позволяет, в некоторых случаях, уточнить диагностику и локализацию инородного тела (пуля, осколок) при слепых ранениях.
Проводится рентгенографическое обследование, которое позволяет, в некоторых случаях, уточнить диагностику и локализацию инородного тела (пуля, осколок) при слепых ранениях.

 19.3. ОСОБЕННОСТИ ОГНЕСТРЕЛЬНЫХ ПЕРЕЛОМОВ НИЖНЕЙ ЧЕЛЮСТИ
19.3. ОСОБЕННОСТИ ОГНЕСТРЕЛЬНЫХ ПЕРЕЛОМОВ НИЖНЕЙ ЧЕЛЮСТИ

 Следует ограничивать применение назубных металлических шин для закрепления
Следует ограничивать применение назубных металлических шин для закрепления отделяемое от раны. В результате общерезорбтивного действия через 2—3 дня развивается желтуха, возникают кровотечения в кишечнике и мочевых путях, кровоизлияния в кожу и слизистые. В последующем на первый план выступают явления печеночной недостаточности, могущие привести к развитию комы со смертельным исходом в ближайшие часы после ранения.
отделяемое от раны. В результате общерезорбтивного действия через 2—3 дня развивается желтуха, возникают кровотечения в кишечнике и мочевых путях, кровоизлияния в кожу и слизистые. В последующем на первый план выступают явления печеночной недостаточности, могущие привести к развитию комы со смертельным исходом в ближайшие часы после ранения. при избыточном давлении 20—40 кПа — контузии и травмы легкой степени;
при избыточном давлении 20—40 кПа — контузии и травмы легкой степени;


