Министерство здравоохранения и социального развития
Российской Федерации
Кировская государственная медицинская академия
СЕМИОТИКА И СИНДРОМОЛОГИЯ
В НЕФРОЛОГИИ
Киров
УДК 616.12-035
ББК 54.101
Р-85
Печатается по решению центрального методического совета Кировской государственной медицинской академии, протокол N 1 от 16.04 2009
Семиотика и синдромология в нефрологии: учебное пособие для студентов медицинских вузов / сост.: Н. К. Вознесенский, А. Я. Чепурных. – Киров: Кировская государственная медицинская академия, 2010.- 80с.
Учебное пособие рекомендовано для самостоятельной подготовки к практическим занятиям по разделу нефрология, содержит перечень контрольных вопросов, набор ситуационных задач, тестовых заданий к каждому занятию в соответствии с Государственным образовательным стандартом. Учебное пособие предназначено для студентов медицинских вузов по специальности «Лечебное дело» и «Педиатрия».
Рецензент заведующий кафедрой госпитальной терапии доктор медицинских наук профессор Немцов Б.Ф.
© Вознесенский Н.К., Чепурных А.Я.– Киров, 2010
© ГОУ ВПО Кировская ГМА, 2010
ОГЛАВЛЕНИЕ
Предисловие ………………………………………………………………….…..4
Глава 1.Расспрос больного……………………………………………………….5
1.1 Жалобы больного……………………………………………………5
1.2 Особенности анамнеза заболевания……………….………………8
1.3 Особенности анамнеза жизни……………………………………...10
Глава 2. Данные объективных методов исследования………………………...10
2.1 Общий осмотр……………………………………………………….10
2.2 Осмотр живота и поясницы…………….………………..………....12
2.3 Пальпация живота…………………………………………………..12
2.4 Перкуссия живота………………………………………………….14
Глава 3. Лабораторные и инструментальные методы исследования………..16
3.1 Лабораторные методы исследования ……………………………....16
3.2 Инструментальные методы исследования…………………………...25
Глава 4 Основные синдромы в нефрологии……………………………………27
4.1 Мочевой синдром…………………………………………………...27
4.2 Нефритический синдром………………………………….………..32
4.3 Нефротический синдром …………………………………............33
4.4 Синдром артериальной гипертензии……………………………....35
4.5 Синдром острой почечной недостаточности…………………… 35
4.6 Синдром хронической почечной недостаточности …………….39
4.7 Синдром дизурических нарушений……………………………….44
4.8 Синдром болевой……………………………………………………46
4.9 Синдром интоксикационно – воспалительный..…………………...46
Глава 5 Частная нефрология…………………………………………………… 49
Контрольные вопросы…………………………………………………………...60
Тестовые задания ………………………………………………………………....61
Ситуационные задачи……..…………………………………………………….. 71
Рекомендуемая литература..…………………………………………………….80
ПРЕДИСЛОВИЕ
Основной целью курса пропедевтики внутренних болезней в соответствии с государственной программой обучения в медицинском вузе является освоение студентами основ клинического обследования больных, семиотики и синдромологии внутренних болезней, а также овладение основами клинического мышления.
В настоящем пособии обобщены и систематизированы классические и современные данные, касающиеся методов исследования больного, выявления и интерпретации клинических симптомов и синдромов в нефрологии. Особенность данных методических разработок в том, что они позволяют сформировать целостное представление о процессе диагностики заболеваний почек у постели больного. Основное внимание уделено классическим клиническим методам обследования больного – сбору жалоб, анамнеза заболевания и жизни, объективному исследованию. Подобной подход полностью соответствует современным представлениям о высокой информативности результатов клинических исследований в диагностике заболеваний почек. Правильно проведенное клиническое обследование позволяет выявить разнообразные симптомы заболеваний, выделить синдромов патологических состояний и построить нозологический диагноз. Все это способствует развитию клинического мышления у студента третьего курса медицинского вуза.
Достаточно полно представленные дополнительные методы обследования больных, в том числе и специальные, применяемые в диагностике заболевании почек. Показания к включению этих методов в план обследования больного в зависимости от особенностей клинической картины заболевания логически обоснованы и направлены на формирование навыков диагностики на уровне отдельного синдрома.
Подобное изложение материала оказывает существенную помощь при самоподготовке к практическим занятиям, и, не дублируя материал, излагаемый в учебнике по пропедевтике внутренних болезней и на лекциях, повышает качество обучения и способствует наиболее эффективному освоению учебного материала.
ГЛАВА 1
РАССПРОС БОЛЬНОГО
1.1 ЖАЛОБЫ НЕФРОЛОГИЧЕСКИХ БОЛЬНЫХ
ОСНОВНЫЕ ЖАЛОБЫ
1. Боли
1. Дизурия (нарушение мочеиспускания).
3. Отеки.
- БОЛИ
Причина боли:
Причиной боли при заболеваниях почек служит воспалительная инфильтрация и (или) повышение внутрипочечного давления мочи в чашечно-лоханочной системе почек и в мочевыводящих путях. Нарушение оттока мочи приводит к ишемии почечной ткани, к растяжению почечной капсулы и лоханок почки, богатых чувствительными нервными окончаниями.
Локализация боли:
- при локализации патологического процесса в почечной паренхиме и в чашечно-лоханочной системе боли локализуются в поясничной области;
- при заболеваниях мочеточников или раздражении конкрементом боли локализуются по ходу мочеточников с иррадиацией в направлении промежности;
- при заболевании мочевого пузыря боли локализуются над лобком.
Характер боли:
· При диффузном поражении почек в связи с обострением хронического пиелонефрита, острым гломерулонефритом, редко - хроническим гломерулонефритом боль обычно тупая, ноющая или давящая, носит постоянный или перемежающий характер.
· Резкие, остро возникающие односторонние боли в поясничной области возникают при остром пиелонефрите на фоне воспалительной инфильтрации путей оттока и связаны с острым повышением давления мочи в чашечно-лоханочной системе.
· Резкие односторонние боли в проекции почки могут являться признаком инфаркта почки.
· Чрезвычайно интенсивная боль в поясничной области может быть при остром паранефрите (гнойном воспалении околопочечной клетчатки), однако боль не иррадиирует в паховую область.
· Чрезвычайно резкие боли в поясничной области или по ходу мочеточников, которые то усиливаются, то ослабевают называются "почечной коликой''.
Продолжительность боли:
· Приступообразные боли продолжительностью от нескольких часов до нескольких дней характерны для почечной колики:
· Постоянные боли встречаются при остром гломерулонефрите, остром апостоматозном нефрите, хроническом пиелонефрите.
· Интенсивные нарастающие боли характерны для паранефрита.
Иррадиация:
При почечной колике боль иррадиирует в нижнюю часть живота, по ходу мочеточников, в надлобковую область (область мочевого пузыря), в мочеиспускательный канал и наружные половые органы.
Чем купируется или облегчается боль:
Спастические боли облегчаются атропином (м-холинолитиками), грелкой, теплой ванной. Боли воспалительного характера уменьшаются от пузыря со льдом на поясничную область (при паранефрите), а также от приема аналгетиков. Для облегчения боли больные с паранефритом принимают вынужденной положение – на стороне поражения приводят к животу согнутую в колене ногу.
2. ДИЗУРИЯ(РАССТРОЙСТВО ИЛИ НАРУШЕНИЕ МОЧЕИСПУСКАНИЯ)
В норме суточное количество выделенной мочи (диурез) в среднем составляет 50-80% выпитой жидкости и колеблется от 1 до 2 л. Здоровый человек мочится в сутки примерно 4-7 раз.
Увеличение суточного количества мочи более 2л называется полиурией. Уменьшение до 500 мл – олигоурией, полное или почти полное отсутствие мочи – до 100-200 мл – анурией.
Никтурия- увеличение ночного диуреза в сравнении с дневным (дневной диурез в норме составляет 2/3 от суточного, ночной 1/3). Никтурия в сочетании с полиурией нередко обнаруживается у больных с хроническими заболеваниями почек и является наиболее ранним клиническим проявлением хронической почечной недостаточности (ХПН).
Поллакиурией - учащенное мочеиспускание.
Странгурия – болезненное мочеиспускание, проявляется ложными позывами на мочеиспускание, сильной болью и чувством переполнения в области мочевого пузыря (как правило, связано с острым воспалением мочеиспускательного канала - уретритом), сочетается с поллакиурией.
Ишурия - это состояние, когда больной не может самостоятельно опорожнить мочевой пузырь (кома, повреждение спинного мозга).
Неудержание мочи (неспособность удержать мочу при императивном позыве)
3. ОТЕКИпочечного происхождения бывают двух видов: нефритические и нефротические.
· Нефритический отек развивается в ранней стадии острого гломерулонефрита, вследствие снижения почечного кровотока и клубочковой фильтрации. Задержка жидкости ведет к увеличению объема циркулирующей крови. По патогенезу это гиперволемический отек. Отек формируется быстро и локализуется на лице, реже - верхних и нижних конечностях, т.к. в первую очередь отекают ткани, богатые сосудами и рыхлой клетчаткой.
· Нефротический отек. Для него характерно снижение онкотического давления плазмы вследствие протеинурии, гипо- и диспротеинемии со снижением уровня альбуминов крови. Почечный кровоток не страдает. Диурез уменьшается из-за повышенной реабсорбции Nа и воды. Нефротические отеки развиваются постепенно. Вначале появляется отечность лица по утрам, затем отекают ноги, поясница, передняя брюшная стенка, половые органы. Может возникать асцит, реже - гидроторакс. Отеки смещаются при перемене положения тела. Кожа отечная, сухая, бледная, блестящая, атрофичная. Консистенция отеков мягкая, тестообразная, с атрофией мышц. Нефротические отеки развиваются при хроническом гломерулонефрите, амилоидозе и др.
ДОПОЛНИТЕЛЬНЫЕ ЖАЛОБЫ:
· Головные боли, головокружение и боли в сердце наблюдаются при тех заболеваниях почек, которые сопровождаются значительным повышением артериального давления. Это острый и хронический гломерулонефрит, хронический пиелонефрит, сосудистый нефросклероз.
· Снижение зрения встречается при терминальной ХПН, высокой артериальной гипертензии.
· Кожный зуд возникает вследствие раздражения рецепторов кожи продуктами белкового распада.
· Диспептические расстройства: потеря аппетита, сухость и неприятный вкус во рту, тошнота, рвота, поносы. Эти симптомы связаны с раздражением слизистых оболочек желудочно-кишечного тракта продуктами распада белка и возникают, как правило, при выраженной почечной недостаточности.
ЖАЛОБЫ ОБЩЕГО ХАРАКТЕРА:
· Слабость, недомогание, снижение памяти, работоспособности, плохой сон.
· Повышение температуры тела:
- лихорадка часто встречается у больных острым пиелонефритом или при обострении хронического;
- кратковременное (до 1 суток) повышение температуры тела или длительный субфебрилитет неправильного типа может быть единственным клиническим проявлением латентной формы хронического пиелонефрита.
АНАМНЕЗ ЗАБОЛЕВАНИЯ
При сборе анамнеза у больного с подозрением на заболевание почек необходимо обратить внимание на следующие моменты:
Начало заболевания:
· связь со стрептококковой инфекцией характерна для острого гломерулонефрита;
· наличие в прошлом болезней мочевыделительной системы (острый пиелонефрит, острый или хронический цистит, уретрит) или симптомов, подозрительных на эти заболевания (дизурия, отеки, гипертония, приступы болей в животе или пояснице, напоминающие почечную колику);
· интоксикации химическими веществами (лекарственные, бытовые, производственные) способны вызвать интерстициальный нефрит;
· применение лекарственных препаратов могут вызывать изменение в почках аллергического характера;
· беременность может сопровождаться развитием пиелонефрита беременных, а так же нефропатии беременных.
Характер течения заболевания:
· постепенное развитие заболевания характерно для хронического диффузного гломерулонефрита, амилоидоза почек;
· рецидивирующее с периодическими обострениями и ремиссиями типично для хронического пиелонефрита, но часто встречается и при хроническом диффузном гломерулонефрите.
Причина обострений:
· перенесенная стрептококковая или вирусная инфекция
· переохлаждение:
· переутомление;
· беременность;
· длительный прием препаратов по поводу других хронических заболеваний.
Клинические проявления, их динамика (когда и в какой последовательности появились жалобы больного).
Проводимое лечение и его эффективность.
Подробные причины последнего обострения.
АНАМНЕЗ ЖИЗНИ
· уточнить факторы риска развития заболевания почек: частые переохлаждения, проживание и работа в холодном помещении, сквозняки, работа на улице.
· перенесенные заболевания в прошлом:
обратить внимание на болезни половых органов, туберкулез, коллагенозы, сахарный диабет, заболевания крови, хронические гнойные заболевания (остеомиелит, бронхоэктатическая болезнь.
· профессиональный анамнез: выяснить у больного, не связана ли его работа с длительной ходьбой, ездой, подъемом значительных тяжестей и т.д., что может отразиться на течении мочекаменной болезни и способствовать возникновению приступов почечной колики.
· Наследственность: играет важную роль в развитии таких заболевание как аномалии почек, мочекаменная болезнь, амилоидоз и др. У женщин необходимо выяснить наличие беременности, так как она может служить причиной нефропатии или вызывать обострение хронических заболеваний.
ГЛАВА 2
ОБЩИЙ ОСМОТР
При общем осмотре следует обратить внимание на положение больного в постели. При почечной колике больной все время меняет позу, мечется, стонет или кричит от боли. Больной с паранефритом может принимать вынужденное положение – на больном боку, с согнутой и приведенной к животу ногой на стороне поражения. При уремической коме, почечной эклампсии и нефропатии беременных могут наблюдаться судороги.
При хронических заболеваниях почек с нарушением функции обращает на себя внимание изменение кожных покровов:
· бледность кожных покровов с желтоватым оттенком и восковая бледность, вследствие отложения в коже урохромов имеют место при анемии Брайта, возникающей в поздних стадиях хронической почечной недостаточности (ХПН) в связи с недостаточной выработкой эритропоэтина. Встречается при хроническом гломерулонефрите, пиелонефрите, амилоидозе почек осложненных ХПН);
· следы расчесов свидетельствуют о наличии кожного зуда, возникающего из-за накопления в крови продуктов азотистого обмена. Встречается при ХПН любого происхождения;
· сухость кожи, снижение тургора кожи возникает при развитии обезвоживания во время терминальной стадии ХПН, полиурической стадии острой почечной недостаточности (ОПН);
· подкожные геморрагии в местах инъекций и наложения жгутов возникают у больных ХПН в связи с нарушением свертывающей системы крови и активацией фибринолиза;
· геморрагии в виде петехий, экхимозов могут наблюдаться при геморрагическом васкулите, который часто сопровождается поражением почек;
· тофусы - это отложение мочевой кислоты в виде узлов в толщу кожи и подкожной клетчатки на лице, ушных раковинах, ступнях и ладонях, а также в области суставов. Встречается при вторичной подагре вследствие нарушения обмена мочевой кислоты на фоне ХПН;
· facies nephritikа - бледное одутловатое лицо с припухшими отечными веками и суженными глазными щелями;
· отеки на нижних и верхних конечностях, бледные, мягкие, быстро меняют локализацию – типичные нефритические отеки;
· анасарка - массивные отеки, свидетельствуют, как правило, о нефротическом синдроме. Нефротический синдром характерен для гломерулонефрита, амилоидоза почек, а так же наблюдается при поражении почек при сахарном диабете, миеломной болезни, ХПН.
Таблица 1
ОСМОТР ЖИВОТА И ПОЯСНИЦЫ
Осмотр живота и поясницы в большинстве случаев не выявляют заметных изменений. Однако при паранефрите можно обнаружить припухание поясничной области на больной стороне. В редких случаях при особо крупных опухолях почки можно отметить выбухание брюшной стенки с соответствующей стороны. У худых людей при осмотре надлобковой области иногда бывает заметно выбухание за счет переполненного мочевого пузыря при аденоме или раке простаты.
ПАЛЬПАЦИЯ
Обычно проводится бимануальная пальпация при горизонтальном положении больного, глубокая, с использованием выдоха больного: с каждым дыхательным движением на выдохе правая рука врача все глубже погружается, идя навстречу левой руке, подложенной под соответствующую половину поясницы, сначала под правую, затем под левую. В определенный момент при глубоком вдохе пальпирующая рука врача получает ощущение соскальзывания с нижнего полюса почки. При ее значительном увеличении такое ощущение усиливается и становится возможным оценить поверхность почки, ее болезненность. Почки прощупываются при нефроптозе. Увеличенные, бугристые, обычно болезненные почки прощупываются при гидронефрозе, поликистозе, опухолях, солитарных кистах.
Таблица 2
ПЕРКУССИЯ
ПЕРКУССИЯ ОБЛАСТИ ПОЧЕК
При исследовании почек применяют метод поколачивания. Врач кладет левую руку на поясницу больного в зоне проекции почек, а ребром ладони наносит по ней короткие и не очень сильные удары. Если больной при поколачивании ощущает боль, симптом расценивается как положительный. Положительный симптом Пастернацкого может быть обусловлен:
· сотрясением растянутой и напряженной почечной капсулы, например, при заболеваниях почек, сопровождающихся значительным воспалительным или застойным набуханием почечной ткани (гломерулонефрит, пиелонефрит, амилоидоз почек, застойная почка);
· сотрясением воспалительной или растянутой и напряженной почечной лоханки, например при пиелите, при гидронефрозе и т.п.
· сотрясением конкрементов, находящихся в почечной лоханке и раздражающих ее слизистую оболочку;
· при нагноении околопочечной клетчатки (паранефрите);
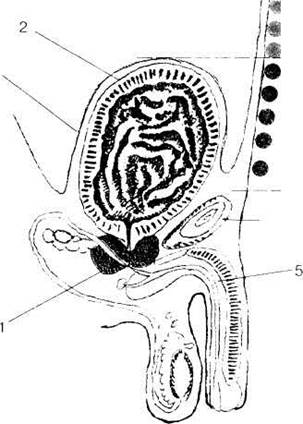
ПЕРКУССИЯ МОЧЕВОГО ПУЗЫРЯ
Рис 2. Перкуссия мочевого пузыря: 1-увеличенная предстательная железа;
2-мочевой пузырь; 3-брюшина; 4-лобковая кость;
5- мочеиспускательный канал
Перкуссия мочевого пузыря проводится после его опорожнения. Перкутируобычно по передней срединной линии сверху (от уровня пупка или выше) вниз (до лобка). В норме после опорожнения мочевого пузыря при перкуссии выделяется тимпанический перкуторный звук. При увеличении размеров мочевого пузыря (например, при экскреторной анурии или опухоли пузыря) в надлобковой области появляется тупой звук.
ГЛАВА 3
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
ОБЩИЙ АНАЛИЗ МОЧИ
Общие свойства мочи
Моча — жидкость, образующаяся в почках. С мочой удаляются из организма конечные продукты обмена веществ, избыток воды, различные соли, а также некоторые гормоны, ферменты и витамины.
Цвет мочи Нормальная моча имеет соломенно-желтый цвет разной интенсивности. Цвет мочи у здоровых людей определяется присутствием веществ, образующихся из пигментов крови (уробилин, урохромы, гематопорфирин и др.). Цвет мочи меняется в зависимости от ее относительной плотности, суточного объема и присутствия различных красящих компонентов, поступающих в организм человека с пищей, лекарственными препаратами, витаминами. Так, например, красный цвет может быть обусловлен амидопирином, розовый — ацетилсалициловой кислотой, морковью, свеклой, зеленовато-синий — метиленовой синькой, коричневый — медвежьими ушками, сульфамиламидами, активированным углем, зеленовато-желтый — ревенем, александрийским листом, насыщенно желтый — рибофлавином, фурагином.
В норме, чем интенсивней желтый цвет мочи, тем выше ее относительная плотность и наоборот. Концентрированная моча имеет более яркий цвет. Однако нормальный цвет мочи еще не свидетельствует, что это моча здорового человека.
При различных заболеваниях изменения цвета мочи может быть важным диагностическим признаком.
· темно-желтый цвет мочи отмечается при сердечной недостаточности (застойная почка, отеки), рвоте, поносе;
· бледный — при сахарном и несахарном диабете;
· зеленовато-желтый — при лекарственной желтухе;
· зеленовато-бурый (цвет пива) — при паренхиматозной желтухе,
· красный — при почечной колике, инфаркте почки (присутствие крови или гемоглобина);
· цвет «мясных помоев» — при остром гломерулонефрите,
· темный (почти черный) — при острой гемолитической анемии, меланоме.
Изменения только цвета осадка мочи могут быть связаны с присутствием большого количества солей, гноя, слизи, эритроцитов. Так, при большом содержании уратов осадок имеет коричнево-красный цвет, мочевой кислоты — желтый, фосфатов — беловатый.
Прозрачность Нормальная свежая моча прозрачна. Небольшое облако мути может появляться за счет эпителиальных клеток и слизи. Выраженное помутнение мочи может быть вызвано присутствием в ней эритроцитов, лейкоцитов, жира, эпителия, бактерий, значительного количества различных солей (уратов, фосфатов, оксалатов). Причины помутнения мочи выясняются при микроскопии осадка и с помощью химического анализа.
Запах Свежевыпущенная моча не имеет резкого, неприятного запаха. Однако через некоторое время после стояния нормальная моча приобретает аммиачный запах, появляющийся в результате щелочного брожения. Изменения запаха мочи встречаются сравнительно редко. Аммиачный запах свежей мочи - признак воспаления мочевого пузыря. При тяжелой форме сахарного диабета моча может иметь запах яблок (ацетона).
Относительная плотность Относительная плотность (удельный вес) мочи определяется концентрацией растворенных в ней веществ (мочевины, мочевой кислоты, различных солей). Относительная плотность в значительной степени зависит от общего количества выделяемой жидкости — чем больше объем суточной мочи, тем ниже ее относительная плотность и наоборот. При нарушении концентрационной функции почек относительная плотность мочи не зависит от количества выделенной мочи. Например, при олигурической стадии и стадии восстановления диуреза при ОПН относительная плотность мочи снижена.
Относительная плотность нормальной мочи колеблется от 1010 до 1030 (плотность воды равна 1000). Принято считать, что, если плотность утренней мочи равна или превышает 1018, то концентрационная функция почек не нарушена.
Органический осадок мочи
Основными элементами органического осадка мочи являются эритроциты, лейкоциты, эпителиальные клетки и цилиндры.
Эритроциты -в норме встречаются не более 0-2 в поле зрения.
По интенсивности эритроцитурии различают:
а) Макрогематурию - моча цвета мясных помоев, темно-коричневая, темная. Содержание эритроцитов более 100 в п/зр
б) Микрогематурию - цвет мочи не изменен, содержание эритроцитов менее 100 в п/зр.
Эритроциты могут быть свежими (невыщелочными, неизмененными) и выщелочными (лишенными пигмента, с тонкой оболочкой). Появление в моче свежих эритроцитов всегда свидетельствует о нарушении целостности кровеносного сосуда. Встречается при мочекаменной болезни, опухолях, травмах мочевыводящих путей, инфаркте почки, тромбозе почечных сосудов. Появление в моче выщелоченных эритроцитов всегда свидетельствует о нарушении базальной мембраны почек. Выщелоченные эритроциты встречаются при гломерулонефритах, нефропатиях, лекарственном поражении почек.
Выделяют инициальную (в начале акта мочеиспускания), терминальную (в конце акта мочеиспускания) и тотальную гематурию. Характер гематурии может быть уточнен с помощью трехстаканной или двухстаканной пробы.
Лейкоциты в моче здорового человека содержатся в количестве 0-3 в поле зрения (п/зр.) у мужчин и 0-6 в п/зр. у женщин. Выделение большого количества лейкоцитов – явление патологическое и называется лейкоцитурией. При наличии лейкоцитурии необходимо выяснить ее происхождение (инфекционная или асептическая) и источник. В первую очередь проводится двух- (трех)стаканная проба, которая трактуется так же, как при гематурии. (В урологической клинике применяются методы дифференцированного исследования мочи, полученной из мочевого пузыря, почечных лоханок при цистоскопии с катетеризацией мочеточников).
При исследовании лейкоцитов осадка мочи по методу Штернгеймера-Мальбина обнаруживаются неактивные (девитализированные) лейкоциты и активные (витальные) лейкоциты. Активные лейкоциты встречаются в осадке мочи при воспалительных заболеваниях почек и мочевых путей.
Для выявления скрытой лейкоцитурии применяются провокационные тесты, наиболее часто – преднизолоновый тест. Он заключается в 4-х кратном исследовании мочи (три раза – ежечасно и один раз – через 24 часа) после внутримышечного введения 30 мг раствора преднизолона. Тест положителен, если хотя бы в одной из 4 порций обнаруживается не менее чем двухкратное увеличение числа лейкоцитов в 1 мл мочи по сравнению с исходным.
Эпителиальные клетки в норме - единичные в поле зрения. При исследовании мочевого осадка необходимо дифференцировать клетки плоского эпителия, клетки цилиндрического эпителия, и клетки почечного канальцевого эпителия. Так же следует учитывать наличия признаков изменения клеток эпителия. По типу эпителиальных клеток можно определить локализацию (уровень) поражения. Наличие изменений указывает, как правило, на воспалительный характер заболевания. Для диагностики имеют значение измененные эпителиальные клетки с признаками структурных нарушений, набухания, смазанности контуров и фрагментации ядер, жировых и иных включений в цитоплазме.
Увеличение количества неизмененных эпителиальных клеток в осадке мочи не имеет большого клинического значения. Присутствие их даже в больших количествах свидетельствует только об усиленном слущивании в связи с измененными физико-химическими свойствами мочи, либо присутствием раздражающих веществ (часто лекарственного происхождения).
Цилиндры – образуются в почечных канальцах. Они появляются в результате изменения свойств белка под влиянием измененной концентрации и pH мочи. Различают: гиалиновые, зернистые, восковидные, а также эритроцитарные, лейкоцитарные и эпителиальные цилиндры. Наличие цилиндров в моче называется «цилиндрурия» и расценивается как признак патологии. Подробная характеристика цилиндрурии приведена в разделе «Мочевой синдром».
Бактериурия - выделение микробов с мочой в количестве более 105 в 1 мл, мочевых путей. Особое внимание обращают на присутствие грибов рода Candida, микобактерий туберкулеза.
Также обращают внимание на наличие слизи (появляется при заболеваниях мочевыводящих путей), жира (присутствует при пиелонефрите, гломерулонефрите, нефротическом синдроме).
3.1.2. КОЛИЧЕСТВЕННЫЕ МЕТОДЫ ИЗУЧЕНИЯ ОСАДКА МОЧИ
Методы количественного исследования осадка мочи могут быть использованы для распознавания скрытой лейкоцитурии или гематурии. Форменные элементы мочевого осадка подсчитывают с помощью камеры Горяева, используемой для подсчета форменных элементов крови. При этом их содержание пересчитывается либо на величину суточного диуреза - метод Каковского-Аддиса (в норме по методу Каковского-Аддиса лейкоцитов 2 000 000, эритроцитов 1 000 000); либо на минутный диурез - метод Амбурже (в норме лейкоцитов 2000, эритроцитов 1000, цилиндров не более100); либо на 1 мл мочи - метод Нечипоренко (в норме лейкоцитов 2000, эритроцитов 1000, цилиндров не более 100 в мл мочи).
3.1.3. КОНЦЕНТРАЦИОННАЯ ФУНКЦИЯ ПОЧЕК
Для оценки концентрационной функции почек используется общий анализ мочи и проба Зимницкого. Если в общем анализе мочи относительная плотность (удельный вес) составляет 1018 и выше, это означает, что концентрационная функция почек сохранена. В пробе Зимницкого в норме удельный вес мочи может колебаться от 1002 до 1028.
Колебания удельного веса мочи во всех порциях на уровне 1010-1012 называется гипостенурией.
3.1.4. АЗОТВЫДЕЛИТЕЛЬНАЯ ФУНКЦИЯ ПОЧЕК.
Азотвыделительную функцию почек оценивают по уровню креатинина в крови. Уровни остаточного азота и мочевины не отражают точно азотвыделительную функцию почек в связи с тем, что подвержены ряду экстроренальных влияний. В частности - их уровень зависит от количества белка в пище и от физической нагрузки. Поэтому по уровням мочевины и остаточного азота крови можно лишь косвенно судить о состоянии азотовыделительной функции почек.
В норме креатинин крови до 0,115 ммоль/л,
мочевина крови до 8,3 ммоль/л,
остаточный азот крови до 28 ммоль/л.
3.1.5 ПРОБА РЕБЕРГА
В пробе Реберга по клиренсу эндогенного креатинина определяется клубочковая фильтрация (в норме 80-120 мл/мин), и канальцевая реабсорбция (в норме 98-99%).
Проба основана на том, что креатинин является конечным продуктом метаболизма креатина и продуцируется мышечными клетками с относительно постоянной скоростью. Выделяется почками преимущественно вследствие клубочковой фильтрации. Концентрация его в крови не зависит от диеты и физической нагрузки. При недостаточности функции почек уровень креатинина повышается раньше, чем уровень остаточного азота. Термин «Клиренс» обозначает коэффициент очищения крови от ряда веществ, в данном случае – от эндогенного креатинина в течение одной минуты. Больной в условиях стандартного пищевого и водного режима в течение суток собирает мочу после предварительного освобождения мочевого пузыря. Измеряют количество выпитой жидкости. Через 24 часа берут 15 мл венозной крови, количество собранной мочи измеряют. Кровь и мочу исследуют на содержание креатинина.
1. Вычисляют минутный диурез (Д) по формуле в мл/мин
V мочи
2. Вычисляют концентрационный индекс креатинина (С)
С=Концентрация креатинина в моче / Концентрация креатинина в крови;
(в норме концентрация креатинина в моче составляет 4,42 - 17,6 ммоль/л, концентрация креатинина в крови 0,07 - 0,176 ммоль/л)
3.Вычисляют клубочковую фильтрацию:
F = CD (в норме 70-120 мл в мин)
4.Вычисляют канальцевую реабсорбцию (R)
(F – D) 100
F (в норме 98-99%)
Проба Реберга достоверна при минутном диурезе более 1- 1,5 мл/мин.
ГЛАВА 4
МОЧЕВОЙ СИНДРОМ
Мочевой синдром - это комплекс изменений физических, химических свойств и микроскопической характеристики осадка мочи при патологических состояниях (протеинурия, гематурия, лейкоцитурия, цилиндрурия и др.), которые могут сопровождаться клиническими симптомами заболеваний почек (отеки, гипертония, дизурия и т.д.) или существовать изолированно, без какой-либо другой почечной симптоматики.
Наличие мочевого синдрома всегда является важнейшим доказательством поражения почек.
Значительная часть заболеваний почек может длительное время иметь латентное, то есть скрытое течение и проявляться только мочевым синдромом.
Протеинурия чаще всего связана с повышенной фильтрацией плазменных белков через клубочковые капилляры. Это так называемая клубочковая (гломерулярная) протеинурия. Она наблюдается при заболеваниях почек, сопровождающихся поражением клубочкового аппарата – так называемых гломерулопатиях. К гломерулопатиям относятся гломерулонефриты, нефриты и нефропатии при системных заболеваниях соединительной ткани, сахарном диабете, амилоидозе почек, а так же поражения почек при артериальной гипертензии и гемодинамических нарушениях, сопровождающихся венозным застоем крови в почке и повышением гидродинамического давления (так называемая «застойная почка»). Преимущественно гломерулярный характер носит лихорадочная протеинурия, наблюдающаяся при острых лихорадочных состояния особенно у детей и лиц старческого возраста.
Следует иметь в виду возможность развития функциональной протеинурии. К ней относится ортостатическая протеинурия — появление белка в моче при длительном стоянии или ходьбе и быстрое исчезновение в горизонтальном положении. В юношеском возрасте может наблюдаться также идеопатическая преходящая протеинурия, обнаруживаемая у здоровых лиц при медицинском обследовании и отсутствующая при последующих исследованиях мочи. Функциональная протеинурия напряжения, выявляемая у 20 % здоровых лиц после физического перенапряжения и (или) переутомления, характеризуется наличием белка в первой собранной порции мочи и имеет тубулярный характер. Этот вид протеинурии часто наблюдается у спортсменов.
Протенурию при органических заболеваниях почек часто называют «истинная протеинурия». От функциональной она отличается тем, что сочетается с другими симптомами мочевого синдрома: гематурией, цилиндрурией, лейкоцитурией, снижением удельного веса мочи (гипоизостенурией).
Гематурия — частый, нередко первый признак болезни почек и мочевыводящих путей. Различают макро- и микрогематурию. Микрогематурия выявляется лишь при микроскопическом исследовании мочевого осадка. При обильном кровотечении моча может быть цвета алой крови. Макрогематурию следует отличать от гемоглобинурии, миоглобинурии, уропорфиринурии, меланинурии. Моча может приобретать красную окраску при приеме некоторых продуктов (свекла), лекарственных препаратов (фенолфталеин).
Гематурию принято подразделять на почечную и непочечную. Выделяют инициальную (в начале акта мочеиспускания), терминальную (в конце акта мочеиспускания) и тотальную гематурию Характер гематурии может быть уточнен с помощью трехстаканной или двухстаканной пробы. Инициальная и терминальная гематурия всегда имеет непочечное происхождение.
Инициальная гематурия свидетельствует о поражении начальной части уретры в связи с урологическим заболеванием: опухолью, язвенно-воспалительными процессами, травмой. Терминальная гематурия свидетельствует о воспалении или опухоли предстательной железы, пришеечной части мочевого пузыря или внутреннего отверстия уретры.
Тотальная гематурия встречается при различных заболеваниях почек, почечных лоханок, мочеточников, мочевого пузыря, т.е. может быть как почечной, так и непочечной. Поэтому при обнаружении гематурии следует исключить урологические заболевания — мочекаменную болезнь, опухоли, туберкулез почки. Большое значение для выявления урологической патологии имеет инструментальное и рентгенорадиологическое обследование: цистоскопия с катетеризацией мочеточников и раздельным взятием мочи, ультразвуковое исследование почек, экскреторная уровня, при необходимости - ретроградная пиелография, компьютерная томография, селективная ангиография.
Почечная гематурия в свою очередь подразделяется на гломерулярную и негломерулярную. Гломерулярная почечная гематурия, как правило, стойкая двусторонняя, чаще сочетается с протеинурией, цилиндрурией, лейкоцитурией.