ГОСУДАРСТВЕННОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ
ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ
«БАШКИРСКИЙ ГОСУДАРСТВЕННЫЙ
МЕДИЦИНСКИЙ УНИВЕРСИТЕТ РОСЗДРАВА»
ХИРУРГИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ
ХИРУРГИЯ МОЗГОВОГО ОТДЕЛА ГОЛОВЫ,
ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
Учебно-методическое пособие для студентов, обучающихся
по специальности 060101 – ЛЕЧЕБНОЕ ДЕЛО
Уфа - 2009
УДК 616.831 - 089
ББК 54.5
Х-50
Хирургическая анатомия и оперативная хирургия мозгового отдела головы, позвоночника и спинного мозга: Учебно-методическое пособие для студентов, обучающихся по специальности 060101 - Лечебное дело / Составители: Юлдашев М.Т., Гумерова Г.Т., Хидиятов И.И. - Уфа: Изд-во ГОУ ВПО «Башгосмедуниверситет Росздрава», 2004. - 63 с: ил. 21.
Учебно-методическое пособие «Хирургическая анатомия и оперативная хирургия мозгового отдела головы, позвоночника и спинного мозга» подготовлено в соответствии с типовой учебной программой по дисциплине «Оперативная хирургия и хирургическая анатомия» (М., 1995 г.), на основании рабочей программы (2002г) и в соответствии с требованиями Государственного образовательного стандарта высшего профессионального образования по специальности 060101 - Лечебное дело.
Учебно-методическое пособие предназначено для самостоятельной (внеаудиторной) работы по оперативной хирургии и хирургической анатомии студентов по специальности 060101 - Лечебное дело. В нем детально излагаются основные вопросы хирургической анатомии и оперативной хирургии мозгового отдела головы и спинного мозга, содержатся контрольные вопросы, тестовые задания для проверки исходного и итогового уровня знаний.
Рекомендовано в печать по решению Учебно-методического объединения по медицинскому и фармацевтическому образованию вузов России.
Рецензенты:
| Воробьев А.А.
| Зав.кафедрой оперативной хирургии и топографической анатомии Волгоградского медицинского университета д.м.н., профессор
|
| Каган И.И
| Зав.кафедрой оперативной хирургии и клинической анатомии им. С.С. Михайлова ГОУ ВПО «Оренбургская медицинская академия» д.м.н., профессор
|
| Намоконов Е.В.
| Зав. кафедрой оперативной хирургии и клинической анатомии Читинской государственной медицинской академии МЗ РФ д.м.н., профессор
|
 © ГОУ ВПО «Башкирский государственный
© ГОУ ВПО «Башкирский государственный
медицинский университет Росздрава», 2009
ОГЛАВЛЕНИЕ
Введение……………………………………………………………………………….4
1. Актуальность темы………………………………………………………………..5
2. Учебные цели………………………………………………………………………5
3. Материалы для самоподготовки
3.1.Мозговой отдел головы………………………………………………………..7
3.1.1. Хирургическая анатомия мозгового отдела головы……………………….7
Свод черепа……………………………………………………………………..7
Лобно-теменно-затылочная область………………………………………..7
Височная область…………………………………………………………..10
Область сосцевидного отростка…………………………………………...12
Основание черепа……………………………………………………………...15
Внутреннее основание…………………………………………………….15
Наружное основание………………………………………………………18
3.1.2.Оперативная хирургия мозгового отдела головы…………………………20
Декомпрессионная трепанация черепа…………………………………..22
Костно-пластическая трепанация черепа………………………………..23
3.2. Позвоночник и спинной мозг……………………………………………….25
3.2.1.Хирургическая анатомия позвоночника и спинного мозга………………25
3.2.2.Оперативная хирургия позвоночника и спинного мозга…………………43
Оперативное лечение при сдавлении спинного мозга…………………….43
Оперативное лечение грыж межпозвоночного диска……………………..45
Люмбальная пункция………………………………………………………47
Спинно-мозговая анестезия………………………………………………..48
Эпидуральная анестезия…………………………………………………...48
Каудальная анестезия………………………………………………………48
4. Задания для самоконтроля
4.1. Мозговой отдел головы……………………………………………………...49
4.2.Позвоночник и спинной мозг……………………………………………...…56
5. Список литературы……………………………………………………………….62
ВВЕДЕНИЕ
Учебно-методическое пособие «Хирургическая анатомия и оперативная хирургия мозгового отдела головы, позвоночника и спинного мозга» предназначено для самостоятельной (внеаудиторной) работы студентов лечебного факультета по дисциплине хирургическая анатомия и оперативная хирургия.
Предлагаемое учебно-методическое пособие содержит краткое изложение хирургической анатомии мозгового отдела головы, позвоночника и спинного мозга, топографию, кровоснабжение, иннервацию и оперативные вмешательства.
Для самоконтроля представлены соответствующие тестовые вопросы для проверки исходных знаний и итогового контроля, наборы задач с вопросами к ним.
Изложенный материал обосновывает особенности течения гнойных процессов в области мозгового отдела головы и позвоночника, локализацию гематом при травмах и пути их распространения, а также принципы хирургического лечения, связанные с топографией области.
Предлагаемая литература представлена в объеме, необходимом для освоения темы “Хрургическая анатомия и оперативная хирургия мозгового отдела головы, позвоночника и спинного мозга” студентами лечебного факультета по дисциплине хирургическая анатомия и оперативная хирургия, а также она может быть использована врачами – интернами, клиническими ординаторами и курсантами ИПО, чтобы восстановить в памяти необходимые знания.
Список предлагаемой литературы в конце пособия позволит более углубленно изучить данную тему.
1. Тема и ее актуальность. Актуальность данной темы определяется необходимостью знаний топографической анатомии мозгового отдела головы, позвоночника и спинного мозга во многих отраслях практической медицины (общей хирургии, педиатрии, травматологии, неврологии, нейрохирургии, отоларингологии, офтальмологии, челюстно-лицевой и пластической хирургии).
Воспалительные заболевания мозгового отдела головы и спинного мозга сохраняют свою тенденцию к росту и сопровождаются осложнениями, которые нередко ведут к инвалидизации.
Возросло число травматических повреждений и врожденных пороков в связи с прогрессирующим развитием современных технологий и транспортных средств. Открытые и закрытые повреждения позвоночника и спинного мозга в мирное время составляют 1,5-4% от общего числа всех травм. Приобретенные и врожденные дефекты позвоночника составляет 3%.
С каждым годом увеличивается число больных с заболеваниями позвоночника, у которых имеются показания к оперативному лечению. Остеохондроз, осложненный межпозвоночной грыжей, в 15 % случаях требует оперативного лечения.
Знание анатомо-хирургических особенностей покровов свода черепа, особенностей формирования гематом покровов черепа и внутричерепных гематом при травмах, а также сообщений полости черепа с лицевым отделом головы, спинно-мозговым каналом позволит правильно и своевременно поставить диагноз и выбрать тактику ведения.
Поэтому представляется важным изучение студентами особенностей хирургической анатомии и техники оперативных вмешательств мозгового отдела головы, позвоночника и спинного мозга.
2. Учебные цели:
В результате разбора материала студент должен уметь:
· на фиксированном трупе показать проекцию сосудов мозгового отдела головы (схема Кренлейна – Брюсовой)
· производить первичную хирургическую обработку ран свода черепа
· производить декомпрессионную трепанацию черепа
· производить трепанацию треугольника Шипо
· производить спинно-мозговую и эпидуральную анестезии
· производить люмбальную пункцию
· различать позвонки различных отделов
· показать оболочки спинного мозга
· показать спинно-мозговой сегмент
· провести первичную хирургическую обработку ран позвоночника
· провести ламинэктомию
· провести ушивание твердой мозговой оболочки
Для формирования умений студент должен знать:
· границы изучаемых областей, наружные ориентиры
· послойную топографию мягких тканей лобно-теменно-затылочной, височной области и их отличительные особенности
· знать проекцию сосудов мозгового отдела головы (схема Кренлейна – Брюсовой)
· характеристику клетчаточных пространств
· особенности кровоснабжения и иннервации
· особенности венозного оттока
· особенности лимфооттока
· характеристику оболочек и межоболочечных пространств головного мозга
· принципы первичной хирургической обработки непроникающих и проникающих ран свода черепа, способы остановки кровотечений
· треугольник Шипо, границы, осложнения трепанации
· топографию среднего уха
· пути распространения гнойно-воспалительных процессов
· строение позвоночника и позвонков
· связочный аппарат позвоночника
· возрастные изменения в позвонках
· кровоснабжение и иннервацию позвоночника
· аномалии позвоночника и позвонков
· строение спинного мозга
· иметь понятие о спинно-мозговом сегменте
· оболочки спинного мозга
· кровоснабжение спинного мозга
· операции на позвоночнике:
- при аномалиях развития (Spina bifidi (расщелина в дужках позвонков), спондилолизе, спондилолистезе, клиновидных позвонках);
- при травмах (компрессионно-оскольчатых переломах тел позвонков);
- остеохондрозах
3. Материалы для самоподготовки по освоению данной темы
Мозговой отдел головы
3.1.1 Хирургическая анатомия мозгового отдела головы.
В мозговом отделе головы выделяют свод и основание.
На своде выделяю области:
- лобно-теменно-затылочную
- височную
- область сосцевидного отростка.
Области имеют ряд сходств и свои особенности.
18 17 16 15
Рис.1. Слои свода черепа на фронтальном разрезе, проведенном через лобно-теменно-затылочную область:
1 - кожа; 2 - подкожная клетчатка; 3 - сухожильный шлем; 4 — диплоэтическая вена; 5 - подапоневротическая клетчатка; 6 - надкостница; 7 - поднадкостничная клетчатка; 8 - пахионовы грануляции; 9 - кровь, скопившаяся в экстрадуральном пространстве вследствие повреждения средней артерии твердой мозговой оболочки (10); 11 - твердая мозговая оболочка; 12 - паутинная оболочка; 13 – спинно-мозговая жидкость в подпаутинном пространстве; 14 - мягкая мозговая оболочка; 15 - кора больших полушарий мозга; 16 - серповидный отросток твердой мозговой оболочки; 17 - верхняя сагиттальная пазуха твердой мозговой оболочки; 18 - мозговые вены;
19 - артерия и вена твердой мозговой оболочки; 20 - экстрадуральное пространство; 21 - стекловидная (внутренняя) пластинка теменной кости; 22 - губчатое вещество; 23 - наружная пластинка той же кости; 24 - венозный вьшускник; 25 - подкожные сосуды; 26 – соединительно-тканные перемычки, связывающие кожу с сухожильным шлемом.
Особенности покровов черепа:
1. Наличие 3 слоев клетчатки:
- подкожной
- подпапоневротической
- поднадкостничной.
В этих слоях могут локализоваться гнойно-воспалительные процессы. Абсцессы и гематомы подкожной клетчатки занимают ограниченное пространство, подапоневротичсской клетчатки имеют разлитой характер. Гнойники же поднадкостничиой клетчатки располагаются в пределах той или иной кости, так как в области швов надкостница срастается с костью и препятствует распространению процесса за пределы кости. Благодаря подапоневротической клетчатке мягкие ткани рыхло соединяются с костями черепа. Поэтому при травмах они могут быть легко оторваны от кости с образованием скальпированной раны. Скальпы рекомендуется, после соответствующей обработки, пришить. При своевременно оказанной помощи они хорошо приживаются. Эго связано с хорошим кровоснабжением покровов черепа.
2. При ранениях сосуды не спадаются, благодаря наличию фиброзных перемычек с окружающими тканями. В результате этих особенностей даже небольшие раны покровов черепа дают сильное кровотечение. Обильное кровоснабжение покровов способствует хорошему и быстрому заживлению, в большинстве случаев первичным натяжением. Особенности сосудов покровов черепа необходимо учитывать при операциях на черепе. Для предварительной остановки кровотечения на мягкие ткани накладывается обкалывающий шов.
3. Сосуды и нервы покровов черепа идут в радиальном направлении кверху, поэтому разрезы на черепе рекомендуется делать также и в радиальном направлении.
4. Вены располагаются внутри яруса:
а - вены мягких покровов
б – вены диплоэ
в - внутричерепные вены-синусы.
Вены мягких покровов черепа через выпускники – эмиссарии сообщаются с венами диплоэ и венозными синусами. При наличии воспалительного процесса в тканях возможен переход инфекции через эмиссарии и синусы. Наиболее постоянными являются теменные и височные эмиссарии.
Височная область.
В височной области следует обратить внимание на клетчаточные пространства, в которых могут локализоваться гнойно-воспалительные процессы. Кроме подкожной клетчатки в этой области имеется межапоневротическая клетчатка, расположенная между двумя листками височной фасции, которые расходятся вблизи скуловой дуги. Между глубоким листком и височной мышцей располагается третий слой клетчатки - подапоневротический, который кпереди переходит в жировое скопление щеки - клетчатку Биша. В подапоневротической клетчатке располагаются глубокая височная артерия, вена, нерв. Книзу височная ямка продолжается в подвисочную ямку, а затем переходит в крылонебную ямку.
Кверху височная ямка через нижнеглазничную щель сообщается с полостью глазниц. В результате гнойники из височной области могут распространяться в щечную, подвисочную области, в полость глазниц и в глубокие отделы лица.
На внутренней поверхности истонченных костей (чешуя височной кости и большое крыло клиновидной кости) разветвляется a.meningea media. Нередко повреждение этой артерии служит причиной внутричерепных кровоизлияний с образованием эпи- и субдуральных гематом. Проекция борозд и артерии можно рассмотреть на черепно-мозговой топографии.
Рис. 4. Положение внутреннего и среднего уха на
фронтальном разрезе головы:
1 - слуховые косточки (молоточек, наковальня и стремя); 2 - латеральный (горизонтальный) полукружный канал; 3 - задний (нижний) полукружный канал; 4 - верхний (передний) полукружный канал; 5 - преддверие и овальное окно; 6 - лицевой нерв и ветви слухового нерва (нерв преддверия и нерв улитки); 7 - костная и хрящевая стенки слуховой (евстахиевой) трубы; 8 - глоточное отверстие слуховой трубы; 9 - улитка и круглое окно; 10 - внутренняя сонная артерия; 11 - барабанная перепонка и барабанная полость; 12 - хрящ наружного слухового прохода; 13 - околоушная железа; 14 - наружныйслуховой проход.
Основание черепа.
Различают внутреннее и наружное основание черепа.
Рис. 9 Тампонада поврежденного синуса марлей.
Кровотечение из вен эмиссариев останавливают втиранием восковой пасты в костное отверстие, для обнаружения которого следует отслоить надкостницу. Для остановки кровотечения из сосудов оболочек перевязывают на протяжении или клипируют. Кровотечение из мозговых сосудов останавливают гемостатической губкой.
Ушивание операционной раны производят послойно, чтобы восстановить герметичность субарахноидального пространства, твердую мозговую оболочку тщательно зашивают узловыми шелковыми швами.
При дефектах твердую мозговую оболочку заменяют свободным лоскутом апоневроза или поверхностным листком твердой мозговой оболочки. Костный лоскут укладывают на место. В случае отсроченной укладки костная ткань хранится в растворе формалина.
Позвоночник и спинной мозг.
3.2.1 Хирургическая анатомия позвоночника и спинного мозга.
Позвоночник (соlumna vertebralis) имеет сложное анатомо-функциональное образование, состоящее из 33-34 позвонков. В нем выделяют 7 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 4-5 копчиковых позвонков (рис.10).
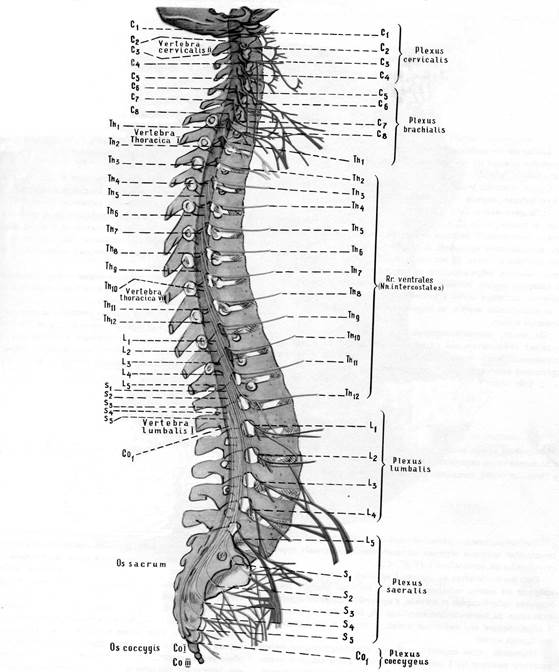
Рис. 10. Проекция спинно-мозговых корешков и нервов на
позвоночный столб (схема).
Развитие позвоночника у женщин продолжается до 16 лет, у мужчин до 18 лет. Окончательное формирование завершается к 21-23 годам у женщин и к 23-25 годам у мужчин. Общая длина составляет около 40% длины тела.
Функция позвоночника многосторонняя.
- является опорой для тела,
- является составной частью грудной полости, живота и таза
- участвует в движениях головы и туловища
-образует вместилище для спинного мозга, способствует нормальному его функционированию и защищает.
У новорожденных детей позвоночник не имеет выраженных физиологических изгибов. В процессе роста и возрастания нагрузок появляются физиологические изгибы в сагиттальной плоскости, которые позволяют амортизировать вертикальные нагрузки.
Позвоночный столб имеет четыре изгиба:
1.Верхний (шейный лордоз) изгиб обращен выпуклостью вперед, вершина выпуклости на уровне тел V и VI шейных позвонков. Шейный лордоз появляется в возрасте 3-х месяцев. Его появление связано с приподниманием ребенком головы.
2. Грудной изгиб выпуклостью обращен назад (грудной кифоз). Наибольшая выпуклость находится на VI и VII грудных позвонках. Формируется изгиб на 6-7-м месяце, когда ребенок начинает садиться.
3. Поясничный лордоз образован нижними грудными, и всеми поясничными позвонками, наиболее выступает тело IV поясничного позвонка.
4. Крестцовый кифоз образуется на границе между V поясничным и I крестцовым позвонками.
Поясничный лордоз и крестцовый кифоз формируются к 12 месяцам, когда ребенок начинает ходить.
Большинство позвонков имеет типичное строение они состоят из тела, ножек, дуг, парных поперечных и верхних, нижних суставных отростков и непарного остистого отростка. Между суставными отростками расположены верхние и нижние позвоночные вырезки, образующие межпозвоночные отверстия, через которые выходят спинно-мозговые нервы. Тела позвонков состоят из губчатого вещества.
От осевого позвонка (С2) до первого крестцового позвонки соединены межпозвоночными дисками, дугоотростчатыми суставами и связками.
Тела соседних позвонков соединены межпозвоночными дисками. Крестцовые и копчиковые позвонки сросщены между собой (синостозы). Соединение тела V крестцового позвонка с копчиком происходит посредством крестцово-копчикового сустава. Диски состоят из фиброзного кольца, верхних и нижних гиалиновых пластинок и центрально расположенного студенистого ядра.
В центре ядра находится небольшая полость. Студенистое ядро выполняет функцию амортизатора. Высокое осмотическое давление в ядре способствует удержанию в нем жидкости и поддержанию необходимого объема. С возрастом содержание жидкости уменьшается (в 12-18-летнем возрасте ядро на 88% состоит из жидкости, а в 70 лет - на - 70%). У взрослого человека межпозвоночные диски составляют 20-25% длины позвоночного столба.
Дегенерация диска сопровождается потерей жидкости из ядра, что приводит к уменьшению размеров межпозвоночного диска и вследствие этого уменьшению межпозвоночных отверстий, формированием межпозвоночных грыж и сдавлением спинномозговых нервов фрагментами разрушенного диска(Рис.11).

Рис. 11. Формирование межпозвоночных грыж.
Вокруг диска в виде лимба располагается шарпеевская связка, богатая камбиальными клетками.
Суставные поверхности дугоотростчатых суставов позвоночника покрыты суставными хрящами, по краю которых прикрепляется суставная капсула. В полости сустав имеются синовиальные ворсины, содержащие болевые рецепторы. При их ущемлении возникают боли. При остеохондрозе в результате дистрофических процессов в межпозвоночном диске происходит их ущемление, что вызывает локальные боли.
В фиксации тел позвонков принимают участие передняя и задняя продольные связки. Передняя продольная связка тянется от большого затылочного отверстия до копчиковых позвонков. Эта связка рыхло связана с фиброзными кольцами и прочно прикрепляется к телам позвонков. Связка ограничивает разгибание позвоночника. Вследствие такого прикрепления при компрессионо - оскольчатых переломах происходит реклинации позвонков с вправлением костных осколков. Задняя продольная связка также начинается от затылочной кости и доходит до крестцового канала, но в отличие от передней продольной связки не прикрепляется к телам позвонков, а прочно срастается с дисками. Такое сращение при остеохондрозе уменьшает пролабирование фрагментов диска в позвоночный канал. Только в 5 % случаев при остеохондрозе встречаются центральные спинно-мозговые грыжи. В большинстве случаев боковые или заднебоковые.
В соединении соседних позвонков принимает участие дугоотростчатые суставы. Дуги соседних позвонков соединены желтыми связками, сзади ограничивающими межпозвоночные отверстия. Остистые отростки соседних позвонков связаны межостистыми и надостистыми связками. Между поперечными отростками натянуты межпоперечные связки, ограничивающие отведение позвоночника.
Мышцы спины участвуют в сгибании, разгибании и вращении позвоночника. При их одностороннем сокращении происходит отведение головы и шеи, при двустороннем – разгибание головы и шеи. Мышца, выпрямляющая позвоночник самая мощная, она начинается от задней части подвздошного гребня, дорсальной поверхности крестца и нижних поясничных отростков. При одностороннем сокращении мышцы происходит отведение позвоночника, при двустороннем сокращении – разгибание позвоночника.
Под мышцей разгибающий позвоночник расположена поперечно-остистая мышца. При одностороннем сокращении мышцы происходит ротация шеи и туловища в противоположную сторону, при двустороннем сокращении – разгибание позвоночника. Межпоперечные мышцы наклоняют позвоночник в свою сторону. Межостистые разгибают позвоночник.
Кровоснабжение шейных позвонков осуществляется ветвями позвоночных артерий, восходящей и глубокой шейной артерий. Грудные позвонки кровоснабжают наивысшая межреберная артерия и 10 задних межреберных артерий. Поясничные и крестцовые отделы позвоночника кровоснабжаются поясничными, медиальными и латеральными крестцовыми артериями. Венозный отток происходит по одноименным венам в передние и задние внутрипозвоночные венозные сплетения. Лимфатические сосуды впадают в узлы, лежащие на передней поверхности позвоночника и крестца. Иннервацию тел позвонков осуществляют задние ветви спинно-мозговых нервов.
Спинной мозг - расположен внутри позвоночного канала. Начинается на уровне большого затылочного отверстия и заканчивается на уровне 1 или 2 поясничного позвонка. Продолжением спинного мозга является мозговой конус (конский хвост) и терминальная нить.
Выделяют 4 части спинного мозга: шейную (С1-8), грудную (Т1-12), поясничную (Л1-5), крестцовую (1-5). В Верхних и средних шейных отделах (С1- 4) номер сегмента соответствует номеру позвонка, в нижнее шейных и верхнее грудных отделах (С4-Т3) - разница на 1 в пользу сегмента, в средне грудных (Т4-8) разница на - 2, в нижнее грудных (Т8-12) разница на - 3, позвонку L1 соответствуют сегменты L4-S5. Спиной мозг образует два утолщения: шейное (C5-T1) и пояснично-крестцовое (L1-S2).
На передней поверхности спинного мозга расположена передняя срединная щель, сзади находится задняя срединная борозда. Впереди залегает передний канатик, сбоку – боковой канатик, сзади - задний канатик Канатики отделены друг от друга бороздами: переднелатеральной и заднелатеральной, а также передней и задней срединными щелями.
Спинной мозг состоит из серого и белого вещества.
Серое вещество располагается в центре в виде буквы Н. В центре серого вещества проходит центральный канал, вверху сообщающийся с 1У желудочком, внизу переходящий в конечный желудочек. Белое вещество содержит пучки проводящих путей В передних канатиках располагаются нисходящие пути, в боковом - восходящие и нисходящие, в заднем – восходящие.
Передний канатик содержит нисходяще пути:
1.передний корково-спиномозговой (пирамидный)
2.покрышечно-спиномозговой
3.преддверно-спиномозговой
4.ретикулярно-спиномозговой
В боковом канатике проходят как восходящие, так и нисходящие пути:
1)задний спино-мозжечковый
2)передний спино-мозжечковый
3)спино-покрышечный
4)латеральный спиноталамический
5)передний спиноталамический
6)латеральный корково-спиномозговой
7)красноядерно-спиномозговой
8)оливоспиномозговой
Задний канатик содержит: медиально расположенный - тонкий пучок
латерально расположенный - клиновидный пучок
Рис.13 Артериальное кровоснабжение спинного мозга.
Оболочки спинного мозга
Мягкая оболочка плотно прикрывает вещество мозга, содержит много сосудов.
Паутинная оболочка тонкая.
Твердая оболочка - представляет собой плотную соединительную ткань.
Между оболочками имеются пространства:
- Эпидуральное пространство содержит венозные сплетения.
- Субдуральное пространство - щелевидное пространство между твердой и мягкой оболочками
- Подпаутинное пространство - между паутинной и мягкой оболочками, заполнено спинно-мозговой жидкостью.
Спондилолиз
В основе этой патологии лежит расщелина в участке межсуставной дужки позвонка в области его перешейка. В 65% случаев спондилолиз осложняется спондилолистезом. (рис.15). Клещевое сдавление межсуставной части дуги позвонка выше- и нижележащими суставными отростками (слева) и формирование спондилолистеза из-за устранения сдерживающего эффекта межпозвоночного сустава

Рис.15. Спондилолиз и спондилолистез.
При спондилолистезе происходит соскальзывание позвоночника относительно нижележащих позвонков. Наиболее часто соскальзывание происходит на уровне L 5 по отношению к S 1. Степени спондилолистеза: 1 ст.- смещение позвоночника на ¼ тела поясничного позвонка; 2 ст.- смещение на 1/2; 3 ст.- на 3/4; при 4 ст. происходит полное смещение позвоночника кпереди относительно крестца с развитием грубых неврологических расстройств.
Расщелины позвонков бывают от борозды до полной щели. Чаще встречается в крестцовом, реже в грудном и шейном отделах.
Врожденная расщелина позвоночника (Spina bifida). Выделяют spina bifide anterior - расщелина в теле позвонка (встречается редко) и posterior - расщелина в области остистых отростков или его дужек.
Данная патология встречается у 0,1%-0,3% новорожденных, редко в шейных и грудных отделах позвоночника и чаще в поясничном и крестцовом отделах позвоночника (L4-5 – S1-2), так как эти отелы замыкаются в последнюю очередь.
Встречается в виде скрытого незаращения (spina bifide typica), при котором отсутствуют выпячивания элементов спинного мозга и может протекать без клинических проявлений.
В ряде случаев может проявляться болями в нижних конечностях, быстрой утомляемостью, судоргами, импотенцией, нейродистрофией, недержанием мочи и др. У новорожденных с опухолевидным образованием диаметром 10-15 см в пояснично-крестцовой области (иногда в грудных или шейных отделах) наблюдаются паралич нижних конечностей, а также расстройство тазовых органов (недержание каловых масс. мочи и др.) Прогноз при этих грыжах тяжелый. При клинических проявлениях проводится оперативное лечение. У детей в 6 месячном возрасте.
Открытое незаращение (spina bifide occulta) с выпячиванием в виде грыж оболочек спинного мозга. Величина дефекта колеблется от узкой щели до полного отсутствия всей дужки. В зависимости от содержимого грыжевого мешка выделяют несколько форм врожденных спинно-мозговых грыж (рис.16). 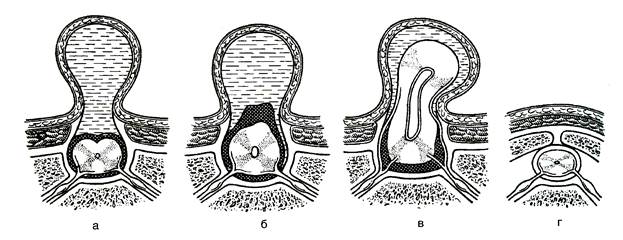
Рис.16. Формы спинно-мозговых грыж:
а – менингоцеле; б – миеломенингоцеле; в – миелоцистоцеле;
г – скрытая расщелина позвоночника.
Миелоцеле (рахишизис) - открытая форма грыжи. При этой форме наблюдается полное расщепление позвоночника, оболочек и спинного мозга. Новорожденные с этой формой порока нежизнеспособны.
Менингоцеле. П ри этой форме грыжи через дефект происходит выпячивание оболочек спинного мозга. Содержимое грыжевого мешка – спинномозговая жидкость. Неврологические расстройства отсутствуют.
Менингорадикулоцеле. При этой форме грыжи кроме оболочек в грыжевой мешок вовлекаются корешки спинного мозга, которые часто сращены с грыжевым мешком. Неврологические симптомы могут отсутствовать или слабо выражены.
Миеломенингоцеле. При этой форме в грыжевой мешок выпячиваются оболочки и спинной мозг. Часто серое и белое вещество спинного мозга бывает сформировано неправильно. Наблюдаются уменьшение количества нервных клеток, глиоз, дегенеративные изменения нервных клеток. Почти у всех детей наблюдаются неврологические расстройства.
Миелоцистоцеле -редкая форма грыжи. Может встречаться в шейных, грудных и грудопоясничных отделах. При этой форме грыжи в грыжевой мешок входит спинной мозг с резко расширенным центральным каналом, заполненным ликвором. Часто встречается гидроцефалия. При этой форме наблюдаются тяжелые неврологические расстройства с нарушением тазовых органов и парезом нижних конечностей.
Рис.18. Синдром поражения спинного мозга при закупорке дополнительной передней радикуломедулярной артерии.
1 – запустевшая часть артерии; 2 - место закупорки
При подозрении на сдавление спинного мозга костными отломками, грыжей, гематомой производят люмбальную пункцию. Кровь в ликворе свидетельствует о субарахноидальном кровоизлиянии.
При сдавлении спинного мозга требуется неотложное хирургическое лечение - устранение компрессии спинного мозга и кровоснабжающих его сосудов.
Боковой.
Задний доступ – ламинэктомия.
Этапы ламинэктомии:
1 - Разрез кожи параллельно остистой линии, отступив от нее вправо или влево на 1см.
2 - Разрез апоневроза и поднадкостничное отделение мышц от остистых отростков и дуг позвонков.
3 - Резекция 3-4 остистых отростков и дуг позвонков от средней линии до суставных отростков (гемиляминэктомия). Кровотечение из кости останавливают с помощью втирания горячего воска.
4 - Разрез твердой мозговой оболочки. Интрадурально осуществляют доступ к передней стенке позвоночного канала, костным отломкам, образующим клин Урбана, или межпозвоночному диску для его удаления. При клине Урбана проводят резекцию тела позвонков с последующим спондилодезом.
После окончания операции послойно восстанавливают мягкие ткани. В остром периоде на твердую мозговую оболочку не накладывают швы.
Стабилизацию позвоночника осуществляют с помощью переднего или заднего спондилодеза.Передний - межтеловый спондилодез (корпородез) достигается установкой трансплантанта в костный дефект между телами позвонков (рис.19). При удалении только межпозвоночного диска производят расклинивающий корпородез. Заколачивают компактный костный трансплантат между телами позвонков.
Для заднего спондилодеза применяют:
- металлические пластины типа Меринга-Уиллимса, которыми скрепляют
- остистые отростки выше- и нижележащих позвонков;
- акриловые цилиндры, помещаемые между остистыми позвонками;
- костные аутотрансплантанты, которые укладывают на дужки по обеим сторонам от остистых отростков и фиксируют;
- транспуденкулярную фиксацию.

Рис.19. Передний спондилодез поясничного отдела позвоночника
по Чаклину:
а – проекционная линия разреза кожи; б – обнажение поясничного отдела позвоночника; в – схема операции; 1 – большая поясничная мышца; 2 – симпатический ствол; 3 – мочеточник; 4 – общие подвздошные артерия и вена; 5 – межпозвоночный диск.
Оперативное лечение спондилолистеза з аключается в стабилизации и дальнейшем предупреждении соскальзывания позвоночника. Для этих целей проводят переднюю или заднюю фиксации (спондилодез).
Передний спондилодез поясничного отдела позвоночника по Чаклину. При этой операции хирургический доступ проводят в левой подвздошной области, на 4-5 см латеральнее симфиза до передней подмышечной линии. Внебрюшинно подходят к позвоночнику. Необходимо соблюдать осторожность во избежание повреждения аорты, подвздошных артерий и вен, мочеточников. После резекции межпозвоночного диска дефект заполняют аутотрансплантантом, который препятствует дальнейшему смещению позвоночника. При 4 стадии спондилолистеза наиболее часто применяется оперативное лечение по Кохеру. Хирургический доступ к позвоночнику проводят в левой подвздошной области. Удаляют межпозвоночный диск и скелетируют передние поверхности S1. При помощи долота создают ямку глубиной 4см на теле S1 и формируют желоб в переднем отделе тела L5. В ямку и желоб вбивают костный аутотрансплантат, взятый из гребня подвздошной кости.
Спинномозговая анестезия
При этом виде обезболивания анестетик вводится в субарахноидальное пространство. Анестетик связывается с нервными корешками и приводит к анестезии всей части тела, располагающейся ниже места пункции (в основном при операциях на нижней конечности и органах расположенных ниже диафрагмы). Пункцию проводят не выше уровня Т12. Пункция выше этого уровня представляет опасность, так как может нарушить деятельность сосудодвигательного и дыхательного центров. Даже при более низком уровне анестезии наблюдается снижение артериального давления. Также может осложниться головными болями, нарушением мочеиспускания, явлениями менингизма. При ранении нервных корешков – травматическим радикулитом
Эпидуральная анестезия
Показана при операциях на нижних отделах органов брюшной полости, урологических операциях, проктологических, операциях на нижних конечностях. Анестетик вводится в эпидуральное пространство, которое не сообщается ни со спинным мозгом, ни с головным. При этом анестетик блокирует корешки спинно-мозговых нервов, а также через межпозвоночные отверстия выключает симпатическую иннервацию. Как правило, блокируется значительная зона, так как анестетик, распространяясь в различных направлениях блокирует 5-8 сегментов. Выполняют блокаду в положении больного на боку с приведенными к животу ногами. Глубина укола иглы составляет 2-2,5 см. При правильном попадании из иглы не должен вытекать анестетик. Вводят 2-3 мл анестетика. Преимущество этого вида анестезии – строго сегментарная анестезия (например при операции по поводу аппендицита проводят анестезию на уровне Т12). Возможные осложнения - снижение АД, коллапс, нарушение дыхания, и



 © ГОУ ВПО «Башкирский государственный
© ГОУ ВПО «Башкирский государственный






