

Состав сооружений: решетки и песколовки: Решетки – это первое устройство в схеме очистных сооружений. Они представляют...

История создания датчика движения: Первый прибор для обнаружения движения был изобретен немецким физиком Генрихом Герцем...

Состав сооружений: решетки и песколовки: Решетки – это первое устройство в схеме очистных сооружений. Они представляют...

История создания датчика движения: Первый прибор для обнаружения движения был изобретен немецким физиком Генрихом Герцем...
Топ:
Марксистская теория происхождения государства: По мнению Маркса и Энгельса, в основе развития общества, происходящих в нем изменений лежит...
Оценка эффективности инструментов коммуникационной политики: Внешние коммуникации - обмен информацией между организацией и её внешней средой...
Основы обеспечения единства измерений: Обеспечение единства измерений - деятельность метрологических служб, направленная на достижение...
Интересное:
Берегоукрепление оползневых склонов: На прибрежных склонах основной причиной развития оползневых процессов является подмыв водами рек естественных склонов...
Средства для ингаляционного наркоза: Наркоз наступает в результате вдыхания (ингаляции) средств, которое осуществляют или с помощью маски...
Лечение прогрессирующих форм рака: Одним из наиболее важных достижений экспериментальной химиотерапии опухолей, начатой в 60-х и реализованной в 70-х годах, является...
Дисциплины:
|
из
5.00
|
Заказать работу |
|
|
|
|
Непреднамеренная эндобронхиальная интубация ведет к однолегочной вентиляции с большим шунтом, гипоксемии, снижению потребления ингаляционных анестетиков и коллапсу противоположного легкого. Чаще имеет место интубация правого основного бронха. Вероятность этого осложнения снижается при обрезании трубки перед интубацией до соответствующей длины и подтверждении положения трубки при аускультации после интубации и ре-позиционирования.
Интубация пищевода
Нераспознанная интубация пищевода является важной и предотврати-мой причиной анестезиологической летальности. Прямое визуальное наблюдение за прохождением интубационной трубки в гортань кпереди от черпаловидных хрящей подтверждает правильность ее положения, однако смещение может произойти позднее. При невозможности визуального контроля необходим активный поиск доказательств правильного положения трубки. Аускультация дыхательных шумов и наблюдение за движением грудной или передней брюшной стенки являются обманчивыми индикаторами нахождения трубки в трахее. Более того, пре-оксигенация задерживает начало артериальной десатурации после интубации пищевода; таким образом, ни клинические признаки, ни пульс-оксиметрия не могут надежно подтвердить трахеальное расположение трубки. Постоянная и нормальная кривая выдыхаемой двуокиси углерода подтверждает трахеальное положение трубки, поэтому раннее применение капнографии после интубации настоятельно рекомендуется.
Механические устройства типа пищеводного детектора Вм (Wee) также могут надежно использоваться для подтверждения правильного положения трубки в трахее. В этих устройствах используется большой шприц или резиновая груша-эвакуатор для аспирации воздуха из трахеальной трубки после интубации и перед началом вентиляции. Свободная аспирация воздуха указывает на нахождение трубки в трахее, так как хрящевые кольца трахеи поддерживают ее структуру, в отличие от пищевода, стенки которого спадаются, препятствуя аспирации. Применение одноразовых химических индикаторов для обнаружения двуокиси углерода в выдыхаемом воздухе или транстрахеальная иллюминация через трахеальную трубку со специальным проводником источника света являются альтернативными методами подтверждения трахеальной интубации. Использование фибробронхоскопии для прямой визуализации трахеи и бронхов через трахеальную трубку позволяет поставить точный диагноз, однако в большинстве клинических ситуаций это практически не реализуемо. В случае сомнений относительно положения трубки или при возникновении гипоксемии извлечение трахеальной трубки и вентиляция через маску могут быть жизнеспасающими.
|
|
Трудная интубация
По имеющимся данным, одна трудная интубация приходится на каждые 65 пациентов. В клинической практике большинство случаев трудной интубации связано с ларингоскопией. Плохое ведение трудной интубации является существенной причиной анестезиологической летальности и осложнений. Последствия трудной интубации включают травму дыхательных путей и зубов, легочную аспирацию и гипоксемию.
Таблица 2.9. Причины трудной интубации
Анестезиолог
Неадекватная предоперационная оценка Неадекватная подготовка оборудования Недостаточный опыт, слабая техника
Оборудование
Неисправность
Недоступность
Отсутствие квалифицированной помощи
| Пациент Врожденные | Синдромы Дауна, Пьера Робена, Т. Коллинза, Марфана Ахондроплазия, гигрома, энцефалоцеле | |
| Приобретенные | Недостаточная подвижность нижней челюсти Недостаточная подвижность шеи Дыхательные пути Ожирение, беременность Акромегалия | Тризм (абсцесс/инфекция, перелом, столбняк) Фиброз (постинфекция/лучевая терапия/травма) Ревматоидный артрит, анкилозирующий спондилит Опухоли, шинирование нижней челюсти Ревматоидный артрит/остеоартрит, анкилозирующий спондилит Переломы шеи/нестабильность/ фиксация Отек (абсцесс/воспаление, травма, ангиоотек, ожоги) Сдавление (зоб, гематома) Рубцевание (лучевая терапия, инфекция, ожоги) Опухоли/полипы, инородные тела, параличи нерва |
|
|
Этиология
В табл. 2.9 показаны типичные причины трудной интубации. Одной из наиболее важных причин является неопытность или неадекватная подготовка анестезиолога, часто осложняемая проблемами с оборудованием. Ряд причин трудной ларингоскопии связан с пациентом. В табл. 2.10 перечислены анатомические особенности, ассоциирующиеся
с трудной ларингоскопией. Среди них атланто-окципитальное расстояние служит наилучшим предвестником трудностей, но требует рентгенологического исследования. Многие из этих факторов являются вариантами анатомической нормы, но они могут быть также врожденными или приобретенными.
Врожденные. Многие синдромы связаны с многочисленными анатомическими отклонениями, такими как маленький рот, большой язык и расщепленное небо. Пациенты с энцефалоцеле, гигромой и гидроцефалией могут иметь ограниченную подвижность головы и нижней челюсти. Синдромы Дауна и Моркво ассоциируются с нестабильностью шейного отдела позвоночника.
Таблица 2.10. Анатомические факторы, ассоциирующиеся с трудной ларингоскопией
Короткая мускулистая шея
Выступающие резцы (оленьи зубы)
Длинное и высокое небо
Скошенная нижняя челюсть
Недостаточная подвижность нижней челюсти
Увеличенная передняя глубина нижней челюсти
Увеличенная задняя глубина нижней челюсти (ограниченная возможность открытия рта, необходимость рентгенологического исследования)
Уменьшенное атлантоокципитальное расстояние (недостаточное разгибание шеи, необходимость рентгенологического исследования)
Приобретенные. Приобретенные факторы могут влиять на открытие рта и подвижность нижней челюсти, на подвижность шеи или собственно дыхательных путей. Снижение подвижности нижней челюсти является частой причиной трудной ларингоскопии. Травма и инфекция могут вызвать рефлекторный спазм жевательных и медиальных крыловидных мышц (тризм). Он чаще всего наблюдается при дентальных абсцессах и переломах челюсти и обычно смягчается анестетиками. Напротив, недостаточная подвижность нижней челюсти, которая обусловлена фиброзом височно-челюстного сустава, обычно бывает фиксированной. Это может быть осложнением хронической инфекции, ревматоидного артрита, анкилозирующего спондилита и лучевой терапии. Любая локальная припухлость или отечность мягких тканей также может ограничивать подвижность нижней челюсти.
|
|
Ограниченная подвижность головы служит еще одной важной причиной трудной ларингоскопии, так как оптимальное положение для ларингоскопии требует разгибания головы в атланто- окципитальном
сочленении. У пациентов с ревматоидным артритом, остеоартритом или анкилозирующим спондилитом имеется риск повреждения этого сустава. Подвижность шейного отдела позвоночника может быть также снижена вследствие хирургической фиксации, фиброза и отечности мягких тканей головы и шеи. При нестабильности шейного отдела позвоночника (например, при переломах, опухолях, ревматоидном артрите) движения шеи нежелательны.
Заболевания собственно дыхательных путей могут служить серьезным препятствием для вентиляции, равно как и для нормального проведения ларингоскопии. Отечность мягких тканей лица/верхних дыхательных путей вследствие дентальных абсцессов, других инфекций, медикаментозной гиперсенситивности, ожогов и травмы может серьезно нарушать анатомические соотношения вплоть до жизнеугрожающих обструкций дыхательных путей. Инородные тела, опухоли, рубцы после воспалительных процессов, ожогов и лучевой терапии также могут быть причиной грудной ларингоскопии. Изменение положения голосовых связок вследствие паралича возвратного нерва гортани может затруднить прохождение трубки через гортань. Установка интубационной трубки в трахее может быть трудной вследствие сдавления или искривления опухолью щитовидной железы, гематомой (травматической, операционной), а также опухолью вилочковой железы или лимфатического узла.
|
|
К более редким расстройствам относятся сосудистые кольца и ларинготрахеомаляция. В клинической практике причина трудной ларингоскопии нередко бывает многофакторной, например у пациентов с ожирением, беременностью и ревматоидным артритом.
Ведение
Предоперационная оценка. Предоперационная оценка дыхательных путей (табл. 2.11) жизненно важна. Идентификация пациентов с потенциально трудными дыхательными путями (см. табл. 2.9 и 2.10) даст время для выбора оптимальной анестезиологической тактики. Всегда следует ознакомиться с протоколами предшествовавших анестезий. Однако запись о нормальной интубации в прошлом не может служить гарантией успешного проведения анестезии в будущем, так как не исключены изменения анатомии дыхательных путей. Наглядный пример этого-изменения при беременности. Анестезиолога должны насторожить стридор и хриплый голос пациента. Поскольку выявить всех пациентов с трудными дыхательными путями невозможно, анестезиолог должен быть готовым к ведению неожиданно трудной интубации.
Описано немало дополнительных клинических тестов для прогнозирования трудной интубации. Ни один из них не является вполне надежным, однако их применение может обогатить рутинное исследование дыхательных путей. Тест Маллам-пати является широко используемой и простой классификацией вида ротоглотки при максимальном раскрытии рта с высунутым языком
Таблица 2.11. Предоперационная оценка дыхательных путей
1. Общий вид шеи, лица, верхней и нижней челюсти
2. Подвижность нижней челюсти
3. Разгибание головы и подвижность шеи
4. Зубы и ротоглотка
5. Мягкие ткани шеи
6. Последние рентгенограммы грудной клетки и шейного отдела позвоночника
7. Анестезиологический анамнез
(рис. 2.1). Практически этот тест предполагает более высокую частоту трудной ларингоскопии в случае плохой визуализации задней стенки глотки. Прогностическая ценность теста возрастает, если тиреоментальное расстояние (от выступающей части щитовидного хряща до костной точки подбородка при максимальном разгибании головы) менее 6,5 см. Классификация Маллампати коррелирует с картиной, наблюдаемой при ларингоскопии (рис. 2.2). Трудности ларингоскопии, возникающие в случае «стадии З», обычно преодолимы при помощи заднего смещения гортани и(или) при применении эластичного проводника. Пациент, у которого надгортанник не визуализируется при ларингоскопии (стадия 4), обычно имеет очевидные до операции анатомические отклонения. Ведение таких пациентов требует применения специальных методов, например волоконно-оптической ларингоскопии.
|
|
Предоперационная подготовка. Премедикация антисаливационными препаратами снижает секреторную активность дыхательных путей. Это полезно перед ингаляционной индукцией и жизненно необходимо при волоконно-оптической ларингоскопии у бодрствующего пациента для максимального усиления эффекта топической местной анестезии. Возможно также назначение анксиолитиков, но они противопоказаны пациентам с обструкцией дыхательных путей. Весьма важно присутствие хорошо подготовленного ассистента, а также доступность опытного анестезиолога; кроме того, необходимо наличие специального набора для трудной интубации, куда входят эластичные проводники различных размеров, ларингоскопы и интубационные трубки.
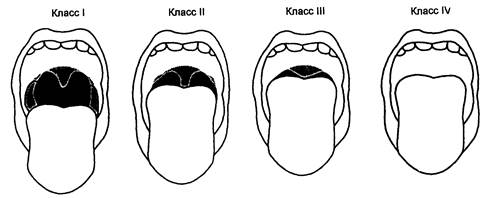
Рис. 2.1. Классификация видов глотки при выполнении теста Маллампати (пациент должен полностью высунуть язык, максимально открыв рот).
Класс I: видны небные дужки, мягкое небо, небная занавеска.
Класс II: видны только мягкое небо и небная занавеска.
Класс III: видно только мягкое небо.
Класс IV: мягкое небо не видно.

Рис. 2.2. Степень обзора при ларингоскопии.
Степень I: видны голосовые связки.
Степень II: видны задняя часть голосовых связок и черпаловидные хрящи.
Степень III: виден надгортанник.
Степень IV: надгортанник не виден.
Обратите внимание: вид глотки (см. рис. 2.1) служит клиническим ориентиром в отношении вероятного вида гортани при ларингоскопии.
Регионарная анестезия. При возможности ее следует всегда использовать у пациентов с трудными дыхательными путями, хотя пациент, анестезиолог и оборудование должны быть готовы к общей анестезии в случае возникновения осложнений.
Общая анестезия. В том случае, когда интубация трахеи не является жизненно важной, для обеспечения проходимости дыхательных путей или при необходимости проведения мышечной релаксации и вентиляции безопасным выходом из положения можно считать применение воздуховода (например, ларингеальной маски) с сохранением спонтанного дыхания. Если интубация неизбежна, то оптимальная анестезиологическая тактика зависит от степени предполагаемых трудностей, наличия обструкции дыхательных путей и риска регургитации и аспирации. Если ожидаются определенные трудности, не следует использовать длительно действующие релаксанты для улучшения интубации. После обеспечения надежного венозного доступа и адекватного мониторинга легкие должны быть преоксигениро-ваны; правильное положение головы и шеи пациента принципиально важно. Наиболее безопасная анестезиологическая тактика может быть выбрана из приведенных ниже описаний клинических ситуаций.
1. Пациенты с повышенным риском аспирации и регургитации (т. е. с полным желудком, внутрибрюшной патологией, беременностью). Ингаляционная индукция у таких пациентов неприемлема. У рожениц предпочтительна регионарная анестезия (см. главу 12, том 2). Преоксигенация и быстрая последовательная индукция с использованием суксаметония могут проводиться при невысокой степени ожидаемых трудностей. В случае неудачной интубации надо остановить введение релаксантов, пробудить пациента и прибегнуть к помощи опытного специалиста.
Если предполагаются значительные трудности, рекомендуется интубация бодрствующего пациента (см. ниже).
2. Пациенты с невысокой степенью предполагаемых трудностей и без обструкции дыхательных путей (например, со средней степенью ограничения подвижности шеи и нижней челюсти). После гипнотической дозы внутривенного анестетика и подтверждения возможности вентиляции легких вручную через маску для обеспечения наилучших условий для интубации может быть введен суксаметоний. Если трудности все же возникают, пациента пробуждают и пересматривают план действий. При возможности анестезию углубляют ингаляционными анестетиками при самостоятельном дыхании пациента; для улучшения интубации трахеи переходят к альтернативным методам (см. ниже).
3. Пациенты с тяжелой степенью ожидаемых трудностей, но без обструкции дыхательных путей (выраженное ограничение подвижности нижней челюсти и шеи). Приемлемым методом является ингаляционная индукция или волоконно-оптическая ларингоскопия либо у бодрствующего пациента, либо после ингаляционной индукции. Нельзя применять релаксанты до подтверждения возможности вентиляции легких
вручную и визуализации голосовых связок.
4. Пациенты с обструкцией дыхательных путей (например, с ожогами, инфекцией, травмой). Может быть использована ингаляционная индукция; в противном случае следует рассмотреть методику с бодрствующим пациентом. Мышечные релаксанты нельзя применять до подтверждения интубации трахеи.
5. Экстремальная клиническая ситуация. Трахеостомия при местной анестезии может оказаться наиболее безопасным методом.
Ингаляционная индукция. Желательна премедикация антисалива-ционными препаратами. Анестезия осторожно углубляется посредством повышения концентрации ингаляционного анестетика в 100% кислороде до уровня, обеспечивающего безопасное выполнение ларингоскопии. Севофлюран позволяет создать наилучшие условия, отвечающие этим требованиям. Если визуализация гортани вполне достаточна, интубация может осуществляться с применением суксаметония или без оного. Если обзор гортани ограничен, использование эластичного проводника поможет провести трубку через гортань. Сначала в гортань вводится проводник, нахождение которого в трахее подтверждается ощущением колец трахеи или наличием сопротивления при достижении кончиком проводника бронхов меньшего размера. Затем интубационная трубка надевается на проводник и продвигается по нему в трахею, как по рельсам; при этом продвижение часто облегчается вращением трубки против часовой стрелки на 90°, так как это способствует прохождению скошенного среза интубационной трубки через связки. Если сделать это не удается, можно, поддерживая анестезию, применить волоконно-оптическую ларингоскопию, назотрахеальную интубацию вслепую или ретроградную интубацию. Последний метод включает введение эпидурального катетера по игле Tuohy через крикотиреоидную мембрану в рот и уже с его помощью продвижение трубки в трахею. Правильность положения трубки в трахее подтверждается одним из способов, описанных выше. Эта процедура может осложниться кровотечением или травмой, ввиду чего другие методы в менее опытных руках, скорее всего, окажутся более безопасными.
Интубация у бодрствующего пациента. Волоконно-оптическая ларингоскопия и интубация требуют специального оборудования, достаточного опыта и времени. Процедура может быть выполнена через нос или рот после топической анестезии, достигаемой посредством распыления и(или) полоскания слизистой оболочки носа и ротоглотки вязкими препаратами. Введение 3-5 мл 2% лидокаина через крикотиреоидную мембрану индуцирует кашель и анестезирует слизистую оболочку трахеи и гортани. У бодрствующего пациента может быть выполнена и обычная ларингоскопия. После кри-котиреоидной инъекции лидокаина ларингоскопия осуществляется поэтапно. Ротоглотка орошается лидокаином до тех пор, пока уровень анестезии не позволит преодолевать сопротивление пациента глубокому введению ларингоскопа и визуализации гортани.
Неудачная интубация
В общехирургической практике одна неудачная интубация приходится приблизительно на 2000 пациентов, тогда как в акушерстве-уже на каждые 300. Слабое ведение неудачной интубации является существенной причиной анестезиологической летальности и осложнений. Основной целью действий при неудачной интубации является поддержание оксигенации и предотвращение регургитации и аспирации желудочного содержимого. В настоящее время общепринято, что «отработка неудачной интубации» является неотъемлемым компонентом безопасности в анестезиологической практике. Весьма важно не затягивать принятия решения о применении специальной схемы ведения в случае неудачной интубации, как и обращение за помощью, поскольку продолжение попыток интубировать пациента может привести к травме дыхательных путей, легочной аспирации и гипоксемии. На рис. 2.3 показана схема ведения при неудачной интубации. Особую группу составляют пациентки, получающие акушерскую анестезию; эта проблема обсуждается в главе 12 второго тома.
Если в ходе проведения трудной интубации имеют место обструкция дыхательных путей и неадекватная вентиляция, то полезным и потенциально жизнеспасающим может оказаться некоторое вполне доступное анестезиологическое оборудование. Ларингеальная маска является жизненно важным компонентом оборудования при экстренном обеспечении проходимости дыхательных путей. Она успешно применяется для поддержания проходимости дыхательных путей и адекватной вентиляции в тех ситуациях, когда попытки интубировать пациента и обеспечить вентиляцию другими способами оказываются безрезультатными. Возможно также проведение через ларингеальную маску в трахею интубационной трубки небольшого диаметра или проводника. Однако ларингеальную маску не следует рассматривать как средство защиты от легочной аспирации. Аль- тернативой в экстренной ситуации могут быть воздуховоды с пищеводным обтуратором и другие аналогичные приспособления, однако их эффективность вызывает определенные сомнения (имеются сообщения об их смещении и разрывах пищевода при их применении).
В критической ситуации может оказаться жизнеспасающей транстрахеальная вентиляция. Крикоти-реоидная мембрана пунктируется иглой большого диаметра или внутривенной канюлей. Ее трахеальное положение подтверждается аспирацией воздуха. Через канюлю под высоким давлением подается кислород из наркозного аппарата или осуществляется струйная вентиляция (при высоком давлении) из инжектора Сандреса. Это призвано обеспечить оксигенацию в период пробуждения пациента. Для обеспечения выдоха должен быть открыт выход из гортани; в противном случае через крикотиреоидную мембрану необходимо провести дополнительную канюлю. В экстренных ситуациях для обеспечения доступа к просвету трахеи могут использоваться также наборы для трахеостомии по Сельдингеру или хирургическая крикотиреоидотомия. При этих манипуляциях возможны травматизация тканей и баротравма.
Если выполнение операции жизненно важно, решение о продолжении анестезии должен принимать опытный анестезиолог. Наиболее безопасными в подобных ситуациях являются поддержание оксигенации и проходимости дыхательных путей и пробуждение пациента.

Рис. 2.3. Необходимые мероприятия в случае неудачной интубации. Решение о проведении указанных в схеме мероприятий следует принять как можно раньше. Предполагается наличие базового мониторинга, а также оптимальное положение головы пациента и применение проводника. НЕПРИМЕНИМО В АКУШЕРСТВЕ.
АСПИРАЦИЯ ЖЕЛУДОЧНОГО
СОДЕРЖИМОГО
Этиология
Регургитация и легочная аспирация желудочного содержимого наиболее
вероятны у пациентов с интраабдоминальной патологией, задержкой эвакуации желудочного содержимого (боль, травма, алкоголь) или неадекватным функционированием желудочно-пищеводного сфинктера (грыжа пищеводного отверстия диафрагмы, повышение внутрибрюшного давления). К группе риска относятся и пациенты со сниженным ларингеальным рефлексом (например, пожилые или седатированные). Аспирация чаще наблюдается при трудной интубации и связанных с ней экстренных ситуациях, а также у тучных больных и акушерских пациенток. Первым признаком легочной аспирации может быть бронхоспазм. При серьезной аспирации возможны нарушения вентиляционно-перфузионного соотношения, внутрилегочное шунтирование с переходом в тяжелую гипоксемию, которые сопровождаются химическим пневмонитом и последующим воспалением.
Ведение
Задачей предоперационного ведения пациентов группы риска является снижение объема и кислотности желудочного содержимого (см. главу 14, том 1). При необходимости проведения общей анестезии защита дыхательных путей может быть обеспечена посредством быстрой последовательной индукции с давлением на перстневидный хрящ и интубацией трахеи. В экстренных ситуациях экстубация должна выполняться только после восстановления защитных рефлексов дыхательных путей. Если аспирация произошла во время анестезии, последующую регургитацию необходимо предупредить немедленным применением давления (или его продолжением) на перстневидный хрящ. В более тяжелых случаях следует интубировать трахею для облегчения удаления аспирата путем отсасывания перед началом вентиляции с положительным давлением. Однако при угрозе гипоксемии вентиляцию откладывать нельзя. При развитии гипоксемии может потребоваться терапия бронходилататорами, а также повышение концентрации вдыхаемого кислорода и применение добавочного ПДКВ. Операцию следует отложить или прекратить как можно скорее. Бронхоскопия обеспечивает удаление твердых компонентов аспирата, а рентгенография грудной клетки и исследование газов артериальной крови позволяют оценить тяжесть поражения. Пациент должен быть переведен в БИТ для наблюдения и респираторной терапии.
ИКОТА
Некоординированные, спазмопо-добные движения диафрагмы могут наблюдаться во время индукции внутривенными анестетиками, такими как этомидат или метогекси-тал, а также при вагальной стимуляции во время поверхностной анестезии. Премедикация антихолинергическими препаратами уменьшает вероятность возникновения икоты. Хотя икота трудно лечится, существенных клинических последствий она не имеет, если не мешает операции
или (редко) оксигенации. Стойкую икоту можно ослабить с помощью углубления анестезии, стимуляции носоглотки катетером отсоса или посредством введения метоклопрамида или дроперидола. Если икота обусловливает определенные хирургические трудности, то для прекращения любых движений диафрагмы может быть оправдано применение глубокой мышечной релаксации.
НЕБЛАГОПРИЯТНЫЕ
МЕДИКАМЕНТОЗНЫЕ
ЭФФЕКТЫ
В табл. 2.12 представлена классификация медикаментозно обусловленных осложнений. Хотя гиперсенситивность (аллергия) и идиосинкра-тические реакции наблюдаются нечасто, их последствия потенциально катастрофичны без раннего распознавания и эффективного лечения. Напротив, взаимодействие лекарств и их неправильное использование встречаются часто. Они обычно предсказуемы, предотвратимы и обусловлены человеческими ошибками. Риск неблагоприятных реакций нелинейно возрастает с увеличением количества препаратов, вводимых пациенту. Таким образом, поскольку полифармакология при анестезии весьма обычна, риск возникновения медикаментозно обусловленных реакций достаточно велик.
Таблица 2.12. Медикаментозно обусловленные осложнения
 |
Гиперсенситивность Аллергическая
В основном непредсказуемы, не часты
Идиосинкразия Врожденная
 Взаимодействия Фармакокинетические
Взаимодействия Фармакокинетические
Фармакодинамические
Другие факторы Неправильный выбор Предсказуемы, предотвратимы, типичны
препарата, его дозы
и пути введения
Другие нежелательные
эффекты
Гиперсенситивность
Этиология
Истинная гиперсенситивность описывается как усиленная иммунологическая реакция. Частота периоперационной медикаментозной гиперсенситивности в анестезиологической практике составляет приблизительно 1:11000. Большинство реакций при общей анестезии возникает после внутривенного введения препаратов. Реакции гиперсенситивности могут быть анафилактическими или анафилактоидными. Эти реакции отличаются от прямого медикаментозно обусловленного выброса гистамина, который не имеет иммунологической основы.
Анафилаксия (немедленная гиперсенситивность, или реакция Гелла и Кумбса первого типа). Это опосредуемая антителами реакция на антиген, которая характеризуется резким и жизнеугрожающим генерализованным патофизиологическим ответом, включающим кожную, дыхательную и сердечно-сосудистую систему. Сначала контакт с антигенами стимулирует выработку специфических IgE-антител, связывающихся с тучными клетками. При повторной экспозиции антигенов связывание этих IgE-антител стимулирует дегрануляцию тучных клеток и системное высвобождение медиаторов анафилаксии. К медиаторам относятся гистамин, простагландины, фактор активации тромбоцитов и лейкотриены. Описаны случаи анафилаксии у пациентов без явной предварительной экспозиции специфического антигена, вероятно, вследствие иммунологической перекрестной реактивности.
Анафилактоидные реакции. Они не опосредуются IgE, хотя их клинические проявления напоминают анафилаксию. Точный иммунологический механизм не всегда очевиден, хотя во многие реакции вовлекаются комплемент, кинин и активация путей коагуляции.
Неиммунологический выброс гистамина. Он обусловлен прямым действием препарата на тучные клетки. Его клинические реакции зависят как от дозы, так и от скорости поступления препарата, но обычно имеют доброкачественное течение и ограничиваются кожными проявлениями. К анестезиологическим препаратам, прямо вызывающим выброс гистамина, относятся d-тубо-курарин, атракуриум, доксакуриум, мивакуриум (все они сходны по химической структуре), морфин и петидин. Клинические признаки высвобождения гистамина (обычно кожные) наблюдаются у многих (до 30%) пациентов во время анестезии.
|
|
|

Типы оградительных сооружений в морском порту: По расположению оградительных сооружений в плане различают волноломы, обе оконечности...

Адаптации растений и животных к жизни в горах: Большое значение для жизни организмов в горах имеют степень расчленения, крутизна и экспозиционные различия склонов...

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰)...

Типы сооружений для обработки осадков: Септиками называются сооружения, в которых одновременно происходят осветление сточной жидкости...
© cyberpedia.su 2017-2024 - Не является автором материалов. Исключительное право сохранено за автором текста.
Если вы не хотите, чтобы данный материал был у нас на сайте, перейдите по ссылке: Нарушение авторских прав. Мы поможем в написании вашей работы!