Методическое пособие
Троян Василий Васильевич
Колесников Эдуард Михайлович
Гриневич Юрий Мечеславович
Козлов Олег Александрович
Игнатович Алексей Сергеевич
ТЕМА: ДИАФРАГМАЛЬНЫЕ ГРЫЖИ У ДЕТЕЙ.
ОБЩЕЕ ВРЕМЯ ЗАНЯТИЯ: 5 часов.
Мотивационная характеристика темы: знание современных представлений о патогенезе, клинике, диагностике и лечении диафрагмальных грыж у детей и использование детскими хирургами, педиатрами, неонатологами и реаниматологами этих данных в повседневной практике.
Цель занятия: повышение эффективности диагностики диафрагмальных грыж у детей врачами различных специальностей и улучшение результатов и качества лечения больных с данной патологией с использованием современных технологий на диагностическом, предоперационном, интраоперационном и послеоперационном этапах.
Задачи занятия:
1. познакомиться с современными представлениями о патогенезе легочной гипоплазии и легочных и сердечно-сосудистых нарушений при диафрагмальных грыжах;
2. рассмотреть современные классификации и диагностические особенности различных видов диафрагмальных грыж у детей и их значение для выбора оптимальной тактики лечения больных;
3. усвоить семиотику и дифференциальную диагностику различных видов диафрагмальных грыж и тактические особенности предоперационной подготовки, формирования предоперационного заключения;
4. провести сравнительную характеристику различных методов оперативного лечения и определить выполнимость лапароскопических и торакоскопических операций в коррекции диафрагмальных грыж у детей различного возраста.
Требования к исходному уровню знаний: полноценное усвоение материала практического занятия возможно при наличии у слушателей достаточных знаний о клинике, лучевой и ультразвуковой диагностике, а также о методах лечения различных видов диафрагмальных грыж у детей.
Диафрагмальной грыжей называется перемещение органов брюшной полости в грудную клетку через естественные или патологические отверстия в грудобрюшной перегородке (диафрагме). В отличие от грыж других локализаций диафрагмальные грыжи не всегда содержит весь комплекс таких обязательных компонентов, как грыжевой мешок и грыжевые ворота.
Частоту данной патологии установить трудно. Некоторые грыжи проявляют себя сразу после рождения ребенка, как, например, ложные грыжи, другие – спустя месяцы и годы, чаще это истинные грыжи диафрагмы, третьи – иногда в пожилом возрасте как, например, грыжи пищеводного отверстия или ретростернальные грыжи диафрагмы. Тем не менее, все эти виды грыж могут встречаться в любом возрасте, в том числе и у новорожденных.
По данным различных мировых неонатологических центров частота данной патологии у новорожденных составляет от 1:2500 до 1:5000 (R.J. Fitzgerald 1989; P. Puri e.a. 1994). Однако, если в статистику включить мертворожденных, то истинная частота заболевания может составить около 1 на 2000 рождений (M.R. Harrison e.a. 1989). В этом возрасте почти в 90 % наблюдений наблюдается перемещение органов из брюшной полости в грудную клетку через задний щелевидный дефект, который, как правило, расположен слева. Двухсторонние ложные грыжи наблюдаются в 3-3,5 % случаев (A.J. Bennett e.a. 2005) и, обычно, несовместимы с жизнью. Другие виды диафрагмальных грыж у новорожденных обнаруживаются редко, всего в 2-5 % наблюдений.
В старшем возрасте чаще встречаются грыжи пищеводного отверстия диафрагмы, затем грыжи купола диафрагмы, и реже - ретростернальные грыжи. Считается, что грыжами пищеводного отверстия диафрагмы страдает около 0,5 % всего взрослого населения.
Следует отметить, что в последние годы, при проведении рентгенологического исследования, по различным показаниям, у бессимптомных детей стало выявляться относительно много случаев ограниченного выпячивания диафрагмы или истинных грыж.
Лечение диафрагмальных грыж у детей, прежде всего оперативное, часто, как, например, при ложных грыжах у новорожденных, по экстренным показаниям. В других случаях возможно наблюдение и консервативное лечение, как это делается при грыжах пищеводного отверстия диафрагмы. Результаты хирургического лечения неоднозначны. Наибольшая летальность, несмотря на все достижения медицины, сохраняется у новорожденных, оперированных по поводу ложных грыж диафрагмы.
КРАТКИЙ ИСТОРИЧЕСКИЙ ОБЗОР
Французский хирург Амбруаз Паре в 1579 г. сообщил о двух случаях травматической диафрагмальной грыжи. Первое наблюдение врожденной диафрагмальной грыжи принадлежит Лазаре Ривьере (1650 г.), который обнаружил дефект диафрагмы у 24–летнего мужчины при посмертном исследовании. В 1769 г. Джовани Морганьи суммировал сообщения о различных видах диафрагмальных грыж и описал первый случай ретростернальной диафрагмальной грыжи.
В 1836 г. R. Bright впервые подробно описал обнаруженную им на секции грыжу пищеводного отверстия диафрагмы у ребенка, хотя сообщения об этой патологии имелись и раньше (P. Billard 1828).
В 1848 г. V.A. Bochdalek (1801-1883), профессор анатомии Пражского университета, сообщил о двух случаях врожденной диафрагмальной грыжи, которая, как он считал, была вызвана разрывом мембраны в люмбокостальном треугольнике. С тех пор врожденные ложные грыжи заднего отдела диафрагмы часто называют грыжами Богдалека.
В 1902г. I. Broman впервые опубликовал данные детального исследования эмбриогенеза диафрагмы. Он установил, что грыжи заднего отдела диафрагмы возникают вследствие недостаточного слияния поперечной перегородки и плевро-перитонеальных складок, а не слабости мембраны в люмбокостальном треугольнике, как считал Богдалек.
В 1888 г. M. Naumann из Швеции впервые сообщил об оперативном лечении врожденной диафрагмальной грыжи у взрослого человека, однако больной умер.
Первое успешное вмешательство было осуществлено O. Aue в 1901 г. у 9 летнего мальчика. Сначала ребенку была произведена резекция ребра и дренирование левой плевральной полости по поводу, как считалось, эмпиемы плевры. Через 4 месяца, на повторной операции было обнаружено выпадение в грудную клетку желудка, толстой кишки и части селезенки через 2,5 см. дефект в диафрагме. Дефект был закрыт дубликатурой из диафрагмы. Ребенок пережил операцию и Первую мировую войну, в которой принимал участие. Этот случай был подробно описан в 1920 г., как пример длительного наблюдения за больным после коррекции диафрагмальной грыжи (цит. по M.I. Rowe e.a. 1995).
В 1928 г. K. Bettmann и G. Hess оперировали 3,5-месячного ребенка, который выжил, а в 1940 г. W.E. Ladd и R.E. Gross из детского госпиталя г. Бостон (США) с успехом восстановили диафрагму у ребенка через 40 часов после рождения. В 1946 г. R.E. Gross опубликовал сведения о первой серии операций при диафрагмальных грыжах, в результате которых выжило 12 из 19 детей. В 1953 г. он сообщает уже о 63 оперированных грудных младенцах, шесть из которых были младше 24 часов. Летальность в этой группе составила 12 %.
В 1960 г. была опубликована на русском языке монография С.Я. Долецкого «Диафрагмальные грыжи у детей», где приводится 100 собственных наблюдений за детьми с различными видами грыж диафрагмы, из которых 60 больных были оперированы.
Последние десятилетия 20-го столетия характеризуются бурным развитием медицинских технологий и выраженным прогрессом в области детской хирургии, анестезиологии и интенсивной терапии. Были усовершенствованы старые и разработаны новые способы диагностики и лечения заболевания. Появились такие новые методы диагностики как фиброэзофагогастроскопия, пищеводная манометрия, сцинтиграфия, ультрасонография, эндоскопическая ультрасонография и некоторые другие. Была усовершенствована дыхательная и другая аппаратура для лечения новорожденных, разработана методика экстракорпоральной мембранной оксигенации (ЭКМО). Появились новые синтетические материалы для пластики диафрагмы. Улучшились условия транспортировки новорожденных в центры детской хирургии. Начали внедряться лапароскопические методы операций. Это позволило значительно улучшить результаты диагностики и лечения врожденных грыж диафрагмы у детей. Появилась возможность внутриутробной, еще до рождения ребенка диагностики порока. В этой связи начали предпринимать попытки оперировать таких детей даже в утробе матери.
M.R. Harrison e.a. 1990, были первыми, кто начал оперировать врожденные диафрагмальные грыжи внутриутробно. Однако, несмотря на тщательный отбор первых 8 больных, три плода погибли во время операции и еще один сразу после рождения. Только последующие 4 операции были успешными – дети родились жизнеспособными.
В то же время, несмотря на достигнутые успехи, многие вопросы лечения диафрагмальных грыж у детей остаются нерешенными. Об этом свидетельствуют высокие цифры летальности, более 50 %, у больных, оперированных вскоре после рождения.
АНАТОМИЯ, ЭМБРИОЛОГИЯ И ПАТФИЗИОЛОГИЯ ДИАФРАГМАЛЬНЫХ ГРЫЖ У ДЕТЕЙ
Анатомия диафрагмы: Диафрагма представляет собой куполообразную фиброзно-мышечную перегородку, которая разделяет грудную и брюшную полости и играет очень важную, принципиальную роль в акте дыхания.
Фиброзная часть диафрагмы (сухожильный центр) расположена больше кпереди, чем центрально, и занимает примерно 35 % всей ее поверхности. Мышечный отдел диафрагмы состоит из: 1) коротких мышечных волокон, начинающихся от мечевидного отростка, 2) мышц, идущих от 6 нижних ребер, 3) мышц, отходящих от медиальной и латеральной дугообразных связок, покрывающих m. psoas и m. guadratus lumborum, 4) позвоночной части – ножек, идущих от первых трех поясничных позвонков.
|
| | 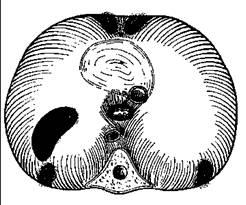 |
У 80% людей существует диастаз между мышцами, идущими от латеральной дугообразной связки и теми, что начинаются от реберной дуги. Эта щель, покрытая фиброзной мембраной, носит название вертебро-костального или люмбо-костального треугольника. Богдалек считал, что слабость этого отдела является причиной возникновения врожденных заднелатеральных диафрагмальных грыж. Другими участками, где могут образовываться диафрагмальные грыжи, являются купола, сухожильный центр, ретростернальное пространство и пищеводное отверстие диафрагмы (рис. 1).
Рис. 1. Общий вид диафрагмы сверху (по Киршнеру)
(цифрами указаны места, где могут встретиться грыжи диафрагмы: 1- щель Богдалека; 2- купол диафрагмы; 3- ретростернальная щель Ларрея; 4- сухожильный центр; 5- пищеводное отверстие диафрагмы)
В норме в диафрагме имеется три наиболее важных отверстия: 1) полая вена проходит через сухожильный центр справа от средней линии; 2) пищеводное отверстие расположено слева от средней линии и слегка кзади от полой вены; и 3) аорта лежит на телах позвонков, ограниченная правой и левой ножками диафрагмы, пересекающимися спереди от нее. В литературе нет описания случаев грыжевого выпячивания органов через отверстия для аорты или полой вены, в то время как в области пищеводного отверстия диафрагмы это наблюдается относительно часто, и частота эта увеличивается с возрастом больного.
Эмбриология диафрагмы: Диафрагма образуется из четырех закладок: 1) поперечная перегородка, 2) парные плевро-перитонеальные мембраны на каждой стороне грудной стенки и средостения, 3) мезенхима, примыкающая к пищеводу, 4) мышцы, врастающие в диафрагму из стенки туловища.
Поперечная перегородка впервые становится видимой на 3-ей неделе гестации (эмбрион 2 мм) и представляет собой мезенхимальное уплотнение, возникающее из перикарда. В это время сердце расположено снаружи и кпереди от эмбриона. Постепенно, с ростом вентральной полости оно занимает положение внутри грудной клетки. Поперечная перегородка по своему происхождению относится к уровню шейных сомитов, однако по мере удлинения дорсальных частей эмбриона возникает ее связь и с нижними грудными позвонками. Поперечная перегородка дает начало большинству мембран, которые отделяют брюшную и плевроперикардиальную полости, однако она не распространяется к дорсальной стенке туловища. Нарушения формирования поперечной перегородки являются причиной образования врожденных грыж переднего отдела диафрагмы.
Плевро-перитонеальные складки возникают из латеральной стенки туловища, которая содержит главные вены, сходящиеся вместе в венозный синус в заднем отделе поперечной перегородки. Эти складки впервые заметны у эмбриона 5 мм. С ростом эмбриона они становятся треугольными мембранами с основанием, располагающимися вдоль латеральной стенки туловища, и верхушкой – в венозном синусе. Основание плевро-перитонеальных мембран перемещается каудально, пока не достигает 11-12-го ребер сзади.
Полное отделение плевральной и перитонеальной полостей происходит в начале 8-ой недели гестации (эмбрион 19-20 мм). Поперечная перегородка; медиастинальная мезенхима и плевро-перитонеальные мембраны соединяются вместе. В последнюю очередь они сливаются в том участке, который носит название плевро-перитонеального канала.
Врожденная задняя диафрагмальная грыжа возникает в случае незаращения этого канала, что приводит к формированию дефекта в задне-латеральной части диафрагмы. Этот дефект в 5 раз чаще встречается слева, чем справа, поскольку правый плевро-перитонеальный канал, благодаря расположенной там печени, закрывается быстрее.
Мышцы диафрагмы развиваются из трех источников. Прежде всего, это миобласты, образующих стенку туловища. По мере развития грудной клетки миобласты этой стенки отделяются от внутреннего абдоминального слоя мышц и мигрируют, образуя диафрагму. Данным процессом можно объяснить, почему в грудной клетке существует только два межреберных мышечных слоя, в то время когда в брюшной стенке имеется три мышечных слоя.
Другие эмбриологи считают, что миобласты развиваются in situ внутри эмбриональных диафрагмальных мембран. Высказывается так же предположение о том, что миобласты диафрагмы происходят из шейной мезодермы, сопровождая диафрагмальный нерв в процессе его опускания. Этим можно объяснить, почему диафрагма иннервируется именно n. phrenicus, исходящим из Ш - V шейных сегментов спинного мозга (M.I. Rowe e.a. 1995).
Эмбриогенез диафрагмальных грыж. Врожденные диафрагмальные грыжи очень широко варьируют по локализации и размерам. Это лишний раз подтверждает мнение, что причиной возникновения данного порока могут быть самые разнообразные нарушения эмбриогенеза. Недавно экспериментально было обнаружено, что врожденные диафрагмальные грыжи часто образуются при контакте беременных крыс с гербицидами. При этом, в 50 % случаев формируются дефекты правого купола диафрагмы (M.I. Rowe e.a. 1995). Определенную роль могут играть генетические факторы, поскольку в литературе имеются сообщения о диафрагмальных грыжах у однояйцевых близнецов, братьев и сестер, двоюродных родственников. Заболевание почти в два раза чаще встречается у девочек.
Причинами аномалий диафрагмы могут быть: 1) нарушения при соединении ее зачатков между собой. 2) нарушения в процессе формирования диафрагмальных мышц. В первом случае формируются ложные грыжи, во втором – истинные.
Согласно современным представлениям, задние ложные диафрагмальные грыжи образуются следующим образом. В норме плевро-перитонеальное отверстие должно закрыться на 8-ой неделе гестации. Кишечник начинает быстро удлиняться уже на 5-ой неделе. В связи с небольшим объемом брюшной полости он выпячивается в пупочный канатик (эмбриональная грыжа). В то же время первичная кишечная петля быстро удлиняется, разделяется на тонкую и толстую кишку и поворачивается из сагитальной во фронтальную проекцию. К 10-ой неделе гестации, через 2 недели после закрытия плевро-перитонеального канала, брюшная полость увеличивается настолько, что удлиненные кишечные петли имеют возможность возвратиться в живот и продолжать там ротацию вокруг корня брыжейки против часовой стрелки. Если дефект в диафрагме к этому времени, по каким то причинам сохраняется, кишечник может сместиться в грудную клетку.
Если диафрагмальная грыжа возникает рано, в эмбриональном периоде, то у ребенка неизбежно имеет место мальротация или несостоявшийся поворот кишечника, для которого характерно отсутствие фиксации брыжейки средней кишки. При развитии выпячивания в поздние сроки гестации или даже после рождения ребенка, обычно отмечается нормальная фиксация брыжейки к задней брюшной стенке. Естественно, что при завершенном процессе ротации кишечника и фиксации брыжейки, в грудной клетке будет расположено меньшее количество кишечных петель.
Причиной образования врожденных грыж переднего отдела диафрагмы, как указывалось выше, являются нарушения эмбриогенеза поперечной перегородки диафрагмы. При этом ложные френоперикардиальные грыжи локализуются в месте слияния поперечной перегородки и плевро-перитонеальных мембран.
Истинные диафрагмальные грыжи, как считается, образуются при нарушении формирования мышц диафрагмы. Мышечный дефект может быть небольшим, но при диффузном поражении мышц купола диафрагмы развивается полная его релаксация. Примером грыж, возникающих вследствие мышечных дефектов, являются так же задние диафрагмальные грыжи с грыжевым мешком и ретростернальные грыжи Морганьи (M.I. Rowe e.a. 1995).
В редких случаях может иметь место полное отсутствие купола диафрагмы, в том числе ее ножек. Это означает, что у больного имеет место полная агенезия всех четырех компонентов, из которых формируется грудобрюшная перегородка. Такие дети, как правило, нежизнеспособны.
Эмбриогенез легочной гипоплазии. Очень важным, можно сказать ключевым фактором, определяющим выживаемость при ложных диафрагмальных грыжах, является степень развития легкого при рождении ребенка.
Развитие легкого начинается на 26–33-й день гестации (эмбрион 4 – 4,5 мм), когда из переднего отдела первичной кишки образуется дивертикул трахеи, который затем расщепляется на легочные зачатки. Последующее развитие дыхательных путей проходит через несколько фаз: железистую, каникуляционную и альвеолярную.
В железистой фазе, от 50-го дня до конца 16-ой недели, в результате дихотомического деления концевых зачатков формируются бронхолегочные сегменты. Они выстланы кубическим эпителием, благодаря чему гистологически напоминают железу.
Каникулярная фаза (17-26-ая недели гестации) характеризуется продолжающимся почкованием периферических воздушных пространств, в результате чего формируются бронхи и альвеолы. В это же время происходит интенсивное врастание капилляров внутрь воздушных пространств.
Альвеолярная фаза или терминальный мешотчатый период продолжается с 26-й недели до конца внутриутробного развития и даже после рождения. На этой стадии происходит быстрое удлинение и увеличение количества тонкостенных воздушных пространств, респираторных бронхиол и альвеолярных мешочков. Жизнеспособность плода, во многом, будет зависеть от величины поверхности альвеолярных мешочков (конечных альвеол).
При рождении имеется около 24 миллионов мешочков, из которых формируются отдельные альвеолы. В это время происходит быстрое увеличение количества альвеол, но не их размеров. Между 3-м и 8-м годами жизни альвеолы начинают увеличиваться не только в количестве, но и в размерах. К 8-ми годам и позже насчитывается уже 200–600 миллионов альвеол. При этом они продолжают увеличиваться в размерах по мере расширения объема грудной клетки, однако новые альвеолы в этом возрасте уже не образуются.
Артерии легких у плода имеют более толстую по отношению к диаметру сосуда мышечную стенку, чем у старших детей и взрослых. В норме, к 3-ему дню после рождения некоторые из артерий, в результате мышечной атрофии и расширения сосудов, становятся по толщине такими же, как у взрослых людей. Такое изменение толщины мышц артериальной стенки связано с самим фактом начала дыхания после рождения, а не сроком после зачатия ребенка.
Легочная гипоплазия возникает в том случае, когда развивающееся легкое плода сдавливается каким-либо образованием, занимающим предназначенное для него пространство, например кишечником, смещенным в грудную клетку. Это подтверждают экспериментальные исследования на плодах овец (M.R. Harrison e.a. 1980), у которых модель гипоплазии легкого создавали путем раздувания силиконового баллона в левой плевральной полости в последнем триместре беременности.
Для легочной гипоплазии, сочетающейся с врожденной диафрагмальной грыжей, характерно уменьшение количества бронхиальных ветвей и альвеол. Поражается также и сосудистая сеть легких. Поскольку число ветвей легочной артерии соответствует количеству бронхиол, то и этот показатель при легочной гипоплазии снижается. Кроме того, артерии сохраняют более толстую мышечную стенку и имеют меньший диаметр. Мышечный слой распространяется даже в небольшие артерии, расположенные дистальнее терминальных бронхиол, подобно тому, как это бывает у детей с меккониальной аспирацией, первичной легочной гипертензией или синдромом гипоплазии левых отделов сердца.
К моменту рождения легкие детей с врожденными диафрагмальными грыжами, по своему развитию могут соответствовать 10-14-й неделям гестационного возраста. Легкое не полностью расправлено, резко уменьшено в объеме, масса его может быть снижена до 30 % от нормы. Легочная ткань уплотнена и ригидна, сегменты ее плохо дифференцируются или не определяются. Количество генераций бронхов сокращено. Особенно выражен дефицит терминальных их отделов вплоть до полного отсутствия бронхиол. При гистологическом исследовании обнаруживают не расправленные альвеолярные пространства. Однако ткань ацинусов сформирована правильно, присутствуют все составные элементы альвеолярной стенки.
Патогенез легочных и сердечно-сосудистых нарушений при диафрагмальных грыжах. Экспериментальные модели диафрагмальной грыжи показывают, что внутриутробная компрессия легких задерживает их развитие. При этом важную роль играет механическое сдавление легкого и нарушение дыхательных движений плода.
Уменьшение дыхательной поверхности легких связано, прежде всего, с уменьшением общей альвеолярной массы вследствие редукции конечных респираторных путей. Подобные гипопластические изменения обычно более выражены на стороне поражения в левом легком и меньше – в правом, которое в определенной степени способно вентилироваться и осуществлять газообмен.
В сосудистом русле гипоплазированных легких отмечается уменьшение диаметра всех легочных сосудов и значительное сужение их просвета за счет резкого утолщения мышечной стенки. Гладкая мускулатура может быть выявлена даже в артериолах, на уровне альвеолярных ходов. Изменения в сосудах, как правило, соответствуют степени гипоплазии легкого.
Нарушения вентиляции легких лежат в основе развития гемодинамических сдвигов, которые в большинстве случаев определяют клиническую картину у детей с врожденной диафрагмальной грыжей.
В результате гипоплазии легких часто возникает легочная гипертензия причинами которой являются уменьшение количества легочных сосудов и объема капиллярного русла, повышение резистентности к кровотоку аномально толстой мышечной артериальной стенки и патологически обостренная реакция артериальной мускулатуры на гипоксию, ацидоз и некоторые медиаторы сосудистого тонуса.
Легочная гипертензия и сопротивление кровотоку в легких приводят к венозно-артериальному шунтированию крови. У больных остаются незакрытыми артериальный проток и овальное окно в межпредсердной перегородке, через которые происходит массивный сброс крови из правых отделов сердца в левые. Это еще более снижает перфузию легких. Легочная ангиография и радиоизотопное сканирование легких, проводимые в клинических условиях, иногда показывают практически полное прекращение перфузии легкого у этих детей.
Шунтирование больших объемов десатурированной крови усугубляет и так уже достаточно выраженные гипоксию и ацидоз. В свою очередь снижение насыщения крови кислородом до 50 мм рт. ст. и рН до 7,13 еще больше увеличивает сопротивление легочных сосудов, что еще больше затрудняет легочной кровоток.
Другой причиной гемодинамических нарушений может быть смещение органов средостения, прежде всего сердца, в здоровую сторону. Смещение приводит к нарушению притока крови к сердцу и венозному застою в системе полых вен. Данный механизм имеет место при любом значительном повышении внуриплеврального давления - напряженном пневмотораксе, пиотораксе или кисте легкого, лобарной эмфиземе и т. д. Клинические наблюдения показывают быстрое улучшение состояния после снятия внутриплеврального напряжения и устранения смещения средостения, даже на фоне не расправленного пораженного легкого.
В целом, цепь патологических сдвигов у детей с врожденной диафрагмальной грыжей можно представить следующим образом. Нарушение вентиляции гипоплазированных легких, легочная вазоконстрикция приводят к повышению сосудистого сопротивления и легочной гипертензии. Вследствие перегрузки малого круга кровообращения происходит право-левый сброс крови через продолжающие функционировать фетальные коммуникации - открытый артериальный проток и овальное окно. Шунтирование крови в определенной степени играет роль компенсаторного механизма и способствует разгрузке правых отделов сердца. Но с другой стороны это усиливает гипоксию и ацидоз и еще больше нарушает легочной кровоток.
Таким образом, замыкается постоянно действующий «порочный круг». Снижение перфузии и газообмена в легких ведет к повышению давления в системе легочной артерии и увеличению сброса крови из правых в левые отделы сердца. Это усиливает гипоксию и ацидоз и еще больше нарушает функцию легких. Усугубляют патологический процесс смещение средостения, нарушения венозного притока к сердцу и застойные явления в системе полых вен.
Сопутствующие заболевания
Анализ большого количества случаев врожденной диафрагмальной грыжи (P. Puri 1999, F.J. Bennett e.a. 2005) показывает, что почти у 50% больных обнаруживаются сочетанные пороки развития. Поражение центральной нервной системы (гидроцефалия менингомиелоцеле, энцефалоцеле и др.) наблюдаются в 25-30 % случаев. У 20 % больных имеют место пороки развития желудочно-кишечного тракта (незавершенный поворот кишечника, атрезии различных отделов пищеварительного канала, грыжи пупочного канатика). В 25 % случаев отмечаются пороки сердечно - сосудистой системы (дефекты межпредсердной и межжелудочковой перегородки, тетрада Фалло, коарктация аорты, дефекты перикарда, эктопия сердца). У 15 % больных встречаются пороки развития мочеполовой системы. Нередко имеет место трисомия по 13 и 18 паре хромосом. Более половины детей рождаются недоношенными. Особенно часто сопутствующие пороки и недоношенность отмечаются у мертворожденных или погибших вскоре после рождения детей с диафрагмальными грыжами.
Высокая частота сочетанных пороков объясняется гетерогенной этиологией диафрагмальных грыж, возникновение которых зависит от воздействия разнообразных тератогенных факторов. Особое значение имеет неблагоприятное воздействие на эмбрион на 8-й неделе гестации, то есть в раннем периоде формирования внутренних органов, в том числе и диафрагмы.
Следует отметить, что гипоплазия легких, открытый артериальный проток и не заращенное овальное окно, которые наблюдаются у большинства больных с врожденными ложными диафрагмальными грыжами, в группу сочетанных пороков не выделяют. Эти изменения сердца и легких считаются характерными для данной патологии.
ГРЫЖИ КУПОЛА ДИАФРАГМЫ
Грыжи купола диафрагмыв подавляющем большинстве случаев являются истинными. Грыжевой мешок в данном случае образует участок истонченного купола диафрагмы, который в различной степени выпячивается в плевральную полость. Эти грыжи чаще встречаются справа. Размеры их могут варьировать от небольшого выпячивания диафрагмы, до полной ее релаксации, когда наблюдается истончение и высокое стояние всего купола диафрагмы. Полная релаксация чаще встречается слева. Релаксация может быть врожденной, когда имеется дефект образования мышц купола диафрагмы, а грудо – брюшная перегородка состоит из двух серозных листков. Вторичная релаксация чаще возникает вследствие родового повреждения диафрагмального нерва. Обычно в этих случаях имеет место и сочетанный паралич плечевого сплетения Дюшена – Эрбаха. Повреждение диафрагмального нерва может произойти у ребенка во время операции на шее и средостении или в результате воспалительных процессов и опухолей этой области.
Реже встречаются полные дефекты в куполе диафрагмы с образованием ложных грыж. В этих случаях клиническая картина, течение заболевания и лечебная тактика мало отличаются от таковых при задних грыжах диафрагмы.
Диафрагмальные грыжи с полным отсутствием купола диафрагмы встречаются крайне редко и составляют примерно 1/7 часть от всех ложных грыж. Хирургу редко приходится встречаться с данным видом порока, так как такие дети обычно умирают в родильном доме сразу после рождения. Отсутствие обоих куполов диафрагмы – еще более редкий порок развития, который обычно описывается как казуистика.
Клиническая картина. Выраженность симптомов истинных диафрагмальных грыж зависит от величины грыжевого выпячивания и степени компрессии органов грудной полости. В отличие от ложных грыж, у детей значительно реже отмечается синдром острой дыхательной и сердечно-сосудистой недостаточности, а так же признаки непроходимости или ущемления петель кишечника.
При больших истинных грыжах, то есть значительном выпячивании диафрагмы, более чем в половине случаев симптомы начинают проявляться у детей в возрасте до 3 лет, а иногда, в 10 % случаев, даже в период новорожденности. Клинически чаще всего определяются цианоз и одышка. У детей раннего возраста проявления заболевания более яркие. Дети старшего возраста чаще отмечают боли и неприятные ощущения в области грудной клетки и живота, особенно после еды или физической нагрузки. У них нередко возникает рвота, особенно после приема пищи. С возрастом имеется тенденция к уменьшению выраженности таких респираторных нарушений, как одышка и цианоз, однако отставание в физическом развитии продолжает нарастать, появляется деформация грудной клетки, часто отмечаются повторные пневмонии.
При аускультации и перкуссии выявляются некоторое ослабление дыхания и тимпанит на стороне поражения. В ряде случаев при заполнении кишечных петель жидким содержимым перкуторный звук будет меняться. При левосторонних грыжах перкуторно и пальпаторно не удается определить селезенку. Иногда можно отметить асимметрию живота.
Более чем в 50 % наблюдений при истинных диафрагмально-плевральных грыжах, особенно при выпячивании ограниченной части купола диафрагмы, симптомы заболевания полностью отсутствуют. Это связано со стабильным положением органов внедрившихся в грыжевой мешок и отсутствием большого давления на грудные органы. Физикальные и аускультативные данные при небольших истинных грыжах не позволяют выявить каких-либо нарушений. Дети внешне могут не отличаться от здоровых, хорошо развиваться и не отставать в развитии от своих сверстников.
Диагностика. Рентгенологическая картина истинных диафрагмальных грыж отличается наличием округлой или овальной тени грыжевого мешка с ровным контуром, ограничивающим пролабированные органы брюшной полости. Этот контур, образованный грыжевым мешком, известен как пограничная линия.
Небольшие истинные грыжи почти в два раза чаще встречаются справа, чем слева. Они характеризуются выпячиванием ограниченного участка диафрагмы. Подвижность диафрагмы мало изменена или несколько ограничена. Смещение органов средостения и сердца отсутствует или выражено умеренно.
Большие грыжи почти всегда наблюдаются слева. Истинные грыжи значительных размеров могут захватывать от 30 до 80 % площади диафрагмы. Они могут располагаться в центральном переднем и заднем отделах диафрагмы. Грыжевой мешок проецируется на фоне легочного поля и образует пограничную линию овальной или полуокруглой формы. При этих грыжах коллапс легкого и смещение сердца на рентгенограммах всегда выражены. Угол между нормальным отделом диафрагмы и мешком в области грыжевых ворот прослеживается плохо, особенно на прямых рентгенограммах, в боковой проекции он виден лучше. Обычно угол грыжевых ворот при больших грыжах тупой, но в отличие от релаксации диафрагмы он всегда выражен и может быть определен при исследовании желудочно-кишечного тракта с бариевой взвесью.
При правостороннем расположении содержимым грыжевого мешка чаще всего бывает печень. Когда часть печени входит в грыжевой мешок, он принимает полусферическую форму, его тень становится плотной и интенсивной и сливается в нижних отделах с основной тенью печени. Реже между диафрагмой и печенью пролабирует толстая кишка. В этом случае тень печени будет отодвинута книзу.
Слева содержимым грыжевого мешка чаще всего оказывается дно желудка и/или тонкая и толстая кишка вместе с селезенкой. В этих случаях на фоне легочного поля ниже пограничной линии определяется крупно - и мелкопятнистые полости. Иногда желудок почти полностью заполняет грыжевое выпячивание и выглядит как большая одиночная полость с уровнем жидкости.
В зависимости от степени наполнения желудка и кишки рентгенологическая картина изменяется. Движения грыжевого мешка при дыхании резко ограничены, а иногда носят парадоксальный характер.
В ряде случаев помощь в диагностике может оказать ультразвуковое обследование. Некоторые авторы считают его очень полезным при проведении дифференциальной диагностики истинных и ложных грыж диафрагмы (M.I. Rowe e.a. 1995). Для дифференциальной диагностики диафрагмальной грыжи с опухолями, секвестрацией, врожденными кистами легкого или воспалительными процессами рекомендуют применять пневмоперитонеум, компьютерную томографию и изотопное сканирование печени.
Релаксация диафрагмы характеризуется высоким стоянием диафрагмы на всем протяжении. Она может быть врожденной или приобретенной вследствие повреждения диафрагмального нерва. У многих детей с врожденной релаксацией заболевание может протекать бессимптомно, в то время как при вторичном поражении симптомы дыхательной недостаточности часто бывают выраженными (M.I. Rowe e.a. 1995, J.A. O’Neill e.a. 2004).
Рис. 4. Релаксация правого купола диафрагмы.
На рентгенологических снимках у этих детей грудобрюшная преграда выявляется в виде тонкой тени правильной дугообразной или полусферической формы. В прямой проекции эта линия распространяется от грудной стенки до средостения; в боковой – от передней до задней грудной стенки. Углов или искривлений этой линии отметить не удается. Уровень стояния диафрагмы различен, но наиболее часто она поднимается до II - III ребра. Характер движений релаксированной диафрагмы так же самый разнообразный. Обычно дыхательные экскурсии резко ограничены, но возможны и парадоксальные движения, когда пораженная часть диафрагмы опускается при выдохе и подни