Инфицирование ран
На ранящих предметах и поверхности кожи находятся миллиарды различных бактерий, которые попадают в рану и инфицируют ее. Чаще всего рана инфицируется гноеродными бактериями, которые вызывают гнойный воспалительный процесс, что резко ухудшает заживление раны и создает опасность обшей гнойной инфекции. Внедрение и размножение микробов, попавших в рану в момент ранения вместе с ранящим предметом, называется первичной инфекцией. Повторное заражение раны через какой-то промежуток времени после ранения носит название вторичной инфекции.
Вторичное инфицирование может произойти при обработке ран грязными руками, использовании загрязненного (нестерильного) перевязочного материала, неправильной обработке ран, неправильном наложении повязки, во время перевязки. Возможно проникновение возбудителей вторичной инфекции в рану по кровеносным сосудам из гнойного очага, находящегося в другой части тела (хроническая ангина, гнойное воспаление мягких тканей, фурункулез, гайморит и др.).
При обширных и глубоких ранениях гнойно-воспалительный процесс может протекать так бурно и быстро, что организм не успевает создать вокруг гнойника защитного вала. В таких случаях возможны проникновение микробов в кровеносное русло и распространение их во все органы и ткани, - развивается обшая гнойная инфекция (сепсис). Подобное осложнение опасно и часто заканчивается смертью даже при самом интенсивном лечении.
Сепсис - патологическое состояние, вызываемое попавшими в кровеносное русло разнообразными микроорганизмами (стафилококки, стрептококки и др.) и их токсинами. Клинические явления сепсиса чрезвычайно разнообразны. Наиболее типичными признаками болезни являются: высокая температура тела (до 40°С и выше), сопровождающаяся потрясающими ознобами, проливными потами; резкое ухудшение общего состояния - бред, галлюцинации, потеря сознания. Характерны выраженная одышка, тахикардия, снижение артериального давления. Позднее быстро нарастают похудание, истощение, появляется желтушность кожных покровов, черты лица заостряются. Подобное осложнение ранения очень опасно, так как часто заканчивается смертью. Своевременная и правильно оказанная помошь позволяет предупредить развитие этого грозного осложнения. Помимо гноеродных бактерий, в рану могут попасть более опасные микробы, которые вызывают такие заболевания, как столбняк и газовая гангрена.
Столбняк. Данное инфекционное заболевание чаще возникает при загрязнении ран землей, пылью, навозом, при сельскохозяйственных и транспортных травмах и огнестрельных ранениях. Ранними признаками столбняка являются высокая температура тела (40-42°С), появляющаяся на 4-10-е сутки после ранения, непроизвольное подергивание мышц в области раны, боли в области желудка, мышц живота, затруднения при глотании, сокращение мимической мускулатуры лица и спазм жевательных мышц (тризм), делающий невозможным открывание рта. Несколько позднее присоединяются мучительные судороги всех мышц, возникающие при малейшем раздражении, судороги дыхательной мускулатуры и удушье. Лечение столбняка - очень тяжелая задача. Оно эффективнее в специализированных учреждениях, так как специфического лечения нет, а симптоматическое часто требует специального оборудования и опытного персонала.
Эффективным средством борьбы со столбняком является специфическая противостолбнячная иммунизация. Ее осуществляют путем введения столбнячного адсорбированного анатоксина, что обеспечивает невосприимчивость организма к столбняку на долгие годы при условии ревакцинации анатоксином через каждые 5-10 лет. При любой травме с нарушением целостности кожных покровов и слизистых оболочек, ожогах и отморожениях II и более степени, укусах животных, родильницам при родах на дому без квалифицированной медицинской помощи обязательно проводится экстренная специфическая профилактика столбняка.
Газовая гангрена. При попадании в рану микробов, размножающихся в условиях отсутствия воздуха (анаэробная инфекция), в ране, тканях вокруг нее развивается тяжелый воспалительный процесс. Наиболее ранним признаком начинающегося осложнения, чаше через 24-48 ч после ранения, является возникновение чувства распирания в ране, которое быстро переходит в невыносимую боль. Вокруг раны вскоре появляется отек тканей. Кожные покровы делаются холодными, покрываются темными пятнами, исчезает пульсация сосудов. При сдавлении тканей в области раны под пальцами ощущается крепитация (хруст, скрип). Это обусловлено образующимися при этом заболевании пузырьками газа, которые проникают в ткани. Температура тела быстро повышается до 39-41°С.
Лечение газовой гангрены состоит из следующих моментов: 1) введение противогангренозных сывороток; 2) хирургическое лечение - широкое рассечение тканей пораженного органа или ампутация; 3) местное лечение препаратами, выделяющими кислород (перекись водорода). Прогноз всегда серьезный.
Наиболее часто газовая гангрена, сепсис, столбняк развиваются при обширных ранениях с наличием в ране размозженных нежизнеспособных тканей, которые служат хорошей питательной средой для микроорганизмов. Благоприятными факторами для размножения микробов являются истощение больного, охлаждение и т. д. Иногда для развития этих тяжелых осложнений достаточно нескольких часов. Отсюда очевидна важность скорейшей доставки раненых в стационар для оказания своевременной врачебной помощи и введения специфических противостолбнячной и противогангренозной сывороток.
Остановка кровотечений
При наружном кровотечении различают: а) временную (предварительную) и б) постоянную (окончательную) остановку.
Временная остановка кровотечения предотвращает опасную кровопотерю и позволяет выиграть время для окончательной остановки кровотечения.
К способам временной остановки наружного кровотечения относятся: а) приподнятое положение конечности: б) наложение давящей повязки: в) палзьцевое прижатие артерии: г) наложение жгута: д) максимальное сгибание конечности в суставе.
I) Давящую повязку для временной остановки наружного кровотечения накладывают преимущественно при небольших кровотечениях - венозных, капиллярных и при кровотечениях из небольших артерий.
Делают это так: на рану накладывают стерильную марлевую салфетку, поверх нее туго свернутый комок ваты, а затем туго бинтуют круговыми ходами бинта. Вместо ваты можно использовать неразмотанный стерильный бинт. Наложение давящей повязки является единственным методом временной остановки кровотечения из ран.расположенных на туловище, на волосистой части головы.
II) Прижатие артерий на протяжении, то есть не в области раны, а выше, самый доступный в любой остановке способ временной остановки большого артериального кровотечения.
Для его применения нужно знать точку, где данная артерия наиболее близко лежит к поверхности и ее можно прижать к кости: в этих точках можно почти всегда прощупать пульсацию артерии (рис. 28). Этот прием важен главным образом постольку, поскольку он позволяет выиграть время для других способах остановки кровотечения, главным образом для наложения жгута (рис. 28а).
Прижатие обшей сонной артерии производится при сильных кровотечениях из ран верхней и средней части шеи, подчелюстной области и лица. Оказывающий помощь прижимает общую сонную артерию на стороне ранения большим пальцем или 2-4 пальцами одноименной руки. Производить давление по направлению к позвоночнику, при этом сонная артерия придавливается к поперечному отростку VI шейного позвонка.
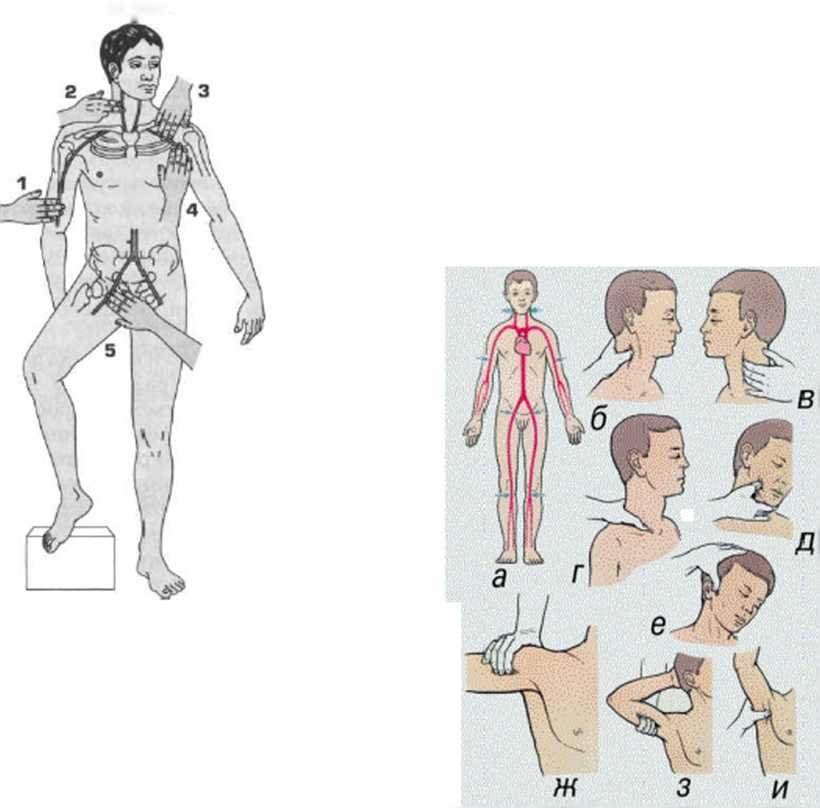
Рис. 28 Рис. 28а
Рис. 28. Типичные области прижатия артерии:
1 — плечевой: 2 — сонной; 3 — подключичной:
4 — подмышечной; 5 — бедренной
Рис 28а. Метод временной остановки (пальцевое прижатие) артериального кровотечения: а - схема расположения магистральных артерий; 6. в - сонная артерии; г - подключичная артерия; д - подчелюстная артерия; е - височная артерия; ж. з - плечевая артерия; и - подмышечная артерия
Прижатие подключичной артерии производится при сильных кровотечениях из ран в области плечевого сустава, подключичной и подмышечной областей и верхней трети плеча. Производят его большим или II - IV пальцами в надключичной ямке. Давление производится выше ключицы по направлению сверху вниз, при этом подключичная артерия придавливается к I ребру.
Прижатие плечевой артерии применяется при кровотечениях из ран средней и нижней трети плеча, предплечья и кисти. Его делают II - IV пальцами, которые располагают на внутренней поверхности плеча у внутреннего края двуглавой мышцы. Плечевая артерия придавливается к плечевой кости.
Прижатие бедренной артерии предпринимается при сильных кровотечениях из ран нижних конечностей. Его осуществляют большим пальцем руки либо кулаком. В обоих случаях давление производится в паховой области на середине расстояния между лобком и выступом подвздошной кости. Для усиления давления можно прибегать к помощи другой руки.
III) Наложение жгута - основной способ временной остановки кровотечения при повреждении крупных артериальных сосудов конечностей (рис.29).
Резиновый жгут состоит из толстой резиновой трубки или ленты, к одному концу которой прикреплен крючок, а к другому - металлическая цепочка. Чтобы не повредить кожу, жгут накладывают поверх одежды или место наложения жгута несколько раз обертывают бинтом, полотенцем и т. п. Резиновый жгут растягивают, в таком виде прикладывают к конечности и. не ослабляя натяжения, обертывают вокруг нее несколько раз так, чтобы витки ложились вплотную один к другому и чтобы между ними не попали складки кожи. Концы жгута скрепляют с помощью цепочки и крючка. При отсутствии резинового жгута используют подручные материалы (поясной ремень, галстук, бинт, носовой платок) (рис.29а, 30).
Жгут накладывают выше раны и как можно ближе к ней. Еслгг жгут наложен слабо, артерия оказывается пережатой не полностью, и кровотечение продолжается; так как при этом вены пережаты жгутом, то конечность наливается кровью, повышается давление в сосудах и кровотечение может даже усилиться, кожа конечности из-за переполнения вен кровью приобретает синюшную окраску. При слишком сильном сдавлении конечности жгутом повреждаются подлежащие ткани, в том числе нервы, и может наступить паралич конечности. Жгут нужно затягивать только до остановки кровотечения, но не более. При правильном его наложении кровотечение сразу же прекращается, а кожа конечности бледнеет. Исчезновение пульса на артерии ниже наложенного жгута указывает на то, что артерия сдавлена. Наложенный жгут может оставаться на конечности не более 2 часов (а зимой вне помещения 1-1,5часа), так как при длительном сдавлении может наступить омертвение конечности ниже жгута. К жгуту прикрепляют лист бумаги с указанием времени его наложения (рис.). 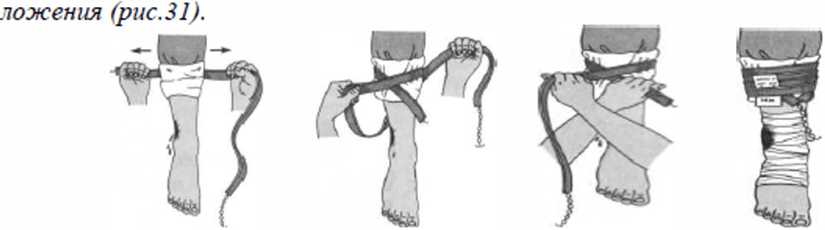
Рис.29. Наложение жгута: а - подготовка к наложению: б - наложение первого тура; в - фиксация первого тура; г - окончательный вид
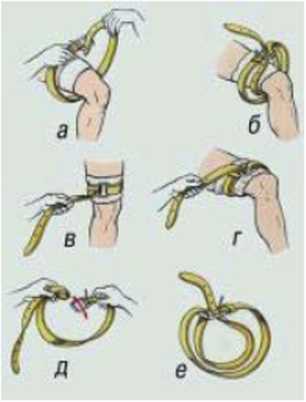
Рис. 29а. Использование поясного ремня в качестве кровоостанавливающего жгута: а. б. в. г - этапы наложения жгута: д. е - подготовка двойной петли
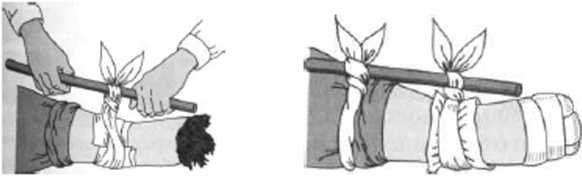
Рис.ЗО. Наложение жгута - закрутки а- затягивание жгута-закрутки б - фиксация палки повязкой

Рис.31. Области наложения жгута при кровотечении из артерий:
1 - стопы; 2 - голени и коленного сустава: 3 - кисти; 4 - предплечья и локтевого сустава;5 - плеча; б - бедра
IV) Форсированное сгибание конечности как способ временной остановки кровотечения применимо для верхней и в меньшей степени нижней конечности.
Кровотечение останавливается за счет перегиба артерий (рис.32, 33). При кровотечении из ран предплечья и кисти остановка кровотечения достигается сгибанием до отказа в локтевом суставе и фиксацией согнутого предплечья с помощью бинта, притягивающего его к плечу. При кровотечении из ран верхней части плеча и подключичной области производится форсированное заведение верхней конечности за спитну со сгибанием в локтевом суставе; конечность фиксируют с помощью бинта. При кровотечении из артерий нижних конечностей следует до отказа согнуть ногу в коленном и тазобедренном суставах и фиксировать ее в этом положении.
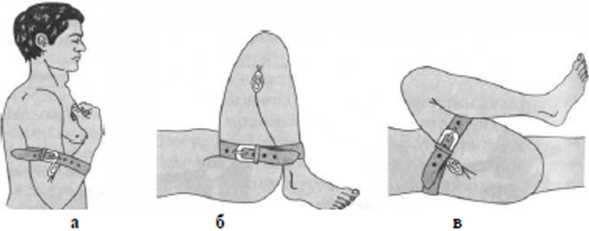
Рис. 32. Временная остановка кровотечения методом максимального сгибания конечностей в суставах: а - из артерий предплечья и кисти путем сгибания в локтевом суставе; 6 - из артерий голени и стопы путем сгибания в коленном суставе: в - из артерий бедра путем сгибания в тазобедренном суставе

Рис.ЗЗ. Временная остановка кровотечения из подключичной артерии путем максимального разгибания верхних конечностей в плечевых суставах
Другие способы остановки кровотечения, а) термический метод (действие низких и высоких температур); 6) химические методы (сосудосуживающие препараты); в) биологические методы (переливание крови, введение витаминов, применение производных крови).
Первая помощь при внешних и внутренних кровотечениях
Кровотечение может возникнуть не только при ранении, но также в результате заболеваний и тупых травм.
Носовое кровотечение. Кровотечение из носа иногда может быть значительным и потребовать неотложной помощи. Причины носовых кровотечений разнообразны. Кровотечения возникают как результат местных изменений (травмы, расчесы, язвы перегородки носа, при сильном сморкании, переломах черепа), так и при различных заболеваниях: болезнях крови, пороках сердца, инфекционных заболеваниях (скарлатина, грипп и т. д.), гипертонической болезни. При носовом кровотечении кровь поступает не только наружу, через носовые отверстия, но и в глотку и в полость рта. Это вызывает кашель, нередко рвоту. Больной становится беспокойным, что усиливает кровотечение.
Оказывающий помощь должен прежде всего устранить все причины, усиливающие кровотечение. Надо успокоить больного, убедить его в том, что резкие движения, кашель, разговор, сморкание, напряжение усиливают кровотечение. Больного следует усадить, придать ему положение, при котором меньше возможности для поступления крови в носоглотку (наклонить голову вперед), положить на область носа и переносицы пузырь со льдом, завернутый в платок комочек снега, смоченный холодной водой платок, бинт, комочек ваты и др. Помимо местных воздействий, необходимо обеспечить достаточный приток свежего воздуха; если кровотечение возникло от перегревания, перевести больного в тень, наложить холодные компрессы на голову, грудь.
Если кровотечение не прекращается, можно попытаться его остановить сильным прижатием обеих половинок носа к носовой перегородке. При этом голову больного наклоняют несколько вперед и возможно выше, с силой сжимают нос. Дышать больной должен через рот. Сжимать нос нужно в течение 3- 5 мин и более. Кровь, попавшую в рот, больной должен выплевывать. Вместо прижатия можно провести тампонад носовых ходов сухим комочком ваты или комочком ваты, смоченным раствором перекиси водорода. В носовые ходы вводят ватные шарики, голову больного наклоняют вперед. На вате кровь довольно быстро свертывается и кровотечение останавливается. Обычно проведение этих мероприятий позволяет остановить кровотечение: в противном случае больного надо немедленно доставить в больницу.
Кровотечение после удаления зуба. После удаления зуба может возникнуть значительное кровотечение. Останавливают его путем заполнения дефекта в десне комочком ваты и плотного прижатия его зубами.
Кровотечение при повреждении слухового прохода и внутренних структур уха (удар, царапины, перелом костей черепа). Его останавливают введением в наружный слуховой проход марли, сложенной в виде воронки, которую удерживают марлевой повязкой на ухо.
Легочное кровотечение. При повреждениях легких (сильный удар в грудь, перелом ребер), ряде заболеваний легких и сердца (туберкулез, рак, абсцесс легкого, митральный порок сердца и др.) возможно развитие легочного кровотечения. У больного с мокротой и при кашле начинает выделяться алая пенистая кровь - кровохарканье. Иногда легочные кровотечения бывают очень сильными. При появлении крови в мокроте больного необходимо освободить от одежды, затрудняющей дыхание, немедленно придать полусидячее положение. Больного по возможности надо успокоить, убедить, что ему нужен для лечения полный покой. В помещении, где находится больной, должно быть много свежего воздуха. Больному запрещают двигаться, разговаривать, рекомендуют глубоко дышать и сдерживать кашель. На грудь целесообразно положить пузырь со льдом. Из лекарственных средств назначают таблетки против кашля.
Всякое легочное кровотечение - грозный симптом какого-либо тяжелого заболевания, поэтому задачей первой помощи является скорейшая доставка больного в лечебное учреждение. Больные с легочным кровотечением чрезмерно чувствительны к перевозке. Доставка таких больных из дома в лечебное учреждение должна осуществляться специальным санитарным транспортом в полусидячем положении, при этом необходимо соблюдать особую осторожность, избегая тряски и резких движений, что может усилить кашель и кровотечение.
Кровотечение в грудную полость. При ударе в грудь, переломах ребер и некоторых заболеваниях легких возможны повреждения сосудов и заполнение одной или обеих плевральных полостей кровью. Скапливающаяся кровь сдавливает легкое, что вызывает нарушение дыхания. Вследствие кровопотери и выключения легкого из акта дыхания состояние больного быстро ухудшается: резко учащается и затрудняется дыхание, кожные покровы становятся бледными, с синюшным оттенком.
Больной подлежит экстренной транспортировке в лечебное учреждение. Помощь заключается в придании больному полусидячего положения. К грудной клетке прикладывают пузырь со льдом.
Желудочно-кишечное кровотечение. Кровотечение в полость желудка и кишечника является осложнением ряда заболеваний (язвенная болезнь, рак желудка, варикозное расширение вен пищевода и др.) и травм (инородное тело, ожог и др.). Оно может быть значительным и привести к смерти. Симптомами желудочного кровотечения наряду с общими симптомами острого малокровия (бледность, слабость, потливость) являются кровавая рвота или рвота содержимым цвета кофейной гущи, частый жидкий стул и окрашивание кала в черный цвет (дегтеобразный кал).
Для улучшения состояния больного и уменьшения кровотечения необходимо создать больному покой, придать ему горизонтальное положение, на живот положить пузырь со льдом, полностью запретить прием пиши и жидкости.
Основная задача первой помощи - организация немедленной доставки больного в лечебное учреждение. Больных с желудочно-кишечным кровотечением нужно транспортировать в положении лежа с приподнятым ножным концом носилок - это предупреждает обескровливание головного мозга.
Кровотечение в брюшную полость. Возникает при тупой травме живота, чаше всего вследствие разрывов печени, селезенки. Причиной внутри- брюшного кровотечения могут быть некоторые заболевания печени и селезенки; у женщин кровотечение возможно в результате разрыва маточной трубы при внематочной беременности.
Кровотечение в брюшную полость проявляется сильными болями в животе. Кожные покровы бледные, пульс частый. При значительном кровотечении возможна потеря сознания. Больного следует уложить, на живот положить пузырь со льдом, запрещается прием пищи и воды. Таких больных надлежит немедленно транспортировать в больницу в положении лежа на спине.
Ос m р oeмалокровие. Развивается при значительной потере крови. Потерю крови больные переносят по-разному. Наиболее чувствительны к кровопотере дети и пожилые. Плохо переносят потерю крови длительно болевшие, голодные, усталые, находящиеся в состоянии страха люди. Взрослый человек может почти совсем не ощущать потери 300-400 мл крови, а для ребенка эта кровопотеря будет смертельной. Одномоментная потеря крови (2- 2,5 л) является смертельной.
Потеря 1 - 1.5 л крови очень опасна и проявляется развитием тяжелой картины острого малокровия, выражающейся резким нарушением кровообращения и развитием кислородного голодания. Подобное состояние может развиться при сравнительно малой кровопотере.но происшедшей очень быстро. О тяжести состояния больного судят не только по количеству излившейся крови, но и
по уровню артериального давления.
Симптомы острого малокровия очень характерны и не зависят от того, имеется ли у больного наружное или внутреннее кровотечение. Больной жалуется на нарастающую слабость, головокружение, шум в ушах, потемнение и мелькание мушек в глазах, жажду, тошноту, рвоту. Кожные покровы и видимые слизистые оболочки становятся бледными, черты лица заостряются. Больной заторможен, иногда, наоборот, возбужден, дыхание частое, пульс слабого наполнения или совсем не определяется, артериальное давление низкое. В дальнейшем в результате потери крови может наблюдаться потеря сознания, обусловленная обескровливанием мозга, исчезает пульс, не определяется давление, появляются судороги, непроизвольное отделение кала и мочи. Если экстренно не принять соответствующих мер, наступает смерть.
При большой кровопотере и низком давлении кровотечение может прекратиться; тем не менее, при оказании первой помощи необходимо наложить на рану давящую повязку, после чего начать проведение противошоковых мероприятий. Пострадавшего следует уложить на ровную поверхность для предупреждения анемизации головного мозга. При значительной кровопотере, вызвавшей обморок, шок, больного (раненого) укладывают в положение, при котором голова находится ниже туловища. В отдельных случаях полезно произвести «самопереливание крови»: лежачему раненому поднимают все конечности, чем достигается временное увеличение количества циркулирующей крови в легких, мозге, почках и других жизненно важных органах. При сохраненном сознании и отсутствии повреждений органов брюшной полости больного можно напоить горячим чаем, минеральной или простой водой. При терминальных состояниях и остановке сердца проводят оживление. Основным методом лечения острого малокровия является срочное переливание донорской крови, поэтом пострадавшего необходимо как можно быстрее доставить в лечебное учреждение. При транспортировке специальной машиной скорой помощи переливание крови может быть произведено и в машине, так как в таких машинах имеется запас донорской крови.
Признаки ушиба
1. Боль.
1. Покраснение.
2. Припухлость.
3. Местное повышение температуры.
Первая медицинская помощь при ушибах
1. По возможности сделать тугоебинтование.
2. Холод на место ушиба (пузырь со льдом, холодные компрессы). Держать 1 час (по 15-20 минут, с интервалом 5-10 минут).
3. Если зона ушиба расположена близко к кости (голень, предплечье, сустав), обратиться в медицинское учреждение для исключения повреждения кости (перелома).
4. Три-четыре дня, кроме тугого бинтования, не применять никаких действий к месту ушиба. Затем любое сухое тепло (грелка, растирания, физиопроцедуры).
5. При выраженной боли в первые сутки принимать обезболивающие препараты, с учетом индивидуальной переносимости, из расчета 1таб. - до 70 кг веса. 2 таб. > 70 кг веса.
6. При подозрении на перелом произвести иммобилизацию и транспортировать в травмпункт.
Растяжение (частичный разрыв) связок возникает при резких и сильных движениях в местах, где мышцы прикрепляются к костям. Чрезмерная нагрузка может привести к разрыву сосудов и частичному надрыву или полному разрыву волокон связки. Растяжение связок возникает тогда, когда объем движений в том ли ином суставе превысит обычный, нормальный. Иногда растяжение связок может иметь серьезные функциональные последствия, так как сустав после растяжения или разрыва связок может стать менее устойчивым, что повышает вероятность повторной травмы.
Признаки растяжения и разрыва связок
1. Постоянная боль.
2. Кровоизлияние в месте травмы.
3. Резкое ограничение функции сустава.
4. Болезненность при пальпации.
При растяжении и разрыве связок конечность, в отличие от переломов и вывихов, не деформируется.
Первая помощь при растяжении связок
1. В первые минуты после травмы наложить холод на место повреждения.
2. Затем зафиксировать его эластичным бинтом, но не заматывать его слишком туго, чтобы не нарушить кровообращение. При наложении эластичного бинта соблюдать анатомическое положение сустава.
3. Если пострадавший испытывает чувство онемения в забинтованной конечности.повязку следует ослабить.
4. Поверх бинта к травмированному месту полезно снова приложить холод.Для уменьшения болей пострадавшему можно дать анальгин.
Вывих- это смешение кости по отношению к ее нормальному положению в суставе. Он возникает при резких, несвойственных суставу движениях. При этом рвутся не только сосуды, но и связки, укрепляющие сустав. Вывихи возникают чаше в суставах, имеющих форму шара или блока (плечевой, тазобедренный, локтевой). Когда головка кости выходит за пределы своего нормального положения, происходит растяжение или разрыв связок. Воздействие большой силы, приведший к вывиху, может также вызвать перелом кости, повреждение близлежащих нервов и кровеносных сосудов. Вывих обычно легко определить по видимой деформации сустава.
Признаки вывиха
1. Западение в области сустава.
2. Боль.
3. Невозможность движения.
4. Пружинящая амортизация.
Первая медицинская помощь при вывихах
1. Самим НЕ ВПРАВЛЯТЬ! Попытки вправить вывих могут привести к наступлению вредных последствий для здоровья пострадавшего, если эта процедура проводится непрофессионально и тем более, если вывих сопровождался трещиной или переломом конечности. Необходимо зафиксировать конечность в положении, которое она приняла после травмы.
2. Холод на сустав.
3. 1-2 таблетки обезболивающего препарата (анальгин).
4. Иммобилизация и госпитализация. Чем быстрее пострадавший будет доставлен в лечебное учреждение, тем легче вправление вывиха.
Транспортная иммобилизация (не меняя положения в суставе). При вывихе в суставах верхней конечности проще ее осуществить путем наложения бинтовой повязки Дезо, косыночной повязки или фиксацией полой пиджака. При вывихе в суставах нижней конечности пострадавшего укладывают на матрац, на щитносилки, либо накладывают транспортные лестничные или импровизированные шины, которые должны быть такой длины, чтобы они фиксировали конечность.захватывая травмированный сустав, а также по одном суставу выше и ниже повреждения.
Холод на область поврежденного сустава для уменьшения болей, отека и кровоподтека. При сильных болях - внутримышечное или подкожное введение наркотических анальгетиков.
Во время оказания первой медицинской помощи вывих нельзя вправлять: эта манипуляция является врачебной операцией, осуществляется в больнице с обязательным рентгенологическим контролем.
Перелом- это полное или частичное нарушение целостности кости, возникшее при внешнем механическом воздействии.
Вилы переломов
1) Переломы делят на врожденные, в основе которых лежит нарушение процессов костеобразования, и приобретенные. Приобретенные различают травматические, возникающие при действии значительной травмирующей силы, и патологические, которые могут развиваться даже при обычной нагрузке, при каких-либо заболеваниях костей (костная опухоль, гнойный процесс в кости - остеомиелит и др.).
2) Различают переломы полные (по всему поперечнику кости) и неполные (надломы).
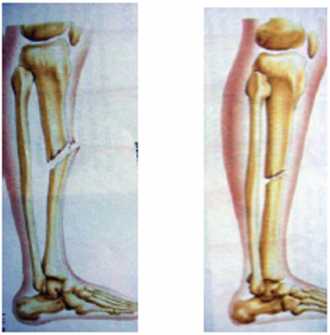
3) Переломы делятся также на закрытые, когда сохраняется целостность покровов (кожи, слизистых оболочек), и открытые, когда травмирующая сила или отломок кости разрывает покровы (рис. 39).
4) По направлению линии перелома различают переломы косые, поперечные, Т-образные, спиральные, оскольчатые (при образовании нескольких отломков). В случаях, когда один отломок внедряется в другой, говорят о вколоченных переломах.
а б
Рис. 39. Виды переломов: а - открытый; б - закрытый
Признаки перелома
1. Деформация (изменение формы конечности, укорочение или изменение ее оси).
2. Локальная (местная) боль.
3. Припухлость мягких тканей над переломом, кровоизлияние в них.
4. При открытых переломах - рваная рана с видимыми отломками кости, или без них.
5. Нарушение функции конечности.
6. При пальпации слышен «хруст» сломанной кости.
7. Болезненность в месте перелома при нагрузке (давлении) по длинной оси кости.
8. Неестественное положение конечности (например, вывернута пятка или кисть).
При переломах позвоночника возможно выпадение чувствительности и движений ниже места повреждения, нарушение мочеиспускания. Истечение из носа крови, а из ушей жидкости красно- желтого цвета (крови и сукровицы) говорит о возможном переломе основания черепа.
Переломы костей конечностей в подавляющем большинстве случаев представлены повреждением длинных трубчатых костей. Независимо от локализации переломов в их клинической картине много общего. Б момент травмы иногда дольной ощущает характерный хруст в месте повреждения, возникает сильная боль. Положение конечности вынужденное, пассивные и активные движения в ней резко ограничены. При осмотре видны деформация и укорочение поврежденного сегмента, обусловленные отеком, кровоизлиянием и смещением отломков. Пальпация болезненна, особенно по линии перелома. Иногда под кожей можно определить выступающие края отломков.
При открытых переломах имеет место наличие раны, в ране видны отломки костей. Переломы являются тяжелыми повреждениями, при них в момент травмы нередко возникают серьезные осложнения: болевой шок, сильное кровотечение, повреждение жизненно важных органов (сердца, легких, почек, печени.мозга), а также крупных сосудов и нервов. Иногда перелом осложняется жировой эмболией (попадание из костного мозга кусочков жира в венозные и артериальные сосуды и закрытие их просвета жировымэмболом).
Первая медицинская помощь при переломах
1. Если пострадавший в сознании и адекватен, то необходимо выяснить у него место наибольшей болезненности и обстоятельства получения травмы.
2. При открытом переломе одежду над местом перелома РАЗРЕЗАЕТЬ (не снимать).
3. ВНИМАНИЕ! В случае открытого перелома в рану отломки кости НЕ ВПРАВЛЯТЬ! Это может вызвать кровотечение и дополнительное инфицирование кости и мягких тканей.
4. Осмотреть рану, определить вид и силу кровотечения, произвести остановку кровотечения и обработку раны.
5. При открытом переломе перед иммобилизацией конечности кожу вокруг раны необходимо обработать спиртовым раствором йода или другим антисептическим средством и наложить асептическую повязку. Если нет стерильного материала, рана должна быть закрыта любой хлопчатобумажной тканью.
6. Дать 1-2 таблетки обезболивающего препарата (анальгин, но-шпа и др.).
7. Провести иммобилизацию конечности.
8. Транспортировка в травмпункт.
Транспортная иммобилизация - важнейшее мероприятие первой медицинской помощи при переломах, она предупреждает дополнительное смещение отломков, обеспечивает покой травмированной части тела, предупреждает развитие травматического шока. Выполняют транспортную иммобилизацию с помошью стандартных шин: металлических лестничных или сетчатых, фанерных лубков, пневматических (надувных) шин. При их отсутствии используются подручные средства: доски, лыжи, лыжные палки, плотный картон, книги, толстые ветки деревьев и т.д. Применяется также аутоиммобилизация - фиксация сломанной конечности к здоровым частям тела (рука прибинтовывается к туловищу, сломанная нога - к здоровой ноге).
При выполнении транспортной иммобилизации должны строго соблюдаться следующие правила.
1. Обезболивание.
2. Придание пораженной конечности среднефизиологического положения, при котором уравновешивается напряжение мышц сгибателей и разгибателей.
3. Подбор и моделирование транспортной шины: подбирается шина такой длины, чтобы она фиксировала место перелома и захватывала бы по одному суставу выше и ниже места перелома, затем шине придается форма иммобилизируемой конечности; подгонка шины проводится по здоровой конечности больного или оказывающий помощь сгибает шину по себе: шину обертывают ватой и марлей, накладывают на больного поверх одежды: на области костных выступов помещают ватные прокладки; шину фиксируют к конечности бинтами.косынками или подручными средствами (полотенце, простыня, широкая тесьма и т. д.).
4. При наложении шина должна выступать за кончики пальцев верхних и нижних конечностей для обеспечения покоя, однако их надо оставлять свободными от бинта, чтобы можно было следить за состоянием тканей фиксированной конечности.
В зависимости от места перелома наложение транспортной шины, помимо обших правил, имеет и свои особенности.
При переломе плечевой кости шина должна идти от плечевого сустава со здоровой стороны через спину, плечевой сустав больной стороны и через всю руку. Шину сгибают так, чтобы она повторяла среднефизиологическое положение верхней конечности. После наложения шины на руку оба ее конца связывают, чтобы она не смещалась. В подмышечную область, под локтевой отросток, в кисть укладывают ватные подушечки; шину фиксируют на руке бинтом, после чего руку в шине фиксируют дополнительно косынкой.
Перелом предплечьяшинируется так же, только протяженность шины значительно меньше: от кончиков пальцев до средней трети плеча (рис. 40, 41). При переломе мелких костей длина шины должна быть от кончиков пальцев до средней трети предплечья; положение кисти и пальцев выпрямленное или пальцы полусогнуты, в лучезапястном суставе кисть несколько согнута в тыльную сторон). После наложения шины рука фиксируется к туловищу косынкой так, чтобы ладонная поверхность предплечья касалась туловища.
Переломы бедра и области коленного суставаиммобилизируют чаше деревянной шиной Дитерихса или проволочными лестничными шинами (рис. 42, 43). Деревянная шина Дитерихса позволяет фиксировать конечность и осуществлять вытяжение по длине, поэтому ее называют дистракционной.
Для фиксации бедра лестничными шинами готовят три шины. Задняя шина должна идти от уровня лопатки через тазобедренный сустав по задней поверхности ноги через пятку до кончиков пальцев. Шину слегка сгибают на уровне коленного сустава и пол углом 90-100° на уровне голеностопного сустава. Внутренняя шина проходит по внутренней поверхности ноги от паховой области и до конца пятки, пол прямым углом поворачивается на подошвенную поверхность стопы. Наружная шина укладывается от подмышечной впадины через боковую поверхность туловища и ноги до конца пятки, где она встречается с внутренней шиной и фиксируется с помощью тесьмы. На область, объединяющую боковые поверхности тазобедренного, коленного и голеностопного суставов и пятку, накладываются ватно-марлевые подушечки. Шина фиксируется к нижней конечности марлевыми бинтами, косынками или другими подручными средствами.
Перелом костей голени фиксируется по тому же принципу (рис.43). Сначала накладывается задняя шина, затем П-образная - так. чтобы перекладина буквы П располагалась на подошве, а длинные ее стороны шли по внутренней и наружной поверхности ноги. Шина накладывается от кончиков пальцев до средней трети бедра.
При переломе костей стопы и одной из лодыжек накладывается только задняя шина - от кончиков пальцев до средней трети голени.
П














