СОЧЕТАННЫЕ КРАНИО - ФАЦИАЛЬНЫЕ ПОВРЕЖДЕНИЯ
Сочетанная травма — одновременное повреждение двух и более анатомических областей одним или несколькими поражающими факторами.
Комбинированная травма — повреждение, которое возникает в результате воздействия разных травмирующих факторов (физических, химических или биологических).
Больные с сочетанными кранио-фациальными повреждениями представляют интерес для клиницистов в связи с возрастающей их частотой, особенностью клинического течения, трудностью диагностики и выбора оптимального способа лечения.
В.Ф. Чистякова (1971, 1977) отметила, что челюстно-лицевые повреждения сочетаются с закрытой черепно-мозговой травмой в 86,3—100% случаях. По данным М.Г. Григорьева (1977) подобные сочетания наблюдались у 34% больных, В.В. Лебедева и В.П. Охотского (1980) — в 53% случаев, Ю.И. Вернадского (1985) — в 95,6%, К.Я. Передкова (1998) — в 98,7%.
Анатомическая общность лицевого и мозгового черепа создает предпосылки для возникновения кранио-фациальных повреждений В.В. Лебедев и В.П. Охотский (1980) указывают, что нижняя челюсть посредством височно - нижнечелюстного сустава соединяется с наружной частью основания черепа. Поэтому при ударе в нижнюю челюсть суставная головка нередко повреждает основание средней черепной ямки (каменистой части височной кости) и слуховой проход (внутренний), что вызывает нарушение слуха и функции лицевого нерва.
Сила удара кулаком в боксерской перчатке достигает 460 кг, а ногой (в бутсе) по мячу — 950 кг, ступней по динамометру — 870 кг (В. М. Абалаков, 1955). Экспериментально доказано, что сила удара кулаком без перчатки равна 560—680 кг (Г. Повертовски, 1968). Установлено, что для повреждения костей носа нужна сила удара в 10—30 кг, передней стенки верхнечелюстной пазухи — 65—78 кг, скуловой кости у женщин — 83—180 кг, а у мужчин 160— 260 кг (J. Nahm, 1975).
Особенности архитектоники лицевого скелета не только создают условия для предохранения головного мозга от травматического воздействия, но и играют важную роль в передаче механической энергии на мозговые структуры. Интимными топографо - анатомическими взаимоотношениями лицевого и мозгового черепа можно объяснить такие грозные осложнения (при лицевой травме), как субдуральные гематомы, субарахноидальные кровоизлияния, тромбозы мозговых сосудов, травматические аневризмы, переломы шейных позвонков, перелом основания черепа и др.
А.П. Фраерман и Ю.Е. Гельман (1974) предложили классифицировать сочетанные кранио - фациальные повреждения по степени тяжести:
• тяжелая черепно-мозговая травма и тяжелые повреждения лицевого скелета;
• тяжелая черепно-мозговая травма и нетяжелые повреждения лицевого скелета;
• нетяжелая черепно-мозговая травма и тяжелые повреждения челюстно-лицевой области;
• нетяжелая черепно-мозговая травма и нетяжелая челюстно-лицевая травма.
Повреждения челюстно-лицевой локализации при сочетанной травме у большинства
пострадавших не являются доминирующими, но играют важную роль в течение и исходах травмы.
При черепно-мозговой травме, в зависимости от степени ее тяжести, могут наблюдаться изменения в системе иммунитета (возникает иммунодепрессия), сердечно-сосудистой системе, состоянии внешнего дыхания, органах пищеварения (страдают кишечник, печень, поджелудочная железа), эндокринной и нервной системах (ослабление памяти, внимания, мышления), а также понижаются функции зрения, обоняния и слуха, изменяется электрическая активность и регуляторная деятельность мозга и др. (О.С. Насонкин, И.И. Дерябин, 1987 и др.). Все это можно назвать одним словом — у больных развивается травматическая болезнь.
Причиной травматической болезни является взаимодействие механического агента, вызывающего повреждение, с тканями организма. Ведущими звеньями вначале являются кровопотеря, неспецифические расстройства функций поврежденного органа, гипоксия, токсемия, болевой синдром и др., а в дальнейшем — моно- и полисистемная (полиорганная) недостаточность.
429
17. НЕОГНЕСТРЕЛЬНЫЕ ПЕРЕЛОМЫ КОСТЕЙ СРЕДНЕЙ ЗОНЫ ЛИЦА
 Клиническая симптоматика сочетанной травмы зависит от тяжести и характера черепно-мозговой и челюстно-лицевой травм. При сочетанной травме с тяжелыми черепно-мозговыми повреждениями в клинической картине преобладает неврологическая симптоматика, которая значительно затрудняет диагностику повреждений челюстно-лицевой области. Не всегда удается проведение рентгенологических исследований в нужных проекциях. Поэтому, нередко основным методом диагностики, при повреждении костей лицевого скелета является клинический метод, а это требует от врача соответствующей подготовки и необходимого опыта работы с подобным контингентом больных.
Клиническая симптоматика сочетанной травмы зависит от тяжести и характера черепно-мозговой и челюстно-лицевой травм. При сочетанной травме с тяжелыми черепно-мозговыми повреждениями в клинической картине преобладает неврологическая симптоматика, которая значительно затрудняет диагностику повреждений челюстно-лицевой области. Не всегда удается проведение рентгенологических исследований в нужных проекциях. Поэтому, нередко основным методом диагностики, при повреждении костей лицевого скелета является клинический метод, а это требует от врача соответствующей подготовки и необходимого опыта работы с подобным контингентом больных.
Сочетанная черепно-лицевая травма — это не просто сумма повреждений. Развивается синдром взаимного отягощения, что приводит к усугублению течения травматической болезни (челюстно - церебральный синдром).
Все черепно - мозговые травмы (ЧМТ) делятся на 3 формы:
• сотрясение мозга;
• ушиб (контузия) мозга:
а) легкой степени; б) средней степени; в) тяжелой степени;
• сдавление мозга:
а) на фоне его ушиба; б) без сопутствующего ушиба.
С учетом возможности угрозы инфицирования мозгового вещества, черепно-мозговые повреждения подразделяются на открытые (ОЧМТ) и закрытые (ЗЧМТ) травмы. Открытая черепно-мозговая травма (ОЧМТ) может быть проникающая и непроникающая. ЧМТ условно делятся на 3 степени тяжести: легкая (сотрясение и контузия головного мозга легкой степени); средняя (контузия головного мозга средней степени, подострое и хроническое сдавление головного мозга); тяжелая (ушиб головного мозга тяжелой степени, острое сдавление головного мозга).
Сотрясение головного мозга (commotio cerebri) — закрытое механическое повреждение, которое характеризуется нарушением функций мозга без явно выраженных морфологических изменений. Наблюдается лишь расширение сосудов, точечные кровоизлияния, увеличение проницаемости сосудистых стенок, отек мозговой ткани, повышение внутричерепного давления. Характеризуется потерей сознания от нескольких секунд до нескольких минут.
Клиническими симптомами являются: потеря сознания, однократная или повторная рвота, замедленный (или учащенный) пульс, повышение температуры тела до 37,2—37,7°С, вялость, сонливость и апатичность (иногда возбуждение или галлюцинации), головные боли, тошнота, головокружение, лабильность сердечной деятельности, потливость, вестибулопатия, быстрая утомляемость, ухудшение памяти и др. признаки.
Контузия головного мозга (contusio cerebri, ушиб головного мозга) — закрытое механическое повреждение головного мозга, характеризующееся возникновением очага (очагов) деструкции его ткани и проявляющееся неврологической и (или) психопатологической симптоматикой соответственно локализации очага (очагов). Помимо симптомов сотрясения головного мозга появляются очаговые симптомы. Выражена головная боль, рвота, брадикардия, сонливость, оглушенность, эпилептиформные припадки, сопорозное, а затем коматозное состояние.
Ушиб мозга легкой степени: состояние больного средней тяжести; сознание нарушено (умеренное оглушение); наряду с симптомами сотрясения головного мозга могут выявляться менингиальные симптомы (вследствие субарахноидального кровоизлияния); жизненно важные функции в норме; характеризуется потерей сознания после травмы от нескольких минут до 15—20 минут.
Ушиб мозга средней степени: состояние больного средней тяжести или тяжелое; сознание нарушено (сопор, умеренная кома или психомоторное возбуждение); умеренное нарушение жизненно важных функций (тахипноэ, тахикардия, повышение артериального давления, гипертермия, многократная рвота); неврологические нарушения (парезы, расстройства чувствительности и др.), менингиальные и стволовые симптомы (нистагм, изменение мышечного тонуса и др.); характеризуется потерей сознания после травмы продолжительностью от 15—20 минут до нескольких часов.
Ушиб мозга тяжелой степени: состояние больного тяжелое или крайне тяжелое; находится в коме; глубокие нарушения жизненно важных функций (спонтанное дыхание, апноэ, пульс нитевидный, низкое артериальное давление, арефлексия, атония мышц); глубокие неврологические изменения (стволовая и подкорковая симптоматика); потеря сознания после травмы продолжительностью от нескольких часов до нескольких недель.
430
17.2. Сочетанные кранио-фациальные повреждения
 Сдавление головного мозга — обусловлено внутричерепными гематомами (субдураль-ными, эпидуральными, внутримозговыми), вдавленными переломами костей мозгового черепа, нарастающим отеком мозга. О наличии гематомы свидетельствуют следующие симптомы: динамика ухудшения общего состояния больного и его сознания, нарастающее внутричерепное давление, гипоксия мозга, нарастающая общемозговая и очаговая неврологическая симптоматика, вегетативные расстройства.
Сдавление головного мозга — обусловлено внутричерепными гематомами (субдураль-ными, эпидуральными, внутримозговыми), вдавленными переломами костей мозгового черепа, нарастающим отеком мозга. О наличии гематомы свидетельствуют следующие симптомы: динамика ухудшения общего состояния больного и его сознания, нарастающее внутричерепное давление, гипоксия мозга, нарастающая общемозговая и очаговая неврологическая симптоматика, вегетативные расстройства.
И.С. Зозуля (1997), анализируя свои клинические наблюдения выделяет особенности течения черепно - мозговой травмы в зависимости от возраста и наличия алкогольной интоксикации. Согласно наблюдениям автора, улиц пожилого и старческого возраста реже наблюдаются глубокие расстройства сознания, более выражена дезориентация в месте и во времени, а также астения и нарушения сердечно-сосудистой системы, нормализация происходит более медленно. В детском возрасте очаговая симптоматика менее выражена у детей меньшего возраста, а общемозговая и вегетативная — наоборот. При алкогольной интоксикации токсические действия алкоголя оказывают влияние как на общемозговую, так и на очаговую неврологическую симптоматику (вызывая эйфорию, мышечную гипотонию, адинамию, сопор, кому, могут симулировать картину травматического повреждения мозга). Все это приводит к более длительному нарушению сознания, амнезии, менее выраженному болевому синдрому в первые 6—12 часов после травмы. У этих больных чаще возникают рвоты, больше проявляются вегетативные нарушения, чаще выявляется синдром ликворной гипотензии, менее выражена анизокория. Алкогольная интоксикация приводит к нарушениям мозгового кровообращения, что усиливает гипоксию мозга. Все это утяжеляет клинику сотрясения, ушиба или сдавления головного мозга, а также маскирует истинную картину черепно-мозгового повреждения, что усложняет диагностику и лечение.
Клиническая картина сочетанных кранио-фациальных повреждений зависит от характера и степени тяжести черепно-мозговой и челюстно-лицевой травмы. Возникают грубые расстройства внешнего дыхания из-за окклюзии (нарушение проходимости) дыхательных путей кровью, слизью, обрывками мягких тканей полости рта, костными осколками, западением языка и др. Могут возникнуть массивные кровопотери в результате повреждения ветвей наружной сонной артерии. Развивается выраженный отек мягких тканей лица и головы.
Расстройства периферического дыхания усиливают недостаточность мозгового кровообращения, гипоксию мозга и нарушения его обмена, что в свою очередь приводит к развитию отека мозга и нарушению регуляторных функций центральной нервной системы (В.В. Чистякова, 1971,1977; В.В. Лебедев, Д.Я. Горенштейн, 1977; М.Н. Промыслов, 1984; А.Г. Шаргородский и соавт., 1981,1988 и др.).
Кровотечение из поврежденных отделов лица и мозгового черепа, ликворея, усиленное слизеотделение, которое может сопровождаться рвотой, сопровождаются аспирацией и создают угрозу для жизни больного в раннем периоде после травмы и в отдаленном периоде (развитие гнойного посттравматического менингита). Вследствие истечения ликвора у 70% больных развивается гипотензивный синдром. В результате травмы у 33—70% больных развивается травматический шок (М.Г Григорьев, 1977, А.П. Ромаданов и соавт., 1987,1989 и др.).
Согласно данным К.Я. Передкова (1993) в структуре сочетанной кранио-фациальной травмы значительное место занимают пострадавшие с политравмой (43%), множественными повреждениями лицевого скелета (32%), множественными травмами черепа и головного мозга (20%). Сочетание множественных челюстно-лицевых с множественными черепно-мозговыми повреждениями наблюдались автором у 10% больных. Основной причиной являлся транспортный и бытовой травматизм (рис. 17.2.1).
На клиническое течение сочетанного кранио-фациального повреждения существенно влияет характер и тяжесть черепно-мозговой травмы. По мнению К.Я. Передкова (1993), травматическая болезнь проявляется у больных с преобладанием тяжелой черепно-мозговой травмы, о чем свидетельствует большая частота шока, длительность лечения пострадавших и высокая летальность. По мнению автора, при сочетанных повреждениях, когда на первый план выступает челюстно-лицевая травма, клиническое проявление травматической болезни в 40% случаев маскируется.
По наблюдениям К.Я. Передкова (1993) установлено, что летальность выше в группе больных с нетяжелыми челюстно-лицевыми повреждениями, сочетающимися с тяжелой черепно-мозговой травмой, чем у пострадавших с тяжелой челюстно-лицевой и тяжелой черепно-мозговой травмами (соответственно 41% и 23%). Такая парадоксальность автором объяснена следующим образом, что при соударении разрушительных сил с черепом при
431
17. НЕОГНЕСТРЕЛЬНЫЕ ПЕРЕЛОМЫ КОСТЕЙ СРЕДНЕЙ ЗОНЫ ЛИЦА
обширных повреждениях лицевого и мозгового черепа основная сила травмирующей энергии распределяется на более поверхностные слои, тогда как при небольших челюстно-лицевых травмах большая часть травмирующей силы попадает на мозговой череп. Этим можно объяснить не только высокую летальность, но большую частоту осложнений у этих больных (до 50%).
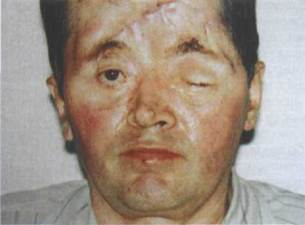
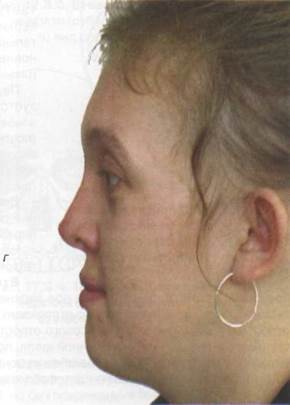
Рис. 17.2.1. Внешний вид больного через 3 месяца после сочетанного кранио - фациального повреждения
Диагностика характера и степени тяжести повреждений головного мозга и челюстно-лицевой области при сочетанной травме представляет определенные трудности. Поэтому и процент диагностических ошибок высок и составляет до 80%. Невыраженность неврологической симптоматики вызывает затруднения в распознавании черепно-мозговой травмы. Расхождение в диагнозах обусловлены недооценкой тяжести травмы,
недостаточно полно собранным анамнезом, недостаточным объемом неврологического исследования больных, игнорирование обстоятельств получения травмы и потери сознания пострадавшими, недооценка косвенных признаков повреждения головного мозга, переоценка явлений алкогольной интоксикации.
При сочетанных кранио-фациальных повреждениях с диагностической целью используют следующие объективные методы исследования: рентгенография черепа, аксиальная компьютерная томография (АКТ), ядерный магнитный резонанс (ЯМР), электроэнцефалография (ЭЭГ), реоэнцефалография (РеоЭГ), люмбальная пункция (ЛП), исследование состава ликвора и величины ликворного давления, пневмоэнцефалография (ПЭГ), а также лабораторные методы (гематокрит, формула крови, состав мочи и др.), гемодинамические исследования и консультации смежных специалистов.
К.Я. Передков (1993) рекомендует в остром периоде после травмы применять обязательно — рентгенографию, ЭхоЭГ, АКТ, по показаниям — ЭЭГ, РеоЭГ, каротидную ангиографию, ПЭГ и др. Последовательность применения диагностических исследований — от простых к более сложным. Уточнение характера и степени тяжести повреждений проводится с обязательным участием челюстно-лицевого хирурга, нейрохирурга, офтальмолога, отоневролога, а при необходимости и других специалистов.
По данным Киевского научно-практического объединения Скорой медицинской помощи и медицины катастроф, у 51% больных челюстно-лицевые повреждения сочетались с сотрясением головного мозга, а у 49% — с ушибом головного мозга различной степени тяжести (К.Я. Передков, 1993). Иммобилизацию отломков лицевого скелета у больных с сочетанными кранио-фациальными повреждениями необходимо проводить как можно раньше, надежно фиксируя отломки.
Особенности сочетанной кранио - фациальной травмы у детей. Сотрясение головного мозга диагностируется у 11—38% детей с переломами челюстей. Однако, по мнению М.М.Соловьева (1986), выявить повреждения головного мозга у детей, при помощи обычных методов клинического обследования, довольно трудно, т.к. эти повреждения протекают бессимптомно, особенно у детей раннего возраста. Вследствие эластичности костей свода черепа и наличия незакрывшихся родничков, повышение внутричерепного давления у детей происходит медленно. Поэтому объективная неврологическая симптоматика появляется позже. У детей с подозрением на черепно-мозговую травму необходимо проводить дополнительный метод исследования — электроэнцефалографию (Н. Gitt et al., 1982) и они подлежат госпитализации в стационар. Черепно-мозговая травма не может служить основанием для отказа или отсрочки оказания специализированной медицинской помощи (К.С. Ормантаев и соавт., 1981; К.С.Ормантаев,1982).
Методы лечения будут рассмотрены в соответствующем разделе данного руководства.
По наблюдению 3. Курмангалиева (1988) оказание специализированной помощи при
сочетанной тяжелой черепно - мозговой травме сразу же после стабилизации показателей
жизнеобеспечивающих систем не только не утяжеляет общий или неврологический статус,
но и способствует уменьшению развития местных осложнений. Специализированное лечение
432
17.2. Сочетанные кранио-фациальные повреждения
 должно осуществляться под адекватным обезболиванием, применяя консервативные и щадящие способы хирургического лечения. Объем специализированной помощи должен быть полным и исчерпывающим, осуществляться сразу же после стабилизации жизнеобеспечивающих систем в течение первых суток после травмы. Несмотря на правильное и в полном объеме проведенное лечение пострадавшие с сочетанными кранио-фациальными повреждениями нуждаются в проведении восстановительных операций на мягких тканях и костях лицевого скелета и черепа (рис. 17.2.2).
должно осуществляться под адекватным обезболиванием, применяя консервативные и щадящие способы хирургического лечения. Объем специализированной помощи должен быть полным и исчерпывающим, осуществляться сразу же после стабилизации жизнеобеспечивающих систем в течение первых суток после травмы. Несмотря на правильное и в полном объеме проведенное лечение пострадавшие с сочетанными кранио-фациальными повреждениями нуждаются в проведении восстановительных операций на мягких тканях и костях лицевого скелета и черепа (рис. 17.2.2).
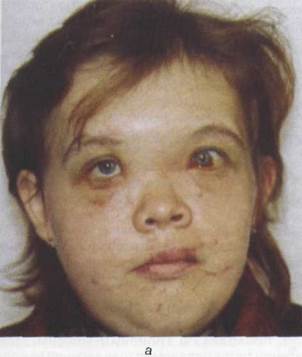
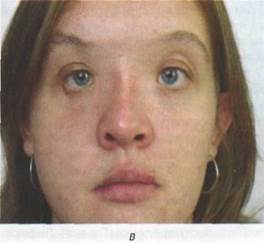
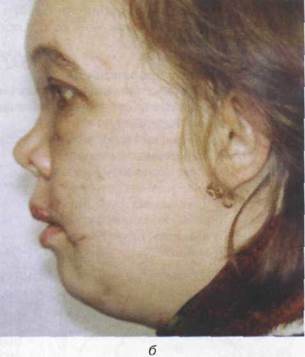
Рис. 17.2.2. Внешний вид больной через 2 месяца после кранио- фациального повреждения (а, б) и на этапе проведения пластических операций (в, г)
433
17. НЕОГНЕСТРЕЛЬНЫЕ ПЕРЕЛОМЫ КОСТЕЙ СРЕДНЕЙ ЗОНЫ ЛИЦА
 17.3. ПЕРЕЛОМЫ ВЕРХНЕЙ ЧЕЛЮСТИ
17.3. ПЕРЕЛОМЫ ВЕРХНЕЙ ЧЕЛЮСТИ
Переломы верхней челюсти делятся на две основные группы: огнестрельные и неогнестрельные.
Наиболее простой и краткой, но в тоже время достаточно полной, является классификация огнестрельных повреждений верхней челюсти, предложенная Я.М. Збаржем (1965), которая отражает направление раневого канала и его глубину (конечно относительную), характер повреждения и функциональную недостаточность:
I. По направлению и глубине раневого канала:
1) сквозное(поперечное, косое, продольное);
2)слепое;
3)касательное.
II. По характеру повреждения:
1) без значительного дефекта мягких и костных тканей;
2) со значительным дефектом мягких и костных тканей;
3) непроникающие;
4) проникающие в полость рта, носа, верхнечелюстную пазуху и череп;
5) со смещением отломков.
III. По функциональному признаку:
1) без нарушения функций;
2) с нарушением функций:
а) речи, жевания, глотания;
б) дыхания, слуха;
в)зрения.
Подробнее об огнестрельных переломах верхней челюсти будет изложено в разделе №19 данного руководства.
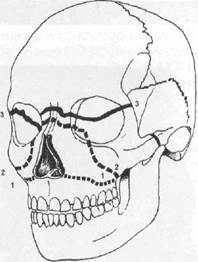
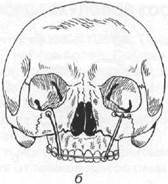
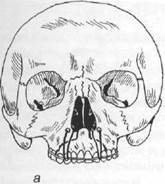
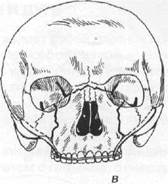
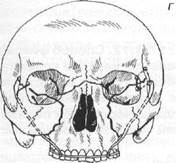
Клинические наблюдения показывают, что неогнестрельные переломы верхней челюсти, как правило, проходят по типичным местам. При определении типов переломов тела верхней челюсти используется классификация Лефор (Le Fort, 1901). Автор описал разные типы переломов верхней челюсти, выявленные им экспериментальным путем (на трупах). Установлено три основных типа переломов тела верхней челюсти (рис. 17.3.1).
Первый тип перелома (нижний) характеризуется тем, что линия перелома проходит над альвеолярным отростком и над твердым небом (почти параллельно им), через нижний край грушевидного отверстия и концы крыловидных отростков клиновидной кости, по дну верхнечелюстных пазух (рис. 17.3.2-а,б).
Рис. 17.3.1. Линии переломов
Рис. 17.3.2. Первый тип перелома верхней
челюсти (перелом Герена —Лефора):
Рис. 17.3.3. Второй тип перелома верхней
челюсти (суборбитальный перелом):
Рис. 17.3.4. Третий тип перелома верхней
челюсти (суббазальный перелом):
435
17. НЕОГНЕСТРЕЛЬНЫЕ ПЕРЕЛОМЫ КОСТЕЙ СРЕДНЕЙ ЗОНЫ ЛИЦА

| тип перелома, а со второй — другой тип. Чаще всего наблюдается сочетание второго и третьего типа.
Могут обнаруживаться и атипичные переломы верхней челюсти, которые не укладываются в ранее описанные схемы.
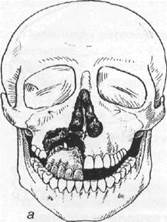
Наблюдаются переломы отростков верхнечелюстной кости (рис. 17.3.5): альвеоляр ного (отламывается часть отростка с несколькими зубами), лобного (чаще бывает односторонним) и нёбного (возникает при падении на выступающий предмет).
Может встречаться оскольчатый перелом передней стенки верхнечелюстной кости.
Таким образом, для деления неогнестрельных переломов верхней челюсти предлагаю воспользоваться следующей классификацией: |
Рис. 17.3.5. Перелом альвеолярного отростка
436
17.3. Переломы верхней челюсти
 щу кожи или слизистой оболочки) или кровотечений, характер и локализацию ран мягких тканей.
щу кожи или слизистой оболочки) или кровотечений, характер и локализацию ран мягких тканей.
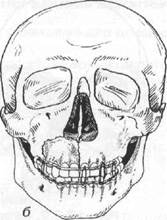
Наблюдается удлинение и уплощение средней зоны лица, что связано со смещением вниз верхней челюсти как самостоятельно, так и со скуловыми костями. Имеется так называемый симптом очков — кровоизлияние в клетчатку век. Такой же симптом встречается и при переломе костей основания черепа. Отличие заключается во времени его появления и распространенности. При переломах верхней челюсти симптом очков возникает сразу же после травмы и имеет распространенный характер, а при изолированных переломах костей основания черепа — не ранее, чем через 12 часов (чаще через 24—48 часов) после травмы и не выходит за пределы круговой мышцы глаза (рис.17.3.7).
Рис. 17.3.6. Определение подвижности отломков верхней челюсти при ее переломе. Захватывают пальцами одной руки верхние зубы и осторожно перемещают челюсть в передне - заднем направлении.
При переломах основания черепа можно выявить ликворею — истечение цереброспинальной жидкости через дефект твердой мозговой оболочки. Назальная ликворея — ликворея в полость носа через дефект твердой мозговой оболочки в области пластинки решетчатой кости или в месте перелома клиновидной кости. Ушная ликворея — ликворея из наружного слухового прохода при переломе пирамиды височной кости. Визуально этот симптом выявить сложнее из-за сопутствующего кровотечения. Для диагностики наличия ликвореи используют пробу двойного пятна — истекающая кровь образует на марлевой салфетке бурое пятно в центре, а по периферии — желтый венчик цереброспинальной жидкости. Симптом
носового платка — чистый носовой платок, смоченный ликвором, при высыхании остается мягким, а если смочить носовым отделяемым, то становиться жестким («накрахмаленным»).
При переломах верхней челюсти по второму и третьему типу может выявляться синдром верхней глазничной щели — офтальмоплегия (паралич мышц глаза), птоз (опущение верхнего века), отсутствие чувствительности верхнего века и кожи лба, расширение и фиксированное положение зрачка (ZachariadesN.etal.,1985). При кровоизлиянии в орбиту наблюдается экзофтальм и диплопия. При повреждении скуловых костей возникает скуловой синдром — понижение чувствительности в зоне иннервации скуло-лицевой и скуло-височной ветвей II ветви тройничного нерва, параличи отдельных мимических мышц.
При пальпации кожи можно определить крепитацию — ощущение похрустывания или потрескивания, возникающее в результате проникновения воздуха из воздухоносных путей в подкожную клетчатку. В подглазничной области — симптом ступеньки (при втором типе перелома по Лефор) из-за повреждения кости в месте соединения скулового отростка верхнечелюстной кости с боковой поверхностью скуловой кости. Отмечается подвижность костей носа. При переломах верхней челюсти по Вассмунду подвижность костей носа отсутствует.
Имеется нарушение прикуса, т.к. центральные зубы на верхней и нижней челюсти не смыкаются между собой. Возникает открытый прикус. Чаще наблюдается при переломе верхней челюсти по второму типу и связано это с тем, что вся верхняя челюсть освобождается от связи с окружающими костями. Верхняя челюсть опускается вниз, поворачивается вокруг своей поперечной оси и запрокидывается кзади (под влиянием сокращения медиальных крыловидных мышц, которые одним концом прикрепляются к крыловидному отростку клиновидной кости, а другим — к медиальной поверхности угла нижней челюсти). Н.М. Александров (1985) считает, что мышцы не влияют на смещение верхней челюсти, а зависит это от силы удара.
При внутриротовом осмотре можно выявить кровоизлияние под слизистую оболочку и нарушение целостности костной ткани (симптом ступеньки) в области скуло-челюстного шва (место соединения верхнечелюстной и скуловой костей). Встречаются эти симптомы при суборбитальном переломе.
437
17. НЕОГНЕСТРЕЛЬНЫЕ ПЕРЕЛОМЫ КОСТЕЙ СРЕДНЕЙ ЗОНЫ ЛИЦА

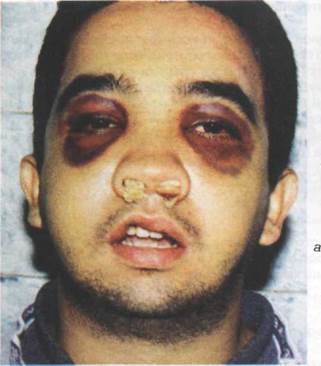
Рис. 17.3.7. Внешний вид (а)
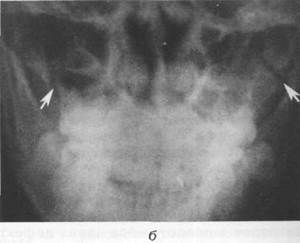
Рис. 17.3.8. Рентгенограмма больного
с сочетанным кранио - фациальным
Повреждением (оскольчатым
Переломом лобной кости и ее
Скуловой кости)
Переломы верхней челюсти заживают в течение 30—45 дней. Первичная костная мозоль обычно не прослеживается, а линия (щель) перелома плохо рентгенологически выявляется уже после 20 дня. Н.А. Рабухина (1974) указывает, что при неустраненном смещении фрагментов, деформация нижнеглазничного края, стенок верхнечелюстной пазухи или грушевидного отверстия может сохраниться на всю жизнь.
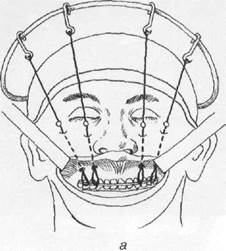
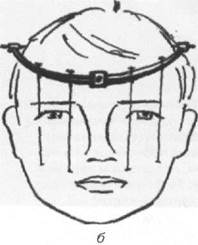
Лечение. Временными (транспортными) средствами иммобилизации отломков при переломах верхней челюсти являются: бинтовая подбородочно-теменная повязка, эластичная подбородочная праща (повязка) Померанцевой — Урбанской, стандартная транспортная повязка, эластичные резиновые и сетчатые бинты. Цель временной иммобилизации — прижать нижнюю челюсть к верхней и удержать их в таком положении до проведения постоянного закрепления отломков, т.е. до оказания больному специализированной помощи.
Различают ортопедические, хирургическо — ортопедические и хирургические способы закрепления отломков верхней челюсти.
Ортопедический (консервативный) метод лечения заключается в том, что пострадавшему к зубам на верхней и нижней челюстях фиксируют двухчелюстные стандартные или алюминиевые шины с зацепными петлями (см. раздел «Лечение переломов нижней челюсти») Накладывают межчелюстную резиновую тягу. Для более точного сопоставления отломков верхнечелюстной кости между большими коренными зубами укладывают прокладку из резиновой трубки. При этом методе лечения необходима последующая иммобилизация нижней челюсти с помощью гипсовой подбородочной пращи и шапочки с резиновой тягой. Последнюю можно корректировать в динамике проводимого лечения.
Хирургическо - ортопедический способ лечения предусматривает фиксацию назубной шины к головной опорной повязке или к неповрежденным костям лицевого черепа.
Р. Фальтин (1915) предлагает укреплять верхнюю челюсть при помощи назубной проволочной шины (фиксируют лигатурной проволокой) с внеротовыми стержнями, которые впереди ушных раковин изгибались вверх и пригипсовывались к гипсовой шапочке. А также при переломах верхней челюсти автор рекомендовал привязывать ее к неповрежденной скуловой дуге. Фидершпиль (1934) предлагает назубную шину, которая укреплена на верхней челюсти, фиксировать тонкой проволокой из нержавеющей стали, проведенной через толщу мягких тканей щек, к головной гипсовой шапочке (к зацепным петлям) или привязывать стальную шину к зубам с выводом ее из полости рта в виде стержней и загипсовать их в головную шапочку. При застарелых переломах и тугоподвижных отломках верхней челюсти Dingman R.O. (1939) модифицировал метод Фидершпиля. Стальные проволоки одним концом укреплялись к зацепным петлям на верхнечелюстной шине, а другим — при помощи резиновых колец (надетых на проволочные крючки) к дуге на головной шапочке. Перемещая крючки на дуге и меняя, таким образом, направление резиновой тяги, можно репонировать отломки верхней челюсти при самых различных ее смещениях (рис. 17.3.9).
К.Я. Передков (1991) предложил способ кранио-фациальной фиксации отломков лицевого скелета с помощью специального устройства — подковообразной скобы, фиксируемой на теменных буграх и лобной кости. Аппаратом возможна регулировка направления и силы натяжения отломков (рис.17.3.9-6).
В 1942 г. Z.H. Adams воскресил описанный нашим соотечественником Р. Фальтиным (1915) метод укрепления отломков верхней челюсти к неповрежденным костям лицевого черепа.
439
17. НЕОГНЕСТРЕЛЬНЫЕ ПЕРЕЛОМЫ КОСТЕЙ СРЕДНЕЙ ЗОНЫ ЛИЦА

Рис. 17,3.9. Метод лечения застарелых переломов верхней челюсти по способу R. O. Dingman (а) и К. Я. Передкова (б)
Способ фиксации по Фальтину —Адамсу заключается в том, что назубная проволочная шина с двумя зацепными петлями (обращенными вниз) плотно фиксируется к зубам, а лигатурами из металлической проволоки (нержавеющая сталь) поврежденная верхняя челюсть прикрепляется (подвешивается) к неповрежденным костям лицевого скелета. К нижнеглазничному краю верхнечелюстной кости и основанию грушевидного отверстия фиксируется отломок при переломе по первому типу, к скуловой дуге — при первом и втором типе перелома, а к скуловому отростку лобной кости — при переломе по третьему типу (рис. 17.3.10 и 17.3,11).
Фиксация верхней челюсти по В. И. Мелкому (1982). Перед операцией на верхнюю челюсть накладывают внутриротовую назубную проволочную шину. Под инфильтрационной анестезией проводится разрез кожи слева по лобно-скуловому гребню сверху вниз длиной 0,5 см. С помощью иглы Кергера внутриротовым путем делают вкол иглы в слизистую на уровне верхнего левого шестого зуба и проводят ее вместе с проволочной лигатурой по внутренней поверхности скуловой кости до кожной линии разреза (рис. 17.3.12-а). Верхний конец проволочной лигатуры освобождают и извлекают иглу. Затем делают аналогичный линейный разрез кожи длиной 0,5 см с противоположной стороны, т.е. вдоль лобно-скулового гребня справа. Верхний конец проволочной лигатуры укрепляют в проводнике (игле Кергера) и через левый разрез проводят ее строго по лобной кости слева направо (рис. 17.3.12-6). Затем освобождают конец проволочной лигатуры. Далее верхний конец лигатуры вновь укрепляют в игле Кергера, которую проводят через правый разрез в области лобно-скулового гребня вниз через мягкие ткани по внутренней поверхности скуловой кости с выходом в преддверие на уровне верхнего правого шестого зуба (рис. 17.3.12-в). На кожные послеоперационные раны накладывают швы. Проводят репозицию отломков верхней челюсти с контролем по прикусу и свободные концы проволочной лигатуры укрепляют к назубной шине (рис. 17.3.12-г).
В результате операции верхняя челюсть прочно фиксируется к основанию черепа. Прикус восстанавливается. Данная методика автором и нами была апробирована при переломах верхней челюсти по любому типу, а также при сочетании их с переломами лобной кости. Способ позволяет обеспечить прочную фиксацию верхней челюсти к основанию черепа, прижимая ее строго снизу вверх. Метод технически прост и быстро осуществим.
В литературе встречаются и другие хирургическо-ортопедические методы лечения переломом верхней челюсти (К. Анастасов, П.З. Аржанцев и др.), которые в настоящее время не имеют широкого применения.
Хирургический способ лечения повреждений верхней челюсти. R.E. Shands (1956) применил для укрепления оторванной верхней челюсти «трансмаксиллярный стержень», который проводил через обе верхнечелюстные кости в поперечном направлении и через кожу щек с последующим укреплением этого стержня к головной шапочке или дуге, если имеются повреждения кожных покровов черепа.
М.А. Макиенко (1962) предлагает использовать спицы Киршнера, которые вводятся под разными углами через отломанную верхнюю челюсть в неповрежденные кости черепа
440
17.3. Переломы верхней челюсти

Рис. 17.3.10. Способ фиксации костных
Рис. 17.3.11. Рентгенограмма лицевых
Титановых пластин
441
Рис. 17.3.12. Способ фиксации
Рис. 17.3.14. Внешний вид больного через 2 месяца после сочетанного перелома верхнечелюстных костей
Рис. 17.3.13. Способ фиксации костных
Отломков верхней челюсти
по первому (а), второму (б)
По классификации Le Fort
442
17.4. Переломы скуловой кости и дуги
 17.4. ПЕРЕЛОМЫ СКУЛОВОЙ КОСТИ И ДУГИ
17.4. ПЕРЕЛОМЫ СКУЛОВОЙ КОСТИ И ДУГИ
Скуловая кость — самая прочная из лицевых костей. Представляет собой плотное костное образование толщи



 Клиническая симптоматика сочетанной травмы зависит от тяжести и характера черепно-мозговой и челюстно-лицевой травм. При сочетанной травме с тяжелыми черепно-мозговыми повреждениями в клинической картине преобладает неврологическая симптоматика, которая значительно затрудняет диагностику повреждений челюстно-лицевой области. Не всегда удается проведение рентгенологических исследований в нужных проекциях. Поэтому, нередко основным методом диагностики, при повреждении костей лицевого скелета является клинический метод, а это требует от врача соответствующей подготовки и необходимого опыта работы с подобным контингентом больных.
Клиническая симптоматика сочетанной травмы зависит от тяжести и характера черепно-мозговой и челюстно-лицевой травм. При сочетанной травме с тяжелыми черепно-мозговыми повреждениями в клинической картине преобладает неврологическая симптоматика, которая значительно затрудняет диагностику повреждений челюстно-лицевой области. Не всегда удается проведение рентгенологических исследований в нужных проекциях. Поэтому, нередко основным методом диагностики, при повреждении костей лицевого скелета является клинический метод, а это требует от врача соответствующей подготовки и необходимого опыта работы с подобным контингентом больных. Сдавление головного мозга — обусловлено внутричерепными гематомами (субдураль-ными, эпидуральными, внутримозговыми), вдавленными переломами костей мозгового черепа, нарастающим отеком мозга. О наличии гематомы свидетельствуют следующие симптомы: динамика ухудшения общего состояния больного и его сознания, нарастающее внутричерепное давление, гипоксия мозга, нарастающая общемозговая и очаговая неврологическая симптоматика, вегетативные расстройства.
Сдавление головного мозга — обусловлено внутричерепными гематомами (субдураль-ными, эпидуральными, внутримозговыми), вдавленными переломами костей мозгового черепа, нарастающим отеком мозга. О наличии гематомы свидетельствуют следующие симптомы: динамика ухудшения общего состояния больного и его сознания, нарастающее внутричерепное давление, гипоксия мозга, нарастающая общемозговая и очаговая неврологическая симптоматика, вегетативные расстройства.

 щу кожи или слизистой оболочки) или кровотечений, характер и локализацию ран мягких тканей.
щу кожи или слизистой оболочки) или кровотечений, характер и локализацию ран мягких тканей.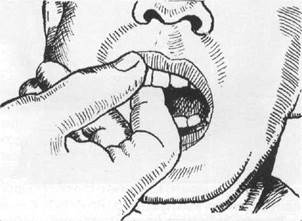



 17.4. ПЕРЕЛОМЫ СКУЛОВОЙ КОСТИ И ДУГИ
17.4. ПЕРЕЛОМЫ СКУЛОВОЙ КОСТИ И ДУГИ


