Кровь. Кроветворение
Кровь - внутренняя среда организма - жидкость, содержащая клеточные элементы, заключенная в кровеносной системе и пребывающая в постоянной циркуляции благодаря деятельности сердца и экстракардиальных факторов.
Основные функции крови:
- транспортная - доставка на периферию к тканям и клеткам тела кислорода из легких, необходимого для окислительных процессов, а также питательных веществ из кишечника (белков, углеводов, жиров, витаминов, солей, воды);
- удаление СО2 и продуктов обмена через экскреторные системы (легкие, кишечник, печень, почки, кожу);
- участие в процессах нейрогуморальной регуляции;
- защитная (клеточный и гуморальный иммунитет);
- участие в физико-химической регуляции гомеостаза (температурного, осмотического, кислотно-щелочного, онкотического, коллоидно-осмотического, химического).
Кроветворение (гемопоэз) - процесс образования и развития форменных элементов крови в кроветворных органах. Эритроциты, зернистые лейкоциты и тромбоциты образуются в костном мозге (эритропоэз, гранулопоэз, тромбоцитопоэз), лимфоциты - в костном мозге, селезенке и тимусе (лимфоцитопоэз), моноциты - в костном мозге (моноцитопоэз). Все клетки крови имеют одну родоначальную форму - стволовую кроветворную клетку. Различают три основных отдела клеток-предшественников: отдел стволовых кроветворных клеток, отдел клеток-предшественников миело- и лимфопоэза, отдел унипотентных клеток-предшественников (Рис).

Схема кроветворения (И. Л. Чертков, А. И. Воробьев)
Схема предусматривает выделение 6 классов клеточных форм:
I - класс полипотентных клеток-предшественников, способных дифференцироваться по всем росткам кроветворения;
II - класс частично детерминированных полипотентных клеток-предшественников: это ограниченно полипотентные клетки-предшественники миелопоэза и лимфопоэза с ограниченной способностью к самоподдержанию;
III - класс унипотентных клеток-предшественников, не способных к длительному самоподдержанию, но способных к пролиферации и дифференцировке. Это клетки-предшественники отдельных рядов дифференцировки в кроветворно-лимфатической системе, на уровне которых осуществляется основная количественная регуляция кроветворения. В костном мозге различаются две категории клеток-предшественников лимфоцитов: предшественники В- и Т-лимфоцитов. Клетки трех первых классов схемы кроветворения морфологически неидентифицируемые, существуют в двух формах - бластной и лимфоцитоподобной.
На уровне IV класса появляются принципиальные различия между кроветворной и лимфатической системами. Это морфологически распознаваемые пролиферирующие клетки, дающие начало отдельным рядам миелопоэза (гранулоцитопоэз, моноцитопоэз, эритропоэз, метакариоцитопоэз и лимфопоэз).
В V класс входят созревающие клетки, в VI - зрелые клетки с ограниченным жизненным циклом. Для гранулоцитопоэза первая морфологически распознаваемая клетка - миелобласт, последняя пролиферирующая клетка ряда - миелоцит. Метамиелоцит и палочкоядерный гранулоцит - класс созревающих клеток (V класс), зрелая клетка - сегментоядерный гранулоцит (VI класс).
Эритроцитарная система
Эритроциты (от греч. erythros - красный + kytos - клетка) составляют более 99% клеток крови. Они составляют 45% объема крови. Эритроциты - красные кровяные тельца, имеющие форму двояковогнутых дисков диаметром от 6 до 9 мкм, а толщиной 1 мкм с увеличением к краям до 2,2 мкм. Эритроциты такой формы называются нормоцитами. Особая форма эритроцитов приводит к увеличению диффузионной поверхности, что способствует лучшему выполнению основной функции эритроцитов - дыхательной. Специфическая форма обеспечивает также прохождение эритроцитов через узкие капилляры.
Эритроциты выполняют в организме следующие функции:
1) основной функцией является дыхательная - перенос кислорода от альвеол легких к тканям и углекислого газа от тканей к легким;
2) регуляция рН крови благодаря одной из мощнейших буферных систем крови - гемоглобиновой;
3) питательная - перенос на своей поверхности аминокислот от органов пищеварения к клеткам организма;
4) защитная - адсорбция на своей поверхности токсических веществ;
5) участие в процессе свертывания крови за счет содержания факторов свертывающей и противосвертывающей систем крови;
6) эритроциты являются носителями разнообразных ферментов (холинэстераза, угольная ангидраза, фосфатаза) и витаминов (В1, В2, В6, аскорбиновая кислота);
7) эритроциты несут в себе групповые признаки крови.
Сразу после рождения красная кровь новорожденных характеризуется повышенным содержанием гемоглобина и большим количеством эритроцитов. В среднем сразу после рождения содержание гемоглобина равно 210 г/л (колебания 150-240 г/л - см. Приложение). С конца 1-х начала 2-х суток жизни происходит снижение содержания гемоглобина - в связи с гемолизом эритроцитов. К 2-4 месяцам уровень гемоглобина может снижаться до 100 г/л. Это состояние называется физиологическая анемия. Она возникает не у всех детей и связана с истощением запаса железа в организме ребенка с одной стороны, и с недостаточным поступлением железа с пищей - с другой. Потом уровень гемоглобина начинает опять повышаться и после 6 месяцев составляет 110 -140г/л.
Цветовой показатель характеризует содержание гемоглобина в эритроцитах. Если цветовой показатель составляет 0,85-1,1 - такое состояние называется нормохромия, более чем 1,1 - гиперхромия, менее 0,8 - гипохромия. У новорожденных детей отмечается гиперхромия (1,1- 1,2), так как эритроциты большие и содержат большое количество гемоглобина. А в период физиологической анемии содержание гемоглобина в эритроцитах уменьшается и наблюдается склонность к гипохромии.
Снижение цветового показателя крови наблюдается в состояниях, когда либо уменьшается синтез гемоглобина, что приводит к уменьшению содержания гемоглобина в эритроците, либо когда изменяется размер эритроцита в сторону уменьшения (микроцитоз).
Увеличение цветового показателя крови наблюдается при макроцитозе, т.е. когда эритроцит больше своих размеров и вмещает большее количество гемоглобина, что встречается при фолиеводефицитной и В12-дефицитной анемии, приеме цитостатиков, гипотиреозе.
Так как во внутриутробном периоде ребенок развивается в условиях относительной гипоксии, уровень эритроцитов в это время высокий и сразу после рождения составляет около 6 Т/л (колебания 5 - 7 Т/л).
Т - тера - приставка в системе СИ (SI, фр. Le S ystème I nternationald'Unités - Система Интернациональная - международная система единиц), обозначающая 1012 (1 000 000 000 000 - один триллион).
В первые дни после рождения часть эритроцитов разрушается путем гемолиза с образование большого количества непрямого (не связанного) билирубина. В печени к данной форме билирубина присоединяется две молекулы глюкуроновой кислоты и образуется билирубин-диглюкурунид, который по-другому называется связанный (с глюкуроновой кислотой) или прямой (прямо реагирует с диазореактивом). Эту реакцию катализирует глюкуронилтрансфераза. Однако у новорожденных детей количество и активность этого катализатора снижены. Поэтому превращения несвязанного билирубина в связанный происходит медленно и у новорожденных детей наблюдается повышенное содержание в крови несвязанного билирубина, который является водонерастворимым и плохо выводится через почки. Это обуславливает появление желтушного окрашивания кожи и склер на 2-3 день жизни ребенка, что называется физиологическая желтуха новорожденных.
После рождения уровень эритроцитов снижается, достигая 3,1 Т/л в период физиологической анемии. Затем уровень эритроцитов повышается и после 6 месяце составляет более 4,0 Т/л (4,0 - 5,5).
Красная кровь новорожденных отличается от крови детей более старших возрастов не только в количественном, но и в качественном отношении. Для крови новорожденного прежде всего характерен отчетливый анизоцитоз (эритроциты разные по размерам), отмечаемый в течение 5-7 дней, и макроцитоз, т.е. несколько больший в первые дни жизни диаметр эритроцитов, чем в более позднем возрасте. Средний диаметр эритроцита у взрослых 7,2 мкм, у новорожденных - до 8 мкм. В связи с этим отмечается и физиологическая гиперхромия - цветовой показатель составляет 1,1 - 1,2. У новорожденных также отмечается пойкилоцитоз (эритроциты имеют разную форму) и полихроматофилия (различная степень окрашивания эритроцитов). Эти особенности эритроцитов могут сохраняться до 2 месяцев.
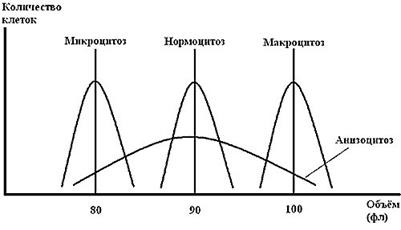
Количественное соотношение эритроцитов различных диаметров выражается графически в виде эритроцитометрической кривой Ляпунова - Прайс-Джонса (Александр Михайлович Ляпунов 1857-1918, - профессор математики, академик Петербургской Академии Наук; С. Price Jones, 1863--1943, английский врач).
Кривая Ляпунова - Прайс-Джонса представляет собой график распределения эритроцитов по их диаметру: по оси абсцисс отмечают диаметр эритроцитов (в мкм), по оси ординат - проценты эритроцитов соответствующей величины. Полученные точки соединяют линиями, которые в совокупности образуют эритроцитометрическую кривую.
У здоровых людей в норме эритроцитометрическая кривая имеет правильную форму с довольно узким основанием, границы которого находятся в пределах 5 - 9 мкм, высота кривой достигает 70% и приходится на 7,5 мкм.

При макро- и мегалоцитарных анемиях кривая имеет неправильную пологую форму с широким основанием, иногда с двумя вершинами, и сдвинута вправо, в сторону больших диаметров. При микросфероцитозе кривая также растянута, но сдвинута влево, в сторону меньших диаметров.

У здоровых новорожденных кривая Ляпунова - Прайс-Джонса в первые сутки имеет асимметричный характер (сдвинута вправо) и только к концу первой недели жизни приобретает обычный симметричный вид.
Кровь новорожденных содержит много молодых, еще не совсем зрелых, форм эритроцитов, указывающих на активно протекающие процессы эритропоэза. В течение первых часов жизни количество ретикулоцитов - предшественников эритроцитов - колеблется от 8 до 40‰ - физиологический ретикулоцитоз. Количество ретикулоцитов в грудном и более старшем возрасте составляет 5 - 10‰. ‰ - проми́лле (от лат. pro mille, букв. «за тысячу») - одна тысячная доля. В данном случае - количество ретикулоцитов на 1000 эритроцитов.
Кроме этих молодых форм эритроцитов, в крови новорожденных как вполне нормальное явление встречаются ядросодержащие формы эритроцитов, чаще нормоциты и эритробласты. В заметном количестве их удается обнаружить только в течение нескольких первых дней жизни, а затем они встречаются в крови как единичные клетки.
Наличие большого числа эритроцитов, повышенное количество гемоглобина, присутствие большого количества молодых незрелых форм эритроцитов в периферической крови в первые дни жизни свидетельствуют об интенсивном эритропоэзе как реакции на недостаточность снабжения плода кислородом в период внутриутробного развития и в родах.
Длительность жизни эритроцитов у новорожденных в первые дни жизни составляет 12 дней, что в 5-10 раз меньше средненормальной длительности жизни эритроцитов у детей старше года и взрослых (80-120 дней).
Скорость оседания эритроцитов (СОЭ) зависит от многих химических и физических свойств крови. У новорожденного СОЭ составляет 2-3 мм/ч, у детей грудного возраста 6-7 мм/ч, у детей после года - 5-10 мм/ч. Более медленное оседание эритроцитов у новорожденных объясняется низким содержанием в крови фибриногена и холестерина, а также сгущением крови, особенно ярко выраженным в первые часы после рождения.
Осмотическая резистентность эритроцитов - устойчивость эритроцитов к гипотоническим растворам. Резистентность - свойство эритроцитов противостоять разрушительным воздействиям: осмотическим, механическим, тепловым и другим. В лабораторной практике наибольшее значение приобрело определение осмотической резистентности эритроцитов.
Эритроциты в гипертонических солевых (NaCl) растворах сморщиваются, а в гипотонических - набухают. При значительном набухании наступает гемолиз эритроцита. Для проведения пробы готовят в пробирках растворы хлорида натрия различной концентрации (от 0,7% до 0,22 % NaCl), за тем вносят в них один и тот же объем крови (0,02 миллилитра) и оставляют на 1 час при комнатной температуре. Через 1 час пробирки центрифугируют и определяют концентрацию раствора, соответствующую первым признакам и полному гемолизу.

Сначала гемолизируются самые неустойчивые эритроциты (минимальная резистентность), что проявляется слегка розовым окрашиванием раствора над осажденными эритроцитами. При уменьшении концентрации раствора гемолизируется все больше и больше эритроцитов. Концентрация гипотонического раствора, при которой происходит гемолиз всех эритроцитов, соответствует максимальной осмотической резистентности. Большего разведения эритроциты не выдерживают и разрушаются. При этом раствор приобретает интенсивный красный цвет, а осадка эритроцитов нет.
В норме минимальная осмотическая резистентность эритроцитов у взрослых людей колеблется между 0,46--0,48 %, максимальная -- между 0,32--0,34 % физиологического раствора.
Осмотическая резистентность эритроцитов у новорожденных детей снижена и гемолиз происходит при меньшем разведении и большей концентрации: минимальная составляет 0,48 - 0,52%, максимальная - 0,28 - 0,36%.
Определение осмотической резистентности эритроцитов имеет большое клиническое значение при гемолитических анемиях. Снижение осмотической резистентности эритроцитов характерно для наследственной сфероцитарной гемолитической анемии, аутоиммунной гемолитической анемии и некоторых форм наследственных немикросфероцитарных анемий. Гемолиз могут вызывать и другие факторы: химические, термические и биологические. При талассемии и гемоглобинопатиях резистентность эритроцитов повышена. Резистентность эритроцитов увеличивается (понижение нижней и верхней границ) после больших кровопотерь, спленэктомии, при гемоглобинозе С, застойных желтухах, в некоторых случаях при полицитемии и железодефицитных анемиях. Случаи расширения границ осмотической резистентности (одновременное понижение минимальной и повышение максимальной) наблюдается в начале острого гемолитического криза и в остром периоде В12-дефицитной анемии. Лейкоцитарная система
Все лейкоциты (от греч. λευκος - леукос - белый + κύτος-цитус - клетка) выполняют защитную функцию и делятся на гранулоциты и агранулоциты. Все виды лейкоцитов способны к активному движению и могут переходить через стенку капилляров и проникать в ткани, где они выполняют свои защитные функции.
К гранулоцитам относятся нейтрофилы, эоз и нофилы и базофилы.
Нейтрофилы (от лат. neuter - ни тот, ни другой + греч. philio - люблю) фагоцитируют бактерии и являются микрофагами, так как они являются сравнительно небольшими клетками. При инфекциях нейтрофилы накапливаются в большом количестве в месте проникновения бактерий в организм. Они первыми приходят в очаг повреждения. Гной - это не что иное, как погибшие нейтрофилы. Нейтрофилы могут вырабатывать особые антимикробные вещества, а также продуцируют интерферон, обладающий противовирусным действием. По нейтрофилам можно определить пол человека, так как у при женском генотипе имеются круглые выросты - «барабанные палочки».
Эозинофилы (eosine -эозин - гистологический краситель, окрашивает белки в розовый цвет + греч. philios - любящий). Основной функцией эозинофилов является обезвреживание и разрушение токсинов белкового происхождения, чужеродных белков, а также комплекса антиген-антитело (они способны его фагоцитировать). Эозинофилы продуцируют фермент гистаминазу, который разрушает гистамин, освобождающийся из поврежденных базофилов и тучных клеток при различных аллергических состояниях, аутоиммунных заболеваниях. Эозинофилы продуцируют плазминоген, который является предшественником плазмина - главного фактора фибринолитической системы крови. При заражении гельминтами эозинофилы проникают в просвет кишечника, разрушаются там, в результате высвобождаются вещества, токсичные для гельминтов.
Базофилы (греч. basis - основа, основание + phileō - люблю -гранулоциты, окрашиваемые основными (щелочными) красителями) продуцируют и содержат биологически активные вещества (гепарин, гистамин и др.), чем и обусловлена их функция в организме. Гепарин препятствует свертыванию крови в очаге воспаления. Гистамин расширяет капилляры, что способствует рассасыванию и заживлению. В базофилах содержатся также гиалуроновая кислота, влияющая на проницаемость сосудистой стенки; фактор активации тромбоцитов (ФАТ); тромбоксаны, способствующие агрегации тромбоцитов; лейкотриены и простагландины. При аллергических реакциях (крапивница, бронхиальная астма) под влиянием комплекса антиген-антитело происходит дегрануляция базофилов и выход в кровь биологически активных веществ, в том числе гистамина, что определяет клиническую картину заболеваний.
К агранулоцитам относятся лимфоциты и моноциты.
Лимфоциты (от лимфа и греч. kýtos - клетка) являются центральным звеном иммунной системы организма. Они осуществляют формирование специфического иммунитета, синтез защитных антител, лизис чужеродных клеток, реакцию отторжения трансплантата, обеспечивают иммунную память. Различают Т- и В-лимфоциты, которые определяют клеточный и гуморальный иммунитет.
Моноциты (от греч. monos - один + kytos - клетка - одноядерный агранулоцит) обладают выраженной фагоцитарной функцией. Это самые крупные клетки периферической крови и их называют макрофагами. Моноциты находятся в крови 2-3 дня, затем они выходят в окружающие ткани, где, достигнув зрелости, превращаются в тканевые макрофаги (гистиоциты). Моноциты способны фагоцитировать микробы в кислой среде, когда нейтрофилы не активны. Фагоцитируя микробы, погибшие лейкоциты, поврежденные клетки тканей, моноциты очищают место воспаления и подготавливают его для регенерации. Моноциты синтезируют отдельные компоненты системы комплемента. Активированные моноциты и тканевые макрофаги продуцируют цитотоксины, интерлейкин (ИЛ-1), фактор некроза опухолей (ФНО), интерферон, тем самым осуществляя противоопухолевый, противовирусный, противомикробный и противопаразитарный иммунитет; участвуют в регуляции гемопоэза. Макрофаги принимают участие в формировании специфического иммунного ответа организма. Они распознают антиген и переводят его в так называемую иммуногенную форму (презентация антигена). Моноциты продуцируют как факторы, усиливающие свертывание крови (тромбоксаны, тромбопластины), так и факторы, стимулирующие фибринолиз (активаторы плазминогена).

Плазмоциты - клетки лимфоидной ткани, продуцирующие иммуноглобулины и развивающиеся из клеток - предшественниц В-лимфоцитов через более молодые стадии (плазмобласт - проплазмоцит).
В норме в периферической крови плазмоциты присутствуют очень редко.
Количество лейкоцитов сразу после рождения относительно велико и составляет 11-18 Г/л, достигая иногда 30 Г/л. Затем количество лейкоцитов снижается. До 1 года уровень лейкоцитов часто бывает более 10 Г/л, после 1 года составляет у здоровых детей 5 - 10 Г/л.
Г - гига - приставкавсистеме СИ, обозначающая 109 (1 000 000 000 - один миллиард).
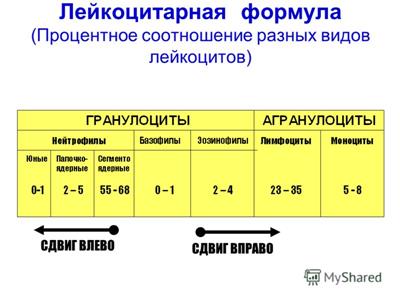
Лейкоцитарная формула - это соотношение различных форм лейкоцитов. Наиболее часто рассматривается соотношение нейтрофилов и лейкоцитов, так как содержание эозинофилов, базофилов, моноцитов практически не претерпевает существенных изменений в процессе роста ребенка.
Сразу после рождения преобладают нейтрофилы (60-65%) по сравнению с лимфоцитами (20-30%).
Абсолютный (количество клеток в единице объема) и относительный (процентное содержание) нейтрофилез в первые дни после рождения объясняется поступлением в организм ребенка через плаценту материнских гормонов, сгущением крови в первые часы внеутробной жизни, рассасыванием внутритканевых кровоизлияний, адаптацией организма к внешним условиям.
Начиная со 2-го дня жизни количество нейтрофилов снижается, а количество лимфоцитов увеличивается и количество этих клеток становится приблизительно одинаковое (40-45 %) на пятый день жизни. Это состояние называется первый физиологический перекрест. Далее количество лимфоцитов увеличивается до 60 - 65% и стабилизируется, а количество нейтрофилов уменьшается до 20 - 30%. После 3-4 лет наблюдается обратная тенденция: снижение количества лимфоцитов и увеличение количества нейтрофилов. И в возрасте пяти лет их количество снова приблизительно одинаковое - второй физиологический перекрест. После этого лейкоцитарная формула постепенно приближается к формуле взрослого.

Таким образом, у здоровых детей количество нейтрофилов больше до 5 дней и после 5 лет, а количество лимфоцитов больше в период от 5 дней до 5 лет.
Оценивается также соотношение различных форм нейтрофилов, циркулирующих в периферической крови. У здоровых детей можно обнаружить сегментоядерные нейтрофилы - самые зрелые, их предшественники - палочкоядерные нейтрофилы, их предшественники - метамиелоциты (юные клетки), а также у новорожденных детей - миелоциты.
Сдвиг лейкоцитарной формулы. Для того, чтобы определить наличие сдвига лейкоцитарной формулы влево или вправо, следует оценить процентное содержание и соотношение нейтрофилов.
В реальном анализе крови лейкоцитарная формула выглядит следующим образом (слева направо указаны разные формы лейкоцитов - их первые буквы):
Б Э Ю П С Л М Пл
Б - базофилы, Э - эозинофилы, Ю - юные нейтрофилы (метамиелоциты), П - палочкоядерные нейтрофилы, С - сегментоядерные нейтрофилы, Л - лимфоциты, М - моноциты, Пл - плазматические клетки.
К нейтрофилам относятся: юные, палочкоядерные и сегментоядерные.
Если отмечается процентное увеличение количества молодых форм нейтрофилов - палочкоядерных и юных, говорят о сдвиге лейкоцитарной формулы влево.
Если отмечается процентное увеличение количества зрелых форм нейтрофилов - сегментоядерных, говорят о сдвиге лейкоцитарной формулы вправо.
У новорожденных детей отмечается сдвиг лейкоцитарной формулы влево за счет большого содержания палочкоядерных, и в меньшей степени - метамиелоцитов (юных).
Тромбоцитарная система
Кровяные пластинки, или тромбоциты - бляшки Биццоцеро (G. Bizzozero, 1846-1901, итал. врач) - образования круглой, овальной или веретенообразной формы, имеющие средний диаметр 2-3 мкм.

Кровяные пластинки образуются из мегакариоцитов путем отшнуровывания частиц протоплазмы. Из одного мегакариоцита образуется 3000-4000 тромбоцитов. Тромбоциты человека не являются клетками в полном смысле, так как не содержат ядра, однако обладают многими свойствами клетки: подвижностью, антигенной и ферментативной активностью, интенсивным обменом веществ.
Основная функция тромбоцитов - участие в образовании тромба. В тромбоцитах содержатся тромбоцитарные факторы свертывания крови, которые обозначаются арабскими цифрами. Важной также является ангиотрофическая функция тромбоцитов - поддержание нормальной резистентности и функции микрососудов. С помощью электронной микроскопии и микроавторадиографии установлено, что тромбоциты периодически смыкаются с эндотелиальными клетками и «изливают» в них свое содержимое. Тромбоциты являются физиологическими «кормильцами» эндотелия капилляров, который не в состоянии извлекать ряд необходимых веществ прямо из плазмы. На ангиотрофическую функцию расходуется ежедневно около 15% всех циркулирующих в крови тромбоцитов.
Если эндотелиальные клетки лишаются тромбоцитарной «подкормки», то они быстро подвергаются дистрофии и начинают пропускать через свою цитоплазму эритроциты. Вышедшие из капилляров эритроциты образуют мелкие кровоизлияния, что наблюдается при тромбоцитопениях и тромбоцитопатиях.
Тромбоциты способны к передвижению за счет образования псевдоподий и фагоцитозу инородных тел, вирусов, иммунных комплексов, тем самым, выполняя защитную функцию. Тромбоциты содержат большое количество серотонина и гистамина, которые влияют на величину просвета и проницаемость капилляров, определяя тем самым состояние гистогематических барьеров.
Количество тромбоцитов у детей не зависит от возраста и пола и составляет 180 - 400 Г/л. Продолжительность жизни тромбоцитов равна 8-11 дням. Около 35--40 % циркулирующих тромбоцитов ежедневно разрушаются вследствие старения и непрерывно протекающего в организме процесса свертывания.
Гематокрит (Ht) - соотношение всех форменных элементов крови и плазмы крови. Выражается в процентах или в литрах на литр (л/л). У новорожденных гематокрит составляет около 50-75%, т.е кровь содержит 50-75% форменных элементов, а остальные 25-50% - плазма. В дальнейшем количество форменных элементов по отношению к плазме крови снижается и гематокрит после 1 года составляет около 34-40%.
Повышенный гематокрит может быть связан либо с гиперпродукцией клеток крови (прежде всего - эритроцитов), либо с уменьшением объема плазмы.
Наиболее частые причины повышения гематокрита:
· усиленное образование эритропоэтина (при новообразованиях почек);
· гидронефроз и поликистоз почек;
· гипоксией различного происхождения (например, адаптация к условиям высокогорья).
Наиболее частые причины снижения гематокрита:
· сниженное образование эритроцитов в костном мозге;
· потеря крови (острые кровотечения);
· ускоренное разрушение эритроцитов в крови;
· анемии;
· увеличение объема крови (например, при внутривенном введении жидкостей);
· гиперпротеинемии;
· разжижении крови (гипергидратации).
Повышенный гематокрит встречается чаще, чем низкий гематокрит.
Гемограмма здоровых детей различного возраста
(средние величины)
| Возраст детей
| Эритроциты, Т/Л
| Hb, г/л
| Лейкоциты, Г/Л
| Лейкоцитарная формула, %
|
| нейтро-филы
| лимфо-циты
| моно-циты
| эозино-филы
| базо-филы
|
| 2-4 нед
| 5,31
| 170,0
| 10,25
| 26,0
| 58,0
| 12,0
| 3,0
| 0,5
|
| 1-2 мес
| 4,49
| 142,8
| 12,1
| 25,25
| 61,25
| 10,3
| 2,5
| 0,5
|
| 2-3»
| 4,41
| 132,6
| 12,4
| 23,5
| 62,5
| 10,5
| 2,5
| 0,5
|
| 3-4»
| 4,26
| 129,2
| 11,89
| 27,5
| 59,0
| 10,0
| 2,5
| 0,5
|
| 4-5»
| 4,45
| 129,2
| 11,7
| 27,5
| 57,75
| 11,0
| 2,5
| 0,5
|
| 5-6»
| 4,55
| 132,6
| 10,9
| 27,0
| 58,5
| 10,5
| 3,0
| 0,5
|
| 6-7»
| 4,22
| 129,2
| 10,9
| 25,0
| 60,75
| 10,5
| 3,0
| 0,25
|
| 7-8»
| 4,56
| 130,9
| 11,58
| 26,0
| 60,0
| 11,0
| 2,0
| 0,5
|
| 8-9»
| 4,58
| 127,5
| 11,8
| 25,0
| 62,0
| 10,0
| 2,0
| 0,5
|
| 9-10»
| 4,79
| 134,3
| 12,3
| 26,5
| 61,5
| 9,0
| 2,0
| 0,5
|
| 10-11»
| 4,69
| 125,8
| 13,2
| 31,5
| 57,0
| 9,0
| 1,5
| 0,25
|
| 11 мес-1 год
| 4,67
| 129,2
| 10,5
| 32,0
| 54,5
| 11,5
| 1,5
| 0,5
|
| 1-2 года
| 4,82
| 127,5
| 10,8
| 34,5
| 50,0
| 11,5
| 2,5
| 0,5
|
| 2-3»
| 4,76
| 132,6
| 11,0
| 36,5
| 51,5
| 10,0
| 1,5
| 0,5
|
| 3-4»
| 4,83
| 129,2
| 9,9
| 38,0
| 49,0
| 10,5
| 2,0
| 0,5
|
| 4-5 лет
| 4,89
| 136,0
| 10,2
| 45,5
| 44,5
| 9,0
| 1,0
| 0,5
|
| 5-6»
| 5,08
| 139,4
| 8,9
| 43,5
| 46,0
| 10,0
| 0,5
| 0,25
|
| 6-7»
| 4,89
| 136,0
| 10,6
| 46,5
| 42,0
| 9,5
| 1,5
| 0,5
|
| 7-8»
| 5,1
| 132,6
| 9,98
| 44,5
| 45,0
| 9,0
| 1,0
| 0,5
|
| 8-9»
| 4,84
| 137,7
| 9,88
| 49,5
| 39,5
| 8,5
| 2,0
| 0,5
|
| 9-10»
| 4,9
| 136,0
| 8,6
| 51,5
| 38,5
| 8,0
| 2,0
| 0,25
|
| 10-11»
| 4,91
| 144,5
| 8,2
| 50,0
| 36,0
| 9,5
| 2,5
| 0,5
|
| 11-12»
| 4,83
| 141,1
| 7,9
| 52,5
| 36,0
| 9,0
| 2,0
| 0,5
|
| 12-13»
| 5,12
| 132,4
| 8,1
| 53,5
| 35,0
| 8,5
| 2,5
| 0,5
|
| 13-14»
| 5,02
| 144,5
| 8,3
| 56,5
| 32,0
| 8,5
| 2,5
| 0,5
|
| 14-15»
| 4,98
| 146,2
| 7,65
| 60,5
| 28,0
| 9,0
| 2,0
| 0,5
|
Начало формы
Конец формы
Начало формы
Система свертывания крови - одна из физиологических систем, поддерживающих кровь в жидком состоянии, благодаря динамическому равновесию свертывающих и противосвертывающих факторов. Формируется во внутриутробном периоде развития, причем некоторые факторы этих систем к рождению ребенка не достигают той степени зрелости, которые свойственны взрослому человеку.

Исследование костного мозга
Наиболее зарекомендовавшим себя в клинической практике прижизненным методом исследования костного мозга является пункция грудины. Пункцию грудины проводят в положении лежа на спине. Прокол грудины производят по средней линии на уровне III - IV межреберья или в рукоятку грудины.

Стернальная пункция при помощи иглы Кассирского.
Игла введена в грудину (схема).
У детей при выборе места прокола для выполнения стернальной пункции необходимо помнить, что развитие костного мозга происходит последовательно от рукоятки - между I и II ребрами, затем между II и III и т. д. Костный мозг можно также получить путем пункции подвздошной кости (трепанобиопсия). У новорожденных детей можно пунктировать наружный мыщелок большеберцовой кости.
В костномозговом пунктате основную массу составляют клетки кроветворной паренхимы, молодые и зрелые костномозговые элементы, и незначительную часть - клетки ретикулярной системы.
Миелограмма здоровых детей, %
| Клетки
| Возраст
|
| 1 мес-1 год
| 1-2 года
| старше 3 лет
|
| Ретикулярные
| 0-5
| 0-5
| 0,1-1,5
|
| Бласты
| -
| -
| 0,2-1,9
|
| Миелобласты
| 1-8
| 1-2
| 0,7-6,7
|
| Микромиелобласты
| 1,5-11,5
| 2,5-1
| 0,2-6,4
|
| Нейтрофильный ряд:
|
|
|
|
| промиелоциты
| 1-8
| 1,5-6,0
| 0,5-4,0
|
| миелоциты
| 12-32
| 17,5-30
| 4,1-13,9
|
| метамиелоциты
| 9-30
| 15-24
| 7,1-19,4
|
| Палочкоядерные нейтрофилы
| 9-23
| 9-23
| 4,1-18,3
|
| Сегментоядерные нейтрофилы
| 1,5-10
| 1,0-9,5
| 10,7-20,6
|
| Миелоциты эозинофильные
| 0-7
| 0-2,5
| 0-3,5
|
| Метамиелоциты эозинофильные
| 0-3
| 0-2,5
| 0-5,7
|
| Палочкоядерные эозинофилы
| 0-0,2
| 0-1,5
| 0-0,9
|
| Сегментоядерные эозинофилы
| 0-4,0
| 0-1,0
| 0,9-5,1
|
| Базофилы
| 0-2,0
| 0-2,0
| 0-0,6
|
| Лимфоциты
| 6-16,5
| 10-16,5
| 2,0-8,0
|
| Моноциты
| 0-9,0
| 2-8
| 0-0,3
|
| Плазматические клетки
| 0-3
| 0-2
| 0-2
|
| Проэритробласты
| 0-1
| 0-1
| 0-1,5
|
| Эритробласты полихроматофильные
| 7-20
| 0-22
| 0-1,6
|
| Нормобласты
| 0-4
| 0-0,4
| 0-4,1
|
| Нормобласты оксифильные
| 0-10
| 1-10
| 0,2-7,3
|
| Мегакариобласты
| 0-2,5
| 0-3,5
| 0-0,4
|
| Промегакариоциты
| -
| -
| 0-0,2
|
| Мегакариоциты
| 0-10
| 0-2
| 0- 1,2
|
| Лимфоидные клетки
| -
| -
| 0-0,6
|
| Всего клеток эритроидного ростка
| 28-39,5
| 19-34
| 14,9-25,6
|
| Миелоэритробластическое соотношение
| 2,0-4,5:1
| 2,8-4:1
| 2,9-5,7:1
|
| Индекс созревания нейтрофилов
| 1-6,3:1
| 1,5-4,3:1
| 0,7-1,45:1
|
План обследования системы крови
І. Возможные жалобы:
· изменение цвета кожи (бледность, желтушность и др.);
· геморрагическая сыпь на коже (локализация, характер, симметричность, время и условия появления, динамика);
· кровотечения из ран, десен, кишечника, половых органов (частота, длительность, условия возникновения);
· увеличение периферических лимфоузлов (степень увеличения, симметричность, болезненность);
· боли в костях и суставах (локализация, частота);
· изменение конфигурации и подвижности суставов (локализация, длительность, условия возникновения);
· увеличение живота в объеме;
· изменение характера стула и его цвета (черный, примесь крови).
ІІ. Объективное исследование.
1.Осмотр:
· цвет кожи и слизистых (наличие бледности, цианоза, желтушности и др.);
· осмотр языка (выраженность сосочков);
· наличие геморрагических высыпаний на коже и слизистых (локализация, характер, симметричность, распространенность);
· наличие увеличенных лимфоузлов (локализация, симметричность);
· конфигурация и объем движений в суставах;
· размеры и симметричность живота.
2.Пальпация:
· наличие отеков;
· пальпация периферических лимфоузлов;
· болезненность костей, дефекты костной ткани (локализация);
· пальпация измененных суставов;
· размеры печени и селезенки;
· пробы на резистентность капилляров (жгута, щипка, молоточковый симптом).
3.Перкуссия:
· болезненность плоских и трубчатых костей (оссалгия);
· размеры печени и селезенки (при затрудненной пальпации).
4.Аускультация:
· характеристика тонов сердца;
· аускультация крупных сосудов.
ІІІ. Возможные дополнительные лабораторные и инструментальные исследования.
· Анализ крови клинический (эритроцитарная, лейкоцитарная, тромбоцитарная системы, СОЭ).
· Определение группы крови и резус-принадлежности.
· Коагулограмма (время свертывания, длительность кровотечения, уровень фибриногена, ретракция кровяного сгустка, протромбиновый показатель, протромбиновое время, тромбоэластография и др.).
· Исследование пунктата костного мозга.
· Гематокритное число.
· Определение размеров и формы эритроцитов.
· Определение осмотической резистентности эритроцитов.
· Определение типов гемоглобина и ферментов эритроцитов.
· Опреде


















