Под гипертоническим кризом следует понимать внезапное повышение АД, вызывающее значительное ухудшение состояния здоровья и требующее оказания неотложной помощи.
У детей и подростков гипертонические кризы преимущественно возникают при вторичных (симптоматических) артериальных гипертензиях.
Наиболее частые причины вторичных артериальных гипертензий
• Заболевания почек и почечных сосудов (острый и хронический гломе-рулонефрит, пиелонефрит, стеноз и тромбоз почечных артерий, гипоплазия почек, рефлюкс-нефропатия, гидронефроз, опухоль Вильмса, состояние после трансплантации почек и др.).
• Заболевания сердца и сосудов (коарктация аорты, аортоартериит, недостаточность аортального клапана).
• Эндокринные заболевания (феохромоцитома, гиперальдостеронизм, гипер-тиреоз, гиперпаратиреоз, синдром Кушинга, диэнцефальный синдром).
• Заболевания ЦНС (травма головного мозга, внутричерепная гипертензия).
• Приём лекарственных средств ( симпатомиметики, ГК, анаболические стероиды, наркотики (кодеин и др.).
Однако у детей старшего возраста и подростков гипертонический криз может возникать и при первичной АГ.
Классификация гипертонических кризов
• I тип - гиперкинетический (симпатоадреналовый, нейровегетативный).
• II тип — гипокинетический (норадреналиновый, водно-солевой).
Клиническая картина
Клиническая картина зависит от типа гипертонического криза.
Гипертонический криз I типа. Характерно внезапное повышение систолического (преимущественно), диастолического и пульсового АД. При этом у детей преобладают жалобы нейровегетативного и кардиального характера. У них возникают сильная головная боль, головокружение, тошнота, иногда рвота, слабость. Дети возбуждены, испытывают чувство страха. Типичны жалобы на сердцебиение, боль в области сердца. Часто возникают красные пятна на лице и туловище, похолодание конечностей, озноб, дрожь, потливость, ухудшение зрения и слуха. После криза, как правило, выделяется большое количество мочи с низким удельным весом. При лабораторном обследовании в крови определяют лейкоцитоз, содержание глюкозы в сыворотке крови повышено, выявляют признаки гиперкоагуляции, в моче — протеинурия, гиалиновые цилиндры. Продолжительность приступа обычно составляет не больше 2-3 ч.
Гипертонический криз II типа развивается более медленно. У больных значительно повышаются систолическое и особенно диастолическое АД, а пульсовое - не изменяется или снижается. В клинической картине преобладают изменения со стороны ЦНС, уровень норадреналина в крови повышен при нормальном содержании глюкозы. Продолжительность может составлять от нескольких часов до нескольких дней.
При гипертонических кризах могут возникать осложнения, угрожающие жизни ребёнка: гипертоническая энцефалопатия, отёк головного мозга, геморрагический или ишемический инсульт, субарахноидальное кровоизлияние, отёк лёгких, ОПН, ретинопатия, кровоизлияние в сетчатку глаза.
Неотложная помощь
АД рекомендуют снижать постепенно до верхних границ возрастной нормы. За первый час систолическое АД снижают не больше чем на 20-25% от исходного значения, диастолическое — не больше чем на 10%.
Детям с гипертоническим кризом показаны строгий постельный режим; частое (через каждые 10-15 мин) определение АД, постоянная оценка состояния здоровья; при необходимости записывают электрокардиограмму. Лечение гипертонического криза зависит от наличия осложнений.
Неосложнёнвый гипертонический криз
• Гипертонический криз I типа. Его лечение, особенно при наличии тахикардии, целесообразно начинать с введения β-адреноблокаторов (атенолол вводят со скоростью 0,7-1,5 мг/кгхсут), метопролол — 3-5 мг/кгхсут). Лечение можно начинать и с нифедипина, который назначают под язык или внутрь в дозе 0,25-0,5 мг/кг. При недостаточном эффекте можно использовать клонидин в дозе 0,002 мг/кг под язык или внутрь, каптоприл (1-2 мгкгхсут) сублингвально, 0,25% раствор дроперидола (0,1 мг/кг) внутривенно.
• Гипертонический криз II типа. В первую очередь следует назначить нифедипин под язык (0,25-0,5 мг/кг). Одновременно с нифедипином назначают быстродействующий диуретик фуросемид из расчёта 1-2 мг/кг внутривенно струйно. Вслед за этим рекомендуют назначать ингибиторы АПФ. При возбуждении, высокой активности симпатоадреналовой системы обосновано применение дроперидола, диазепама (0,25-0,5 мг/кг).
Осложнённый гипертонический криз
• Гипертоническая энцефалопатия, острое нарушение мозгового кровообращения, судорожный синдром. Кроме нифедипина и фуросемида, назначают 0,01% раствор клонидина внутримышечно или внутривенно, магния сульфат, диазепам. Кроме того, можно внутривенно капельно вводить нитропруссид натрия в дозе 0,5-10 мг/кгхмин) с постепенным её увеличением или использовать ганглиоблокаторы.
ТАХИКАРДИЯ.
Под тахикардией понимают учащение ЧСС на 20% от возрастной нормы. Тахикардия становится опасной в тех случаях, когда она чрезмерна, т.е. диастола уменьшается на столько, что полости сердца не успевают адекватно заполняться притекающей кровью и вторично падает сердечный отток. Возрастные частоты сердечных сокращений, при которых развивается СМСВ, точно не установлены, но они близки к критическим частотам Венкебаха (180-220 уд./мин). Однако, прежде чем возникает СМСВ, могут появиться признаки ЗСН из-за неэффективной «перекачивающей» способности сердечной мышцы.
Показаниями к лечению тахикардии являются симптомы СМСВ или ЗСН. Кроме того, считается, что длительная тахикардия сама по себе истощает энергетические запасы в миокарде и должна быть корригирована еще до появления признаков декомпенсации.
Все тахиритмии требуют ЭКГ-обследования и кардиомониторинга в стационаре. Догоспитальная помощь может заключаться в следующем:
Сопоставить ЧСС с возрастом ребенка.
Оценить функцию жизненно важных органов и систем.
Оценить и восстановить проходимость дыхательных путей.
Обеспечить доступ свежего воздуха.
Обеспечить доступ к венозному руслу
Ребенка необходимо уложить, успокоить, дать седативные средства: фенибут* (от ¼ до 1 таблетки), карбамазепин (10-15 мг/кг в сутки), настойку валерианы* (1-2 капли на год жизни), настойку пиона* (1-2 капли на год жизни), настойку боярышника* (1-2 капли на год жизни), а также препараты калия и магния (калия и магния аспарагинат). У некоторых больных приступ удается купировать корвалолом.
- Ваготонические рефлекторные пробы (используют только при наджелудочковой пароксизмальной тахикардии с нормальными QRS -комплексами):
А) для детей старше 3-х лет – проба Ашера (в лежачем положении ребенка без подушки надавливание на глазные яблоки до ощущения ребенком боли в течение 3-4 сек; противопоказание – выраженная близорукость); проба Вальсавы (форсированный выдох, одновременно плотно зажимают рот и нос); рвотный рефлекс – раздражение шпателем корня языка. Через 1-2 мин пробы можно повторить.
Б) для детей раннего возраста – опрыскивание лица ребенка «ледяной» водой, чтобы вызвать рефлекс ныряльщика. Ребенка перевернуть вниз головой.
Необходимо быть готовым к лечению выраженной брадикардии и даже асистолии, которые могут возникать из-за резкого повышения тонуса блуждающего нерва при подобном прерывании суправентрикулярных аритмий.
ТОКСИКОЗ С ЭКСИКОЗОМ.
Токсикоз с эксикозом развивается при различных заболеваниях, сопровождающихся потерей воды и электролитов. Чаще всего он развивается при кишечных инфекциях и ОРВИ.
Клинические признаки, необходимые для диагностики эксикоза:
_ сухость кожи и слизистых
– замедление расправления кожной складки
– западение большого родничка
– снижение тургора мягких тканей
Информативные клинические признаки, позволяющие разделить эксикоз на степени тяжести:
– артериальная гипотензия при эксикозе 3 ст.
– олигурия (снижение диуреза менее 0,5 мл\кг*ч или отсутствие мочеиспускания за 8 часов) свидетельствуют о неэффективности тканевой перфузии
Неотложная помощь:
- Внутрь для оральной регидратации назначается оралит или регидрон. У больных первого года жизни оралит разводят в 2 раза дистиллированной водой по 10–15 мл каждые 15–20 мин, всего 180–200 мл\кг\сут. Выпаивание производить с ложки. При наличии признаков сердечной недостаточности – в/в 0,06% раствор коргликона. При невозможности в/в введения вводят в/м на 2-3 мл 0,5% раствора новокаина.
Расчетная разовая доза 0,1 мл/год.
До 1 года - 0,1 мл; 5-6 лет - 0,5-0,6 мл;
1-2 года - 0,2 мл; 7-9 лет - 0,7-0,8 мл;
3-4 года - 0,3-0,4 мл; 10-14 лет - 1,0 мл.
Тактика лечения:
1. При легкой степени обезвоживания – потеря массы 4-5%:
- Оральный регидратационный раствор 50 мл/кг за 4 часа.
- Продолжить грудное вскармливание.
- Для детей, не получающих грудное молоко – ½ нормального объема пищи.
- Через 4 часа оценивают состояние. Если признаки обезвоживания усилились – см. пункт 2. Если обезвоживание ликвидировано, проводят поддерживающую терапию 100 мл/кг в течение 2-3 дней (оральный регидратационный раствор + питание).
2. Средняя степень обезвоживания, потеря массы тела 6-9%.:
- Оральный регидратационный раствор 100 мл/кг каждые 6 часов.
- Продолжают грудное вскармливание, но прикладывать ребенка к груди на короткий срок, чаще, чем обычно.
- Оценка состояния каждые 6 часов. Если обезвоживание ликвидировано, проводят поддерживающую терапию 100 мл/кг в течение 2-3 дней (оральный регидратационный раствор + питание). Если есть улучшение, но еще есть признаки обезвоживания – продолжить проводимую терапию с той же скоростью регидратации. Если улучшения нет – необходима инфузионная терапия.
3. Дети с тяжелой степенью регидратации подлежат срочной госпитализации.
ГИПЕРТЕРМИЧЕСКИЙ СИНДРОМ.
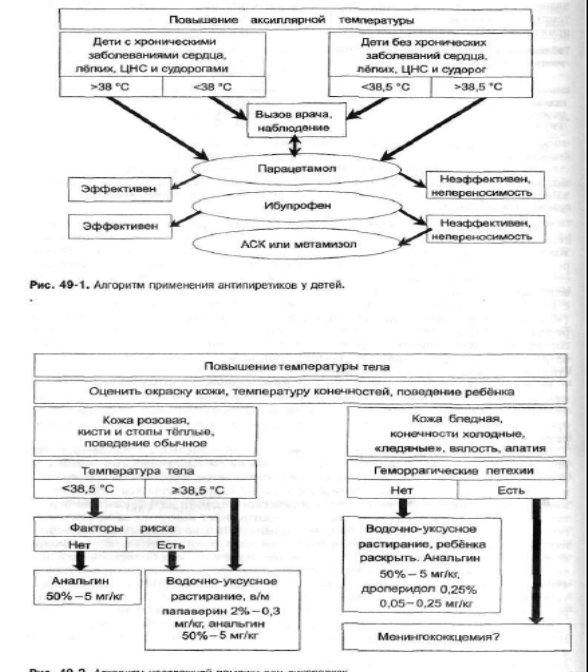
Выделяют 2 вида гипертермического синдрома – красную и белую гипертермию.
Красная гипертермия – поведение ребенка нарушено незначительно, кожа розовая, конечности горячие на ощупь.
Белая гипертермия(признак нарушения периферического кровообращения). - поведение ребенка резко нарушено: он вялый, отказывается от еды, кожа бледная, мраморная с цианотичным оттенком губ и ногтей, кисти и стопы холодные, возможен озноб, снижение диуреза. Белая гипертермия чаще сопровождает такие заболевания и состояния, как нейроинфекции, менингококковый и пневмококковый менингиты, нейротоксикоз при ОРВИ и дизентерии, токсическая форма скарлатины и др.
По степени повышения температуры тела выделяют:
♦ субфебрильную — до 38 °С;
♦ умеренную — до 39 °С;
♦ фебрильную — до 41°С;
♦ гиперпиретическую - свыше 41 °С.
Обязательной госпитализации подлежат дети:
А) до 3 месяцев;
Б) при повышении температуры в результате менингита, пневмонии, кишечной инфекции, хирургических заболеваний, после профилактических прививок;
В) при длительном (свыше 3 дней) повышении температуры независимо от величины, на фоне лечения.
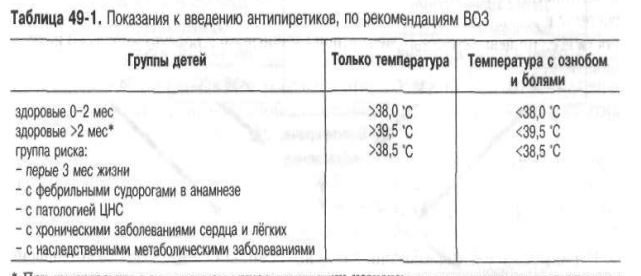
У большинства детей умеренная лихорадка не вызывает серьёзного дискомфорта. Если ребёнок, несмотря на лихорадку, остаётся активным, то назначение жаропонижающих будет преждевременным — в этом случае необходимо дальнейшее наблюдение за развитием заболевания. В соответствии с рекомендациями ВОЗ назначение жаропонижающих препаратов показано при повышении ректальной температуры выше 39°С, когда нет факторов риска и лихорадка протекает благоприятно - «розовая лихорадка»
В данной ситуации рекомендуется обильное питьё и физические методы охлаждения: ребёнка раздевают и обтирают водой комнатной температуры. Обтирание холодной водой или водкой не показано, так как это может привести к спазму периферических сосудов, что уменьшит теплоотдачу.
Ухудшение общего самочувствия даже на благоприятном преморбидном фоне — показание для назначения антипиретиков при любой температуре.
Неблагоприятное течение лихорадки с выраженной интоксикацией, нарушением периферического кровообращения («бледный тип») требует применения жаропонижающих препаратов при температуре, превышающей 38 °С. Факторы риска: тяжёлое лёгочное или сердечнососудистое заболевание (которые могут декомпенсироваться при лихорадке), возраст до 3 мес, фебрильные судороги в анамнезе, заболевания ЦНС и наследственные метаболические заболевания.
Если ребёнок в группе риска, то значения температуры, при которой показано назначение антипиретиков, тоже варьируют в зависимости от течения лихорадки. Так при благоприятной «розовой лихорадке» необходимо снижать температуру, превышающую 38-38,5 "С, а при «бледной лихорадке» показано снижение температуры выше 37,5 °С.
Перед транспортировкой больных с гипертермией надо постараться добиться улучшения состояния и снижения температуры тела. Во время транспортировки ребенка тепло не укутывать. При длительной транспортировке каждый час контролировать температуру тела и при необходимости ее снижать в соответствии с алгоритмом.
Неотложная помощь (не надо)
- Вводят антипиретики: парацетамол 10 мг/кг детям до 1 года. 10-15 мг/кг детям старше 1 года. анальгин 50% раствор 0,1 мл/год. При отсутствии эффекта можно повторить через 40-60 мин.
Препаратами выбора у детей являются ибупрофен и парацетамол.
Парацетамол назначается детям от 3 мес. до 15 лет составляет 10-15 мг/кг каждые 6 ч. За счёт центрального механизма действия парацетамол в отличие от НПВП не раздражает слизистую оболочку желудка; его можно назначать детям с бронхиальной обструкцией. К противопоказаниям к применению парацетамола относят возраст до 1 мес., выраженные нарушения функций печени и почек, дефицит глюкозо-6-фосфат дегидрогеназы, заболевания крови.
Ибупрофен применяется в дозе от 5 до 20 мг/(кгхсут). В отличие от парацетамола ибупрофен оказывает не только центральное, но и периферическое действие, с чем связан его противовоспалительный эффект.
Одновременно для снятия спазма сосудов с целью усиления теплоотдачи и улучшения микроциркуляции назначают спазмолитики: но–шпа или папаверин 2% раствор 0,1 мл/год. Можно использовать литическую смесь: 2,5% аминазин 1,0 + 2,5% пипольфен 1,0 + 0,5% новокаин 4,0 в дозе 0,15 мл/кг (разовая доза). Можно повторить до 6 раз в сутки.
- После снятия спазма сосудов применяют физические методы охлаждения: обтирание спиртом, разведенным водой 1:1.Влажным тампоном, смоченным этим раствором, обтирают тело ребенка, после чего дают ему обсохнуть. Процедуру повторяют 2–3 раза.
- При гипертермии детей нельзя ограничивать в воде. Ребенка надо стараться выпоить таким количеством воды, какое он пьет обычно.
СУДОРОЖНЫЙ СИНДРОМ.
Судорожный синдром у детей чаще всего наблюдается при гипертермии, нейротоксикозе, поражении ЦНС (менингит, опухоль), обезвоживании, гипоксии, нарушении обмена веществ (гипокальциемия, гипокликемия), эпилепсии, гидроцефальном синдроме.
Клиника: повторные клонические или клонико-тонические судороги, выбухание большого родничка у детей до 1 года. Генерализованный судорожный припадок чаще всего начинается с потери сознания (в этот момент могут быть падение и травма). Первоначально имеет место тоническое сокращение мышц, затем диффузная мышечная ригидность, если она захватывает дыхательную мускулатуру, то у ребенка развиваются гипоксия и ацидоз. Тоническая фаза длится менее 1 мин. Затем возникает клоническая фаза с повышающейся частотой судорог и с нерегулярным дыханием и нарастанием цианоза. Эта фаза длится до нескольких минут и сменяется глубоким сном. Если больной в этот период не приходит в сознание и приступы повторяются, то состояние квалифицируют как судорожный статус.
Самая большая опасность при судорогах у детей – нарушение дыхания вследствие судорог, аспирация рвотных масс, западения языка.
Все больные с судорожным синдромом должны быть госпитализированы.
Неотложная помощь:
- Обменные судороги протекают, как правило, с сохраненным сознанием.
Гипокальциемические судороги – встречаются у детей до 1,5 лет с рахитом – спазмофилия. Как правило, судороги начинаются с тонического напряжения мимической мускулатуры лица («рыбий рот»), затем наступают клонические судороги конечностей, часто сопровождающиеся ларингоспазмом.
/Седуксен 0,5% 0,05-0,1 мл/кг (0,2 мг/кг) в/м. Кальция глюконат 10% - 50 мг/кг = 0,5 мл/кг, т.е. вес/2 в/в медленно./
Гипогликемические судороги наблюдаются только у детей после введения инсулина (по поводу сахарного диабета) в больших дозах.
Глюкоза 20% в/в медленно 100 мг/кг = 0,5 мл/кг, т.е. вес/2, но не более 2 мл/кг до эффекта (прекращение судорог).
Все другие причины судорог:
- Очистить ротовую полость и глотку.
- Вставить шпатель, предотвратить западение языка, его травматизацию.
- Обеспечить доступ свежего воздуха. Освободить ребенка от стесняющей одежды.
- Необходимо срочно ввести 0,5% раствор сибазона (реланиум) в/м или в/в на 10 мл 10% глюкозе 0,05-0,1 мл/кг (0,2 мг/кг). При необходимости инъекции повторяют в той же дозе.
- Другие антиконвульсанты вводятся при неэффективности реланиума
ГОМК 20% 100 мг/кг = 0,5 мл/кг = вес/2 в/в или внутрь.
- Для предупреждения отека мозга и борьбы с ним:
25% раствор сернокислой магнезии в/м до 1 года 0,2 мл/кг, старше 1 года – 1,0 мл/год, но не более 10 мл.
Преднизолон 1 мг/кг в/м., лазикс 1 мг\кг