Осложения:
9. травмирование здоровых тканей гипофиза,
10. нарушение зрения,
11. нарушенияъе мозгового кровообращения,
12. ликворея,
13. инфицирование.
Исходы: Б – хирургическое вмешательство
НБ - смерть
А3 Амилоидоз почки 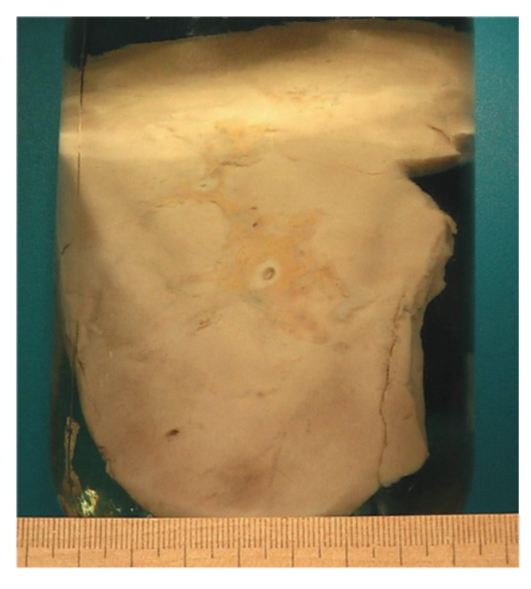

Определение: это заболевание почек, возникающее из-за отложения в них особого вещества – амилоида (крахмал), представляющего собой смесь белков и сахаридов, из-за извращенного синтеза. Сторомально-сосудистый диспротеиноз
Этиология: Вторичный амилоидоз обычно ассоциирован с хроническими инфекциями (сифилисом, туберкулезом, малярией), гнойно-деструктивными процессами (брохоэктатической болезнью, эмпиемой плевры, остеомиелитом, затяжным септическим эндокардитом), системными заболеваниями (ревматоидным артритом, псориатическим артритом, болезнью Бехтерева), заболеваниями кишечника (язвенным колитом, болезнью Крона), опухолями (лимфогранулематозом, менингиомой, новообразованиями почек) и др.
Классификация: В соответствии с этиопатогенетическими механизмами выделяют пять форм амилоидоза почек: идиопатическую, семейную, приобретенную, старческую, локальную опухолевидную.
При первичном (идиопатическом) амилоидозе почек причины и механизмы остаются неизвестными. Семейные (наследственные) формы обусловлены генетическим дефектом образования в организме фибриллярных белков. Вторичный (приобретенный) амилоидоз почек развивается при иммунологических нарушениях (хронических инфекциях, ревматических болезнях, злокачественных опухолях и т. д.). В основе старческого амилоидоза лежит инволютивное изменение обмена белков. Природа локального опухолевидного амилоидоза почек неясна.
В зависимости от типа содержащегося в амилоиде фибриллярного белка различные формы амилоидоза («А») принято обозначать следующими аббревиатурами: АА-тип (вторичный, в амилоиде содержится сывороточный a-глобулин); АL-тип (идиопатический, в амилоиде - легкие цепочки Ig); АTTR-тип (семейный, старческий; в амилоиде – белок транстиретин); Аb2М-тип (диализный; в амилоиде - β2-микроглобулин) и др.
Идиопатическая, семейная, старческая и локальная опухолевидная формы амилоидоза выделяются в самостоятельные нозологические единицы. Вторичный амилоидоз почек рассматривается как осложнение основного заболевания.
Описание: В течении амилоидоза почек различают латентную, протеинурическую, нефротическую и уремическую стадии. Макроскопически почки при амилоидозе в латентной стадии не изменены, в протеинурической стадии - увеличены в размерах, плотные, поверхность бледно-серая или желто-серая, на разрезе корковое вещество широкое, матовое, а мозговое вещество серо-розовое («большая сальная почка»). В нефротической стадии почки большие, плотные, восковидные, серо-розового цвета, граница между корковым и мозговым веществом стертая («большая белая почка»).
В уремической стадии почки обычных размеров или несколько уменьшены, очень плотные, с множеством рубцовых западений на поверхности (амилоидно-сморщенная почка).
Осложения: Прогноз зависит от стадии заболевания и степени распространенности поражения почек.
· Хроническая почечная недостаточность (неспособность почек поддерживать нормальный водно-солевой баланс в организме и удалять из организма токсины).
· Какая-либо инфекция (пневмония, рожа, паротит), которая возникает вследствие резкого снижения сопротивляемости организма на почве иммунной недостаточности и обменных нарушений.
· Возможны осложнения в связи с развивающейся при амилоидозе нефрогенной артериальной гипертензией (инфаркты, кровоизлияния, сердечная недостаточность).
a. Исходы: Б – гемодиализ, трансплантация органа
НБ – смерть
А4 АМИЛОИДОЗ ПЕЧЕНИ
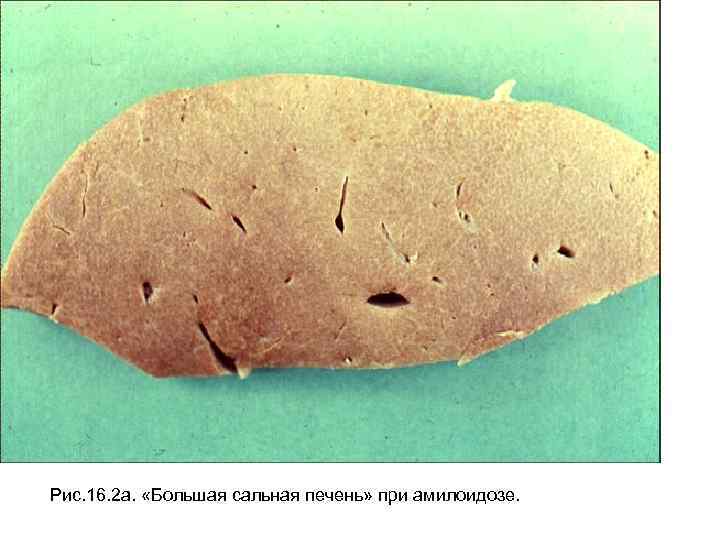
Определение: это заболевание печени, возникающее из-за отложения в них особого вещества – амилоида (крахмал), представляющего собой смесь белков и сахаридов, из-за извращенного синтеза. Сторомально-сосудистый диспротеиноз
Печень большая, плотная, светлая с сальным блеском на разрезе.
Амилоид откладывается по ходу синусоидов в дольках, в стенках сосудов. Приводит к атрофии гепатоцитов и развитию печеночной недостаточности; при затруднении венозного оттока в связи с поражением центральных вен может сопровождаться портальной гипертензией.
А5 Атрофия головного мозга

Определение: представляет собой процесс постепенного отмирания клеток мозга, разрушения нейронных соединений и нервных клеток.
Этиология: Генетическая склонность. Существует несколько десятков генетических заболеваний, которые сопровождаются прогрессирующей атрофией мозгового вещества, например, хорея Хантингтона.
Хронические интоксикации. Самым ярким примером может быть алкогольная энцефалопатия, при которой разглаживаются мозговые извилины, уменьшается толщины коры и подкоркового шара мозга. Также умирать нейроны могут от длительного употребления наркотических средств, некоторых медикаментов, от никотина и пр.
Последствия черепно-мозговых травм. В таких случаях атрофия, как правило, носит локализированный, а не диффузный процесс. На месте поврежденного участка мозга нейроны умирают, формируются кистозные полости, рубцы, глиозные очаги.
Хроническая ишемия мозга. Процесс носит диффузный характер и развивается у людей с церебральным атеросклерозом и гипертонической болезнью. Из-за поражения сосудов нейроны не получают необходимого количества кислорода и питательных веществ, что приводит к их гибели и атрофии мозга.
Нейродегенеративные заболевания. Точные причины этой группы патологий на сегодня не известно, но на их долю приходится примерно 70% случаев старческого слабоумия. Это болезнь Паркинсона, деменция Альцгеймера, болезнь Леви, болезнь Пика и др.
Повышенное внутричерепное давление. Данный фактор в случае присутствия длительное время давит на нормальное мозговое вещества, что со временем может привести к его атрофии. Самым ярким примером можно считать вторичные атрофические изменения мозга у детей с врожденной гидроцефалией.
Классификация:
· Корковая – при этом умирают нейроны коры головного мозга. Это самый частый вид атрофии, сопровождает общие заболевания организма с негативным влиянием на мозг (гипертония, атеросклероз, хронические интоксикации). Именно этот вид атрофии и находится в основе возрастных изменений мозга, как правило, затрагивает только лобные доли, откуда и частые признаки у стариков “лобной психики”.
· Мультифокальная – это патологический вид атрофии, который развивается при генетических и нейродегенеративных заболеваниях. При этом страдает не только кора, но и базальные ганглии, мозжечок, ствол головного мозга, белое вещество, проводящие пути, пирамидная и экстрапирамидная система. Соответственно, и симптомы очень тяжелые – крайняя степень слабоумия, нарушение координации и равновесия, признаки паркинсонизма, вегетативные симптомы и пр.
· Локальная – это отдельные очаги разрушенной ткани головного мозга. Может быть следствием травмы, гипоксическо-ишемического поражения головного мозга у новорожденных, инсульта, инфекционных поражений, паразитарных инвазий. Симптомы, как правило, включают очаговые неврологические признаки в зависимости от размеров и локализации патологических участков. Часто такие очаги выступают причиной развития эпилепсии.
· Диффузная – это равномерно распространенный патологический процесс в головном мозгу. Наблюдается при интоксикациях, дисциркуляторной энцефалопатии, нейродегенеративных процессах.
d. Описание: Нигде нет описания макропрепарата
e. Осложения:
f. Исходы: Б
НБ тяжелая деменция и гибель
А 6 Атрофия сердца 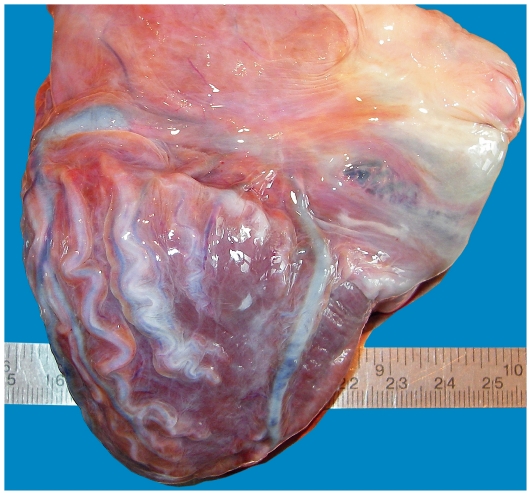
Определение: накопление в кардиомиоцитах бурого пигмента (липофусцина), в следствии нарушения обмена хромопротеидов. Смешанная дистрофия
Этиология: снижение нагрузки на сердечные мышцы, возраст, инфекционные процессы, интоксикация, алкоголь, наркотики, гипоксия, недостаток кровообращения
Классификация: Атрофию делят на физиологическую и патологическую.
· Физиологическая атрофия наблюдается на протяжении всей жизни человека. Так, после рождения атрофируются и облитерируются пупочные артерии, артериальный (боталлов) проток; у пожилых людей атрофируются половые железы, у стариков - кости, межпозвоночные хрящи и т.д.
· Патологическая атрофия вызывается различными причинами, среди которых наибольшее значение имеют недостаточное питание, нарушение кровообращения и деятельности эндокринных желез, центральной и периферической нервной системы, интоксикации. Патологическая атрофия - обратимый процесс. После удаления причин, вызывающих атрофию, если она не достигла высокой степени, возможно полное восстановление структуры и функции органа.
· Патологическая атрофия может иметь общий или местный характер.
· Общая атрофия, или истощение, встречаются в форме алиментарного истощения (при голодании или нарушении усвоения пищи); истощения при раковой кахексии (от греч. kakos - плохой, hexis - состояние); истощения при гипофизарной кахексии (болезнь Симмондса при поражении гипофиза); истощения при церебральной кахексии (поражение гипоталамуса); истощения при других заболеваниях (хронические инфекции, такие как туберкулез, бруцеллез, хроническая дизентерия и др.).
· Местная атрофия возникает от различных причин. Различаются следующие ее виды: дисфункциональная; вызванная недостаточностью кровоснабжения; давлением; нейротическая; под воздействием физических и химических факторов.
· Дисфункциональная атрофия (атрофия от бездействия) развивается в результате снижения функции органа. Это атрофия мышц при переломе костей, заболеваниях суставов, ограничивающих движения; зрительного нерва после удаления глаза; краев зубной ячейки, лишенной зуба. Интенсивность обмена веществ в тканях понижена, к ним притекает недостаточное количество крови, питательных веществ.
· Атрофия, вызванная недостаточностью кровоснабжения, развивается вследствие сужения артерий, питающих данный орган. Недостаточный приток крови вызывает гипоксию, вследствие чего деятельность паренхиматозных элементов снижается, размер клеток уменьшается. Гипоксия стимулирует пролиферацию фибробластов, развивается склероз. Такой процесс наблюдается в миокарде, когда на почве прогрессирующего атеросклероза венечных артерий развивается атрофия кардиомиоцитов и диффузный кардиосклероз; при склерозе сосудов почек развиваются атрофия и сморщивание почек.
· Атрофия, вызванная давлением, развивается даже в органах, состоящих из плотной ткани. При длительном давлении возникают нарушения целосности ткани (узуры), например, в телах позвонков, в грудине при давлении аневризмы. Атрофия от давления возникает в почках при затруднении оттока мочи. Моча растягивает просвет лоханки, сдавливает ткань почки, которая превращается в мешок с тонкими стенками, что обозначают как гидронефроз. При затруднении оттока спинномозговой жидкости происходят расширение желудочков и атрофия ткани мозга - гидроцефалия (рис. 87). В основе атрофии от давления лежат по существу недостаточный приток крови к клеткам, развивающаяся в связи с этим гипоксия.
· Нейротическая атрофия обусловлена нарушениями связи органа с нервной системой, что происходит при разрушении нервных проводников. Чаще всего этот вид атрофии развивается в поперечнополосатых мышцах в результате гибели моторных нейронов передних рогов спинного мозга или нервных стволов, относящихся к данным мышцам (при полиомиелите, при воспалении лицевого нерва).
· Поперечнополосатые мышцы атрофируются неравномерно, при этом усиленно разрастается межмышечная соединительная и жировая ткань. Масса ткани при этом может увеличиваться (ложная гипертрофия).
· Атрофия под воздействием физических и химических факторов - нередкое явление. Под действием лучевой энергии атрофия особенно выражена в костном мозге, половых органах. Йод и тиоурацил подавляют функцию щитовидной железы, что ведет к ее атрофии. При длительном применении АКТГ, кортикостероидов может возникнуть атрофия коры надпочечников и развиться надпочечниковая недостаточность.
Описание: Размеры сердца уменьшаются, масса уменьшается, количество жира незначительно уменьшено, характер хода сосудов под эндокардом извитой, цвет бурый
Осложения: сердечная недостаточность
Исходы: Б - выздоровление
НБ - смерть
А 8 Гангрена аппендикса
Определение: предпоследняя стадия острого гнойного аппендицита, при которой развивается некроз стенки кишечного отростка
Этиология:
14. Поражение стенок сосудов в старческом возрасте.
15. Атеросклероз артерий кишечника (холестериновые бляшки на стенках).
16. Врожденная недоразвитость (гипоплазия) аппендикулярных артерий у детей.
17. Тромбоз вен и артерий отростка слепой кишки.
c. Классификация: Различают сухую и влажную гангрены.
· При сухой гангрене мертвая ткань под воздействием воздуха высыхает, уплотняется, сморщивается, становится похожей на ткань мумий. Поэтому сухую гангрену называют также мумификацией (рис. 45). Сухая гангрена возникает в тканях, бедных влагой. Таковы сухая гангрена конечностей при атеросклерозе и тромбозе ее артерии (атеросклеротическая гангрена), при отморожении или ожоге, пальцев - при болезни Рейно или вибрационной болезни, кожи - при инфекциях (сыпной тиф), сопровождающихся глубокими нарушениями трофики, и т.д.
· При влажной гангрене мертвая ткань подвергается действию, гнилостных микроорганизмов (Вас. perfringens, fusiformis, putrificans, histolyticus, proteus и др.), набухает, становится отечной, издает зловонный запах. Влажная гангрена развивается чаще в тканях, богатых влагой. Ее возникновению способствуют расстройства кровообращения (венозный застой) и лимфообращения (лимфостаз, отек). Влажная гангрена встречается в легких, осложняя воспалительные процессы (пневмонии), в кишечнике при непроходимости брыжеечных артерий (тромбоз, эмболия). У ослабленных инфекционным заболеванием (чаще корь) детей может развиться влажная гангрена мягких тканей щек, промежности, которую называют номой (от греч. nome - водяной рак).
Описание: Вид аппендикса при гангренозном аппендиците весьма характерен. Отросток утолщен, серозная оболочка его покрыта грязно-зелеными фибринозно-гнойными наложениями. Стенка также утолщена, серо-грязного цвета, из просвета выделяется гной. При микроскопическом исследовании обнаруживаются обширные очаги некроза с колониями бактерий, кровоизлияния, тромбы в сосудах. Слизистая оболочка изъязвлена почти на всем протяжении.
Осложения:
· Прорыв стенки кишечного отростка с выбросом гноя и каловых масс в полость брюшины.
· Самоампутация аппендикса (полный отрыв от слепой кишки).
· Множественные локальные абсцессы в области малого таза, под диафрагмой или в кишечнике.
· Аппендикулярный инфильтрат (скопление воспаленных отростка вокруг аппендикса). Единственное противопоказание к операции – удаление отростка возможно лишь через 3-4 месяца, после полного рассасывания инфильтрата.
· Гнойный перитонит. Представляет угрозу жизни больного и требует безотлагательной операции.
· Септический тромбофлебит.
d. Исходы: Б - аппендэктомия
НБ - смерть
А 9 Гангрена кишки
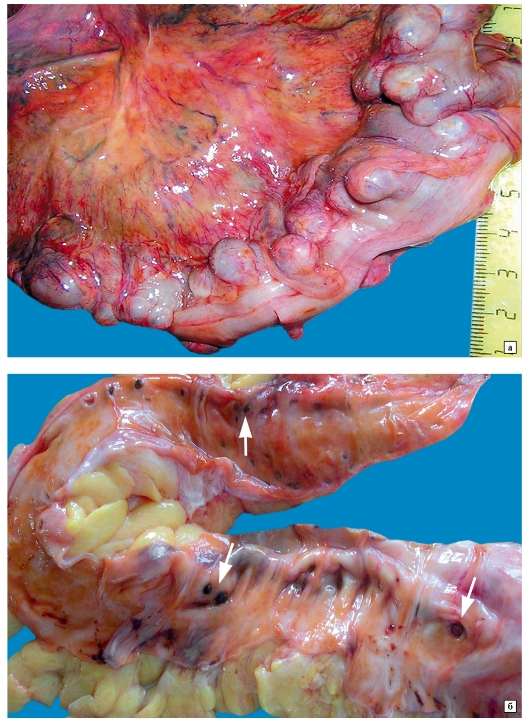
Определение: сосудистое заболевание, возникающее в подавляющем большинстве случаев как осложнение ишемической болезни кишечника
Этиология:
a. Окклюзионная форма ишемии (полная закупорка кровеносных сосудов, питающих кишечник). Причиной чаще всего является тромбоз вен, который достаточно часто встречается у больных различными пороками сердца или мерцательной аритмией. Провоцирует ишемические проявления высокая свертываемость крови, стойкое повышенное давление в воротной вене, облитерирующий атеросклероз. Иногда окклюзии возникают после обширных хирургических операций, так как организм в этот период продуцирует повышенное тромбообразование для того, чтобы компенсировать кровотечение.
b. Неокклюзионная форма имеет до сих пор не совсем ясную этиологию, но чаще всего такое состояние связывают с хронической сердечной недостаточностью, сильной обезвоженностью организма, а также индивидуальной непереносимостью некоторых лекарственных средств (крайне редко такая форма ишемии возникает у женщин, принимающих оральные контрацептивы).
Классификация: Различают сухую и влажную гангрены.
· При сухой гангрене мертвая ткань под воздействием воздуха высыхает, уплотняется, сморщивается, становится похожей на ткань мумий. Поэтому сухую гангрену называют также мумификацией (рис. 45). Сухая гангрена возникает в тканях, бедных влагой. Таковы сухая гангрена конечностей при атеросклерозе и тромбозе ее артерии (атеросклеротическая гангрена), при отморожении или ожоге, пальцев - при болезни Рейно или вибрационной болезни, кожи - при инфекциях (сыпной тиф), сопровождающихся глубокими нарушениями трофики, и т.д.
· При влажной гангрене мертвая ткань подвергается действию, гнилостных микроорганизмов (Вас. perfringens, fusiformis, putrificans, histolyticus, proteus и др.), набухает, становится отечной, издает зловонный запах. Влажная гангрена развивается чаще в тканях, богатых влагой. Ее возникновению способствуют расстройства кровообращения (венозный застой) и лимфообращения (лимфостаз, отек). Влажная гангрена встречается в легких, осложняя воспалительные процессы (пневмонии), в кишечнике при непроходимости брыжеечных артерий (тромбоз, эмболия). У ослабленных инфекционным заболеванием (чаще корь) детей может развиться влажная гангрена мягких тканей щек, промежности, которую называют номой (от греч. nome - водяной рак).
d. Описание: Данный макропрепарат - участок тонкой кишки. Его размеры, вес не изменены. Петли киШки увеличены, консистенция одной части - рыхлая, второй - не изменена Поверхность гладкая. Серозная оболочка - тусклая и матовая. Между петлями липкая, вязкая, тянущаяся жидкость в виде нитей. На разрезе кишки стенки увеличены, просвет сужен.
Возможные причины: нарушение кровоснабжения в результате стронгомеционной нетфоходемонии брыжеечных артерий.
e. Осложения:
f. Исходы: Б
НБ - гнилостное расплавление, перетопит
А 10 Гемангиома печени
А 11 Гематома
25. 
26. а, - внутримозговая гематома (ткань мозга в очаге поражения разрушена, на ее месте - крупные сгустки крови темно-красного цвета) с прорывом крови в субарахноидальное пространство, окружающая ткань мозга отечна; б - субарахноидальная гематома (жидкая кровь и сгустки крови различного объема в субарахноидальном пространстве).
a. Определение: скопление жидкой или свернувшейся крови внутри человеческого тела, возникшее в результате разрыва сосудов (например, при ушибе) и расположенное в мягких тканях.
b. Этиология: В большинстве случаев причиной развития гематомы становится посттравматическое внутреннее кровотечение, возникшее в результате ушиба, удара, сдавливания, защемления и других травм. Исключением из общего правила является субарахноидальное кровоизлияние, которое может возникать не только вследствие травмы, но и в результате нетравматического повреждения неизмененного сосуда.
Иногда гематомы (как правило – небольшие) развиваются при некоторых состояниях и заболеваниях внутренних органов. Один из примеров такой патологии – синдром Меллори-Вейса (трещины в нижней части пищевода или верхней части желудка вследствие рвоты при приеме алкоголя или обильного переедания).
К числу факторов, которые влияют на частоту развития и объем гематомы, относится нарушение проницаемости сосудов, повышенная хрупкость сосудистой стенки, а также ухудшение свертываемости крови.
Вероятность инфицирования и нагноения гематомы увеличивается при снижении защитных сил организма вследствие истощения, хронического заболевания, старческого возраста и нарушений со стороны иммунной системы.
c. Классификация: Существует несколько классификаций гематом:
· С учетом локализации: подкожные, подслизистые, подфасциальные, межмышечные гематомы и пр. Кроме того, выделяют гематомы, которые локализуются в области внутренних органов, а также в полости черепа.
· С учетом отношения к сосуду: непульсирующие и пульсирующие гематомы.
· С учетом состояния крови в области поражения: свежие (несвернувшиеся), свернувшиеся, инфицированные, нагноившиеся гематомы.
· С учетом клинических признаков: диффузные, ограниченные и осумкованные гематомы.
В отдельную группу также следует выделить внутричерепные гематомы (субдуральные и эпидуральные гематомы, внутрижелудочковые, внутримозговые и субарахноидальные кровоизлияния), которые по клиническим признакам, особенностям течения и возможным последствиям для жизни пациента отличаются от всех остальных видов гематом.
d. Описание: Кровоизлияния из основного ствола и ветвей средней менингиальной артерии могут быть массивными и приводить к сдавлению мозга. Увеличивающаяся в размерах гематома может отслоить твердую мозговую оболочку от костей черепа, что приводит к разрыву пересекающих эпидуральную щель вен и возникновению нового источника кровотечения.
При массивных кровотечениях эпидуральная гемангиома (ЭГ) имеет вид пластины, достигающей иногда толщины до 2,5 см и занимающей обширные территории наружной поверхности твердой мозговой оболочки (рис. 5—38). На поверхности мозга, подлежащей гематоме, может образоваться блюдцеобразное вдавление, соответствующее по глубине и диаметру самой гематоме. Чаще всего сверток крови формируется в височно-теменной области, реже — в лобной и затылочной областях и очень редко в задней черепной ямке. Нередко ЭГ сочетается с субдуральной гематомой.
e. Осложения:
f. Исходы: Б
НБ - образование кисты или смерть больного.
А 12 Гемосидероз печени
28. 
a. Определение: заболевание группы смешанных дистрофий, нарушение обмена хромопротеидов пигментных дистрофий, характеризующееся избыточным накоплением железосодержащего пигмента гемосидерина в тканях организма
b. Этиология:
c. Классификация: Заболевание может быть наследственным (идиопатическим, первичным), а также вторичным. При первичном гемосидерозе печени нарушается регулирование захвата железа клетками ЖКТ, поэтому происходит неограниченное всасывание и отложение его в печени в виде пигментов. Вторичный гемосидероз обусловлен внутренними и внешними факторами, в частности, поступлением ядов и токсинов, циррозом печени.
d. Описание: Гемосидероз печени при гемолитической анемии. Печень увеличена в размерах, плотноэластической консистенции, с гладкой капсулой, с поверхности и на разрезе темно-бурого цвета(общий гемосидероз)
e. Осложения:
f. Исходы: Б
НБ
А 13 Гемотампонада сердца
g. Определение:
h. Этиология:
i. Классификация:
j. Описание:
k. Осложения:
l. Исходы: Б
НБ
А 14 Гипертрофия сердца (гипертрофия миокарда при гипертонической болезни)

m. Определение: увеличение массы мышцы сердца вследствие гипертонической болезни
n. Этиология: гипертоническая болезнь, пороки клапанов
o. Классификация:
p. Описание: масса сердца – 900-1000 г. Увеличение массы кардиомиоцитов, гиперплазия внутриклеточных структур, утолщение стенки желудочков, межжелудочковой перегородки.
q. Осложения: сердечная недостаточность
r. Исходы: Б – оперативное вмешательство
НБ – склероз, смерть
А 15 Глазурная селезенка

s. Определение: гиалиноз капсулы селезёнки, обычно развивающийся в исходе фибринозного периспленита и перигепатита. Стромаотно-сос дистро белковая
t. Этиология:
29. фибриноидные изменения (набухание и некроз) – как стадия дезорганизации соединительной ткани при
ревматических заболеваниях;
30. плазматическое пропитывание (СД, АГ);
31. склероз;
32. хроническое воспаление (в макропрепарате – в исходе хронического периспленита);
33. опухоли.
a. Классификация:
b. Описание: Селезенка увеличена в размерах, паренхима не изменена, капсула ее плотная, гладкая, блестящая, белая, непрозрачная, как бы глазированная, напоминает гиалиновый хрящ, на разрезе ткань селезенки обычного строения.
c. Осложения: атрофия органа, склероз
d. Исходы: Б –удаление органа
НБ – смерть
А 16 Глиобластома
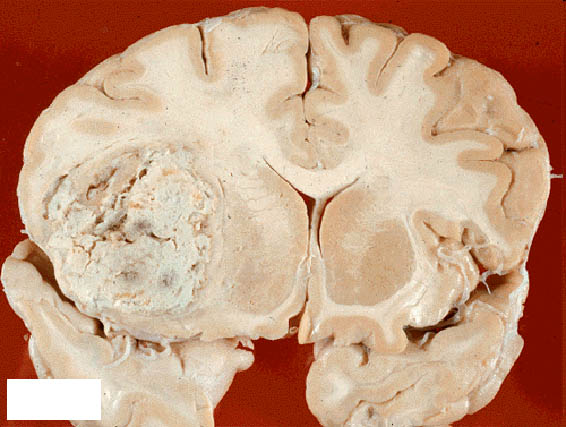
1.Определение - является самым опасным злокачественным новообразованием головного мозга.
2.Этиология - Достоверных данных, которые указывают на причину возникновения заболевания, нет. Однако, благодаря многолетним наблюдениям, выявлены факторы риска развития глиобластомы. К таковым относятся:
- Мужской пол;
- Возраст 40-60 лет;
- Нейрофиброматоз;
- Воздействие химикатов, в частности поливинил-хлорида;
- Влияние радиации, в том числе ионизирующего излучения;
- Хронические вирусные заболевания;
- Наследственность.
Пусковым механизмом к развитию опухоли зачастую служит черепно-мозговая травма. Кроме вышеописанных факторов риска отмечено, что у лиц с доброкачественными новообразованиями головного мозга глиобластомы развиваются чаще.
3.классификация –
- Мультиформная опухоль является наиболее агрессивной разновидностью глиобластомы. Она характеризуется большим разнообразием клеточного состава с появлением новых элементов. Обычно поражает полушария мозга и составляет около трети от всех выявляемых новообразований нервной ткани.
- Полиморфноклеточное новообразование в своем составе имеет клетки различной величины и формы, в которых обнаруживается несколько ядер.
- Изоморфноклеточная опухоль характеризуется наличием практически одинаковых клеток. Этот вид патологии встречается редко.
4.признаки - В лобной доле левого большого полушария головного мозга крупная опухоль (стрелка) с нечеткими границами (инвазивный рост), пестрого вида вследствие множественных кровоизлияний, очагов гемосидероза бурого цвета, некроза желтоватого цвета, мелких кист. Выражен отёк головного мозга (извилины уплощены, борозды сглажены)
Осложнения
§ Быстрый рост опухоли в замкнутом пространстве черепа. Он приводит к тому, что окружающие структуры мозга сдавливаются, возникает его отек, нарушаются функции кровообращения и дыхания.
§ Развитие тяжелейших неврологических дефектов – человек даже может утратить возможность передвигаться и обслуживать себя самостоятельно.
6.исходы - в большинстве случаев заканчивается летальным исходом.
А 17 Гнойная ангина
1. инфекционно-аллергическое заболевание с выраженными воспалительными изменениями в лимфаденоидной ткани глоточного кольца Пирогова-Вальдейера.
2. воздействие патогенных возбудителей (стрептококк, стафилококк, вирусы) на ослабленный организм (в результате травмы, переохлаждения, выступающих разрешающими факторами).
3. А. острая ангина: 1. катаральная 2. фибринозная 3. гнойная 4. лакунарная 5. фолликулярная 6. некротическая 7. гангренозная Б. хроническая ангина
1. По тяжести течения различают
· Легкое течение
· Средней тяжести
· Тяжелого течения
2. По причинному фактору
· Бактериального происхождения
· Грибкового происхождения
· Вирусного происхождения
4. обычно отмечается разлитый гнойный процесс - флегмона миндалины, реже формируется абсцесс миндалины
5. Местные осложнения: 1. паратонзиллярный или заглоточный абсцесс 2. флегмона миндалины 3. некроз миндалин, кровотечение 4. Гнойный лимфаденит
Общие осложнения: 1. тромбофлебит 2. присоединение вторичной инфекции 3. Сепсис 4. Ревматизм и миокардит
6. Если рассматривать последствия этого заболевания, то среди них можно назвать переход острого процесса в хронический, а также развитие ревматизма, пиелонефрита, нарушение работы суставов.
Переход острого процесса в хронический, чревато наличием в организме постоянного источника инфекции. Тем более, хронический процесс имеет свойство время от времени обостряться, что не приносит больному особых удобств. Кроме этого больной хронической ангиной является носителем инфекции и способен заражать других.


А 18 Гнойный менингит
1. воспалительный процесс, возникающий в мягкой оболочке головного мозга при проникновении в нее гноеродных микроорганизмов (пневмококков, менингококков, стрептококков и пр.)
2. не только менингококковая инфекция, но также пневмококки, гемофильная палочка и другие бактерии. Почти половина случаев гнойного менингита приходится на долю гемофильной палочки. В 20% причиной гнойного менингита является менингококк, в 13% случаев — пневмококк. У новорожденных гнойный менингит зачастую возникает в результате стрептококковой инфекции, сальмонеллеза или инфицирования кишечной палочкой.
3. В зависимости от тяжести клинических проявлений гнойный менингит классифицируется на легкую, среднетяжелую и тяжелую формы. По особенностям течения выделяют молниеносный, абортивный, острый и рецидивирующий гнойный менингит. П ервичный и вторичный гнойный менингит. Первичный гнойный менингит развивается при гематогенном распространении возбудителя из полости носа или глотки, куда он попадает из внешней среды. Заражение происходит от больных лиц и носителей воздушно-капельным и контактным путем. Прямое инфицирование мозговых оболочек возможно при переломе черепа и открытой черепно-мозговой травме, открытых повреждениях сосцевидного отростка и придаточных пазух носа, недостаточно тщательном соблюдении правил асептики в ходе нейрохирургических вмешательств.
Вторичный гнойный менингит возникает на фоне имеющегося в организме первичного септического очага, инфекция из которого проникает в оболочки головного мозга. Контактное распространение гноеродных микроорганизмов может наблюдаться при абсцессе головного мозга,остеомиелите костей черепа, септическом синустромбозе. Гематогенное и лимфогенное распространение возбудителя возможно из инфекционного очага любой локализации, но наиболее часто происходит при длительно протекающих инфекциях лор-органов (остром среднем отите,хроническом гнойном среднем отите, синуситах).
4. Мягкие мозговые оболочки утолщены, тусклые, пропитаны гнойным экссудатом зеленовато-желтого цвета. Изменения представлены на базальной поверхности мозга и на выпуклой поверхности передних отделов полушарий в виде "чепчика" или "шапочки",
5. Ранним и грозным осложнением, которым может сопровождаться гнойный менингит, является отек головного мозга, приводящий к сдавлению мозгового ствола с расположенными в нем жизненно важными центрами. Острый отек головного мозга, как правило, возникает на 2-3-й день заболевания, при молниеносной форме — в первые часы. Клинически он проявляется двигательным беспокойством, нарушением сознания, расстройством дыхания и нарушениями со стороны сердечно-сосудистой системы (тахикардия и артериальная гипертензия, в терминальной стадии сменяющиеся брадикардией и артериальной гипотонией).
Среди прочих осложнений гнойного менингита могут наблюдаться: септический шок,надпочечниковая недостаточность, субдуральная эмпиема, пневмония, гнойный артрит,инфекционный эндокардит, пиелонефрит, цистит, септический панофтальмит и др.
6. По некоторым данным в 14% случаев гнойный менингит приводит к летальному исходу. Однако при своевременно начатом и корректно проведенном лечении гнойный менингит имеет в основном благоприятный прогноз. После перенесенного менингита может наблюдаться астения, ликворно-динамические нарушения, нейросенсорная тугоухость, отдельные слабо выраженные очаговые симптомы. Тяжелые последствия гнойного менингита (гидроцефалия, амавроз, глухота, деменция,эпилепсия) в наше время являются редкостью.

Я вляются нарушения мозгового кровотока на фоне атеросклероза церебральный артерий и гипертонической болезни, симптоматических гипертензий, венозный застой, тромбоз вен. Кровоизлияния формируется в результате разрыва стенки сосуда или пропитывания мозговой ткани кровью.
3. точечные, пятнистые, полосчатые, диффузные
Диапедезные кровоизлияния подразделяются на кольцевидные и шаровидные, ограниченные или в пурпуры. Кольцевидные кровоизлияния имеют некротический центр с кольцевидным расположением клеток Ортега. Развитие кольцевидных кровоизлияний связано с периваскулярным некрозом. При кольцевидном кровоизлиянии некротический участок вокруг капилляра окружен валом клеток Ортега и кольцом эритроцитов, что объясняют засасыванием эритроцитов и плазмы с током транссудата или оттеснением эритроцитов набухающей некротической массой. Вещество мозга в очаге кольцевидного кровоизлияния разрушается, иногда наблюдаются набухшие и разволокненные нервные волокна. Некротизированная стенка сосуда содержит эндотелиальные клетки с пикнотическими и распадающимися ядрами. В просвете сосудов находятся гиалиновые тромбы. Кольцевидные кровоизлияния располагаются наиболее часто в белом веществе полушарий головного мозга и мозжечка. Кольцевидные кровоизлияния обнаруживают в мозгу умерших от анемии, лейкемии, уремии, жировой эмболии, электротравмы, при вторичных энцефалитах, после детских инфекций, пернициозной анемии, при отравлении сальварсаном, аллергических состояниях.
Шаровидные диапедезные кровоизлияния отличаются от кольцевидных. В центре шаровидных кровоизлияний обычно располагается капилляр или прекапилляр, заполненный кровью. Эти кровоизлияния встречаются как в белом, так и в сером веществе. Наиболее часто они наблюдаются при процессах, сопровождающихся венозным застоем в мозгу.
4. Размер головного мозга увеличен, мозг отечен. Извилины уплощены, <




















