ЭПИДЕМИОЛОГИЯ
В настоящее время сердечно-сосудистые заболевания (ССЗ) играют решающую роль в общей смертности в России. В 2006 г. смертность от болезней системы кровообращения в РФ = 56,5% в общей структуре смертности. Из них около половины приходится на смертность от ИБС. Частота стенокардии резко увеличивается с возрастом.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Относительно высокое давление крови в коронарных артериях (КА), а также значительная их извитость являются основными местными факторами, которые способствуют более частому и интенсивному развитию в них атеросклероза по сравнению с другими артериальными бассейнами. В извитых отделах артерии, и особенно в участках ее бифуркации, рассекающей поток крови на два русла, сосудистая стенка испытывает наибольшее давление. Создается завихрение потока, изменяется форма и функция эндотелиальных клеток. Это в конечном итоге способствует проникновению липопротеидов низкой плотности (ЛНП) в интиму сосуда с формированием сначала липидного пятна, а в последующем атеросклеротической бляшки.
При сужении просвета КА менее 50-60% кровоток остается достаточным в покое, ишемии миокарда не возникает и клинических проявлений болезни нет. При повышении потребности сердечной мышцы в кислороде скрытый дефицит кровотока становится явным, пораженные атеросклерозом КА не способны к адекватному расширению и возникает ишемия миокарда.
При ишемии в сердечной мышце последовательно возникает рад взаимосвязанных событий:
- активация в кардиомиоцитах анаэробного гликолиза;
- изменение механических свойств миокарда (нарушение систолической и диастолической функции в зоне ишемии);
- нарушение электрических свойств миокарда;
- появление стенокардии (болевой синдром);
- после восстановления кровотока в ишемизированной зоне в течение нескольких часов или даже дней сохраняется постишемическая дисфункция миокарда («оглушенный миокард»).
Свазанный ряд последовательно возникающих нарушений принято называть «ишемическим каскадом».
Тяжесть заболевания у больных ИБС довольно тесно коррелирует со степенью сужения и числом пораженных артерий, локализацией атеросклеротических бляшек. Наиболее часто патологический процесс локализуется в проксимальных отделах крупных КА. При этом доминирует поражение передней межжелудочковой ветви левой КА, на втором месте в этом отношении стоит правая КА и на третьем — огибающая ветвь левой КА. Самая опасная локализция атеросклеротической бляшки — ствол левой КА. Как правило, при таком стенозе развивается тяжелая стенокардия и даже незначительное сужение основного ствола левой КА опасно угрозой развития внезапной сердечной смерти. Чем дистальнее расположен стеноз, тем относительно лучше прогноз у больного ИБС. Однако при интенсивных физических нагрузках клинически значимым становится поражение и мелких ветвей КА.
Судьба больных ИБС зависит также и от степени развития коллатерального кровообращения.
Основную опасность для миокарда в бассейне пораженной КА представляют так называемые мягкие бляшки (нестабильные атеромы). Это сравнительно недавно возникшие атеромы, переполненные жировыми веществами, имеющие тонкую покрышку с умеренным количеством соединительно-тканных элементов. Склонность к быстрому росту, наличие воспалительных процессов, повышенная активность тканевых ферментов в области молодой бляшки, слабая выраженность структурно-образующих процессов, в том числе и кальциноза, объясняют их склонность к растрескиванию, образованию на поверхности молодой атеромы микроразрывов. При растрескивании в глубину атеромы попадают элементы крови, образуются затеки, карманы, увеличивается ее объем. Из разрывов на поверхность бляшки выбрасывается содержимое ее сердцевины. Это создает благоприятные условия для тромбообразования и быстрого увеличения стенозирования КА со всеми вытекающими последствиями.
Однако возможен и другой вариант - покрышка мягкой бляшки уплотняется, что происходит за счет увеличения в ней числа соединительнотканных элементов и отложения кальция. Поверхность атеромы постепенно освобождается от тромботических наложений, уменьшается общий объем бляшки, что в целом приводит к увеличению кровотока в КА (зрелая атеросклеротическая бляшка). В результате заметно снижается угроза развития ИМ, внезапной сердечной смерти, улучшается самочувствие больных. Может наблюдаться спонтанное уменьшение тяжести стенокардии.
ИБС не является монотонным процессом, а характеризуется сменой фаз обострения болезни и относительной стабилизации. Внезапное непредсказуемое появление наиболее серьзных симптомов болезни связано с разрывом атеросклеротической бляшки, образованием тромба в КА, с развитием выраженного стеноза или окклюзии.
Важную роль в патогенезе ИБС и клинических проявлениях болезни играет спазм венечных артерий. Атеросклеротический процесс извращает реактивность КА, а органические изменения венечных сосудов увеличивают скклонность к развитию спазма. Согласно известной концепции «динамического стеноза» просвет КА в месте сужения не постоянен и зависит от колебаний тонуса стенки. Здоровый эндотелий рассматривается в настоящее время как важный орган, правильное функционирование которого обеспечивает оптимальное состояние сосудов и циркулирующей в них крови. К вазодилатирующим агентам относится эндотелий-зависимый фактор релаксации — оксид азота. Он противостоит вазоконстрикторным влияниям нервных окончаний сосудов и гуморальным вазоконстрикторам. Среди последних одним из важнейших является эндотелин-1. Именно с эндотелином-1 связывают повышенную активность венечных артерий, которая выявляется уже на самых ранних стадиях коронарного атеросклероза и резко усиливается при возникновении нестабильной стенокардии.
Эндотелин-1 провоцирует выделение других биологически активных веществ, в том числе и тромбоксана. Последний образуется главным образом тромбоцитами и находится в конкурентных взаимоотношениях с простациклином. Однако с возрастом, а также при развитии атеросклероза синтез простациклина сосудистой стенкой снижается и реакция смещается в сторону преобладания тромбоксана А2. Все это создает оптимальные условия для формирования тромбоцитарных агрегатов в местах повреждения эндотелия и повышает спастическую активность КА. Это может приводить к микроразрывам покрышек так называемых мягких бляшек. Формирование тромбоцитарных агрегатов в данной ситуации является важным компонентом, участвующим в возникновении расстройств коронарного кровообращения.
В сложном процессе атерогенеза достаточно активное участие принимает сосудистая стенка КА в виде ее ремоделирования. Последнее направлено на компенсацию развивающегося стеноза. Один вариант такого ремоделирования представляет собой процесс пассивного медленного перемещения формирующегося ядра бляшки в наружные слои сосудистой стенки. В основе пассивного перемещения ядра бляшки в наружном направлении лежат процессы атрофии и истончения медии, расположенной непосредственно вблизи ядра бляшки. При другом варианте ремоделирования процесс может протекать без локальной атрофии медии. В области атеросклеротической бляшки происходит структурная перестройка медии и адвентиции и сосуд увеличивается в просвете (компенсаторная дилатация). Внутренний просвет артерий также может оставаться без изменения, несмотря на наличие в нем атеросклеротической бляшки.
Таким образом, в патогенезе ИБС участвует множество факторов, из которых важнейшими являются атеросклеротическая бляшка, спазм и тромбоз, которые неразрывено связаны между собой. Эта взаимосвязь как бы опосредуется через стенку коронарной артерии и через артериальный эндотелий.
Хронические, возобновляющиеся эпизоды ишемии могут привести к адаптационному процессу в метаболизме миокарда, проявляющемся в его "гибернации", определяемой как хроническая, но обратимая ишемическая дисфункция левого желудочка.
Неравномерность кровоснабжения миокарда, а также наличие участков фиброза приводит к появлению асинергии в сокращении отдельных ишемизированных областей, развитию гипокинезов и даже зон асистолии. Области миокарда с нормальным питанием начинают компенсаторно усиленно сокращаться, переходят в состояние гиперфункции и их потребность в кислороде нарастает. Это фактически является основой ремоделирования сердца и развития СН, которая является логическим финалом постепенного и неуклонного прогрессирования ИБС.
В 70-80% случаев ИБС может возникать у практически здорового человека, без каких-либо клинических предвестников (острый коронарный синдром, ИМ, внезапная смерть). Причиной такого развития событий обычно является разрыв атеросклеротической бляшки и острая тромботическая окклюзия КА. У 20-30% больных ИБС происходит постепенное прогрессирование стенозирующего поражения КА с медленным нарастанием клинических проявлений болезни. Отмечается заметное развитие коллатералей, что может уменьшить последствия острого тромбоза КА в случае его возникновения.
Важными факторами, способствующими возникновению ишемии, требующими учета и коррекции, являются аортальный стеноз, ГКМП, врожденные пороки коронарных артерий, васкулиты коронарных артерий при системных заболеваниях, анемия, тиреотоксикоз, хронические неспецифические заболевания легких, осложненные легочной гипертонией, интоксикация симпатомиметиками (кокаин), повышение температуры тела, гиперкоагуляция, полицитемия, тромбоцитоз.
КЛАССИФИКАЦИЯ
(разработана экспертами ВОЗ в 1979 г., дополнена в 1995 г.)
1. Внезапная коронарная смерть
2. Стенокардия
• Стабильная стенокардия напряжения (с указанием функционального класса)
• Спонтанная стенокардия
• Нестабильная стенокардия
3. Безболевая ишемия миокарда
4. Инфаркт миокарда
- С зубцом Q (крупноочаговый) - Без зубца Q (мелкоочаговый)
5. Постинфарктный кардиосклероз
6. Нарушения ритма и проводимости как единственное проявление ИБС (с указанием формы аритмии)
7. Сердечная недостаточность (ишемическая кардиомиопатия)
Кардиальный синдром X *
Синдромы, связанные с ишемией миокарда (гибернирующий или «спящий» миокард, «оглушенный» миокард, ишемическое прекондиционирование) *
*-дополнения, внесенные в классификацию в последние годы
Внезапная коронарная смерть, первичная остановка сердца (ВС) — неожиданный смертельный исход, вызванный электрической нестабильностью миокарда при отсутствии симптомов, позволяющих поставить другой диагноз. Эта смерть наступает мгновенно или в пределах 6 часов от начала сердечного приступа. У 70-80% умерших выявляют ИБС. Механизм остановки сердца - фибрилляция/асистолия желудочков.
Безболевая ишемия миокарда (ББИМ) подразумевает транзиторные нарушения метаболизма, электрической или механической активности миокарда ишемической природы, не сопровождающиеся приступами стенокардии или ее эквивалентами. ББИМ выявляется при суточном мониторировании ЭКГ, во время проб с физической нагрузкой, при чреспищеводной электростимуляции.
Выделяют 2 типа ББИМ:
I тип — полностью безболевая, II тип — сочетание безболевых и болевых эпизодов
Полностью ББИМ выявляется приблизительно у 20% лиц с доказанным при коронароангиографии (КАГ) атеросклерозом коронарных артерий (КА). В остальных случаях наблюдается сочетание болевых и безболевых эпизодов ишемии миокарда.
Постинфарктный кардиосклероз - э тот диагноз считается правомерным не ранее, чем через 1 месяц с момента развития ИМ.
Нарушения сердечного ритма (с указанием формы) сопутствуют другим формам ИБС и осложняют их течение. Однако они могут быть и единственным клиническим проявлением заболевания.
Сердечная недостаточность (с указанием формы и стадии) может осложнить любой клинический вариант ИБС.
Кардиальныи синдром X с воеобразная форма ИБС, для которой характерно наличие болевого синдрома в груди, напоминающего стенокардию, положительного теста с физической нагрузкой и ангиографически интактных крупных КА. Причина - снижение вазодилатирующего коронарного резерва на уровне интрамуральных артерий.
Гибернирующий («спящий») миокард — приспособительная реакция кардиомиоцитов, проявляющаяся в сократительной дисфункции миокарда в условиях хронического дефицита кровоснабжения. У больных со «спящим» миокардом функция ЛЖ улучшается после хирургической реваскуляризации, иногда на фоне адекватной антиангинальной терапии. Однако глубокая и длительная ишемия приводит к постепенной гибели кардиомиоцитов по механизму апоптоза.
«Оглушенный» миокард — обратимая постишемическая дисфункция миокарда после восстановления коронарного кровотока (при тромболизисе в острой фазе ИМ, когда устраняется тромб в коронарной артерии, при длительном коронарном спазме или окклюзии КА во время баллонной ангиопластики, после успешной реанимации при внезапной сердечной смерти). «Оглушение» характеризуется замедленным (от нескольких часов и дней до нескольких месяцев) восстановлением сократительной функции сердечной мышцы в зоне чрезвычайной ишемии.
Ишемическое прекондиционирование — адаптивный феномен, возникающий после одного или нескольких коротких циклов ишемии — реперфузии. Это в конечном итоге обеспечивает повышенную устойчивость кардиомиоцитов к повреждающему действию ишемии. Этот феномен частично объясняетт тот факт, что у больных стабильной стенокардией развившийся ИМ в целом меньше по своим размерам, чем в случае внезапного возникновения некроза миокарда.
СТАБИЛЬНАЯ СТЕНОКАРДИЯ НАПРЯЖЕНИЯ
ОПРЕДЕЛЕНИЕ
Стенокардия — это клинический синдром, проявляющийся чувством дискомфорта или болью в грудной клетке сжимающего, давящего характера, которая локализуется чаще всего за грудиной и может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастральную область.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Примером постепенного прогрессирования ИБС является стенокардия. Ее приступы, возникая первоначально лишь при значительных физических нагрузках, постепенно, иногда в течение нескольких лет, учащаются, существенно снижают двигательную активность больного, вынуждают его постоянно принимать лекарственные средства и, наконец, прибегнуть к инвазивным методам лечения.
В основе патогенеза стенокардии лежит фиксированный стеноз (> 70%) крупной коронарной артерии, который не позволяет увеличить кровоток при возросшей потребности миокарда в кислороде (при физической нагрузке). Дополнительную роль играет спазм коронарной артерии. Главными факторами, повышающими потребность миокарда в кислороде, являются: учащение ЧСС, повышение систолического давления, сократимости миокарда, большой объем ЛЖ.
КЛАССИФИКАЦИЯ
Наиболее часто используется классификация, предложенная Канадским кардиологическим обществом (1974 г.)
I ФК. «Обычная повседневная» ФН (ходьба или подъем по лестнице) не вызывает стенокардии. Боли возникают только при выполнении очень интенсивной, или очень быстрой, или продолжительной ФН.
II ФК. «Небольшое ограничение обычной ФН», что означает возникновение стенокардии при быстрой ходьбе или подъеме по лестнице, после еды или на холоде, или в ветреную погоду, или при эмоциональном напряжении, или в первые несколько часов после пробуждения; во время ходьбы на расстояние > 200 м (двух кварталов) по ровной местности или во время подъема по лестнице более чем на один пролет в обычном темпе при нормальных условиях.
III ФК. «Значительное ограничение обычной ФН» - стенокардия возникает в результате спокойной ходьбы на расстояние от одного до двух кварталов (100-200 м) по ровной местности или при подъеме по лестнице на один пролет в обычном темпе при нормальных условиях.
IV ФК. «Невозможность выполнения какой-либо ФН без появления неприятных ощущений», или стенокардия может возникнуть в покое.
Большое значение имеет подтверждение ФК стенокардии с помощью проб с физической нагрузкой.
ЭКГ В ПОКОЕ
Особую ценность имеет ЭКГ, зарегистрированная во время болевого эпизода. Во время ишемии миокарда на ЭКГ фиксируются изменения конечной части желудочкового комплекса: сегмента ST и зубца Т. Острая ишемия обычно приводит к транзиторному горизонтальному или косонисходящему снижению сегмента ST и уплощению или инверсии зубца Т. Иногда отмечается подъем сегмента ST, что свидетельствует о более тяжелой ишемии миокарда.
На ЭКГ в покое могут быть выявлены признаки коронарной болезни сердца, например, перенесенный ИМ. Следует рассматривать и такие неспецифические признаки ЭКГ как блокада левой ножки пучка Гиса, гипертрофия ЛЖ, нарушения ритма сердца и проводимости.
У половины больных стабильной стенокардией ЭКГ покоя без изменений. Нормальная ЭКГ покоя не исключает поражения коронарных артерий и наличия ИБ. В 50% случаях ишемические знаки могут быть зарегистрированы во время болевого приступа (снижение или подъем сегмента ST).
ЭКГ ПРОБЫ С ФН
Во время пробы с ФН пациент выполняет возрастающую ΦΗ на тредмиле или велоэргометре (ВЭМ), при этом контролируют самочувствие больного, постоянно регистрируются ЧСС и ЭКГ, через регулярные промежутки времени измеряется АД. Проба с ФН является более чувствительным и специфичным методом диагностики ишемии миокарда, чем ЭКГ в покое, и считается методом выбора при обследовании больных с подозрением на ССН. Чувствительность и специфичность депрессии сегмента ST в качестве критерия положительной пробы в диагностике ИБС составляют, соответственно: в среднем 68% и 77%. Пробу с ФН следует проводить с учетом показаний и противопоказаний.
Основные показания к проведению нагрузочных проб:
• дифференциальная диагностика ИБС и отдельных ее форм;
• определение индивидуальной толерантности к ФН у больных с установленным диагнозом ИБС и уточнение ФК стенокардии;
• оценка эффективности лечебных, в т. ч. хирургических и реабилитационных мероприятий;
• экспертиза трудоспособности больных ССЗ;
• оценка прогноза;
• оценка эффективности антиангинальных препаратов.
Абсолютными противопоказаниями к проведению теста с ФН являются:
· острая стадия ИМ (в течение 7 дней от его начала),
· нестабильнаястенокардия,
· острое нарушение мозгового кровообращения,
· острый тромбофлебит,
· тромбоэмболия легочной артерии,
· СН III-IV ФК согласно классификации Нью-Йоркской ассоциации сердца,
· выраженная легочная недостаточность,
· лихорадка.
Нецелесообразно выполнять нагрузочный тест при тахиаритмиях, полной блокаде левой ножки пучка Гиса, высоких степенях синоатриальной (СА) и атриовентрикулярной (АВ) блокад, а также при выраженном остеоартрозе, облитерирующих заболеваниях сосудов нижних конечностей.
Причины прекращения пробы с нагрузкой
- Появление симптомов, например, боли в груди, усталости, одышки, боли в ногах, головокружения, головной боли, нарушения координации движений.
- Сочетание симптомов (например, боли) с выраженными изменениями сегмента ST.
- Безопасность больного: выраженная депрессия сегмента ST (более 4 мм), подъем сегмента ST ≥ 1 мм; выраженная аритмия; стойкое снижение систолического АД; высокая АГ; достижение субмаксимальной (75% от максимальной возрастной) ЧСС; как мера предосторожности по решению врача.
Проба с ФН считается «положительной» в плане диагностики ИБС, если воспроизводятся типичные для пациента боль или стеснение в груди и возникают характерные для ишемии изменения на ЭКГ. Не всегда боль сопровождается снижением сегмента ST. Проба считается положительной, если снижение появится без боли, либо если типичный приступ стенокардии развивается без снижения сегмента ST.
Результаты пробы с ФН могут быть неубедительными, если у больного не достигнуто, по крайней мере, 75% от максимальной ЧСС при отсутствии симптомов ишемии, если он не может выполнить адекватную нагрузку из-за ортопедических проблем или заболеваний других органов, а также при наличии неспецифических изменений на ЭКГ.
Информативность теста с ФН может уменьшаться при приеме некоторых препаратов. Бета-адреноблокаторы (β-АБ) или некоторые антагонисты кальция (АК), урежающие пульс, могут не позволить достичь целевой ЧСС. Если нагрузочная проба она проводится для того, чтобы установить наличие у пациента ИБС, тогда эти препараты должны быть отменены за 24-48 ч перед тестом с ФН. При необходимости оценить эффективность подобранной схемы лечения у пациентов с диагностированной ИБС проба проводится на фоне приема препаратов.
ЭХО-КГ В ПОКОЕ
Основная цель ЭхоКГ в покое — дифференциальная диагностика с некоронарогенной болью в груди, возникающей при пороках аортального клапана, ГКМП и др. Проведение ЭхоКГ целесообразно у больных с шумами сердца, клиническими или ЭКГ проявлениями ГЛЖ, перенесенного ИМ, наличием СН. Внедрение тканевой допплер-ЭхоКГ расширило возможности изучения диастолической функции миокарда.
СТРЕСС-ЭХОКГ
Стресс-ЭхоКГ в настоящее время является одним из наиболее востребованных и высоко-информативных методов неинвазивной диагностики скрытой коронарной недостаточности. Главной предпосылкой, лежащей в основе метода, является феномен ишемического каскада, заключающийся в том, что изменению сократимости миокарда предшествуют снижение кровотока, нарушение метаболизма и диастолической функции. Стресс-ЭхоКГ превосходит нагрузочную ЭКГ по прогностической ценности, обладает большей чувствительностью (80— 85%) и специфичностью (84-86%) в диагностике ИБС.
Нагрузки, используемые при выполнении методики стресс-ЭхоКГ, основаны на различных механизмах индуцирования ишемии:
•физические — вертикальная и горизонтальная ВЭМ, тредмил, ручная эргометрия и др.;
• ЧПЭС;
•фармакологические — с добутамином, дипиридамолом, аденозином, эргоновином.
Перспективным методом является тканевая допплер-ЭхоКГ, позволяющая количественно оценить региональную скорость сокращения миокарда
КОРАНАРНАЯ АНГИОГРАФИЯ (КАГ)
Основные задачи КАГ
• Уточнение диагноза в случаях недостаточной информативности результатов неинвазивных методов обследования;
• Определение возможности реваскуляризации миокарда и характера вмешательства — чрескожные коронарные вмешательства (ЧKB) или КШ.
Степень сужения сосуда определяется уменьшением диаметра его просвета по сравнению с необходимым и выражается в%: нормальная КА; сужение < 50%; сужение на 51-75%, 76-95%, 95-99% (субтотальное), 100% (окклюзия). Существенным считается сужение артерии >50%, а гемодинамически незначимым — сужение < 50%.
КАГ позволяет определить:
• тип кровоснабжения миокарда и варианты отхождения КА;
• наличие, локализацию, протяженность, степень и характер атеросклеротического поражения коронарного русла;
• признаки осложненного поражения (тромбоз, изъязвление, кальциноз и т. д.);
• спазм КА;
• миокардиальный мостик;
• степень коллатерального кровотока;
• аномальную анатомию КА.
Показания к проведению плановой КАГ:
• объективные признаки ишемии миокарда;
• преходящие изменения ишемического характера, зарегистрированные на ЭКГ покоя или по данным СМ ЭКГ;
• положительная проба с ФН;
• приступы стенокардии напряжения и покоя на фоне антиангинальной терапии;
• ранняя постинфарктная стенокардия (4 недели от начала ИМ);
• критерии высокого риска ИБС по результатам неинвазивного обследования;
• наличие в анамнезе опасных желудочковых нарушений ритма с высоким риском клинической смерти, указание на клиническую ВС;
• перед операциями на клапанном аппарате сердца после 40-летнего возраста;
• дифференциальная диагностика с некоронарогенными заболеваниями миокарда, в т.ч. атипичный болевой синдром, ГКМП, дилатационная кардиомиопатия (ДКМП) и др.;
• социальные показания при минимально выраженных и нечетких признаках ишемии миокарда, при условии, что профессия больного связана с риском для жизни других людей (летчики, водители);
• после трансплантации сердца.
Абсолютных противопоказаний для назначения КАГ в настоящее время не существует. Относительные противопоказания к КАГ:
• Острая почечная недостаточность;
• Хроническая почечная недостаточность (уровень креатинина крови 160— 180 ммоль/л);
• Аллергические реакции на контрастное вещество и непереносимость йода;
• Активное желудочно-кишечное кровотечение, обострение язвенной болезни;
• Выраженные коагулопатии;
• Тяжелая анемия;
• Острое нарушение мозгового кровообращения;
• Выраженное нарушение психического состояния больного;
• Серьезные сопутствующие заболевания, значительно укорачивающие жизнь больного или резко увеличивающие риск последующих лечебных вмешательств;
• Отказ больного от возможного дальнейшего лечения после исследования (эндоваскулярного вмешательства, КШ);
• Выраженное поражение периферических артерий, ограничивающее артериальный доступ;
• Декомпенсированная СН или острый отек легких;
• Злокачественная АГ, плохо поддающаяся медикаментозному лечению;
• Интоксикация сердечными гликозидами;
• Выраженное нарушение электролитного обмена;
• Лихорадка неизвестной этиологии и острые инфекционные заболевания;
• Инфекционный эндокардит;
• Обострение тяжелого некардиологического хронического заболевания;
ВАЗОСПАСТИЧЕСКАЯ (ВАРИАНТНАЯ) СТЕНОКАРДИЯ
У части больных ИБС наблюдаются боли типичной локализации, которые возникают в покое и обычно отсутствуют или возникают редко при ФН. Механизм этих приступов связан с эпизодами локального спазма КА при отсутствии явных атеросклеротических поражений. Этот болевой синдром называют вариантной стенокардией или стенокардией Принцметала. В этом случае доставка кислорода к миокарду снижается вследствии интенсивного вазоспазма.
У значительного числа больных вазоспастической стенокардией определяется стенозирующий коронарный атеросклероз. В таких случаях вазоспастическая стенокардия может сочетаться со стенокардией напряжения. Причинами вазоспазма могут быть курение, холод, нарушение состава электролитов (калий, магний), аутоиммунные заболевания.
Ангинозные приступы чаще возникают в покое и сопровождаются преходящим подъемом сегмента ST на ЭКГ. Ангинозные приступы иногда могут появиться на фоне выполнения ФН, которая обычно хорошо переносится. Это, так называемый, вариабельный порог возникновения стенокардии. Приступы развиваются после ФН, выполняемой в утренние часы, но не в дневное и вечернее время.
Ангинозные приступы можно предупредить и купировать АК и нитратами, эффект β-АБ менее выражен. У некоторых больных с ангиоспастической стенокардией β-АБ могут вызвать проишемическое действие. Спонтанный спазм КА при КАГ у больных с вазоспастической стенокардией наблюдают редко. В связи с этим для подтверждения наличия вазоспазма часто используют провокационные пробы. Гипервентиляция и холодовая проба характеризуются низкой чувствительностью в диагностике коронароспазма. Большей диагностической ценностью обладают пробы с ацетилхолином и эргометрином. Проведение провокационных проб не рекомендуется без КАГ.
Общие подходы
Пациентам целесообразно избегать нагрузок, вызывающих стенокардию, и принимать НГ под язык для ее купирования. Больных следует предостеречь по поводу возможного развития гипотонии после приема НГ и других возможных нежелательных эффектах, особенно головной боли. Рекомендуется профилактический прием нитратов перед нагрузкой, которая обычно приводит к развитию стенокардии. Если стенокардия сохраняется в покое в течение > 15— 20 мин и/или не купируется НГ, следует вызвать скорую медицинскую помощь.
Фармакологическое лечение
Реваскуляризация миокарда
Реваскуляризация миокарда — широкое понятие, включающее как операцию коронарного шунтирования, так и различные виды чрезкожных вмешательств на КА. Наиболее известна и распространена транслюминальная баллонная коронарная ангиопластика (ТБКА), которую можно сочетать с другими воздействиями на атеросклеротически измененную КА: установкой металлического каркаса — эндопротеза (стента), рото-блацией, атеротомией. Реваскуляризация, как и фармакотерапия, преследует 2 цели: улучшение прогноза, уменьшение или полная ликвидация симптомов.
ПРОГНОЗ
В популяции только ~ 40-50% всех больных стенокардией знают о наличии у них болезни и получают соответствующее лечение, тогда как в 50—60% случаев заболевание остается нераспознанным.
Смертность больных Ст Ст составляет ~ 2% в год, у 2-3% больных ежегодно возникает нефатальный ИМ. Больные с диагнозом Ст Ст умирают от ИБС в 2 раза чаще, чем лица без этого заболевания. Мужчины, страдающие стенокардией, в среднем живут на 8 лет меньше по сравнению с теми, у кого эта болезнь отсутствует. У больных Ст Ст риск развития нефатального ИМ и смерти от ИБС в течение 2 лет составляет: 14,3% и 5,5% у мужчин и 6,2% и 3,8% у женщин, соответственно.
Литература.
- Диагностика и лечение стабильной стенокардии // Национальные клинические рекомендации ВНОК/ Под ред. Оганова Р.Г.- М., 2008.- С. 60-112.
- Поздняков Ю.М., Волков В.С. Стенокардия.- М.: ООО ИД «Синергия», 2006.- 334с.
ПРИЛОЖЕНИЕ 1.
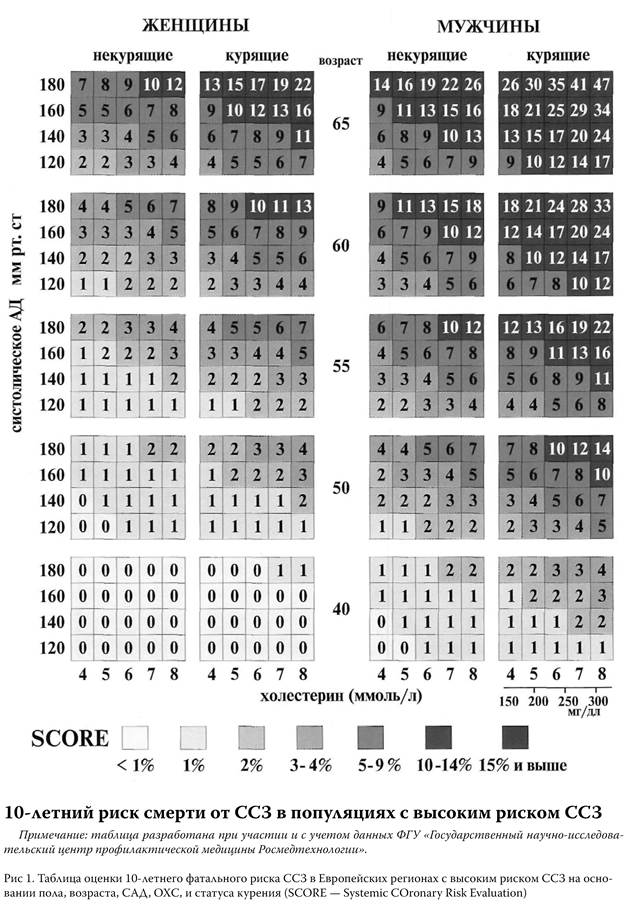
ПРИЛОЖЕНИЕ 2.

ЭПИДЕМИОЛОГИЯ
В настоящее время сердечно-сосудистые заболевания (ССЗ) играют решающую роль в общей смертности в России. В 2006 г. смертность от болезней системы кровообращения в РФ = 56,5% в общей структуре смертности. Из них около половины приходится на смертность от ИБС. Частота стенокардии резко увеличивается с возрастом.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Относительно высокое давление крови в коронарных артериях (КА), а также значительная их извитость являются основными местными факторами, которые способствуют более частому и интенсивному развитию в них атеросклероза по сравнению с другими артериальными бассейнами. В извитых отделах артерии, и особенно в участках ее бифуркации, рассекающей поток крови на два русла, сосудистая стенка испытывает наибольшее давление. Создается завихрение потока, изменяется форма и функция эндотелиальных клеток. Это в конечном итоге способствует проникновению липопротеидов низкой плотности (ЛНП) в интиму сосуда с формированием сначала липидного пятна, а в последующем атеросклеротической бляшки.
При сужении просвета КА менее 50-60% кровоток остается достаточным в покое, ишемии миокарда не возникает и клинических проявлений болезни нет. При повышении потребности сердечной мышцы в кислороде скрытый дефицит кровотока становится явным, пораженные атеросклерозом КА не способны к адекватному расширению и возникает ишемия миокарда.
При ишемии в сердечной мышце последовательно возникает рад взаимосвязанных событий:
- активация в кардиомиоцитах анаэробного гликолиза;
- изменение механических свойств миокарда (нарушение систолической и диастолической функции в зоне ишемии);
- нарушение электрических свойств миокарда;
- появление стенокардии (болевой синдром);
- после восстановления кровотока в ишемизированной зоне в течение нескольких часов или даже дней сохраняется постишемическая дисфункция миокарда («оглушенный миокард»).
Свазанный ряд последовательно возникающих нарушений принято называть «ишемическим каскадом».
Тяжесть заболевания у больных ИБС довольно тесно коррелирует со степенью сужения и числом пораженных артерий, локализацией атеросклеротических бляшек. Наиболее часто патологический процесс локализуется в проксимальных отделах крупных КА. При этом доминирует поражение передней межжелудочковой ветви левой КА, на втором месте в этом отношении стоит правая КА и на третьем — огибающая ветвь левой КА. Самая опасная локализция атеросклеротической бляшки — ствол левой КА. Как правило, при таком стенозе развивается тяжелая стенокардия и даже незначительное сужение основного ствола левой КА опасно угрозой развития внезапной сердечной смерти. Чем дистальнее расположен стеноз, тем относительно лучше прогноз у больного ИБС. Однако при интенсивных физических нагрузках клинически значимым становится поражение и мелких ветвей КА.
Судьба больных ИБС зависит также и от степени развития коллатерального кровообращения.
Основную опасность для миокарда в бассейне пораженной КА представляют так называемые мягкие бляшки (нестабильные атеромы). Это сравнительно недавно возникшие атеромы, переполненные жировыми веществами, имеющие тонкую покрышку с умеренным количеством соединительно-тканных элементов. Склонность к быстрому росту, наличие воспалительных процессов, повышенная активность тканевых ферментов в области молодой бляшки, слабая выраженность структурно-образующих процессов, в том числе и кальциноза, объясняют их склонность к растрескиванию, образованию на поверхности молодой атеромы микроразрывов. При растрескивании в глубину атеромы попадают элементы крови, образуются затеки, карманы, увеличивается ее объем. Из разрывов на поверхность бляшки выбрасывается содержимое ее сердцевины. Это создает благоприятные условия для тромбообразования и быстрого увеличения стенозирования КА со всеми вытекающими последствиями.
Однако возможен и другой вариант - покрышка мягкой бляшки уплотняется, что происходит за счет увеличения в ней числа соединительнотканных элементов и отложения кальция. Поверхность атеромы постепенно освобождается от тромботических наложений, уменьшается общий объем бляшки, что в целом приводит к увеличению кровотока в КА (зрелая атеросклеротическая бляшка). В результате заметно снижается угроза развития ИМ, внезапной сердечной смерти, улучшается самочувствие больных. Может наблюдаться спонтанное уменьшение тяжести стенокардии.
ИБС не является монотонным процессом, а характеризуется сменой фаз обострения болезни и относительной стабилизации. Внезапное непредсказуемое появление наиболее серьзных симптомов болезни связано с разрывом атеросклеротической бляшки, образованием тромба в КА, с развитием выраженного стеноза или окклюзии.
Важную роль в патогенезе ИБС и клинических проявлениях болезни играет спазм венечных артерий. Атеросклеротический процесс извращает реактивность КА, а органические изменения венечных сосудов увеличивают скклонность к развитию спазма. Согласно известной концепции «динамического стеноза» просвет КА в месте сужения не постоянен и зависит от колебаний тонуса стенки. Здоровый эндотелий рассматривается в настоящее время как важный орган, правильное функционирование которого обеспечивает оптимальное состояние сосудов и циркулирующей в них крови. К вазодилатирующим агентам относится эндотелий-зависимый фактор релаксации — оксид азота. Он противостоит вазоконстрикторным влияниям нервных окончаний сосудов и гуморальным вазоконстрикторам. Среди последних одним из важн







