СИМПТОМЫ ПРИ ЗАБОЛЕВАНИЯХ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ
РАССПРОС БОЛЬНОГО.
I. Основные жалобы при заболеванияхсердечно-сосудистой системы.
1. Боли в области сердца
2. Сердцебиение, перебои в работе сердца
3. Одышка, приступы удушья, кашель
4. Отеки, боль в правом подреберье
5. Головные боли, головокружение
1. Боли в области сердца. Один из наиболее частых симптомов различных заболеваний сердца.
При описании болей следует ответить на следующие вопросы:
- характер болей;
- локализация;
- иррадиация;
- с чем связана боль;
- чем купируется;
- продолжительность
Различают коронарогенные и некоронарогенные (кардиалгия) боли в области сердца.
Коронарогенные боли возникают при поражении коронарных сосудов и возникают при стенокардии. Эти боли в типичных случаях локализуются за грудиной; носят давящий. сжимающий характер (симптом "кулака"), иррадиируют в левое плечо, руку и лопатку; связаны с физическими и нервно-психическими перегрузками; купируются либо в покое, либо после приема нитроглицерина через 2-3 минуты.
Некоронарогенные боли появляются при поражении миокарда, вызваны его гипертрофией, воспалением, дистрофическими, некротическими изменениями или связаны с функциональными расстройствами сердечно-сосудистой системы. Боль локализуется в области верхушки сердца и/или слева от грудины; носит тупой, ноющий характер без типичной иррадиации; продолжительность более 20-25 минут, до нескольких часов; не купируется нитроглицерином.
2.Сердцебиение - усиленные и учащенные сокращения сердца возникают вследствие повышенной возбудимости нервного аппарата, регулирующего деятельность сердца. Необходимо уточнить его характер: постоянное или приступами, интенсивность, длительность, связь с физической нагрузкой, волнением, изменением внешней температуры, приемом пищи.
Иногда больные жалуются на ощущение "перебоев в работе сердца", которые обусловлены нарушением сердечного ритма и связаны с нарушением функции автоматизма, возбудимости и проводимости. При опросе необходимо уточнить: факторы, обуславливающие их возникновение, длительность существования, постоянство или приступообразность.
3. Одышка - чувство нехватки воздуха. Связана с накоплением в крови недоокисленных продуктов обмена, раздражающих дыхательный центр. Является признаком сердечной (левожелудочковой) недостаточности. При опросе необходимо уточнить выраженность, связь с физической нагрузкой (указать конкретно какая нагрузка: большая - бег, быстрая ходьба, подъем на этажи в гору, или незначительная - медленная ходьба, одевание, раздевание больного); принимает ли больной какое-либо положение для облегчения одышки.
Важнейшими проявлениями левожелудочковой недостаточности являются также кашель, иногда кровохаркание, приступы удушья.
Кашель возникает вследствие длительного застоя крови в легких, набухания слизистой бронхов и раздражения соответствующих кашлевых рецепторов (застойный бронхит).
Следует помнить: для кардиальной одышки и кашля чрезвычайно характерно усиление (или появление) данных симптомов в горизонтальном положении больного, при этом усиливается приток крови к правым отделам сердца, что способствует еще большему переполнению малого круга кровообращения кровью.
От одышки отличают приступы удушья, которые носят название сердечной астмы. Приступы удушья при заболеваниях сердечно-сосудистой системы чаще возникают внезапно на фоне существующей одышки и проявляются чувством острой нехватки воздуха, появлением клокочущего дыхания, пенистой мокроты с примесью крови.
4.Отеки - признак сердечной (правожелудочковой) недостаточности. Необходимо уточнить: интенсивность их, постоянные или исчезающие, время появления, связь с физическим напряжением, приемом жидкости, локализацию отеков.
Необходимо помнить: для "сердечных" отеков характерно первоначальное появление на нижних конечностях; их сочетание с периферическим акроцианозом; усиление или появление отеков к вечеру. Проявлением сердечной правожелудочковой недостаточности являются боли в правом подреберье, они связаны с застоем крови в печени и растяжением Глиссоновой капсулы.
5. У больных с гипертонической болезнью в качестве основной жалобы могут быть головные боли, давящего характера, локализующиеся в лобной, височной или затылочной областях, без иррадиации, связаны с психоэмоциональным или физическим перенапряжением, изменением метеорологических условий. Боли уменьшаются, как правило, после приема гипотензивных препаратов и снижения уровня АД.
II. Жалобы общего характера у больных с заболеваниями сердечно-сосудистой системы: слабость, недомогание, потливость, повышение температуры.
I. Общий осмотр
Состояние больного при заболеваниях сердечно-сосудистой системы определяется:
- выраженностью сердечно-сосудистой недостаточности;
- болевым синдромом;
Состояние удовлетворительное - больной функционально компенсирован: положение его активное, одышки в покое нет, боли в грудной клетке отсутствуют.
Состояние средней тяжести. - на момент осмотра боли в сердце умеренной выраженности, не продолжительные, или есть указание в анамнезе на частые приступы загрудинных болей (стенокардия стабильная или прогрессирующая), либо одышка при умеренной физической нагрузке (НК IIА).
Состояние тяжелое - на момент осмотра - длительные некупирующиеся боли в области сердца без признаков сердечно-сосудистой недостаточности; либо одышка в покое или при незначительной физической нагрузке. Акроцианоз. Отеки на нижней трети голени. Состояние крайне тяжелое – длительно некупирующийся болевой синдром (инфаркт миокарда) с проявлениями острой левожелудочковой недостаточности (кашель, одышка в покое, удушье), шока (нарушение сознания), сложные нарушения ритма либо отсутствие болевого синдрома, но имеются выраженные признаки острой или хронической сердечной недостаточности (асцит, массивные отеки, вынужденное положение больного).
Положение больного
Активное - в период компенсации заболеваний сердечно-сосудистой системы или при легких степенях нарушения кровообращения.
Вынужденное - сидя или лежа с высоким изголовьем - ортопноэ; лежа на правом боку при гипертрофированном сердце, т.к. положение на левом боку вызывает у больных сердцебиение и неприятные (иногда болевые) ощущения; коленно-локтевое положение или наклонившись вперед наблюдается в некоторых случаях выпотного перикардита.
Пассивное - при острой сосудистой недостаточности (коллапс, шок)
Оcмотр лица и головы
"Митральное" лицо (facies mitralis) - у больных c декомпенсированными пороками двухстворчатого клапана, характеризуется отечностью, одутловатостью с синим румянцем, фиолетово-синим цветом губ, кончика носа, ушей. На спинке носа и на щеках распространенный цианоз ("митральная бабочка").
Лицо "Корвизара "- характерно для сердечной декомпенсации, отличается пастозностью, тусклостью слипающихся глаз, желтовато-бледным с синеватым оттенком цветом лица, постоянно полуоткрытым ртом с цианотичными губами, которыми больной как бы ловит воздух.
Одутловатое лицо - наблюдается при сдавлении верхней полой вены, вызвано выпотным перикардитом, или аневризмой дуги аорты. Часто сочетается с отеком шеи и плечевого пояса (отек в виде перелины -"воротник Стокса"). Выражение испуга на лице - при резкой сердечной боли во время приступа стенокардии, глаза больного широко раскрыты ("страх смерти").
Осмотр шеи
Видимая пульсация сонных артерий ("пляска каротид") бывает при недостаточности клапанов аорты, что выражается непроизвольным покачиванием головы (симптом Мюссе). Этот симптом возникает вследствие резкой пульсации сонных артерий с перепадами максимального и минимального давления. Полнокровие и пульсация яремных вен. наблюдается в случае затруднения венозного оттока в правое предсердие, при правожелудочковой недостаточности.
Спадение яремных вен во время систолы называется отрицательным венным пульсом. Это свидетельствует об ускорении оттока крови из яремных вен в правое предсердие в период систолы желудочков.
Пульсация яремных вен, совпадающая во времени с систолой желудочков, называется положительным венным пульсом и свидетельствует о недостаточности трехстворчатого клапана. Отек шеи - воротник Стокса (см. выше).
Осмотр кожи и слизистых
Цвет холодный цианоз кожи и слизистых - признак сердечной недостаточности. Акроцианоз - синюшность отдаленных от сердца участков тела: кончиков ушей, носа, губ, кончиков пальцев рук и ног. Возникает при хронической сердечной недостаточности вследствие замедления кровотока и избыточного поглощения кислорода крови тканями. Диффузный цианоз - вследствие кислородного голодания в результате недостаточной артериализации крови в малом круге, возникает при декомпенсированных клапанных пороках. Бледность кожи и слизистых встречается при внезапно начинающейся сосудистой недостаточности: обмороке, коллапсе, шоке в результате нарушения соотношения емкости сосудистого русла и объема циркулирующей крови при снижении сосудистого тонуса; у больных с поражением аортальных клапанов в связи с малым кровенаполнением артериальной системы. Гиперемия лица наблюдается у больных с гипертоническим кризом (у некоторых больных красная окраска сзади на шее) в результате выброса адреналина и норадреналина. Желтушная окраска наблюдается у больных с выраженной правожелудочковой недостаточностью вследствие застойных явлений в печени и нарушении ее пигментного обмена. Цвет "кофе с молоком" - желтовато-серый: сочетание бледности, желтушности, землистости (признак длительной интоксикации) встречается при бактериальном эндокардите. Пятна Лукина-Либмана. - кровоизлияния на конъюктивах, переходных складках век, наблюдаются при бактериальном эндокардите.
Влажность кожных покровов. Рефлекторное повышение потоотделения наблюдается при сильных болях, при выраженной одышке; обильная профузная потливость - при бактериальном эндокардите; сухая кожа - при остром суставном ревматизме.
Изменение формы ногтей. Вид "часовых стекол" и изменение концевых фаланг в виде "барабанных палочек" наблюдается:
- при затяжном септическом эндокардите;
- при хронической сердечной недостаточности (НК III ст.).
Сердечные отеки - признак сердечной (правожелудочковой) недостаточности. Для них характерно первоначальное появление на стопах, голенях; их сочетание с периферическим акроцианозом; усиление или появление отеков к вечеру.
I II. ПЕРКУССИЯ.
Основными целями перкуссии сердца являются:
1. Вывление дилатации желудочков и предсердий
2. Вывление расширений сосудистого пучка
Различают: относительную сердечную тупость – проекцию передней поверхности сердца на грудную клетку, соответствующую истинным его границам и абсолютную сердечную тупость – проекция передней поверхности сердца, не прикрытая легкими. (рис
В норме границы относительной сердечной тупости расположены:
правая - на 1 см кнаружи от правого края грудины в IV межреберье;
левая - на 1,5 - 2 см кнутри от левой СКЛ в V межреберье и совпадает с верхущечным толчком;
верхняя - на 1 см кнаружи от левой грудинной линии (левая парастернальная линия) на уровне III ребра.
талия сердца - по парастернальной линии в III межреберье
Границы сосудистого пучка, в состав которого входит аорта, верхняя полая вена и легочная артерия, располагается во II межреберье по краям грудины (5-6см).
В норме границы абсолютной сердечной тупости расположены:
правая - проходит по левому краю грудины в IV межреберье;
левая - на 1-2 см кнутри от левой границы относительной тупости сердца в V межреберье;
верхняя - на уровне IV ребра по левой парастернальной линии.
IV. АУСКУЛЬТАЦИЯ СЕРДЦА
Аускультация сердца, т.е. выслушивание звуковых явлений, сопровождающих механическую деятельность сердца, требует выполнения ряда правил, а также теоретических представлений о механизме возникновения звуковых явлений в работающем сердце. У здоровых людей над всей областью сердца выслушиваются два тона: I тон, который возникает в начале систолы желудочков и именуется систолическим, и II тон, возникающий в начале диастолы и именуемый диастолическим. Иногда, особенно у детей и у молодых худощавых субъектов, кроме I и II тонов, удается выслушать еще два тона III и IV
Правила аускультации сердца.
1. При аускультации сердца необходимо соблюдать тишину, помещение должно быть теплым.
2. Аускультация сердца проводится в горизонтальном и вертикальном положении больного, а при необходимости и после физической нагрузки. Звуковые явления, связанные с патологией митрального клапана, лучше выслушивать в положении на левом боку, а аортального - в вертикальном и несколько наклоненном положении с поднятыми вверх руками.
3. Выслушивают сердце как при спокойном поверхностном дыхании пациента, так и при задержке дыхания после максимального вдоха
ПРИМЕРЫ ИЗМЕНЕНИЯ ГРОМКОСТИ ОСНОВНЫХ ТОНОВ
Ослабление обоих тонов может наблюдаться при выраженом диффузном поражении миокарда желудочков и снижении их сократительной способности.
I тон ослаблен вследствие:
1. Поражения клапанов сердца прежде всего митрального, что приводит к отсутствию так называемого периода замкнутых клапанов и уменьшению клапанного компонента I тона.
2. При диффузных поражениях миокарда (миокардит, кардиосклероз, гипертрофии левого желудочка), так как ослабевает мышечный компонент.
I тон усилен вследствие:
Увеличения скорости сокращения желудочков, преимущественно за счет укорочения диастолы и недонаполнения желудочков (митральный стеноз, экстрасистолия, тахикардия, тиреотоксикоз, невроз сердца)
II тон ослаблен вследствие:
1. При поражении клапанов аорты и легочной артерии происходит нарушении их захлопывания (недостаточность аортального клапана и легочного ствола)
2. При низком давлении в крупных сосудах и уменьшении их кровенаполнения. (снижение АД /коллапс/, стеноз аортального клапана./).
II тон усилен вследствие:
Увеличения скорости "захлопывания" клапанов (артериальная гипертензия, легочная гипертензия, легочное сердце, тиреотоксикоз, невроз сердца)
При усилении II тона на аорте говорят об акценте II на аорте, который возникает при артериальной гипертензии и склеротических изменениях аорты.
При повышении давления в малом круге кровообращения возникает акцент II тона на легочной артерии.
РАСЩЕПЛЕНИЕ И РАЗДВОЕНИЕ ОСНОВНЫХ ТОНОВ.
О раздвоении тонов говорится в том случае, когда их основные компоненты улавливаются раздельно (выслушиваются два коротких тона, быстро следующих друг за другом).
| ТОН
| Характер расщепления
| Отличия
| Синдромы
|
| 1 тон
| Физиологическое
| 1. Непостоянно: обычно увеличивается на выдохе.
2. Менее выражено расщепление
| Вариант нормы (чаще у молодых)
|
| Патологи-
ческое
| 1. Постоянно: почти не зависит от дыхания.
2. Более выражено (раздвоение)
| Блокады ножек пучка Гиса
|
| 2 тон
| Физиологическое
| 1. Непостоянно: обычно увеличивается на вдохе.
2. Менее выражено (расщепление)
3. Лучше выслушивается на основании сердца
| Вариант нормы (чаще у молодых)
|
| Патологи-
ческое
| 1. Постоянно: почти не зависит от дыхания.
2. Более выражено (раздвоение)
3. Хорошо выслушивается над всем сердцем.
| Легочная АГ
Блокада правой ножки п. Гиса
|
Дополнительные тоны сердца:
Изменение тонов сердца при его поражениях может обуславливаться усилением физиологического III и IV тонов. Усиление одного из этих тонов образует трехчленный ритм, называемый ритмом галопа.
Усиление III тона (протодиастолический 3-х членный ритм галопа): рис 9
1. при повышении диастолического тонуса миокарда желудочка (тиреотоксикоз, ригидный миокард /аортальный стеноз, АГ, гипертрофическая кардиомиопатия/).
2. При резком снижении диастолического тонуса миокарда желудочка (сердечная недостаточность, инфаркт миокарда, миокардит и др.).
3. При резком увеличении объема предсердия (митральная недостаточность, недостаточность 3-х створчатого клапана).
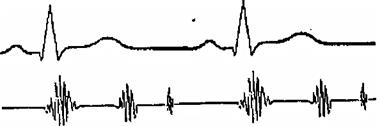 рис. 9
рис. 9
Усиление IV тона (пресистолический 3-х членный ритм галопа) рис.10
1. При резком снижении диастолического тонуса миокарда желудочка (сердечная недостаточность, инфаркт миокарда, миокардит и др.).
2. При резком увеличении объема предсердия (митральная недостаточность, недостаточность 3-х створчатого клапана.
 рис.10
рис.10
Суммационный галоп - сливающиеся патологические III и IV тоны сердца при короткой диастоле (тахикардия) рис.11
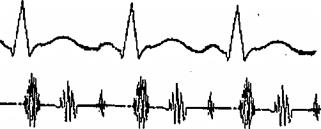 рис.11
рис.11
Систолический галоп: рис.12
1. При расширении (аневризме) аорты
2.При пролапсе митрального клапана

рис.12
Тон открытия митрального клапана - появляется в диастолу через 0,07-0,13 секунд после II тона. Лучше выслушивается на верхушке сердца. Сочетается с другими аускультативными признаками митрального стеноза. Рис. 13
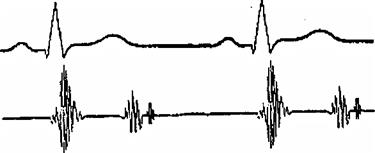 рис. 13
рис. 13
Шумы
Шумы сердца - сравнительно продолжительные звуки, возникающие при турбулентном движении крови. Турбулентность появляется при нарушении нормального соотношения трех гемодинамических параметров:
- диаметра клапанного отверстия или просвета сосуда;
- скорости кровотока (линейной или объемной);
- вязкости крови.
Шумы, выслушиваемые над областью сердца и крупных сосудов делят на внутри - и внесердечные (интра - и экстракардиальные).
От тонов сердца отличаются большей длительностью звучания, менее четким началом и периодом затихания. (рис. 14)
ВНУТРИСЕРДЕЧНЫЕ ШУМЫ
Внутрисердечные шумы делятся на:
1. Органические, возникающие вследствие грубого органического поражения клапанов и других анатомических структур сердца (межжелудочковой или межпредсердной перегородки);
2.Функциональные шумы, в основе которых лежат не грубые нарушения анатомических структур, а нарушения клапанного аппарата, ускорение движения крови через анатомически неизменные отверстия или снижения вязкости крови.
При описании любого шума следует дать его подробную характеристику, а именно, определить:
1. отношение шума к фазам сердечной деятельности (систолический, диастолический и т.д.);
2. область максимального выслушивания шума;
3. проведение шума;
4. тембр, громкость шума;
5. формы шума.
ОРГАНИЧЕСКИЕ ШУМЫ
Все органические внутрисердечные шумы образуются при возникновении в области клапановых отверстий, полостях сердца или начальных отделов магистральных сосудов, их сужений, расширений или появлении другой преграды, например, в виде пристеночного тромба или атеросклеротической бляшки на стенке аорты. Шумы в сердце выслушиваются не только на участках проекции клапанов (рис 7), но и на большом пространстве сердечной области. Обычно шумы хорошо поводятся по току крови (рис. 15)
ФУНКЦИОНАЛЬНЫЕ ШУМЫ
Все функциональные шумы условно делят на три группы:
1. Динамические шумы, в основе которых лежит значительное увеличение скорости кровотока при отсутствии каких-либо органических заболеваний сердца (например, динамические шумы при тиреотоксикозе, неврозе сердца, лихорадочных состояниях);
2. Анемические шумы, причиной которых является уменьшение вязкости крови и некоторое ускорение кровотока у больных с анемиями различного происхождения;
3. Шумы относительной недостаточности клапанов или относительного сужения клапанных отверстий обусловлены разнообразными нарушениями функции клапанного аппарата, в том числе у больных с органическими заболеваниями сердца.
Динамические и анемические функциональные шумы возникают при отсутствии каких-либо заболеваний сердца и поэтому получили название "невинных" шумов.
Характеристика пульса
Артериальный пульс – это толчкообразные, периодические колебания стенок периферических сосудов, осуществляющиеся синхронно с систолой сердца.
При исследовании определяют его частоту, ритм, наполнение, напряжение, величину, форму.
Ощупывать артериальный пульс можно на любой артерии, но, как правило, исследование проводят на лучевой артерии на обеих руках (свойство симметричности). И при отсутствии разницы в его свойствах переходят к исследованию только на одной руке. Величина пульсовых волн на одной руке может оказаться меньше, чем на другой, и тогда говорят о различном пульсе (pulsus differens). Он наблюдается при односторонних аномалиях строения или сдавлении сосудов с одной стороны (при гипертрофии левого предсердия, опухоли, аневризме, атеросклерозе и др.).
Ритмичность пульса определяется по паузам и амплитуде пульсовых волн. Артмичный пульс регистрируется при экстрасистолии или мерцательной аритмии. Кроме того, при аритмии следует определять дефицит пульса (разницу между ЧСС и количеством пульсовых волн). Pulsus dificiens – число пульсовых волн на лучевой артерии меньше числа сердечных сокращений
Напряжение пульса зависит от систолического давления в сосудах.
Наполнение – от величины ударного объема.
Величина – объединяет такие свойства пульса, как наполнение и напряжение.
Различают большой пульс (pulsus magnus) – при увеличении ударного объема, сопровождающийся большой амплитудой пульсовых колебаний. Наблюдается при тиреотоксикозе, недостаточности клапанов аорты. Малый пульс (pusus parvus) – возникает при сужении устья аорты. Резкое уменьшение величины пульса на обеих лучевых артериях – pulsus filiformis при резком снижении АД.(шок, коллапс).
Форма – зависит от скорости изменения давления в артериальной системе в течение систолы и диастолы. Высокий и скорый пульс (pulsus altus et celer) – возникает при недостаточности клапанов аорты. Медленный пульс (pulsus tardus) – при сужении устья аорты. При этом пороке становится еще и малым (pulsus tardus et parvus).
VI. АУСКУЛЬТАЦИЯ СОСУДОВ
1.Аускультация артерий: сонных, подключичных, бедренных. У здоровых людей на сонной и подключичной артериях выслушивается два тона: первый обусловлен напряжение стенки при ее расширении в результате прохождения пульсовой волны, второй проводится от полулунного клапана аорты. На бедренной артерии в норме выслушивается один тон, обусловленный напряжением стенки. При аортальной недостаточности первый тон более громкий за счет прохождения большой пульсовой волны. На бедренной артерии при этом пороке можно выслушать два тона (двойной тон Траубе) - за счет колебаний сосудистой стенки в систолу и диастолу. Шумы над артериями чаще систолические:шум на сонных, подключичных артериях выслушивается при стенозе устья аорты; систолический шум, связанный со снижением вязкости крови и увеличением кровотока при анемии, лихорадке, тиреотоксикозе; также систолический шум при сужении или аневризме крупного сосуда. При аортальной недостаточности над бедренной артерией выслушивается двойной шум Виноградова-Дюрозье: первый шум - стенотический - за счет тока крови через суженный сосуд, второй - за счет ускорения обратного кровотока к сердцу в диастолу.
Области выслушивания систолических шумов над крупными артериями представлены на (рис. 16)
2. Аускультация вен.
В норме тоны и шумы над венами не выслушиваются. При анемиях выслушивается шум волчка - непрерывный дующий или жужжащий шум над яремными венами, связанный с ускорением кровотока при снижении вязкости крови.
ГЛАВА II
Шок
Это фазово-развивающийся патологический процесс, вызванный расстройствами нейрогуморальной регуляции из-за экстремальных воздействий и характеризующийся уменьшением кровоснабжения органов и тканей, гипоксией и угнетением всех функций организма.
При шоке падение АД является вторичным и развивается как следствие расстройств деятельности ЦНС.
При шоке нарушаются две функции микроциркуляции: перенос кислорода к тканям и удаление тканевых метаболитов. Эти изменения далеко не всегда связаны с первичным снижением сердечного выброса (снижение ударного объема сердца наиболее типично для кардиогенного шока), но иногда вначале возможно даже увеличение сердечного выброса (например, при септическом шоке).
Клинические проявления:
Систолическое артериальное давление снижается чаще всего ниже 80 мм рт.ст., пульсовое давление снижено до 25 - 20 ммрт.ст. Боль - очень частый, хотя и не обязательный симптом. В некоторых случаях выраженность боли столь велика такова, и тогда оно может быть одной из главных причин гемодинамических нарушений ("болевой шок").
Олигурия - типичный симптом шока: количество мочи обычно ниже 20 мл/ч. Иногда развивается анурия и другие симптомы острой почечной недостаточности ("шоковая почка").
Классификация шока:
1. Кардиоваскулярный шок - угрожающее уменьшение минутного объема сердца вследствие нарушения его насосной функции (возникает при инфаркте миокарда, желудочковой тахикардии, эмболии легочной артерии, тампонаде сердца).
2 Гиповолемический шок - уменьшение минутного объема сердца вследствие резкого снижения объема циркулирующей крови (ОЦК): острое желудочно-кишечное и другое кровотечение; плазмопотеря после ожогов; обезвоживание (холера, энтериты); тотальное падение тонуса сосудов (септический шок - поступление в кровь большого количества микробных токсинов; анафилактический шок- вид аллергической реакции немедленного типа, возникающей при повторном введении в организм аллергена).
Набрать (см в приложении)
СИНДРОМ КАРДИАЛГИИ
Сущность синдрома: появление болей связано с воспалительными, дистрофическими, гипертрофическими, некротическими процессами в миокарде или с функциональными расстройствами сердечно-сосудистой системы.
Клинические проявления: боль тупого, ноющего, колющего характера; с локализацией в области верхушки сердца и/или слева от грудины без типичной иррадиации; продолжительность более 20-25 минут, до нескольких часов; не купируется нитроглицерином.
ПОРАЖЕНИЯ МИОКАРДА
Миокардит - это воспалительное заболевание различной этиологии: ревматический, вирусный (коревой, гриппозный, вызванный вирусом коксаки), бактериальный (при сыпном тифе, скарлатине, менингите, туберкулезе, брюшном тифе, бруцеллезе), паразитарный, аллергический, идиопатический, при системных заболеваниях соединительной ткани.
Синдромы:
1. Поражения миокарда - (ведущий).
2. Клинико-анамнестический (связь с инфекцией).
3. Интоксикационно-воспалительный:клинические и лабораторные признаки (лейкоцитоз со сдвигом влево, повышение СОЭ, СРБ, серомукоидов, фибриногена, сиаловых кислот, диспротеинемия с увеличением глобулинов
Формулировка диагноза:
Стафилококковый миокардит, тяжелая форма, острое течение, левожелудочковая недостаточность с приступами сердечной астмы.
Миокардиосклероз - разрастание соединительной ткани в сердечной мышце как исход перенесенного острого миокардита (миокардитический кардиосклероз), инфаркта миокарда (очаговый постинфарктный кардиосклероз), хронической гипоксии - (заместительный кардиосклероз). Характеризуется диффузным утолщением и огрубением стромы миокарда за счет образования в ней соединительной ткани. Соединительная ткань замуровывает атрофирующиеся мышечные волокна.
Клинические синдромы:
1. Поражение миокарда (ведущий).
2. Клинико-анамнестический (перенесенный в анамнезе острый миокардит, инфаркт миокарда, ИБС).
Клинические особенности.:
1. Лабораторные данные обусловлены основным заболеванием.
2. На ЭКГ - признаки гипертрофии левого желудочка, снижение вольтажа, различные степени AV блокады, аритмии (экстрасистолия, мерцательная аритмия), патологический зубец Q.
Кардиомиопатии - поражение миокарда неизвестной этиологии, характеризующееся кардиомегалией, прогрессирующей сердечной недостаточностью.
Классификация кардиомиопатий:
1. Дилатационная.
2. Гипертрофическая: а) необструктивная; б)обструктивная;
3. Рестриктивная.
Клинические синдромы:
1. Синдром поражения миокарда (ведущий);
2. Тромбоэмболический синдром (тромбоэмболии в легочную, селезеночную, церебральные артерии).
Клинические особенности:
1. Отсутствие связи развития заболевания с инфекционным или каким-либо другим этиологическим фактором, ИБС, гипертонической болезнью).
2. Данные анамнеза с наличием семейных случаев заболевания, молодой и средний возраст больных.
3. Отсутствие признаков воспалительного процесса (клинических, лабораторных.)
4. Тяжелые нарушения ритма.
5. Прогрессирующая сердечная недостаточность, резистентная к терапии.
6. Выраженная кардиомегалия (с относительной недостаточностью митрального и (или) трехстворчатого клапанов).
7. На ЭКГ - признаки гипертрофии левого желудочка, снижение вольтажа, различные степени АВ блокады, аритмии.
8. ЭХО-КС – в зависимости от типа кардиомиопатии признаки следующие: при дилатационной – ЛЖ>65мм, при гипертрофической толщина стенок ЛЖ>20мм, при обструктивной кардиомиопатии кроме того – увеличение градиента давления на аорте>20мм.рт.ст., при рестриктивной – выраженное нарушение диастолической функции миокарда ЛЖ.
Синдром митрального стеноза
Сущность: сужение левого атриовентрикулярного отверстия с развитием компенсаторных механизмов, направленных на поддержание нормальной сердечной деятельности.
Причины: ревматизм, дегенеративные поражения клапанов (атеросклеротические) в старческом возрасте, инфекционный эндокардит.
Рис. 20
Клинические проявления: (рис. 20)
I. Основные симптомы:
1. Аускультативные данные на верхушке сердца:
а) появление добавочного после II тона (щелчок открытия митрального клапана);
б) «хлопающий усиленный I тон;
в) диастолический шум, при синусовом ритме с пресистолическим усилением и диастолическим дрожанием (вывляется пальпаторно)
2. Диастолическое дрожание на верхушке сердца
3. Данные ЭХО-КС: уменьшение площади митрального отверстия менее 3,5см. Увеличение полости левого предсердия более 40мм, при декомпенсации и полости ПЖ > 25мм. СрДЛА > 18мм.рт.ст.
II Второстепенные, косвенные симптомы:
1.Моложавый внешний вид и румянец щек.
2. Жалобы на одышку приступы удушья, кашель с примесью крови в мокроте
3. На ЭКГ: правограмма, гипертрофия правого желудочка, Р mitrale.
4. Данные рентгенографии сердца увеличение левого предсердия, В легких- признаки легочной гипертензии.
. 5. Сердечный толчок
5. Акцент второго тона на легочной артерии
Основные
1. Мужчины более 55 лет;
2. Женщины более 65 лет;
3. Курение;
4. Холестерин >6,5 ммоль/л;
5. Наследственность (для женщин моложе 65 лет; для мужчин моложе 55 лет);
6. Сахарный диабет.
КЛАССИФИКАЦИЯ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ
По стадии
Классификация:
Стадия I – нет изменения в органах мишенях.
Стадия II – есть поражение органов мишеней (гипертрофия миокарда ЛЖ, ангиопатия сетчатки, умеренная протеинурия)
Стадия III – наличие одного или нескольких сопустствующих (ассоциированных) клинических состояний: ИБС; последствия ОНМК; гипертоническая ретинопатия (геморрагии и экссудаты, отек соска зрительного нерва); креатинемия более 2,0 мг/дл); расслаивающая аневризма аорты).
По степени повышения АД.
Погранично нормальное АД 130-139/85-89 мм.рт.ст.
Степень I АД 140-159/90-99 мм.рт.ст.
Степень II АД 160-179/100-109 мм.рт.ст.
Степень IIIАД 180/110 мм.рт.ст. и выше
С индром поражения миокарда
Синдром кардиомегалии.
1. При пальпации определяется усиленный приподнимающийся верхушечный толчок.
2. Перкуторно определяется смещение границ сердца влево, сердце приобретает аортальную конфигурацию.
3. При аускультации – ослабление первого тона на верхушке.
4. ЭХО-КС – увеличение полости левого желудочка.
Синдром нарушения ритма и проводимости.
Наиболее часто развивается фибрилляция предсердий
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
ИБС - острое и хроническое поражение сердца, вызванное уменьшением или прекращением доставки крови к миокарду в связи с обструкцией (атеросклеротической) одной или нескольких коронарных артерий (sd коронарной недостаточности).
КЛАССИФИКАЦИЯ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА:
1) Внезапная коронарная смерть.
2) Стенокардия.
3) Острый инфаркт миокарда.
4) Постинфарктный кардиосклероз.
5)Нарушение сердечного ритма.
6)ИБС с сердечной недостаточностью.
ИБС: стенокардия
Сущность: острое либо хроническое нарушение коронарного
кровотока, в результате которого возникает ишемия миокарда.
Синдромы при стенокардии:
1. Синдром коронарных болей (sd острой или хронической коронарной недостаточности);
2. Синдром ЭКГ-изменений;
3. Синдром поражения миокарда.
Клинические проявления:
1. Коронарные боли – это боли давящего, сжимающего характера, локализуются за грудиной, возникают в стандартных условиях и провоцируются физической или психоэмоциональной нагрузкой, воздействием холода или приемом пищи, продолжаются от 2-3 до 15 минут, купируются нитроглицерином в течение 2-3 минут или прекращением физической нагрузки. Боли могут иррадиировать в левую руку, левое плечо, левую половину шеи, левую лопатку.
2. ЭКГ-изменения: во время приступа во многих отведениях горизонтальная или косонисходящая депрессия сегмента SТ ниже изолинии на 1 и более мм, появление отрицательного зубца Т, преходящие нарушения ритма и проводимости.
3. Инструментальная диагностика (велоэргометрическая проба, суточное мониторирование, коронарография).
С Т Е Н О К А Р Д И Я
Стабильная Нестабильная

 (4 функкциональных класса)
(4 функкциональных класса)



 рис. 9
рис. 9 рис.10
рис.10 рис.11
рис.11
 рис. 13
рис. 13


 (4 функкциональных класса)
(4 функкциональных класса)


