

Индивидуальные и групповые автопоилки: для животных. Схемы и конструкции...

Адаптации растений и животных к жизни в горах: Большое значение для жизни организмов в горах имеют степень расчленения, крутизна и экспозиционные различия склонов...

Индивидуальные и групповые автопоилки: для животных. Схемы и конструкции...

Адаптации растений и животных к жизни в горах: Большое значение для жизни организмов в горах имеют степень расчленения, крутизна и экспозиционные различия склонов...
Топ:
Марксистская теория происхождения государства: По мнению Маркса и Энгельса, в основе развития общества, происходящих в нем изменений лежит...
Оценка эффективности инструментов коммуникационной политики: Внешние коммуникации - обмен информацией между организацией и её внешней средой...
Процедура выполнения команд. Рабочий цикл процессора: Функционирование процессора в основном состоит из повторяющихся рабочих циклов, каждый из которых соответствует...
Интересное:
Аура как энергетическое поле: многослойную ауру человека можно представить себе подобным...
Отражение на счетах бухгалтерского учета процесса приобретения: Процесс заготовления представляет систему экономических событий, включающих приобретение организацией у поставщиков сырья...
Принципы управления денежными потоками: одним из методов контроля за состоянием денежной наличности является...
Дисциплины:
|
из
5.00
|
Заказать работу |
Уровень
Понятие об оказании скорой медицинской помощи.
Скорая медицинская помощь оказывается гражданам при состояниях, требующих срочного медицинского вмешательства (при несчастных случаях, травмах, отравлениях и других состояниях и заболеваниях). В частности, станции (отделения) скорой медицинской помощи осуществляют:
1. Круглосуточное оказание своевременной и качественной медицинской помощи в соответствии со стандартами медицинской помощизаболевшим и пострадавшим, находящимся вне лечебно-профилактических учреждений, в том числе при катастрофах и стихийных бедствиях.
2. Осуществление своевременной транспортировки (а также перевозки по заявке медицинских работников) больных, в том числе инфекционных, пострадавших и рожениц, нуждающихся в экстренной стационарной помощи.
3. Оказание медицинской помощи больным и пострадавшим, обратившимся за помощью непосредственно на станцию скорой медицинской помощи, в кабинете для приема амбулаторных больных.
4. Извещение муниципальных органов управления здравоохранением обо всех чрезвычайных ситуациях и несчастных случаях в зоне обслуживания станции скорой медицинской помощи.
5. Обеспечение равномерного комплектования выездных бригад скорой медицинской помощи медицинским персоналом по всем сменам и полное обеспечение их согласно примерному перечню оснащения выездной бригады скорой медицинской помощи.
Факторы риска
1. Артериальная гипертензия (ДАД > 100 мм рт.ст.).
2. Фибрилляция предсердий.
3. Сахарный диабет.
4. Курение (> 20 сигарет в день).
5. Гиперхолестеринемия (> 5,2 ммоль/л)..
7. ИБС; атероматоз восходящей аорты; пролапс митрального клапана.
8. Стенозы магистральных артерий головы.
9. Продолжительный прием оральных контрацептивов.
10. Инфекционное заболевание в предшествующую неделю.
Классификация ОНМК
Классификация острых нарушений мозгового кровообращения.
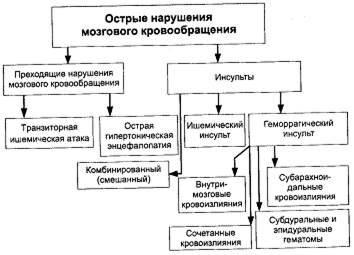
Дополнить можно см Вопр №2
Определение нейротоксикоза
Нейротоксикоз – («токсическая энцефалопатия», «энцефалитиче-ская реакция», «инфекционный токсикоз» и т. д.) — это вариант токсикоза, при котором доминируют неврологические нарушения на фоне прогрессирующей недостаточности периферической гемодинамики. Общая реакция организма на вирусную и микробную инфекцию, которая характеризуется рядом функциональных и органических нарушений со стороны центральной нервной системы, органов кровообращения, дыхания, расстройством метаболизма и водно-солевого гомеостаза.
Нейротоксикоз — это патологическое состояние, которое может сопровождать различные заболевания и характеризуется преимущественным преобладанием в клинической картине симптомов поражения центральной нервной системы, таких, как возбуждение, сменяющееся угнетением сознания, судороги, гипертермия, менингеальные симптомы.
Чаще всего он возникает при неспецифических респираторно-вирусных (грипп, аденовирусная, парагриппозная инфекция) и специфических (корь) инфекциях, особенно тяжело протекает у детей до 3 лет.. В течении токсикоза выделяют: продромальный период, период разгара и обратного развития. Разгар токсикоза по тяжести рассматривают с учётом глубины неврологических расстройств и степени недостаточности периферической гемодинамики
Нейротоксикоз обычно начинается остро, с общего возбуждения, которое сменяется спутанностью и угнетением сознания. Часто это происходит на фоне гипертермии. Быстро появляются менингеальные симптомы, затем наступает тахипноэ и выраженные нарушения сердечной деятельности. Артериальное давление часто повышено, выражена тахикардия. Часто отмечается олигурия и анурия. Если процесс не купируется, может наступить отек мозга и легких.
Этиология нейротоксикоза.
Наиболее частой причиной возникновения нейротоксикоза являются вирусные инфекции (грипп, ОРВИ, аденовирусная инфекция) и бактериальные заболевания (шигиллез, эшерихиоз, сальмонеллез, пищевая токсикоинфекция и др.). С нейротоксикоза может начаться любая нейроинфекция (менингиты, энцефалиты различной этиологии).
Основные причины развития нейротоксикоза:
Предрасполагающим фактором может послужить нарушение кислотно-основного баланса, метаболические нарушения в тканях головного мозга, сосудистые болезни с гипертоническими и другими кризами.
У детей нейротоксикоз может появиться на фоне гриппа, частых простуд и даже при дизентерии.
Первично церебральные комы
Цереброваскулярная (в результате геморрагического или ишемического инсульта)
Эпилептическая
При внутричерепных объёмных процессах (опухолях, абсцессах, эхинокок-
козе)
При инфекционном поражении вещества мозга или мозговых оболочек
Травматическая (гематомы, ушиб головного мозга, диффузное аксональное
повреждение)
_ Комы при вторичном поражении ЦНС эндогенными факторами
При недостаточности функции внутренних органов (уремическая, печёночная,
гипоксическая при поражении системы дыхания или кровообращения) При
заболеваниях эндокринной системы (диабетические, гипотиреоидная и
тиреотоксическая, гипокортикоидная и др.)
При новообразованиях (гипогликемия при гормонально активной опухоли
3-клеток поджелудочной железы или массивных гормонально неактивных
злокачественных опухолях) При других терапевтических, хирургических,
инфекционных и прочих заболеваниях (пневмония, сепсис, малярия,
пернициозная анемия и др.)
Комы при вторичном поражении ЦНС экзогенными факторами
При относительной или абсолютной передозировке гипогликемических пре-
паратов (гипогликемическая) При голодании
(алиментарно-дистрофическая)
При интоксикациях (алкогольная, опиатная, при отравлении барбитуратами,
транквилизаторами, метанолом, угарным газом и др.)
При перегревании (гипертермическая или «тепловой удар»), переохлажде-
нии, электротравме и др.
Определение ОКС
патологический процесс, при котором нарушается или полностью прекращается естественное кровоснабжение миокарда через коронарные артерии. В таком случае на определённом участке к сердечной мышце не поступает кислород, что может привести не только к инфаркту, но и к летальному исходу
Острый коронарный синдром — это любая группа клинических признаков или симптомов, позволяющих предположить острый инфаркт миокарда (гибель клеток сердечной мышцы вследствие нарушения кровоснабжения на этом участке) или нестабильную стенокардию (вариант острой ишемии миокарда, тяжесть и продолжительность которой недостаточна для развития инфаркта миокарда).
Формы острого коронарного синдрома выделяют по изменениям на электрокардиограмме (ЭКГ, метод регистрации электрической активности сердца на бумаге) – по изменению сегмента ST (отрезок кривой ЭКГ, который соответствует периоду сердечного цикла, когда оба желудочка полностью охвачены возбуждением).
· Острый коронарный синдром с подъемом сегмента ST — он отражает наличие острой полной окклюзии (закупорка просвета) коронарной артерии.
· Острый коронарный синдром без подъема сегмента ST – в лечении больных с этой формой заболевания тромболитики (препараты, разрушающие тромб (сгусток крови), закрывающий просвет сосуда) не используются:
o инфаркт миокарда (гибель клеток участка сердечной мышцы в результате нарушения его кровоснабжения);
o нестабильная стенокардия (вариант острой ишемии миокарда, тяжесть и продолжительность которой недостаточна для развития инфаркта миокарда).
Классификация ОКС?

Уровень
Общемозговая симптоматика
Снижение уровня бодрствования от субъективных ощущений «неясности»,«затуманенности» в голове и лёгкого оглушения до глубокой комы
Головная боль
Тошнота, рвота
Менингеальная симптоматика
Напряжение заднешейных мышц
Положительные симптомы Кернига, Брудзиньски (верхний, средний, нижний), Бехтерева и др.
Общемозговая симптоматика включает в себя головную боль, судороги, угнетение сознания, тошноту, рвоту. При раздражении мозговых оболочек появляются менингеальные знаки (ригидность затылочных мышц, симптом Кернига). Степень выраженности неврологических расстройств зависит от локализации и типа инсульта, глубины и обширности поражения ткани мозга. При транзиторной ишемической атаке очаговая симптоматика развивается внезапно, но в течение 10 - 20 минут от начала полностью регрессирует. При ишемических инсультах общемозговая симптоматика выражена слабо или может отсутствовать. При геморрагическом инсульте общемозговая симптоматика (головная боль, рвота, эпиприпадки) весьма характерна. Причем очаговая симптоматика при этом быстро нарастает и в последующем формируется грубый неврологический дефект.
Если ОНМК произошело в бассейне сонных артерий, и пострадали большие полушария мозга, это проявляется следующей клинической картиной. Характерны гемипарезы и гемиплегии (на одной стороне тела). Там же наблюдаются чувствительные нарушения. Возможна потеря зрения на один глаз или сужение периферических полей зрения. Нередки афазии, апраксии (нарушение целенаправленных движений), нарушение схемы тела.
Если ОНМК произошло в вертебробазилярном бассейне, у больного появляются головокружение, нарушение координации движений и равновесия. Возможны двигательные и чувствительные нарушения, которые являются двусторонними. Также выявляется сужение и выпадение полей периферического зрения, может быть диплопия. Встречаются псевдобульбарные расстройства (нарушение глотания). При спонтанном субарахноидальном кровоизлиянии возникает резкая, необъяснимая, мучительная головная боль, которая сопровождается симптомами раздражения мозговых оболочек.
Клиническая классификация
По периодам:
1. Продромальный – короткий период, чаще на фоне ОРВИ. Клиника: нарушение сна, беспокойное поведение, отказ от кормления, частые срыгивания;
2. Период разгара – нейротоксикоз I-III степени;
3. Период обратного развития [1,2].гипертермия, тапипноэ, тахикардия срыгивания, однократная рвота кратковременные клонико- тонические судороги выбухание и пульсация большого родничка.
Лаб.данные:ликвор прозрачный, вытекает под давлением, состав нормальный.II степень – средняя гипертермия, торпидная к жаропонижающим препарата угнетение сознания: сомноленция, сопор выраженные общемозговые симптомы: многократная рвота, головная боль очаговая симптоматика менингеальные симптомы: ригидность затылочных мышц, симптомы Кернига, Брудзинского тахипноэ до 60–80/1 мин, тахикардия до 200/1 мин умеренное повышение или снижение АД стойкая бледность с акроцианозом, пастозность в области бедер и внизу живота.Лаб.данные: олигурия меньше чем 1 мл/кг/час умеренная гипоксемия, гипокапния, смешанный ацидоз.III степень – тяжелая сопор или кома судороги нарушение дыхания: тахипноэ, жесткое дыхание, множество влажных хрипов нарушение сердечной деятельности: брадикардия, брадиаритмия, АД снижено, нитевидный пульс температура тела может быть очень высокой или снижается до субнормальной кожные покровы серо-бледно- цианотичные с мраморным рисунком, положительный симптом «белого пятна», возможны петехиальные геморрагии возможен парез кишечника II–III степени;Лаб. данные: снижение диуреза до анурии коагулология – ДВС синдром II-III гипоксемия, гиперкапния, метаболический ацидоз.
Для нейротоксикоза характерны:
3.Диагностика нейротоксикоза.???????????????????
Диагностические критерии
Опорные пункты для постановки диагноза:
• неврологические расстройства различной степени при острых инфекционных заболеваниях в сочетании с признаками полисистемного поражения;
• нарушение сознания (сопор, кома) при наличии клинико-лабораторных признаков отека-набухания мозга;
• недостаточность периферического кровообращения различной степени, подтвержденная клинико-лабораторными показателями;
• гипертермия, стойкая, плохо поддающаяся терапии;
• обратное развитие неврологической симптоматики тесно связано с ликвидацией расстройств периферической гемодинамики.
Жалобы:
• нарушение сознания – резкая слабость, сонливость, заторможенность, отсутствие реакции;
• интенсивная головная боль;
• беспокойное поведение, гиперестезия, нарушение сна, отказ от кормления (у детей раннего возраста);
• срыгивания или рвота;
• повышение температуры.
Анамнез: текущая вирусная или вирусно-бактериальная инфекция, коревая инфекция; предшествующая вакцинация; наличие фоновых заболеваний (анемия, аллергический диатез, гипотрофия, рахит, отягощенный неврологический анамнез).
Физикальное обследование:
• нарушение сознания – сомноленция, сопор, кома, делирий;
• общемозговая симптоматика: головная боль, головокружение, тошнота, рвота, покраснение склер, общее беспокойство;
• очаговая стволовая симптоматика: гнусавость голоса, покашливание, поперхивание, нарушение глотания, срыгивания, нарушения дыхания, нарушения ритма сердечных сокращений;
• судороги, судорожный статус;
• гиперкинезы – тремор, миоклонии.
Лабораторные исследования:
• показатели лабораторных исследований крови являются неспецифическими и соответствуют заболеванию, на фоне которого развился нейротоксикоз, например, при вирусных, вирусно-бактериальных инфекциях – лейкоцитоз, нейтрофильный сдвиг лейкограммы, лимфоцитоз, моноцитоз, ускоренная СОЭ; при специфической вирусной инфекции – обнаружение специфических противовирусных антител в крови, вирусного антигена в биоматериалах; на фоне анемии – снижение уровня гемоглобина, эритроцитов, цветного показателя; на фоне вакцинации, диатеза, аллергии – эозинофилия;
• суточный диурез: олигоурия, анурия;
• КЩР: метаболический ацидоз;
• газовый состав крови: гипоксемия, гиперкапния;
• коагулология: ДВС синдром I-III ст.;
• ликворология: показатели в пределах нормы
Инструментальные исследования
Нейрорадиологические исследования - МРТ/КТ головного мозга:
• отек паренхимы мозга;
• размеры желудочков уменьшены или нормальные отек.
Ультразвуковые исследования – НСГ:
• отек паренхимы мозга.
Офтальмологические исследования – офтальмоскопия:
• нейроангиопатия сетчатки;
• отек ДЗН.
Люмбальная пункция:
• повышение ликворного давления (250-500 мм.вод.ст).
4.Клинические проявления гипогликемической комы.
Гипогликемическая кома — крайняя степень проявления гипогликемии, развивается при быстром снижении концентрации глюкозы в плазме крови и резком падении утилизации глюкозы головным мозгом (чаще всего — результат несоответствия дозы вводимого инсулина или значительно реже сульфаниламидных препаратов и поступающей пищи). Клиника: в зависимости от стадий
I стадия — корковая, характеризуется появлением чувства голода, раздражительностью, головной болью, изменением настроения. В этой стадии поведение больных адекватно, но, не все ощущают наступление гипогликемии. При объективном обследовании отмечается тахикардия, влажность кожного покрова.
II стадия — подкорково-диэнцефальная, проявляется вегетативными реакциями и неадекватным поведением. Клиническая картина характеризуется профузной потливостью, повышенной саливацией, тремором, диплопией, манерностью (агрессивность или веселье, попытки добыть пищу).
III стадия — гипогликемии, обусловлена вовлечением в патологический процесс среднего мозга и характеризуется резким повышением мышечного тонуса, развитием тонико-клонических судорог, напоминающих эпилептический припадок. При объективном обследовании определяются симптом Бабинского, расширение зрачков, сохраняется влажность кожного покрова, тахикардия, артериальная гипертензия.
IV стадия — собственно кома, обусловлена вовлечением в патологический процесс верхних отделов продолговатого мозга. Клиническая картина сопровождается полной потерей сознания. При объективном осмотре отмечается повышение сухожильных и периостальных рефлексов, тонус глазных яблок нормальный или повышен, зрачки расширены. Кожный покров влажный, дыхание обычное, тоны сердца усилены, пульс учащён, артериальное давление нормальное или незначительно повышено.
V стадия — глубокой комы, обусловлена вовлечением в патологический процесс нижних отделов продолговатого мозга и нарастающим гипергидрозом. Клинически отмечается прогрессирование коматозного состояния: наблюдается арефлексия, снижается тонус мышц, прекращается потоотделение, нарушается сердечный ритм, снижается артериальное давление, возможно нарушение дыхания центрального генеза.
5.Клинические проявления гипергликемической комы.
Гипергликемическая кома – это патологическое состояние, которое развивается у страдающих сахарным диабетом при недостатке инсулина. В крови при этом резко увеличивается концентрация глюкозы и накапливаются токсические продукты обмена веществ.
Симптоматические проявления гипергликемической комы связаны с отравлением организма в первую очередь центральной нервной системы кетонами, обезвоживанием и сдвигом кислотного и щелочного равновесия к ацидозу. Как правило, токсические признаки развиваются постепенно и гипергликемической коме предшествует прекоматозное состояние. Иногда на протяжении суток усиливаются дегидратационные симптомы, характеризующиеся сильной жаждой, полиурией, снижением работоспособности и массы тела, анорексией со слабостью. В дальнейшем присоединяются проявления ацидоза и кетоза в виде раздражительности, болей в животе, рвоты, нередко поноса и исчезновения аппетита, а также нарушается сознание в различной степени тяжести.
При физикальном обследовании отмечаются все признаки гиповолемии и обезвоживания. Это характеризуется сухостью кожных покровов и слизистых, снижением тургора глазных яблок и кожи, артериальной гипотонией, тахикардией. Кроме того, у пациентов с гипергликемической комой отмечается сниженный мышечный тонус, при выдыхании пациентами воздуха можно ощутить ацетоновый запах или запах гниющих яблок. На фоне выраженного ацидоза прослушивается дыхание Куссмауля в виде частого, глубокого и шумного.
6.Клинические проявление судорожного состояние.
КЛИНИЧЕСКАЯ КАРТИНА
Клинические проявления судорожного синдрома зависят от причин его
возникновения.
■ Эпилептический приступ обычно начинается с крика ребёнка, после которого наступают потеря сознания и судороги. Тоническая фаза длится 10—20 с и проявляется напряжением мышц лица, разгибанием скелетных мышц, тризмом, отклонением глазных яблок в сторону.
Бледность сменяется гиперемией лица, зрачки расширяются, дыхание отсутствует. Тоническая фаза сменяется клонической, длящейся от 30 с до нескольких минут; характеризуется короткими сокращениями различных групп скелетных мышц. В дальнейшем судороги урежаются,
дыхание восстанавливается, мышцы расслабляются, больной находится в сопоре, рефлексы угнетены, часто возникают мочеиспускание и дефекация. Через 15—30 мин наступает сон или ребёнок приходит в сознание, не помня произошедшее.
Фебрильные судороги развиваются при быстром подъёме температуры тела до 38-39 °С, чаще при вирусной, чем при бактериальной инфекции. Судороги обычно простые: генерализованные тонические и клоникотонические, нередко с потерей сознания. Они длятся 2-5 мин и прекращаются обычно до приезда врача.
■ Судороги при менингите и энцефалите обычно сопровождают развёрнутую клиническую картину с менингеальными симптомами (Кернига и Брудзинского), гиперэстезией, очаговой симптоматикой, парезами,
параличами, расстройствами чувствительности, симптомами поражения черепных нервов.
■ Аффективно-респираторные судороги, имеющие обычно клонико-тонический характер, часто провоцируются испугом, гневом, сильной болью на фоне плача. Эти судороги обусловлены гипокапнией вследствие гипервентиляции и сопровождаются задержкой дыхания на вдохе, цианозом, иногда кратковременной потерей сознания.
■ Гипокальииемические судороги (спазмофилия) развивается у детей возрасте от 3—4 мес до 1,5 лет при снижении концентрации кальция в крови до 1,8 ммоль/л и ниже при рахите, гипофункции паращитовид-
ных желез, при заболеваниях, сопровождающихся длительной диареей и рвотой, при целиакии. Выделяют явную и скрытую формы спазмофилии.
□ Явная форма проявляется тоническими судорогами лицевых мышц,мышц кистей и стоп, ларингоспазмом, переходящими в генерализованные тонические судороги с потерей сознания.
□ Симптомы скрытой спазмофилии перечислены ниже.
- Симптом Хвостека — сокращение мимической мускулатуры в области рта, носа, века при поколачивании молоточком между скуловой дугой и углом рта.
- Симптом Труссо — судорога кисти («рука акушера») при сдавлении сосудисто-нервного пучка в области плеча (при наложении жгута).
- Симптом Люста — непроизвольное тыльное сгибание стопы с ротацией ноги кнаружи при поколачивании по малоберцовому нерву (ниже головки малоберцовой кости).
- Симптом Маслова — кратковременная остановка дыхания на вдохе при небольшом покалывании кожи ребёнка.
6. ДИАГНОСТИКА СУДОРОЖНОГО СИНДРОМА
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения. Проводится термометрия, определяется число дыхания и сердечных сокращений в 1 мин; измеряется артериальное давление; обязательное определение уровня глюкозы крови; осматриваются: кожа, видимые слизистые полости рта, грудная клетка, живот; проводится аускультация легких и сердца (стандартный соматический осмотр). Неврологический осмотр - определение общемозговой, очаговой симптоматики, менингиальных симптомов, оценка уровня интеллекта и речевого развития ребенка
Тщательный сбор анамнеза: факторы, способствующие приступам, характер судорожного синдрома, особенности ребенка, наличие судорог или неврологических нарушений у родственников, история родов и т.п.
2. Дополнительные методы: ЭЭГ, эхоэнцефалография, исследование глазного дна, компьютерная томография черепа, спинномозговая пункция.
Диагностика судорожного синдрома основывается на выяснении анамнеза пациента. Если удается установить связь между определенной причиной и судорогами, значит можно говорить о вторичном эпилептическом припадке. Если же припадки возникают спонтанно и повторяются, следует заподозрить эпилепсию. Для диагностики проводят ЭЭГ. Зарегистрировать электроэнцефалографию непосредственно во время приступа — задача непростая. Поэтому диагностическая процедура проводится уже после припадка. В пользу эпилепсии могут свидетельствовать фокальные или же ассиметричные медленные волны.
ОСМОТР И ФИЗИКАЛЫНОЕ ОБСЛЕДОВАНИЕ ■ Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения. ■ Визуальная оценка цвета кожи лица: гиперемия или цианоз в начале приступа.
■ Осмотр ротовой полости: прикусывание языка.
■ Исследование пульса, измерение ЧСС, АД: исключить тахикардию, брадиаритмию, гипертонический криз.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
■ ЭКГ (при необходимости дифференциальной диагностики с кардио-генным синкопе).
■ Определение концентрации глюкозы в крови (исключение гипогликемии).
Диагностика стенокардии
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
■ Оценка общего состояния и жизненно важных функций: сознания, ды-
хания, кровообращения.
■ Визуальная оценка кожных покровов: определение наличия бледности,
повышенной влажности кожных покровов.
■ Исследование пульса (правильный, неправильный), подсчет ЧСС (та-
хикардия).
■ Измерение АД на обеих руках (в норме разница систолического АД
(САД) <15 мм рт.ст.), возможна артериальная гипертензия.
■ Перкуссия: наличие увеличения границ относительной сердечной ту-
пости.
■ Пальпация: оценка верхушечного толчка, его локализации.
■ Аускультация сердца и сосудов (оценка тонов, наличие шумов): □ характер тонов в основном зависит от состояния сердечной мышцы до
приступа;
□ может выслушиваться ритм галопа, шум митральной регургитации и
акцент II тона на лёгочной артерии, исчезающие после купирования
приступа;
□ при аортальном стенозе или гипертрофической обструкционной
кар-диомиопатии выявляют систолический шум. ■ Аускультация лёгких, подсчёт ЧДД.
■ Следует учитывать, что у многих пациентов физикальное обследование
не позволяет выявить каких-либо патологических изменений.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
Регистрация ЭКГ в 12 отведениях: оценить наличие ишемических изме-
нений:
■ депрессия или подъём сегмента ST, иногда в сочетании с нарушениями
ритма и проводимости сердца;
■ патологический зубец Q;
■ отрицательные «коронарные» зубцы Т.
Клиническая картина ИМ?
В клинической картине ИМ выделяют следующие формы:
1. Типичная форма — характеризуется ангинальньши болями, которые носят более интенсивный характер по сравнению с ранее имевшимися (если ранее не предшествовала стенокардия, то интенсивность болей обычно выраженная), волнообразное течение (боль уменьшается на непродолжительное время после приема нитроглицерина, но полностью не купируется, затем интенсивность болевого синдрома нарастает), длительностью 40 и более минут. Часто наблюдается расширение зоны иррадиации болей. У большинства больных наблюдается двигательное беспокойство, особенно если присоединяется чувство нехватки воздуха.
2. Астматическая форма — проявляется возникновением одышки, удушья на фоне неинтенсивного болевого синдрома или при отсутствии болей. При этом может наблюдаться клиника острой левожелудочковой недостаточности. Нередко при данной форме ИМ на первое место выступают явления острой левожелудочковой недостаточности, а изменения в миокарде выявляются при ЭКГ-исследовании. Данная форма ОИМ чаще развивается у больных после 60 лет на фоне постинфарктного кардиосклероза, повреждения сосочковых мышц или у больных, имеющих стенокардию, эквивалентом которой является одышка, а не ангинальные боли.
3. Аритмическая форма — ведущим является аритмический синдром, превалирующий над ангинальньши болями, нередко сопровождается нарушениями гемодинамики, вплоть до развития признаков шока. Наиболее часто аритмическая форма протекает в виде пароксизма желудочковой или над желудочковой тахикардии, а также синоаурикулярной или полной атриовентрикулярной блокады, реже основой может быть пароксизм мерцательной аритмии или неполная атриовентрикулярная блокада высокой степени с выраженной желудочковой брадисистолией. Эта форма ОИМ обычно развивается у больных при некрозе межжелудочковой перегородки.
4. Церебральная форма — проявляется нарушениями сознания, вплоть до коматозного состояния. Чаще всего выявляется у больных, имевших до этого поражения сосудов головного мозга. При этом возникает транзиторная ишемия головного мозга с развитием нарушений сознания и преходящей очаговой неврологической симптоматикой.
5. Абдоминальная форма — боли локализуются в эпигастральной области или могут иметь разлитой характер. Болевой синдром сопровождается тошнотой, рвотой, часто не приносящей облегчения, икотой, вздутием живота, иногда могут наблюдаться поносы и динамическая кишечная непроходимость. Объективно может отмечаться болезненность и напряжение брюшной стенки в верхних отделах. Абдоминальная форма возникает чаще всего у больных с диафрагмальным ИМ.
6. Бессимптомная форма — изменения в миокарде выявляются случайно при ЭКГ или эхокардиографии.
Диагностика ИМ
Среди диагностических критериев инфаркта миокарда важнейшими являются анамнез заболевания, характерные изменения на ЭКГ, показатели активности ферментов сыворотки крови. Жалобы пациента при инфаркте миокарда зависят от формы (типичной или атипичной) заболевания и обширности поражение сердечной мышца. Инфаркт миокарда следует заподозрить при тяжелом и продолжительном (дольше 30-60 минут) приступе загрудинных болей, нарушении проводимости и ритма сердца, острой сердечной недостаточности.
К характерным изменениям ЭКГ относятся формирование отрицательного зубца Т (при мелкоочаговом субэндокардиальном или интрамуральном инфаркте миокарда), патологического комплекса QRS или зубца Q (при крупноочаговом трансмуральном инфаркте миокарда). При ЭхоКГ выявляется нарушение локально сократимости желудочка, истончение его стенки.
В первые 4-6 часов после болевого приступа в крови определяется повышение миоглобина - белка, осуществляющего транспорт кислорода внутрь клеток.Повышение активности креатинфосфокиназы (КФК) в крови более чем на 50% наблюдается спустя 8—10 ч от развития инфаркта миокарда и снижается до нормы через двое суток. Определение уровня КФК проводят через каждые 6-8 часов. Инфаркт миокарда исключается при трех отрицательных результатах.
Для диагностики инфаркта миокарда на более поздних сроках прибегают к определению фермента лактатдегидрогеназы (ЛДГ), активность которой повышается позже КФК – спустя 1-2 суток после формирования некроза и приходит к нормальным значениям через 7-14 дней. Высокоспецифичным для инфаркта миокарда является повышение изоформ миокардиального сократительного белка тропонина - тропонина-Т и тропонина-1, увеличивающихся также при нестабильной стенокардии. В крови определяется увеличение СОЭ, лейкоцитов, активности аспартатаминотрансферазы (АсАт) и аланинаминотрансферазы(АлАт).
Коронарная ангиография (коронарография) позволяет установить тромботическую окклюзию коронарной артерии и снижение желудочковой сократимости, а также оценить возможности проведения аортокоронарного шунтирования или ангиопластики - операций, способствующих восстановлению кровотока в сердце.


Уровень.
1. Вызов бригады скорой помощи к мальчику 7 лет, вынесенному спасателем из горящей квартиры. При осмотре: общее состояние тяжелое, без сознания. Оценка комы по шкале Глазго 8 баллов. Эритема кожных покровов, вишнѐвая окраска слизистых. Поверхностные ожоги кожи лица, обгоревшие брови и ресницы. Одышка смешанного характера: при преобладании затруднения вдоха выявляется ослабление дыхательных шумов над легкими, выслушиваются сухие хрипы. Имеется спазм жевательной мускулатуры. Тоны сердца ритмичные, учащены до 140 в 1 минуту. Артериальное давление 80/40 мм рт. ст. Живот мягкий, безболезненный. Печень у края реберной дуги. Селезенка не пальпируется.
Диагноз.
Неотложная помощь.
1. Диагноз: Термическое ингаляционное поражение верхних дыхательных путей и бронхов. Ожог кожи лица. Отравление СО.
2. Терапия: Увлажненный кислород 100% через маску Аэрозоль «Сальбутамола», «Беротека», «Вентолина». Доступ к вене. Димедрол 1%-0,6 и Анальгин 50%-0,6 мл. Преднизолон 60 мг в/в. Эуфиллин 2,4%- 6,0 в/в капельно под контролем артериального давления (5-6 мг/кг). Седуксен 1,5- 2,0 мл в/в (0,3-0,5 мг/кг). При нарастании явлений дыхательной недостаточности - эндотрахеальная интубация после введения 0,3 мл атропина. Экстренная госпитализация в отделение реанимации (ГБО).
Вызов реанимационной бригады службы скорой помощи на дорожно-траспортное происшествие. Мальчик 10 лет сбит автомашиной при переходе улицы. При осмотре: общее состояние крайне тяжелое. Заторможен. Оценка по шкале Глазго 12 баллов. Обильное носовое кровотечение. Обширная ссадина в области левой скуловой кости, гематома в области левой височной кости. Выраженная деформация 6-7-8 ребер слева и гематома в этой области. Деформация и обширная гематома в средней трети бедра справа. Кожные покровы бледные, акроцианоз. Дыхание поверхностное с частотой 44 в 1 минуту. При выслушивании легких дыхание слева не проводится. Тоны сердца приглушены, ритмичные. Перкуторные границы абсолютной сердечной тупости смещены вправо. Пульс 140 в 1 минуту, слабого наполнения. Артериальное давление 70/20 мм рт. ст. Живот несколько напряжен, имеется выраженная болезненность в области печени и в правой подвздошной области. Моча окрашена кровью.
Диагноз.
Неотложные мероприятия.
1.Диагноз: ДТП, политравма (закрытая черепно-мозговая травма, гематома в левой височной области, перелом костей носа, перелом 6,7,8 ребер слева, перелом правой бедренной кости, травма печени? травма почек). Закрытый левосторонний пневмоторакс. Носовое кровотечение. Внутрибрюшное кровотечение. Травматический шок 2 ст. 2.
2.Неотложная помощь: Увлажненный кислород и закись азота (1:1) через маску. Доступ к вене. 0,9% раствор хлорида натрия и 10% раствор глюкозы в/в от 20,0 мл/кг/час и более под контролем АД и с введением допамина 5-8 мкг/кг/мин. Преднизолон 60 мг в/в. Передняя тампонада носовых ходов. Футлярна<

Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим...

Состав сооружений: решетки и песколовки: Решетки – это первое устройство в схеме очистных сооружений. Они представляют...

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰)...

Индивидуальные очистные сооружения: К классу индивидуальных очистных сооружений относят сооружения, пропускная способность которых...
© cyberpedia.su 2017-2024 - Не является автором материалов. Исключительное право сохранено за автором текста.
Если вы не хотите, чтобы данный материал был у нас на сайте, перейдите по ссылке: Нарушение авторских прав. Мы поможем в написании вашей работы!