Вторичная глаукома
Учебное пособие
Оренбург – 2018
УДК 616.346.2-002.1
М.Н.Тинькова, А.Ф.Юнусова
Вторичная глаукома. Учебное пособие. – Оренбург, 2018. - 54 с.
Пособие содержит материал, необходимый для изучения причин, механизмов развития вторичной глаукомы, ее диагностики и лечения в современных условиях.
Учебное пособие предназначено для студентов 4 курса лечебного, педиатрического, медико-профилактического и стоматологического факультетов.
Рецензенты:
Апрелев А.Е., д.м.н., заведующий кафедрой офтальмологии ГБОУ ВПО «Оренбургская государственная медицинская академия» Министерства здравоохранения Российской Федерации.
Учебное пособие рассмотрено и рекомендовано к печати РИС ОрГМА
СПИСОК СОКРАЩЕНИЙ
ВГД - внутриглазное давление
ЗУГ - закрытоугольная глаукома
НВГ - неоваскулярная глаукома
ОУГ - открытоугольная глаукома
УПК - угол передней камеры
СОДЕРЖАНИЕ
| 1.
| - Введение. Цель исследуемой темы........................................5
|
|
| 2.
| 2.Определение и классификация…………………………..…...7
|
|
| 3.
| 3.Неоваскулярная глаукома………………………………...…..8
|
|
|
| - Воспалительная и поствоспалительная глаукома………15
|
|
|
| - Факогенная глаукома……………………………………....20
|
|
|
| - Травматическая глаукома……………………………….....24
|
|
|
| - Неопластическая глаукома……………………………..….36
|
|
|
| - Дистрофическая глаукома ……………………………...….38
|
|
|
| - Прочие виды вторичной глаукомы……………………..…44
|
|
|
| - Заключение……………………………………………...…..45
|
|
|
| - Вопросы для самоподготовки………………………..……46
|
|
|
| - Тестовые задания……………………………………..…….46
|
|
|
| - Ситуационные задачи……………………………...……….49
|
|
|
| - Эталоны ответов к тестовым заданиям……………………52
|
|
|
| - Эталоны ответов к ситуационным задачам…...………….52
|
|
|
| - Рекомендуемая литература (основная и дополнительная)……………………………………………..54
|
|
ВВЕДЕНИЕ
Вторичная глаукома является следствием многочисленных заболеваний и повреждений глаз. Непосредственной причиной повышения ВГД при всех формах вторичной глаукомы служат органические изменения в дренажной системе и нарушение оттока водянистой влаги из глаза.
Цель:
- приобретение студентами необходимого объема знаний по офтальмологии, умения оказать неотложную врачебную помощь при заболеваниях органа зрения, умения выявить больных, нуждающихся в консультации и лечении у врача – офтальмолога и всем этим предупредить развитие тяжелых формы инвалидности – слепоты.
- должны быть сформированы врачебное поведение и клиническое мышление, а также умение обеспечивающее решение профессиональных задач и применение ими алгоритма во врачебной деятельности по оказанию медицинской помощи при неотложных и угрожающих жизни состояниях.
- должно быть сформировано врачебное профессиональное поведение основанное на деонтологических принципах и нормах.
- должны быть сформированы умственные, сенсорные и моторные навыки, необходимые врачу любого профиля для выполнения своих профессиональных обязанностей.
- приобретение высокой общей и политической культуры гражданина демократического государства.
Задачи:
Студент должен уметь выполнять совокупность следующих видов деятельности через решение соответствующих им профессиональных задач:
1. Организация управления и система органов и учреждений лечебно-профилактической помощи населению и санитарно-эпидемиологической службы.
1.1. Составлять и вести медицинскую документацию.
1.2. Организовать и проводить мероприятия по защите населения и оказания ему медицинской помощи в экстремальных ситуациях.
2. Сбор и анализ информации о состоянии здоровья пациента (здорового и больного).
2.1. Производить расспрос пациента и его родственников: выяснить жалобы, собирать анамнез жизни и болезни, эпиданамнез.
2.2. Производить осмотр и физикальное исследование органа зрения пациента.
2.3. Составлять план лабораторно-инструментального исследования пациента.
2.4. Анализировать результаты:
2.4.1. Лабораторных исследований
2.4.2. Цитологических и гистологических исследований материалов, полученных при биопсии или удаленного органа
2.4.3. Рентгенологических исследований
2.4.4. Ультразвуковых методов исследования
2.4.5. Функциональных тестов.
2.5. Сделать вывод о состоянии здоровья пациента, определить факторы риска возникновения заболевания.
3. Владение алгоритмом постановки клинического и эпидемиологического диагноза, назначение лечения и профилактических мероприятий, диспансерного наблюдения.
4. Диагностика, оказание экстренной врачебной помощи детям и взрослым на догоспитальном и госпитальном этапах, определение тактики оказания дальнейшей медицинской помощи. Владение алгоритмом постановки предварительного диагноза с последующим направлением к врачу-специалисту. Сбор и анализ информации о состоянии здоровья населения, обоснование профилактики заболеваний и оздоровительных мероприятий.
4.1. Оценка состояния здоровья населения на основе показателей, характеризующих уровень, структуру и динамику заболевания.
4.2. Определение групп диспансерного наблюдения.
5. Осуществление воспитательной и педагогической деятельности.
5.1. Осуществление педагогической деятельности (обучение по теме «Вторичная глаукома»).
5.2. Самостоятельная работа с информацией (учебной, научной, нормативной и справочной литературой, другими источниками).
Таблица 1
Классификация вторичной глаукомы
| Воспалительная и поствоспалительная
| · Рецидивирующий кератит и склерит;
· Рецидивирующий увеит.
|
| Факогенная
| · Факотопическая (обусловлена дислокацией.);
· Факоморфическая (увеличение объема хрусталика - набухающая катаракта);
· Факолитическая (инициируется выходом в переднюю камеру глаза лизированной кортикальной субстанции перезрелой катаркты).
|
| Сосудистая
| · Рубеоз радужки, пролиферативная диабетическая ретинопатия;
· Окклюзия центральной вены сетчатки;
|
| Дистрофическая
| · Иридо-корнеально-эндотелиальный синдром (включает прогрессирующую эссенциальную атрофию радужки, синдром Чандлера и ирис-невус синдром Cogan-Reese);
· Гетерохромная увеопатия (синдром Фукса).
|
| Травматическая
| · Ранения;
· Контузии;
· Ожоги;
· Радиационное воздействие.
|
| Неопластическая
| · Опухоли внутриглазной или глазничной локализации.
|
| Прочие причины
| · при цилиохориоидальной отслойке
· при иридошизисе
· при врастании эпителия
· индуцированная клетками«призраками»
|
НЕОВАСКУЛЯРНАЯ ГЛАУКОМА
Причины
Нарушение кровообращения при окклюзии центральной вены сетчатки встречается в 36% случаев всей сосудистой патологии. Приблизительно в 50% случаев у таких пациентов развивается НВГ. Обширное свечение контраста по периферии сетчатки на уровне капилляров при флуоресцентной ангиографии – самое ценное свидетельство возможного риска развития НВГ, хотя в ряде случаев отсутствие ишемических зон при исследовании не означает, что они не могут появиться. Глаукому обычно выявляют через 3 мес. после заболевания(100-дневная глаукома), в среднем от 4 нед. до 2 лет.
При сахарном диабете НВГ развивается в 32% случаев. Пациенты с диабетом в течение 10 или более лет, сопровождающимся пролиферативной ретинопатией, составляют группу особого риска. Риск глаукомы уменьшается после проведения панретинальной фотокоагуляции сетчатки и увеличивается после экстракции катаракты, особенно при повреждении задней капсулы. Регулярный осмотр обязателен в течение первых 4 нед. после вмешательства, которые являются критическим периодом развития рубеоза радужки. Витрэктомия в зоне плоской части цилиарного тела может ускорить рубеоз радужки, если проведенная лазерная терапия была неадекватна или имеется тракционная отслойка сетчатки.
Другие причины: сужение сонной и центральной артерий сетчатки, внутриглазные опухоли, старые отслойки сетчатки и хроническое внутриглазное воспаление.
Патогенез
Неоваскулярная глаукома - относительно часто встречающаяся патология, связанная с неоваскуляризацией радужной оболочки (рубеозом радужки). Обычно патогенетическим фактором считается выраженная хроническая ишемия сетчатки. Возникающие гипоксические зоны сетчатки продуцируют вазопролиферативные факторы в процессе реваскуляризации этих областей. Кроме прогрессирующей неоваскуляризацпи сетчатки (пролиферативиойретинопатии), факторы гипоксии также распространяются и на передний сегмент глаза, вызывая рубеоз радужки и формирование фиброваскулярной мембраны в УПК. Последний фактор затрудняет отток водянистой влаги при наличии открытого угла и позднее приводит к вторичной закрытоугольной глаукоме, резистентной к разным видам лечения. Профилактикой НВГ может стать своевременная лазерная фотокоагуляция ишемических зон сетчатки.
Классификация
В зависимости от степени выраженности неоваскуляризации НВГ делят на 3 стадии:
· Рубеоз радужки.
· Вторичная открытоугольная глаукома,
· Вторичная синехиальная закрытоугольная глаукома.
Рубеоз радужки
Клинические особенности
По зрачковому краю выявляют мелкие капилляры, обычно в виде пучков пли красных узелков, которые не всегда замечают при недостаточно внимательном осмотре (без применения большого увеличения).
Новые сосуды располагаются радиально по поверхности радужки в направлении угла, иногда соединяя расширенные кровеносные сосуды в коллатерали (Рис 1, 2). В этой стадии ВГД еще не изменено и новообразованные сосуды могут регрессировать спонтанно или в результате лечения.

Рис.1. Неоваскуляризация радужки
Неоваскуляризация УПК без вовлечения в процесс области зрачка может развиваться при окклюзии центральной вены сетчатки, поэтому в таких глазах с высоким риском осложнений гониоскопия должна быть выполнена с особой осторожностью.
Тактика
Панретинальной фотокоагуляция, выполненная на ранних этапах, является эффективным способом обратного развития новообразованных сосудов и предотвращения развития НВГ.
Ретинальная хирургия. Если рубеоз развивается или
сохраняется после витрэктомии у пациентов с сахарным диабетом и отслойкой сетчатки, необходимо повторное вмешательство, и при его благоприятном исходе возможен регресс рубеоза. Эффективна также дополнительная панретинальная лазеркоагуляция.
Клинические особенности
Новообразованные сосуды на радужке имеют обычно поперечное направление, устремляясь к ее корню (Рис.2,3). Иногда неоваскулярная ткань распространяется на поверхность ресничного тела и склеральной шпоры, проникая в УПК (Рис.4). Здесь сосуды разветвляются и формируют фиброваскулярную мембрану, которая блокирует трабекулярную зону и вызывает вторичную открытоугольную глаукому.
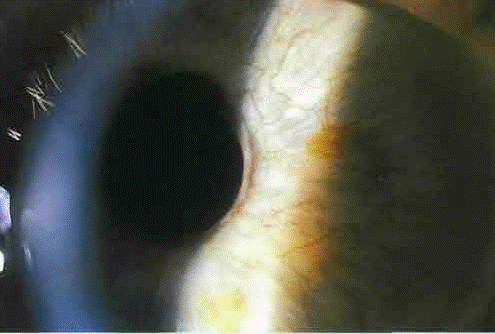
Рис.2. Умеренно выраженный рубеоз радужки

Рис.3.Выраженный рубеоз радужки

Рис.4. Начальная неоваскуляризация УПК

Рис.5. Тотальные синехии, закрывающие УПК
Тактика
Медикаментозное лечение подобно лечению первичной ОУГ, но следует избегать назначения миотиков. Актуально применение атропина 1% и стероидов в больших дозах для купирования воспалительных явлении и стабилизации процесса.
Панретинальную фотокоагуляцию выполняют при медикаментозно контролируемом ВГД, хотя это не предотвращает формирование фиброваскулярной мембраны.
Вторичная закрытоугольная глаукома
Развивается при закрытии УПК а результате сокращения фиброваскулярной ткани, натяжения и смещения корня радужки к трабекуле. Угол закрывается по окружности наподобие застежки «молнии» (Рис.5).
Клинические особенности
• Значительное ухудшение остроты зрения.
• Застойная инъекция и боль.
• Высокое ВГД и отек роговицы.
• Взвесь крови во влаге, пропотевание белков из новообразованных сосудов.
• Выраженный рубеоз радужки с изменением формы зрачка, иногда с выворотом из-за сокращения фиброваскуллрной мембраны (Рис. 6).
• При гониоскопии выявляют синехиальное закрытие
угла с невозможностью визуализации его структур
за линией Швальбе (Рис. 5).

Рис. 6. Деформация зрачка и эктропион сосудистой лболочки при выраженном рубеозе (предоставлено J. Salmon).
Тактика
Направлена на устранение боли, поскольку прогноз для зрения, как правило, неблагоприятный.
Медикаментозно:местные и системные гипотензивные препараты с исключением миотиков. Назначают атропин и стероиды для купирования воспаления и стабилизации процесса даже при повышенном ВГД.
Отслойка сетчатки.Выполняют аргонлазерную коагуляцию. В глазах с непрозрачными оптическими средами эффект достигается транссклеральной диодлазерной или криокоагуляцией сетчатки.
Хирургическоелечение рекомендовано при снижении зрительных функций до движения руки и выше. Возможны 2 варианта: трабекулэктомия с применением митомицина С или дренажная хирургия.
При благоприятном исходе операции ВГД компенсируется, но возможно исчезновение световосприятия и развитие субатрофии глазного яблока, поэтому основная цель — купирование болевого синдрома.
Транссклеральная диодлазерная циклодеструкцияможет быть эффективна с целью нормализации ВГД и стабилизации процесса, особенно в комбинации с медикаментозной терапией.
Ретробульбарнуюалкоголизацию применяют для купирования олевого синдрома, однако в ряде случаев она может привести к постоянному птозу.
Энуклеациювыполняют при отсутствии эффекта от
других видов лечения.
Классификация
- Закрытый угол со зрачковым блоком (рис.7,8).
- Закрытый угол без зрачкового блока.
- Угол открыт.
- Постувеальные гипертензионпые синдромы;
• Синдром Фукса,
• Синдром Фоснера-Шлоссмана.

Рис.7.Вторичный зрачковый блок: а - вид при гониоскопии, б – вид при биомикроскопии

Рис.8. HLA В27-ассоциированный передний увеит
Диагностические трудности
Колебание ВГДпри увеальной глаукоме могут быть драматичны, и это особенно важно для пациентов с пограничными показателями офтальмотонуса.
Дисфункция цилиарного тела, вызванная обострением хронического увеита, часто сопровождается понижением ВГД, что может маскировать основные признаки развития вторичной глаукомы. Даже в глазах со значительной офтальмогипертензией (30-35 мм рт. ст.) в период обострения может отмечаться гипотония. С купированием воспалительного процесса и восстановлением функции цилиарного тела уровень офтальмотонуса повышается вследствие нарушения оттока камерной влаги.
Важно проводить гониоскопию и контролировать ВГД а глазах с передним увеитом в анамнезе даже в период ремиссии.
Механизмы повышения ВГД отличаются полиморфизмом. Пациенты, чувствительные к стероидам, являются группой особого риска.
Закрытоугольная глаукома со зрачковым блоком
Вторичная глаукома развивается при наличии синехиальной блокады, занимающей 360˚С окружности зрачка и вызывающей затруднение циркуляции водянистом влаги из задней камеры в переднюю. В результате увеличивается давление в задней камере и возникает бомбаж корня радужки с уменьшением глубины передней камеры и смещением периферической части радужки к трабекулярной зоне с развитием иридо-корнеального контакта. Корень радужки блокирует зону трабекулы, и развиваются передние периферические гониосинсхни.
Нетипичное течение закрытоугольной глаукомы со зрачковым блоком: часто при заращении зрачка ВГД определяют как компенсированное или субкомпенсированное из-за сопутствующей хронической гипофункции цилиарного тела.
Клинические особенности.
Биомикроскопия: заращение зрачка, бомбаж радужки, уменьшение глубины передней камеры (Рис. 9.).

Рис. 9. Бомбаж радужки, мелкая передняя камера.
Гониоскопия: ирндо-трабекулярный контакт, закрывающий доступ к УПК (Рис. 8). Применение линзы Goldmann или ее аналогов позволяет оценить степень синехиальной блокады,
Лечение
Медикаментозное: начинают с препаратов, угнетающих продукцию водянистой влаги. Иногда требуются системные ингибиторы карбоангидразы.
При увеитах противопоказано назначать:
- аналоги простагландинов, поскольку они могут нарушать гематоофтальмический барьер и увеличивать риск развития кистозной макулопатии. Описаны также случаи рецидива переднего увеита.
- пилокарпин, т.к, он может провоцировать развитие задних синехий.
Лазерную иридотомию проводят для восстановления сообщения между камерами. Это устраняет зрачковый блок и эффективно снижает ВГД, если УПК открыт (по крайней мере, в 25% случаев). Для
купирования воспаления, вызванного лазерным воздействием, проводят интенсивную стероидную терапию. В течение некоторого периода нужен контроль над состоянием иридотомического отверстия и при необходимости его дополнительная лазерная коррекция. При закрытии иридотомических отверстий необходима хирургическая придэктомия.
Трабекулэктомию выполняют с применением антиметаболитов, поскольку без них существует риск развития избыточного рубцевания чаще всего у пациентов молодого возраста и из-за изменений конъюнктивы в результате любых длительных иистилляций и хронического воздействия консерванта.
Всевозможные дренажи и имплантаты могут быть полезны в хирургии рефрактерной глаукомы.
Циклодеструктивные вмешательства проводят с органосохранной целью.
ФАКОГЕННАЯ ГЛАУКОМА
Факолитическая глаукома
Патогенез.Факолитическая глаукома (вызванная лизисом хрусталика- вторичная открытоугольная глаукома, связанная с перезреванием катаракты. Заболевание чаще встречается в слаборазвитых странах, где катаракту диагностируют поздно. Происходит нарушение трабекулярного пути оттока, связанного с закупоркой мсжтрабекулярных пространств белками хрусталика высокого молекулярного веса и макрофагами, которое просачиваются через неповрежденную капсулу в водянистую влагу (Рис.13).

Рис.13. Патогенез факолитической глаукомы (Кански – Клиническая офтальмология)
Это состояние необходимо отличать от факоанафилактических (факоантигенных) увеитов, которые являются аутоиммунной гранулематозной реакцией на белки хрусталика при разрыве капсулы.
Биомикроскопия
- Отек роговицы (рис.14).

Рис.14.Факолитическая глаукома
- Передняя камера глубокая, во влаге выявляют белые частицы лизированных хрусталиковых масс, которые могут иметь плотную консистенцию формировать псевдогипопион (рис.15).

Рис.15. Псевдогипопион при факолитической глаукоме
- Перезрелая катаракта,
Гониоскопия: открытый УПК.
Лечениепосле снижения ВГД хирургическое; вымывание хрусталиковых частиц и удаление перезревшей катаракты.
Необходима осторожность при передней капсулотомии для предотвращения разрыва цинновой связки.
Факоморфическая глаукома
Патогенез. Это острая вторичная закрытоугольная глаукома вызвана изменением размера хрусталика. В анамнезе; постепенное снижение зрения и некоторая миопизации. Экваториальная зона, регулируемая связочным аппаратом, позволяет линзе двигаться вперед и вместе с увеличением передне-заднего размера создает риск иридолентикулярного контакта, потенциального зрачкового блока и бомбажа радужки. Возникает сложная клиническая комбинация факоморфической глаукомы и первичной ЗУГ со сложной дифференциацией этих состояний.
Течение напоминает острый приступ закрытоугольной глаукомы. Выявляют мелкую или средней глубины переднюю камеру, расширение зрачка, мутный хрусталик (Рис.16).

Рис.16.Отек роговицы, мелкая передняя камера, широкий зрачок и сублюксированный хрусталик при факоморфической глаукоме
При осмотре парного глаза отмечают глубокую переднюю камеру и открытый угол, что исключает первичную ЗУГ. Измерение переднезадней оси и определение рефракции полезны для сравнения с данными парного глаза.
Лечение аналогично лечению при остром приступе глаукомы. Лазерную иридотомию рекомендуют только после компенсации ВГД. Хирургическое лечение проводят после купирования воспаления, поскольку это связано с повышенным риском разрыва задней капсулы и выпадения стекловидного тела.
ТРАВМАТИЧЕСКАЯ ГЛАУКОМА
Травматическая глаукома- глаукома, возникающая после механических и химических повреждений органа зрения. Она поражает преимущественно лиц трудоспособного возраста, отсюда возникает социальная значимость этой проблемы.
Такая глаукома нередко диагностируется с большим опозданием, так как у некоторых лечащих врачей нет "глаукомной настороженности".
После тупой или проникающей травмы глаза у пациентов часто возникают нарушения регуляции внутриглазного давления. ВГД может быть как повышенным, так и сниженным. При тупой и проникающей травме может повреждаться любая структура глаза.
Причины повышения ВГД неодинаковы в разных случаях:
- внутриглазные геморрагии (Рис.17),
- повреждение структур угла передней камеры, блокада дренажной системы глаза сместившимся хрусталиком или продуктами его распада,
- химическое или радиационное повреждение эпи- и интрасклеральных сосудов,
- последствия травматического увеита. Глаукома возникает в различные сроки после травмы, иногда даже через несколько лет, как это имеет место при травматической рецессии УПК.

Рис.17.Гифема большого уровня
Одним из наиболее тяжелых осложнений механических травм глаза является посттравматическая глаукома — одна из основных причин слепоты и инвалидности. При глазном травматизме инвалидность в 17,2—35,7% случаев обусловлена вторичной глаукомой. Причиной возникновения глаукомы после травмы являются посттравматические изменения переднего отрезка глаза, а также результатом сосудисто-нервных изменений рефлекторного характера.
Повышение внутриглазного давления в поздние сроки после травмы связывают с посттравматическими изменениями. Одним из механизмов развития глаукомы считают постоянную тракцию передних синехий во время сокращения зрачка, что ведет к раздражению радужки и ресничного тела и к усилению секреции внутриглазной жидкости. Кроме этого, в углу передней камеры происходят изменения, затрудняющие отток камерной влаги. Второй распространенной причиной посттравматической глаукомы является травма хрусталика (29—39%), ее называют факогенной.
Причиной факогенной глаукомы являются: выхождение хрусталиковых масс в переднюю камеру с последующим набуханием их и развитием травматического иридоциклита; набухание травматической катаракты; быстрое рассасывание травматической катаракты (резорбция); смещение хрусталика в переднюю камеру.
В ряде случаев причиной развития посттравматической глаукомы может быть разрастание в полости глаза после травмы соединительной ткани, блокирующей радужно-роговичный угол или области зрачка, пролиферацией рубцовой ткани в виде тяжей, шварт и пленок в фильтрационной зоне. Развитие вторичной глаукомы после проникающего ранения может быть обусловлено также врастанием эпителия в переднюю камеру по раневому каналу и механической блокадой угла.
При длительном пребывании в глазу металлических инородных тел вторичная глаукома развивается в результате изменений в дренажной системе глаза — отложением соединений металла в межтрабекулярных пространствах, что ведет к нарушению оттока внутриглазной жидкости. Таким образом, посттравматическая глаукома является полипатогенетическим заболеванием. Именно это обусловливает особенности клиники и трудность лечения этого тяжелого заболевания.
Можно выделить два вида травматической глаукомы причинам возникновения:
Проникающие травмы глазного яблока. Возникают после травмы, приводящей к перфорации роговицы, особенно в центральной ее зоне. Перфорация роговой оболочки сопровождается истечением внутриглазной жидкости, измельчением, а затем и опорожнением передней камеры, тотальными передними синехиями и облитерацией зрачка экссудативной или неоваскулярной мембраной.
Контузионные травмы глазного яблока. Приводят к внутриглазным геморрагиям вследствие разрыва цилиарного тела. Повышение офтальмотонуса в таких случаях вызвано пропитыванием дренажной системы элементами крови и продуктами их распада, иногда блоком зрачка кровяным сгустком. Контузионная офтальмогипертензия, протекающая на фоне гифемы, занимающей всю переднюю камеру, — «черный глаз», чаще всего бывает транзиторной и длится не более 2 - 3 суток, затем наступает выраженная гипотония, приводящая через 1 – 5 мес. к субатрофии или атрофии глазного яблока.
Тупые повреждения органа зрения, или контузия, возникают при его ушибе или сотрясении. Одним из наиболее часто встречающихся осложнений такой механической травмы глаза является кровоизлияние в переднюю камеру - гифема. По данным литературы, частота гифем при контузиях глазного яблока составляет 30-45%.
Тяжесть контузионного повреждения определяется не только анатомическими изменениями переднего отрезка глаза, но и состоянием офтальмотонуса.
Травматическая гифема.
Гифема – наличие крови в передней камере (Рис.18,19). Количество крови может быть микроскопическим (микрогифема), либо кровь расположена слоем в передней камере. При тотальной гифеме кровь заполняет всю переднюю камеру. Большинство гифем постепенно рассасывается самостоятельно.
Повышение внутриглазного давления (ВГД) вызывает остановку кровотечения. Однако через 2-5 дней оно нередко вновь возобновляется. Этому способствует частичный лизис и ретракция кровяного сгустка, а также снижение ВГД. Повторное кровотечение может быть более значительным, чем первичное, что нам довольно часто приходилось отмечать в клинике. До 35% пациентов страдают от повторных кровотечений. В большинстве случаев повторные кровотечения обычно массивнее, чем предыдущая гифема, с большей тенденцией к развитию осложнений.
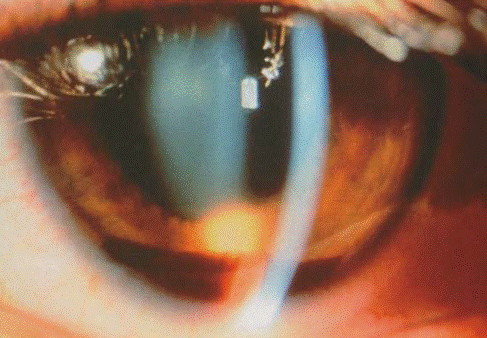
Рис.18. Небольшая гифема

Рис.19. Кровоизлияние при свежей гифеме
Патофизиология.
Компрессионные силы при тупой травме разрывают радужку и сосуды цилиарного тела. Разрывы цилиарного тела ведут к повреждению большого артериального круга радужки. При проникающих ранениях происходит прямое повреждение кровеносных сосудов. Сгустки свернувшейся крови закупоривают поврежденные сосуды. Повторное кровотечение развивается при ретракции и лизисе этих сгустков. ВГД остро повышается при блоке трабекулярной сети эритроцитами, воспалительными клетками и другими органическими веществами. Кроме того, ВГД повышается при зрачковом блоке, сгустке крови в передней камере или механической блокаде трабекулярной сети.
В соответствии с существующей классификацией, которая основана на определении уровня крови, излившейся в переднюю камеру, различают 3 степени гифемы:
I степень - наличие мазков крови на радужной оболочке и уровень гифемы до 2 мм
II степень - уровень гифемы составляет от 2 до 5 мм
III степень - уровень гифемы свыше 5 мм, включая тотальную гифему.
По характеру анатомических изменений в травмированных глазах основными причинами повышения ВГД применительно к пациентам с постконтузионной гифемой являются:
• постепенное пропитывание трабекулярного аппарата форменными элементами крови;
•блокада зрачка сгустком крови;
•подвывих и вывих хрусталика;
•травматическая набухающая катаракта;
•образование цилио-хрусталикового или цилиарного блока, возникающего вследствие смещения хрусталика вперед и ущемления его в кольце цилиарного тела, что приводит к развитию заднего ретровитреального блока;
•рецессия УПК;
•усиленное образование водянистой влаги за счет раздражения цилиарного тела.
Уровень гифемы — важный индикатор прогноза и риска возникновения осложнений.
 При гифеме, занимающей менее 1/2 передней камеры, в 4% случаев развивается офтальмогипертензия, в 22% — другие осложнения.
При гифеме, занимающей менее 1/2 передней камеры, в 4% случаев развивается офтальмогипертензия, в 22% — другие осложнения.
 При гифеме более 1/2 передней камеры ВГД повышается в 85% случаев, другие осложнении отмечены в 78%.
При гифеме более 1/2 передней камеры ВГД повышается в 85% случаев, другие осложнении отмечены в 78%.
Диагностика травматической гифемы:
* тщательный сбор анамнеза, визометрия, тонометрия;
* биомикроскопия (обнаруживают циркулирующие в передней камере эритроциты или гифему. Возможны также факодонез, субконъюнктивальное кровоизлияние, инородные тела, иридодиализ);
* гониоскопия следует проводить после исчезновения риска повторного кровотечения (Рис.20). По прошествии 3 – 4нед. после травмы, угол может быть неповреждённым или, что чаще случается, обнаруживают рецессию угла. Возможно образование циклодиализа;
* исследование заднего полюса (возможны сотрясение сетчатки, разрывы хориоидеи, отслойки сетчатки, внутриглазные инородные тела или кровоизлияние в стекловидное тело);
* специальные тесты – УЗИ, компьютерная томография.

Рис.20.Травматическая гифема. А – слой крови в передней камере глаза с травматической гифемой, Б – тот же глаз, с повторным кровотечением спустя 24 ч, количество крови в передней камере увеличилось
Повышение офтальмотонуса происходит вследствие затруднения оттока внутриглазной жидкости (ВГЖ), либо за счет гиперсекреции водянистой влаги.
Возможные причины повышения внутриглазного давления (ВГД):
- рубцовые изменения в роговице, переднем отрезке глаза;
- подвывих и вывих хрусталика;
- грыжа стекловидного тела;
- сидероз, халькоз;
- другие.
Клиническая картина вторичной посттравматической глаукомы чрезвычайно разнообразна.
Характерные симптомы:
1. застойная инъекция глазного яблока;
2. помутнения роговицы различной интенсивности;
3. передние и задние синехии;
4.атрофия радужной оболочки, деформация зрачка;
5.люксация и сублюксация хрусталика;
6. другие.
В ряде случаев имеются сопутствующие осложнения: афакия, отслойка сетчатки, гемофтальм и др. Глаукоматозная экскавация развивается в более поздней стадии.
Для контузионных повреждений характерна механическая блокада угла передней камеры стекловидным телом, грубой рубцовой тканью, остатками организовавшейся крови, хрусталиком.
Постконтузионная вторичная глаукома часто появляется после кровоизлияний в переднюю камеру и стекловидное тело. При гифеме вторичная глаукома может быть в первые часы после травмы, при гемофтальме - спустя много времени.
Посттравматические гифемы в 50% случаев дают вторичную глаукому и отличаются коварным течением, т.к. часто рецидивируют, повышают ВГД и снижают зрительные функции.
Следствием механической травмы нередко является патология связочного аппарата хрусталика. Так, после воздействия повреждающего фактора возникает подвывих (сублюксация), при котором происходит разрыв части цинновых связок, но, тем не менее, при помощи оставшихся участков ресничного пояска хрусталик удерживается на своем месте. Основным в диагностике этого патологического состояния является анализ биомикроскопических признаков: факодонеза, иридодонеза, асимметрии глубины передней камеры, смещения хрусталика. Более тяжелым состоянием является вывих (люксация) хрусталика в переднюю камеру или в стекловидное тело. Люксация в переднюю камеру вызывает развитие вторичной факотопической глаукомы с очень высокими значениями офтальмотонуса вследствие полной блокады оттока жидкости из глаза. При этом повышение ВГД происходит из-за деформации угла передней камеры.
При подвывихе I степени: в условиях максимального мидриаза при биомикроскопии край хрусталика не виден; равномерно увеличена или уменьшена глубина передней камеры; иридодонез и факодонез незначительные.
При подвывихе II степени: край хрусталика не заходит за оптическую ось; передняя камера неравномерная; иридодонез и факодонез выраженные.
При подвывихе III степени: край хрусталика заходит за оптическую ось; разрыв цинновой связки распространяется более чем на 180° окружности; иридодонез и факодонез выраженные.
При сублюксациинаблюдается расстройство аккомодации, возможно возникновение хрусталикового астигматизма вследствие неравномерного натяжения хрусталиковой сумки со стороны сохранившихся связок. Уменьшение глубины передней камеры при сублюксации может затруднять отток водянистой влаги и быть причиной развития вторичной факотопической глаукомы.
При люксации хрусталика в переднюю камеру развивается острый приступ глаукомы, требующий неотложной операции - извлечения хрусталика.
Травматическая люксация хрусталика в стекловидное тело может быть причиной вторичной глаукомы по типу факолитической, но через несколько лет после травмы. В этом случае лизированные хрусталиковые массы блокируют корнеосклеральную трабекулу.
Принципы лечения травматической гифемы:
1. Антибактериальные средства
2. "Репаранты" назначают для стимуляции процессов репаративной регенерации:
3. Гемостатические препараты и ангиопротекторы
4. Ферменты в виде инъекций, компрессов, электро-, магнито- и фонофореза:
5. При развитии вторичной постравматической офтальмогипертензиив ранн



















 При гифеме, занимающей менее 1/2 передней камеры, в 4% случаев развивается офтальмогипертензия, в 22% — другие осложнения.
При гифеме, занимающей менее 1/2 передней камеры, в 4% случаев развивается офтальмогипертензия, в 22% — другие осложнения.



