474
18.4. Лечение больных с переломами нижней челюсти
 Основная цель временной иммобилизации — прижатие нижней челюсти к верхней с помощью различных повязок или приспособлений. К временной (транспортной) иммобилиза ции фрагментов нижней челюсти относят:
Основная цель временной иммобилизации — прижатие нижней челюсти к верхней с помощью различных повязок или приспособлений. К временной (транспортной) иммобилиза ции фрагментов нижней челюсти относят:
• круговая бинтовая теменно-подбородочная повязка;
• стандартная транспортная повязка (состоит из жесткой шины — пращи Энтина);
• мягкая подбородочная праща Померанцевой — Урбанской;
• межчелюстное лигатурное связывание зубов проволокой (рис. 18.4.2).
® Постоянная иммобилизация отломков
Для иммобилизации отломков нижней челюсти используются консервативные (ортопедические) и хирургические (оперативные) методы.
Чаще всего для постоянной фиксации отломков нижней челюсти при ее переломе применяются назубные проволочные шины (консервативный метод иммобилизации).
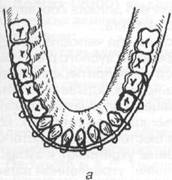
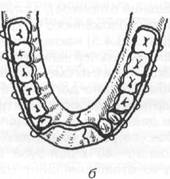
Во время первой мировой войны для лечения раненых с челюстно-лицевыми повреждениями С. С. Тигерштедтом (зубным врачом русской армии, г. Киев) в 1915 г были предложены назубные алюминиевые шины, которые используются по настоящее время в виде гладкой шины- скобы, шины с распоркой (распорочным изгибом) и двучелюстных шин с зацепными петлями и межчелюстной тягой (рис. 18.4.3).
Рис. 18.4.3. Варианты назубных алюминиевых шин, предложенных
С. С. Тигерштедтом: а) гладкая шина-скоба; 6) шина с распоркой
(распорочным изгибом); в) двучелюстные шины с зацепными петлями
и межчелюстной резиновой тягой
Рис. 18.4.4. Внешний вид гладкой
Шины, наложенной на нижнюю
Челюсть при переломе между
Боковым резцом и клыком
Рис. 18.4.5. Внешний вид в полости
Рта двучелюстной алюминиевой шины
С зацепными петлями и межчелюстной
Резиновой тягой
475
18. НЕОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ ЗУБОВ, АЛЬВЕОЛЯРНОГО ОТРОСТКА И НИЖНЕЙ ЧЕЛЮСТИ
Гладкая шина - скоба используется при линейных переломах нижней челюсти, расположенных в пределах зубного ряда (от центральных резцов до премоляров), при переломах альвеолярного отростка верхней и нижней челюстей (на неповрежденном участке челюсти должно быть не менее 3-х устойчивых зубов с каждой стороны), при переломах и вывихах зубов.
Техника изготовления шины следующая: из отожжённой алюминиевой проволоки толщиной 1,8—2 мм, при помощи крампонных щипцов, по зубной дуге изгибают шину (рис. 18.4.4) проводят лигатуры (из бронзо-алюминиевой проволоки) в межзубные промежутки, охватывая каждый зуб с язычной или небной стороны и отгибают медиальный конец проволоки вверх, а дистальный вниз (чтобы дифференцировать медиальные концы лигатур, расположенных между центральными резцами, которые обе загнуты кверху, нужно один конец проволоки с левой или правой стороны всегда загибать вниз); после того, как шина уложена на зубной ряд, концы проволочных лигатур скручивают между собой (медиальный конец с дистальным), обрезают скрученные лигатуры, оставляя свободный конец длиной до 5 мм и подгибают их в межзубной промежуток в медиальную сторону (по направлению к средней линии).
Шину с распоркой (рис. 18.4.3-6) изготавливают в тех же случаях, что и гладкую шину. Показанием для ее изготовления является отсутствие одного или нескольких зубов в месте перелома или при имеющемся дефекте костной ткани. Распорочный изгиб располагается всегда только в участке перелома челюсти. Края распорочного изгиба упираются в соседние зубы (во избежание смещения отломков), а глубина его должна соответствовать ширине боковой поверхности зуба, расположенного по краю дефекта.
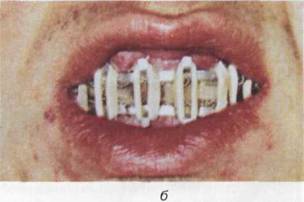
Шина с зацепными петлями (рис. 18.4.5) накладывается на обе челюсти. Показанием для ее изготовления являются переломы нижней челюсти в пределах зубного ряда или за его пределами как без смещения отломков, так и с их смещением, а также при переломах верхней челюсти (в последнем случае обязательно дополнительно накладывается теменно-подбородочная повязка или стандартная подбородочная праща и головная шапочка).
На каждой алюминиевой шине делают по 5—6 зацепных крючков (петель), которые располагают в области четных зубов (второго, четвертого и шестого). Длина петель около 3—4 мм и они находятся под углом 35—40° к оси зуба. Шины укрепляют к зубам ранее описанным способом (см. технику изготовления шин). На шине, укрепленной на верхней челюсти, петли (крючки) направлены кверху, а на нижней челюсти — вниз. На зацепные петли надевают резиновые кольца (нарезают их из резиновой трубки диаметром около 8 мм). Подтягивать лигатурные проволоки нужно каждые 2—3 дня, а также каждые 5—6 дней (или по мере необходимости) требуется менять резиновую тягу.
Проволочные алюминиевые шины в настоящее время наиболее широко используются из-за их доступности и простоты изготовления. Нужно стремиться, чтобы контуры назубной шины максимально соответствовали изгибам зубной дуги. Но наряду с достоинствами гнутых проволочных шин имеется ряд их недостатков: травмирование слизистой оболочки губ и щек зацепными крючками (петлями); вследствие окисления шин и засорения их остатками пищи возникают сложности с гигиеническим содержанием полости рта; необходимость индивидуального изготовления; при глубоком прикусе мешают правильному смыканию зубных рядов; наличие дополнительных ретенционных пунктов; прорезывание мягких тканей лигатурами; появление гальванических токов и др.
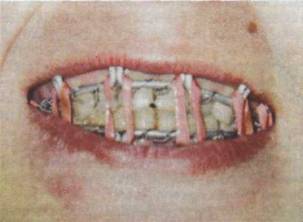
Стандартные назубные ленточные шины из нержавеющей стали с готовыми зацепными петлями были предложены B.C. Васильевым в 1967 г. (рис. 18.4.6). Толщина шин 0,38— 0,5 мм. Фиксация шин к зубам проводится лигатурной проволокой ранее описанным способом. Стандартные назубные ленточные шины лишены некоторых ранее перечисленных недостатков и находят широкое применение. Показания к использованию ленточных шин такие же как к проволочным.
А.А. Тимофеев, Е.В. Горобец, Жеззини Аднан Аббас (1999), доказали, что назубные алюминиевые шины вызывают возникновение в полости рта больных гальванических токов. Выраженность этих токов зависит от сочетания металлических шин и лигатурных проволок (бронзо-алюминиевых, нержавеющая сталь и т.д.). Авторами убедительно доказаны преимущества назубных шин из нержавеющей стали.На основании проведённых исследований установлено, что в результате появления гальванических токов в полости рта (при наличии назубных алюминиевых проволочных шин) происходит снижение местной и общей неспецифической резистентности организма. Последние показатели значительно ниже при наличии назубных алюминиевых шин, чем при стальных. Этот факт имеет значение в
476
18.4. Лечение больных с переломами нижней челюсти

Рис. 18.4.6. Внешний вид шин Васильева (а) и фиксации их в полости рта (б)
возникновении в последующем осложнений — посттравматического остеомиелита, нарушения репаративной регенерации кости (А.А. Тимофеев, Е.В. Горобец, Жеззини Аднан Аббас, 2000).
В. Т. Долгих (2000) выделяет три основных вида патологического воздействия металлических включений, находящихся в полости рта на окружающие ткани и на ор ганизм в целом:
1. Электрогальваническое — образование гальванических микротоков в результате
разности потенциалов металлов (сплавов), находящихся в полости рта;
2. Токсико - химическое — вызванные гальваническими токами химические процессы,
происходящие в полости рта, разрушают сплавы металлов (наблюдается коррозия
металлов);
3. Аллергическое — образующиеся продукты коррозии сплавов металлов способны
сенсибилизировать организм, вызывая различные аллергические реакции.
Г.Д. Овруцкий и А.Д. Ульянов выделяют три разновидности клинических проявлений непереносимости к нержавеющей стали:
1. Отсутствие объективных признаков поражения слизистой оболочки, а отмечается лишь
боль в языке, деснах, слизистой оболочке полости рта, сухость во рту, чувство вязкости
на губах, привкус металла, зуд и саднение в языке и дёснах. Больные раздражительные,
часто страдают бессонницей, нередко депрессивны, жалуются на недомогание,
слабость.
2. Характеризуется сочетанием болевых и неприятных ощущений во рту с объективно
выраженными морфологическими элементами поражения слизистой полости рта.
Кроме жалоб, характерных для первой разновидности, удаётся выявить на слизистой
оболочке участки гиперемии, отёк, папулёзные, афтозные или буллёзно-эрозивные
элементы и реже — явления десквамации и кератоза.
3. Кроме субъективных ощущений и морфологических поражений слизистой оболочки
полости рта, характерно поражение кожи, на которой обнаруживаются эритематозные,
папулёзные и буллёзно-эрозивные элементы.
Реакции гиперчувствительности проявляются как в виде местных субъективных симптомов (привкус металла и кислоты, жжение и саднения языка и дёсен, сухость во рту, отёк слизистой оболочки), а также в виде объективной симптоматики {гиперемия слизистой оболочки, наличие петехиальных кровоизлияний в различных участках слизистой оболочки полости рта, эрозии или афты, отёк, вязкая или пенистая слюна и т.д).
Крайне редко используются назубные шины из быстротвердеющей пластмассы. В.К. Пелипась в 1969 г. предложил такую шину. К настоящему времени предложены и другие шины из быстротвердеющей пластмассы (М.Б. Швырков и др.).
Находит применение компрессионно-сближающее назубное шинирование с применением сдвоенной полиамидной нити и стальной проволоки по В.Г. Центило и соавт. (1997) и шинирование с помощью быстротвердеющей пластмассы по М.Б. Швыркову.
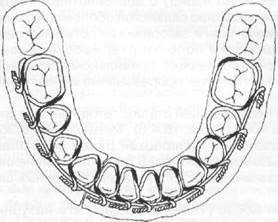
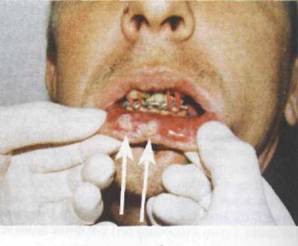
При недостаточном количестве зубов на нижней челюсти или их отсутствии изготавливают (в лабораторных условиях) зубодесневые и надесневые шины. Наиболее часто применяется шина Вебера. Пластмассовая шина охватывает зубы, плотно прилежит к десневому краю
477
18. НЕОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ ЗУБОВ, АЛЬВЕОЛЯРНОГО ОТРОСТКА И НИЖНЕЙ ЧЕЛЮСТИ


а б
Рис. 18.4.7. Осложнения на слизистой оболочке губ в виде ороговения (а) и язв (б) слизистой оболочки при нахождении в полости рта алюминиевых шин
Рис. 18.4.8. Зубодесневые и надесневые шины; а) шина Вебера; б) шина Порта; в) шина Ванкевич
альвеолярного отростка и опирается на последний. Жевательные поверхности и режущие края зубов шиной не перекрываются. Показанием для ее использования являются переломы, проходящие в пределах зубного ряда и на каждом фрагменте челюсти имеется по несколько устойчивых зубов (рис 18.4.8-а).
Рис. 18.4.9. Внешний вид шины Порта во рту
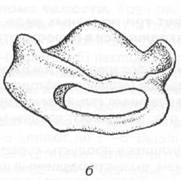
Шина Порта (надесневая шина) применяется при переломе нижней челюсти у больных с беззубыми челюстями. Состоит из базисных пластинок на альвеолярный отросток верхней и нижней челюстей, которые скрепляются в единый блок, а в переднем отделе этой шины имеется отверстие для приема пищи (рис. 18.4.8-6). Используя шину Порта для прочной фиксации отломков нижней челюсти, необходимо наложить теменно-подбородочную повязку или стандартную подбородочную пращу и головную шапочку (рис. 18.4.9).
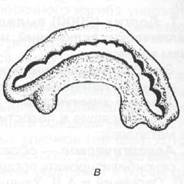
Шину Ванкевич необходимо применять у больных с переломом нижней челюсти с дефектом костной ткани и отсутствием зубов на отломках. Шина фиксируется на зубах верхней челюсти, а боковые крылья — пилоты (отростки) опущены вниз и упираются во внутренние поверхности поломанных фрагментов, что удерживает их в правильном положении (рис.18.4.8-в). Основой для шины Ванкевич является пластмассовый нёбный базис, а для шины Ванкевич — Степанова — стальная дуга.
478
18.4. Лечение больных с переломами нижней челюсти
 В качестве шины можно использовать съемные протезы больного. Протезы верхней и нижней челюстей соединяют между собой при помощи лигатурной проволоки или быстротвердеющей пластмассы.
В качестве шины можно использовать съемные протезы больного. Протезы верхней и нижней челюстей соединяют между собой при помощи лигатурной проволоки или быстротвердеющей пластмассы.
® Остеосинтез
Остеосинтез — хирургический метод соединения костных отломков и устранения их подвижности с помощью фиксирующих приспособлений (рис. 18.4.10).
Показания к остеосинтезу:
• недостаточное количество зубов для наложения шин или отсутствие зубов на нижней и
верхней челюстях;
• наличие подвижных зубов у больных с заболеваниями пародонта, препятствующих
использованию консервативного метода лечения;
• переломы нижней челюсти в области шейки мыщелкового отростка с невправимым
отломком, при вывихе или подвывихе (неполном вывихе) головки челюсти;
• интерпозиция — внедрение тканей (мышцы, сухожилия, костных осколков) между
фрагментами поломанной челюсти, препятствующая репозиции и консолидации
отломков;
• оскольчатые переломы нижней челюсти, если костный осколок не удается сопоставить
в правильное положение;
• несопоставляемые, в результате смещения, костные фрагменты нижней челюсти.
Согласно нашим наблюдениям, в оперативном методе лечения, т.е. применении остео-
синтеза, нуждается 24% больных с переломами нижней челюсти. Известно, что хирургические методы лечения переломов с использованием разных фиксирующих конструкций дает возможность сопоставить (репонировать) и удерживать (фиксировать) отломанные фрагменты челюсти в правильном анатомическом положении, более раннем восстановлении функций нижней челюсти, а значит и сокращении сроков лечения пострадавших. Известно, что наряду с положительными сторонами хирургических методов лечения отмечается и отрицательная сторона — это большой процент осложнений после остеосинтеза (по нашим данным — 27%), что связано с использованием различных металлов для фиксации отломков. Находясь в костной ткани даже наиболее инертные в биологическом плане металлы и их сплавы не являются идеальными. Они подвергаются коррозии и вызывают явления гальваноза (А.А.Тимофеев, Е.В. Горобец, Е.П. Весова, 1997), что плохо влияет на процессы репаративной регенерации и вызывает гнойно-воспалительные осложнения, а также болевые реакции. Продукты коррозии металла попадают не только в окружающие перелом ткани, но с помощью крови и лимфы в отдаленные участки организма человека. Коррозия металла ухудшает совместимость с тканями, а также снижает его механическую прочность. Ранее перечисленное требует удаления инородного тела (металла) из организма больного.
Это является предпосылкой к поиску современных материалов и устройств для фиксации костных фрагментов, которые лишены ранее указанных недостатков, а также разработке новых методов хирургического лечения переломов нижней челюсти, обеспечивающих хороший исход операции и сокращение числа возникших осложнений (В.А. Петренко, 1990; Л.В. Лазарович, 1991; В.В. Барьяш, 1994; И.Н. Матрос-Таранец, 1994; Ю.Т. Кононенко, 1995; Е.Н. Рябоконь, 1995; А.А. Тимофеев и соавт., 1997 и др.).
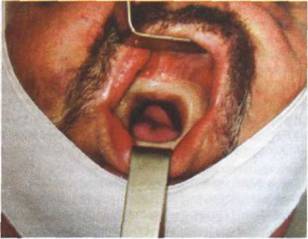
Оперативное вмешательство может осуществляться внеротовым и внутриротовым доступом. Операция проводится под общим или местным обезболиванием. Последнее сочетается с нейролептаналгезией и атаралгезией. При внеротовом доступе разрез делают в поднижнечелюстной области, отступя 1,5—2 см от края нижней челюсти. Послойно рассекают мягкие ткани и обнажают концы отломков. После удаления свободнолежащих костных осколков секвестральными щипцами осуществляют репозицию отломков и проводят остеосинтез. При внутриротовом доступе под местной анестезией проводят трапециевидный разрез через вершину альвеолярного гребня. Отслаивают слизисто-надкостничный лоскут и после сопоставления отломков в правильное положения проводят остеосинтез.
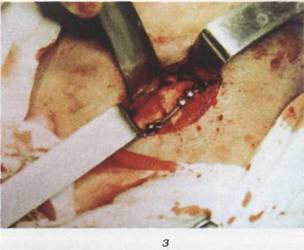
Костный шов. Впервые в мире Rodgers в 1825 г. при помощи серебряной проволоки соединил отломки нижней челюсти при ее переломе. В России Ю.К. Шимановский (1863) впервые успешно применил костный шов. В течение десятилетий костный шов с успехом использовался для соединения отломков нижней челюсти. Для костного шва применялась проволока из нержавеющей стали, а в последние годы — нихром, тантал, титан и другие
479
| 18. НЕОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ ЗУБОВ, АЛЬВЕОЛЯРНОГО ОТРОСТКА И НИЖНЕЙ ЧЕЛЮСТИ
|
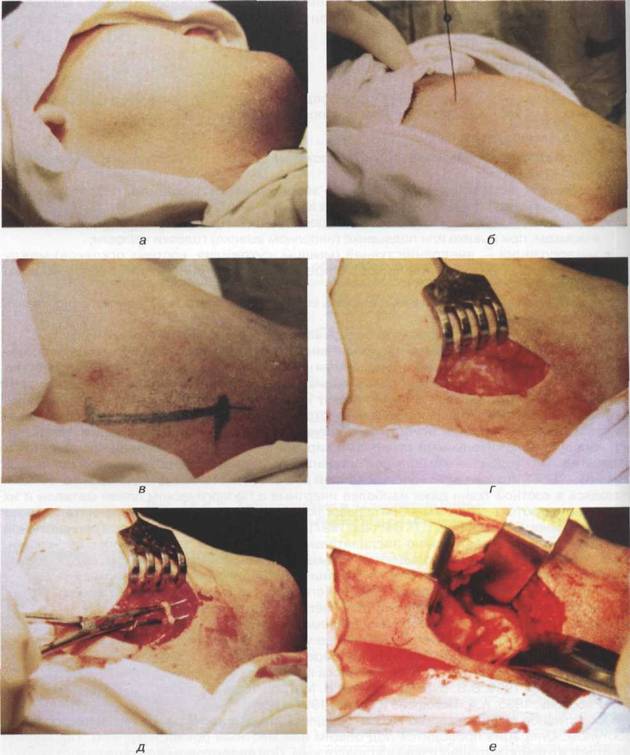
Рис. 18.4.10. Проведение остеосинтеза при переломе нижней челюсти:
а) положение головы больного при операции; б) для обезболивания проводится центральная
анестезия; в) место разреза; г) послойное рассечение тканей; д) выделение лицевой артерии
(в последующем ее перевязка); е) обнаружено смещение костных отломков нижней челюсти
материалы. В зависимости от локализации и характера перелома, костный шов используется в разных модификациях — восьмеркообразный, петлеобразный, крестообразный, двойной, трапециевидный (рис. 18.4.11). Возможно их сочетание. Для его наложения используют как внеротовой, так и внутриротовой разрез. Рекомендуется при наложении шва на кость соблюдать следующие условия:
480
18.4. Лечение больных с переломами нижней челюсти

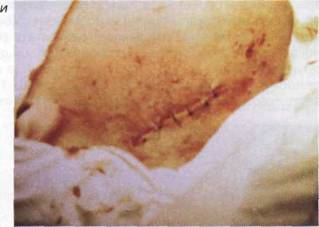
Рис. 18.4.10. Продолжение, ж) костные фрагменты сопоставлены;
з) этап наложения и закрепления
титановой минипластинки; и) внешний
вид послеоперационной раны
(наложены швы
1) отверстия для проведения шовного материала нужно делать не ближе 1 см от линии
перелома;
2) желательно, чтобы шов пересекал щель перелома посередине расстояния между краем
нижней челюсти и основанием альвеолярного отростка;
3) отверстия для проведения костного шва следует делать в зонах, исключающих
повреждение нижнечелюстного канала и корней зубов.
Разрежение костной ткани в области отверстий не обеспечивает жесткой фиксации фрагментов, что требует дополнительной иммобилизации отломков (назубные проволочные шины). Нами доказано, что костный шов проволокой из нержавеющей стали вызывает появление в полости рта гальванических токов (А.А. Тимофеев, Е.В. Горобец, 1996), которые всегда регистрируются на нижнечелюстной кости. Степень выраженности электрохимических потенциалов костной ткани находится в прямой зависимости от материала, из которого изготавливается фиксатор, используемый для остеосинтеза (Е.В. Горобец, 2000).
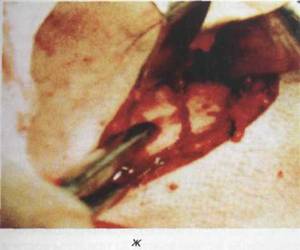
Внутрикостное введение металлических спиц (спицы Киршнера) для лечения больных с переломами нижней челюсти впервые проведено в 1933 году. К настоящему времени известны как внутриротовые, так и внеротовые (через операционные разрезы и чрезкожные) методы введения металлических спиц (рис. 18.4.12).
Заслуживают внимания методы применения стальных спиц для лечения ангулярных переломов, предложенные Е.И. Дерябиным и В.Ю. Осиповым в 1988 г.
Авторы предлагают предварительно накладывать больному назубные шины. Проводится обезболивание. Указательным пальцем левой руки пальпируется передний край ветви нижней челюсти, который обычно обнаруживается на 1,5—2 см латеральнее крылочелюстной складки. Спицей прокалывается слизистая оболочка у основания ретромолярного треугольника и достигается передняя граница ветви челюсти. Ось спицы должна быть направлена на третий зуб противоположной стороны. Включается бормашина и спица вводится на глубину 1,5— 2 см. Затем спица отсоединяется от наконечника. При помощи спицы вручную сопоставляются отломки и выступающий в полость рта конец спицы фиксируется к шине.
481
18. НЕОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ ЗУБОВ, АЛЬВЕОЛЯРНОГО ОТРОСТКА И НИЖНЕЙ ЧЕЛЮСТИ
 При нанесении на острый конец спицы винтовой нарезки фиксация спицы в кости существенно улучшается.
При нанесении на острый конец спицы винтовой нарезки фиксация спицы в кости существенно улучшается.
Техника операции при чрезкожном остеосинтезе заключается в следующем: вручную сопоставляются отломки и ассистент удерживает их в правильном положении. Выбирается направление спицы и последней прокалываются мягкие ткани до упора с костью. Можно вводить спицу как из медиального фрагмента в дистальный, так и наоборот. Важно, чтобы спица вошла не менее, чем на 2 см в каждый фрагмент. После того, как спица уперлась в кость, включается реостат бормашины. Вращаясь спица проходит через костную ткань. Момент прохождения спицы через щель перелома ощущается, как «легкое продавливание», после чего спица входит в другой фрагмент. Выключается бормашина, со спицы снимаются фиксирующие устройства. Конец спицы скусывается и остаток ее погружается под кожу. Для большей стабильности и исключения ротации можно вводить две спицы.
Послеоперационное лечение проводится по общепринятой схеме. Спицы удаляются через 1,5—2 месяца в амбулаторных условиях через небольшой прокол кожи.
При проведении остеосинтеза с помощью стальных спиц Киршнера возможны осложнения: нагноения послеоперационной раны; при введении спицы можно выйти за пределы кости и травмировать соседние органы и ткани; возможно повреждение нервно-сосудистого пучка; при быстром вращении спицы возможен ожог кости; одна спица не всегда обеспечивает надежную фиксацию отломков в результате ротации и скольжения их по спице (поэтому некоторые врачи рекомендуют пользоваться двумя спицами, введенными под углом друг к другу или параллельно). Отмечено появление высоких показателей гальванических токов в полости рта (А.А. Тимофеев, Е.В. Горобец, 1996). Возможно сочетание костного шва и внутрикостной металлической спицы, но только из однородного металла.
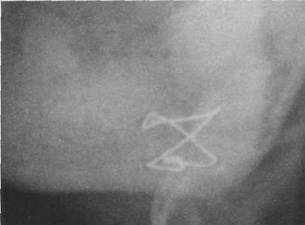
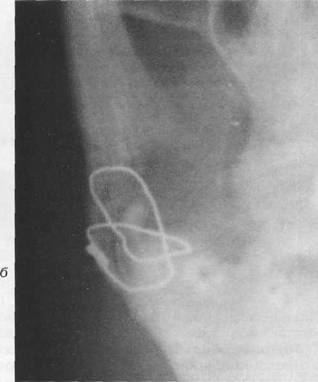
Рис. 18.4.11. Рентгенограммы больных



 Основная цель временной иммобилизации — прижатие нижней челюсти к верхней с помощью различных повязок или приспособлений. К временной (транспортной) иммобилиза ции фрагментов нижней челюсти относят:
Основная цель временной иммобилизации — прижатие нижней челюсти к верхней с помощью различных повязок или приспособлений. К временной (транспортной) иммобилиза ции фрагментов нижней челюсти относят: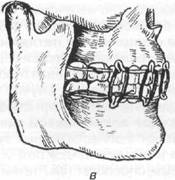




 В качестве шины можно использовать съемные протезы больного. Протезы верхней и нижней челюстей соединяют между собой при помощи лигатурной проволоки или быстротвердеющей пластмассы.
В качестве шины можно использовать съемные протезы больного. Протезы верхней и нижней челюстей соединяют между собой при помощи лигатурной проволоки или быстротвердеющей пластмассы.

 При нанесении на острый конец спицы винтовой нарезки фиксация спицы в кости существенно улучшается.
При нанесении на острый конец спицы винтовой нарезки фиксация спицы в кости существенно улучшается.