Министерства здравоохранения России»
Кафедра оториноларингологии с офтальмологией
КУРС ОФТАЛЬМОЛОГИИ
КОРОЕВ О.А., КОРОЕВ А.О.
ИНДИВИДУАЛИЗИРОВАННЫЕ ЗАДАНИЯ ДЛЯ САМОСТОЯТЕЛЬНОЙ РАБОТЫ СТУДЕНТОВ 4 КУРСА ЛЕЧЕБНОГО ФАКУЛЬТЕТА ПО ЦИКЛУ ОФТАЛЬМОЛОГИИ

Владикавказ 2020
ТЕМА 9: «ЗАБОЛЕВАНИЯ РОГОВОЙ ОБОЛОЧКИ».
Вариант 5
1. 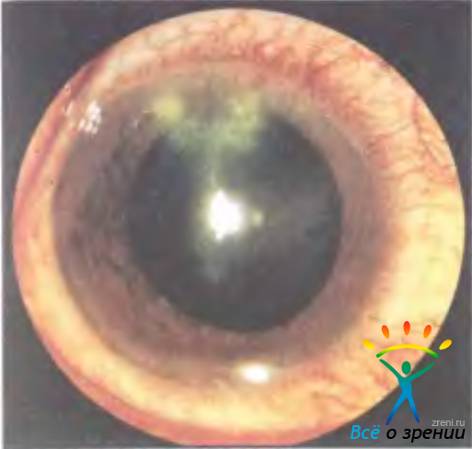 Какой вид инъекции глазного яблока, характеризующий кератит, изображен на рисунке?
Какой вид инъекции глазного яблока, характеризующий кератит, изображен на рисунке?
Смешанная инъекция
2. Назовите основные исходы заболеваний роговой оболочки и опишите возможные принципы их лечения.
Облачко (nubecula) – ограниченное помутнение серого цвета, не видимое невооруженным глазом, но улавливается при боковом освещении (рисунок 8.15).
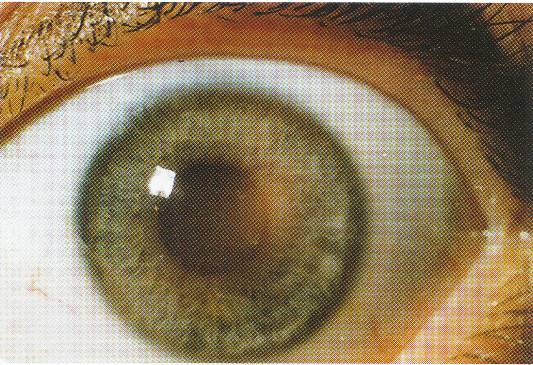
Рис. 8.15 – Облачковидное помутнение роговицы
Если облачко локализуется в центре, оно может сопровождаться незначительным снижением зрения. Располагаясь вне зоны зрачка, оно не нарушает зрения.
Пятно (macula) – стойкое ограниченное помутнение в центре или на периферии роговицы. Помутнение этого типа можно видеть, не прибегая к специальным методам исследования. Пятно роговицы (рисунок 8.16), расположенное в оптической зоне, снижает зрение в большей степени, чем облачко.
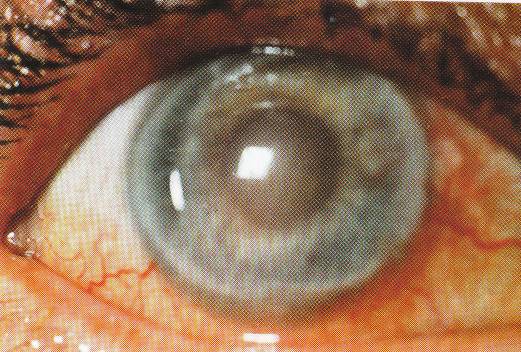
Рис. 8.16 – Помутнение роговицы в виде пятна
Бельмо (leucoma) – стойкое, часто сосудистое помутнение роговицы, светлосерого или белого цвета, занимающее часть или всю роговицу (рисунок 8.17).
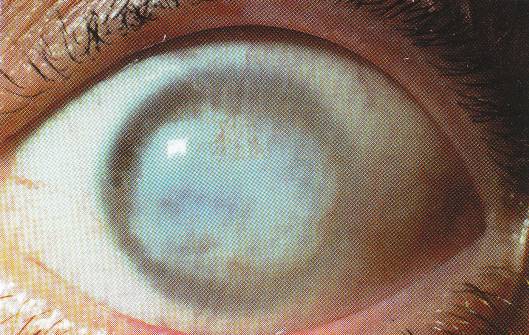
Рис. 8.17 – Тотальное бельмо
Предметное зрение страдает значительно или утрачивается полностью.
Незначительные помутнения роговицы (облачко, пятно), если они не влекут за собой выраженного снижения зрения, обычно не требуют хирургического лечения. В некоторых случаях возможно улучшение зрения путем подбора контактных линз, которые исправляют оптические дефекты роговицы, повышая тем самым остроту зрения. При бельмах зрение всегда снижается значительно, в связи с чем требуется пересадка роговицы.
Кератопластика
В настоящее время пересадку роговицы (кератопластику) производят с оптической, лечебной, мелиоративной, тектонической, косметической и рефракционной целью. Большие заслуги в разработке проблемы кератопластики принадлежат школам В.П. Филатова и Т.И. Ерошевского.
С лечебной целью кератопластику применяют при кератитах, которые не поддаются медикаментозному лечению (рисунок 8.18, рисунок 8.19).

Рис. 8.18 – Язвенный кератит с перфорацией
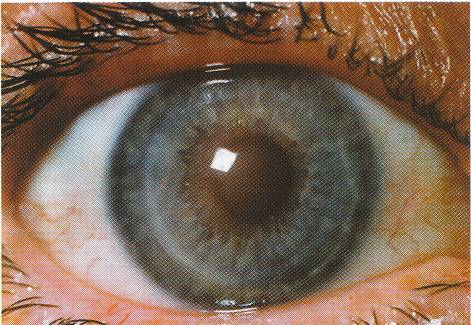
Рис. 8.19 – Тот же глаз после сквозной лечебной кератопластики
Тектоническая кератопластика показана для закрытия дефекта роговицы после ранений, удаления птеригиума, опухоли, а также при фистуле. Мелиоративную пересадку роговицы (послойную) производят обычно для улучшения трофики бельма. После этого бельмо обогащается прозрачными слоями роговицы, что позволяет на благоприятной почве произвести сквозную кератопластику с оптической целью. Косметическую кератопластику производят при бельмах на слепых глазах, чтобы создать иллюзию нормального глаза. С этой операцией удачно конкурирует косметическая цветная контактная линза (рисунок 8.20).
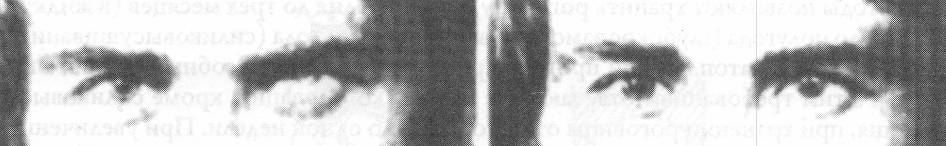
Рис. 8.20 – Бельмо левого глаза. Тот же глаз, но с косметической контактной линзой.
Для исправления рефракции глаза производят эпикератопластику, послойную или интраламеллярную пересадку роговицы (рисунок 8.21).
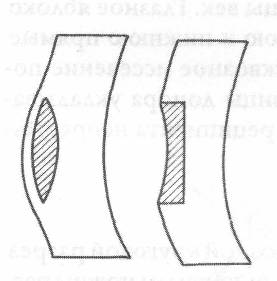
Рис. 8.21 – Типы рефракционных операций на роговице.
а – кератофакия (для усиления рефракции); б – кератомилез (для ослабления рефракции).
Наиболее распространена оптическая кератопластика, которую производят при бельмах и дистрофиях роговицы. В зависимости от глубины поражения производят сквозную или послойную кератопластику. По площади удаления помутнения роговицы кератопластику подразделяют на: частичную, диаметром 4-6 мм; субтотальную, диаметром 7-9 мм; тотальную, диаметром 10- 11мм; с каймой склеры, диаметром более 11 мм.
Для кератопластики обычно используется свежая трупная роговица, консервированная по В.П. Филатову при температуре +2-+4° С во влажной камере в течение 1-3 дней, а также роговица, консервированная длительными методами хранения, к которым относятся: консервация в жидких средах при температуре +2-+4° С: по Т.И. Ерошевскому-Н.М. Яхиной в гамма-глобулине, в среде 3.И. Мороз-С.А. Борзенка и среде с хондроитин-сульфатом; глубокое замораживание (–45 и –79° С); силиковысушивание (Пейро-Пуликен). Эти методы позволяют хранить роговицу от одного дня до трех месяцев (в жидких средах), до полугода (глубокое замораживание) и более года (силиковысушивание). Для сквозной кератопластики пригодна роговица с жизнеспособным задним эпителием. Этим требованиям отвечают все методы консервации, кроме силиковысушивания, при хранении роговицы от одного дня до одной недели. При увеличении сроков консервации задний эпителий погибает, и такая роговица пригодна только для послойной кератопластики. Силиковысушивание позволяет хранить роговицу неограниченно долго, но использоваться она может только для послойной пересадки.
Наилучший оптический эффект операции кератопластики достигается при бессосудистых сферичных несквозных бельмах, кератоконусе и дистрофиях роговицы. Хуже результаты у больных с сосудистыми, сращенными и эктазированными бельмами. Больным при наличии бельма, осложненного глаукомой, первоначально проводится антиглаукомная операция и только после нормализации внутриглазного давления выполняется кератопластика. При обнаружении за бельмом патологии в глубжележащих структурах глаза на базе сквозной кератопластики производят полную реконструкцию переднего отрезка (рисунок 8.22, рисунок 8.23): рассечение передних и задних синехий, иссечение пленки при заращении зрачка, пластику радужки с формированием зрачка, экстракцию катаракты с имплантацией интраокулярной линзы (ИОЛ), при необходимости – замену ИОЛ, переднюю витрэктомию.

Рис. 8.22 – Глаз больного, перенесшего глубокий грибковый кератит, купированный послойной лечебной кератопластикой.
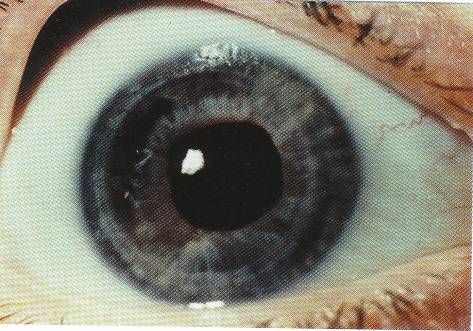
Рис. 8.23 – Тот же глаз после реконструкции переднего отрезка глаза (сквозной кератопластики, экстракции катаракты, имплантации искусственного хрусталика, иридопластики)
Сферичность
Блеск
Величина
13. Какие стадии различают в течении сифилитического паренхиматозного кератита?
Стадия инфильтрации
Стадия васкуляризации
Стадия рассасывания
14. Составьте две междисциплинарные ситуационные задачи по теме. Ситуационные задачи составляются студентами самостоятельно.
Девочка 5 лет, внезапно заболел правый глаз. В медиальном отделе глазного яблока локальная инъекция сосудов глазного яблока, несколько выступающих точечных розоватых узелков, окруженных сосудами. Зрение не нарушено. В анамнезе девочка на протяжении года контактировала с дедом, страдающим туберкулезом легких. Ваш диагноз
Туберкулезный кератит
Пациент К., 22 года, 2 дня назад был в походе и веткой сосны поранил левый глаз. Жалобы на чувство инородного тела, светобоязнь, слезотечение, снижение зрения. Об-но: ОД - здоров, OS Visus = 0,2 н/к обильное гнойное отделяемое, на роговице инфильтрат желтого цвета, влага передней камеры мутновата. Ваш диагноз, тактика.
Ползучая язва роговицы.
- промыть антисептиками;
- закапать вигамокс;
- за веко тетрациклиновую глазную мазь;
- во внутрь антибиотики и сульфаниламиды;
- лечение у офтальмолога
15. Составьте 5 тестовых задач по теме. Тестовые задания составляются студентами самостоятельно.
Васкуляризацией роговицы называют:
А – усиление кровоснабжения роговой оболочки;
Б – врастание сосудов в роговицу;
В – выраженное кровенаполнение собственных сосудов роговицы;
Г – верно все перечисленное;
Д – верного ответа нет.
Наиболее редким врожденным изменением роговицы является:
А – малая роговица;
Б – кератоконус;
В – овальная роговица;
Г – гигантская роговица;
Д – кератоглобус
Наиболее интенсивное помутнение роговицы наблюдается при:
А – бельме;
Б – пятне;
В – линии Стели;
Г – облачке;
Д – кольце Кайзера-Флейшера.
Возбудителем ползучей язвы роговицы никогда не является:
А – пневмококк Френкеля-Вексельбаума;
Б – стрептококк;
В – гонококк;
Г – стафилококк;
Д – синегнойная палочка.
Для кератопластики используют:
А – трансплантат из пластика;
Б – стеклянный трансплантат;
В – роговую оболочку свиньи;
Г – трупную роговицу;
Д – кератопротез.
Вариант 6
1. 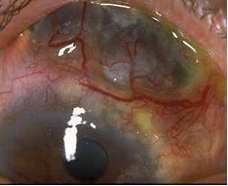 Какая патология изображена на рисунке, сопровождаемом описанием клинической картины? – На склере сначала появляется желтовато-серый некротический очаг, который в дальнейшем подвергается распаду вплоть до обнажения сосудистого тракта. Течение заболевания хроническое и длительное.
Какая патология изображена на рисунке, сопровождаемом описанием клинической картины? – На склере сначала появляется желтовато-серый некротический очаг, который в дальнейшем подвергается распаду вплоть до обнажения сосудистого тракта. Течение заболевания хроническое и длительное.
Склеромаляция
2. Зачеркните те виды патологии склеры, которые, по Вашему мнению, не встречаются.
3.
воспалительные процессы;
эктазии;
помутнения;
стафиломы;
Дегенерации;
аномалии развития;
образование отломков при переломах;
Кисты;
опухоли.
4. На фоне каких заболеваний могут возникать воспалительные процессы в склере?
Возникают на фоне системных заболеваний, аллергических проявлений, вирусных поражений, таких хронических инфекций, как туберкулез и сифилис.
5. Заполните таблицу, указав какие виды стафилом встречаются при различной их локализации?
| Локализация стафиломы
| Наименование
|
| Область лимба
| Интракалярные
|
| Над цилиарным телом
| Цилиарные
|
| В области экватора
| Экваториальные
|
6. 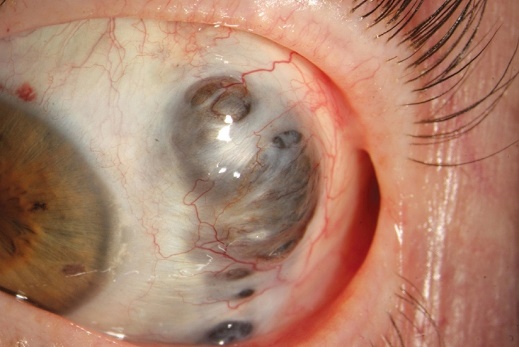 Опишите исход склерита.
Опишите исход склерита.
Лечение почти безуспешное. При появлении фистулы или распада склеры показана склеропластика
6. Составьте две междисциплинарные ситуационные задачи по теме. Ситуационные задачи составляются студентами самостоятельно.
Пациентка Д., 32 года, страдает ревматоидным артритом. Весной и осенью ее периодически тревожат жалобы - гиперемия конъюнктивы, небольшая ограниченная, у наружного угла глаза, отек, гиперемия с фиолетовым оттенком. Об-но out - у наружного угла гл. яблока инфильтраты фиолетового цвета, при пальпации резкая боль. Ваш диагноз
Склерит.
Больной Э., 10-ти лет, жалуется на покраснение правого глаза. Около недели без эффекта лечится от конъюнктивита. В настоящее время объективно. Острота зрения обоих глаз = 1,0. Легкий отек век правого глаза. При боковом освещении определяется покраснение и утолщение конъюнктивы, смешанная инъекция глазного яблока. Покраснение носит локальный характер. Очаг воспаления размером 1,5х2,0 см ярко красный, с фиолетовым оттенком, как бы приподнят над поверхностью склеры. Пальпация его болезненная. Остальные отделы глаза не изменены. Диагноз? Обследование? Лечение?
Диагноз – склерит правого глаза. Воспалительные заболевания склеры нередко возникают на фоне системных заболеваний, аллергических проявлений, вирусных поражений, таких хронических инфекций, как туберкулез и сифилис.Лечениезависит от этиологии процесса. Необходимо учитывать роль иммунных факторов. Рекомендуется назначать антибиотики, салицилаты, кортикостероиды, антигистаминные средства, тепловые процедуры, магнитотерапию, магнитофорез с противовоспалительной смесью, облучение гелий-неоновым лазером.
7. Составьте 3 тестовые задачи по теме. Тестовые задания составляются студентами самостоятельно.
Свойствами склеры являются все, кроме:
А – плотности;
Б – обильной васкуляризации;
В – отсутствия прозрачности;
Г – белого цвета;
Д – верно все перечисленное.
Следствием рецидивирующих склеритов является:
А – катаракта;
Б – косоглазие;
В – стафилома;
Г – косоглазие;
Д – оптический неврит.
Наличие темных пятен в поверхностных слоях переднего отдела склеры называется:
А – синдром «голубых склер;
Б – меланома;
В – липодермоид;
Г – меланоз;
Д – гетерохромия.
Ограниченная припухлость между лимбом и экватором, сопровождающаяся болезненностью и гиперемией конъюнктивы и эписклеры называется:
А – эписклеритом;
Б – тенонитом;
В – склеритом;
Г – конъюнктивитом;
Д – стафиломой.
Снижение зрения при наличии стафиломы склеры происходит вследствие:
А – ослабления действия глазодвигательных мышц;
Б – изменений сетчатки глаза;
В – сращения зрачка;
Г – повышения офтальмотонуса;
Д – астигматизма из-за деформации роговицы.
Вариант 7
1. Какое осложнение увеита изображено на рисунке? В чем Вы видите основные причины его возникновения?,
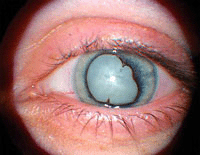
Осложненная катаракта
Главными патогенетическими факторами, способствующими развитию осложненной катаракты при увеитах, являются: нарушение питания хрусталика, действие токсинов, изменения в эпителии хрусталика.
2. Какое изменение внутриглазного давления происходит чаще при иридоциклитах? Вторичная глаукома
3. Длительно существующая гипотония глаза может привести к следующим его изменениям:
Наиболее часто при нарушении внутриглазной гидродинамики и низком офтальмотонусе развиваются массивные кровоизлияния. Важно отметить, что при острой гипотонии глаза падает давление и в передней камере. Это приводит к дислокации стекловидного тела и разрывам гиалоидно-ангиоретинальных спаек с последующим повреждением ретинальных сосудов. Прослеживается развитие таких тяжелых последствий, как экспульсивная геморрагия и отслойка сосудистой оболочки. Интраоперационная офтальмогипотония может стать причиной выпадения стекловидного тела или развития кистовидного макулярного отека. Однако наиболее грозным осложнением гипотонии принято считать атрофию глазного яблока.
4. Напишите, чем объясняется высокая частота возникновения воспалительных заболеваний сосудистой оболочки?
Вариант 8
1. Какими заболеваниями глаза может осложняться болезнь Гиппеля-Ландау?
Ретинальная экссудация в 10% случаев приводит к экссудативной отслойке сетчатки, при тракционной форме в результате глиальной пролиферации сетчатки в 16% случаев развивается тракционная отслойка сетчатки. В 9% случаев болезни Гиппеля наблюдается преретинальный фиброз в макулярной области. Нередко болезнь осложняется гемофтальмом, вторичной неоваскулярной глаукомой и субатрофией глазного яблока [
2. Опишите, в чем заключается патогенез возникновения застойного диска зрительного нерва?
Ретенционная теория развития застойного диска (Бэр 1912). Зрительный нерв имеет оболочки, которые являются продолжением оболочек головного мозга. Спинномозговая жидкость в межоболочечных пространствах зрительного нерва двигается по направлению к III желудочку. В случае нарушения оттока жидкости из зрительного нерва через III желудочек (вследствие повышения внутричерепного давления или по другим причинам) возникает давление на решетчатую пластинку зрительного нерва (складка твердой мозговой оболочки перемещается и прижимает зрительный нерв к подлежащим костям; он сдавливается по окружности), смещение которой приводит к нарушению аксоплазматического тока в нервных волокнах, венозному стазу и развитию отека диска зрительного нерва, который хорошо виден через оптические среды глаза.
Застойный диск вызывается задержкой тканевой жидкости, в норме свободно оттекающей в полость черепа.
Выраженность застойных дисков зрительных нервов отражает степень повышения внутричерепного давления, но не зависит от величины объемного образования в полости черепа. Скорость развития застойного диска в большей степени обусловлена локализацией новообразования по отношению к ликворной системе головного мозга и венозным коллекторам, в частности к синусам головного мозга: чем ближе опухоль располагается к путям ликворооттока и синусам, тем быстрее развивается застойный диск зрительного нерва.
3. 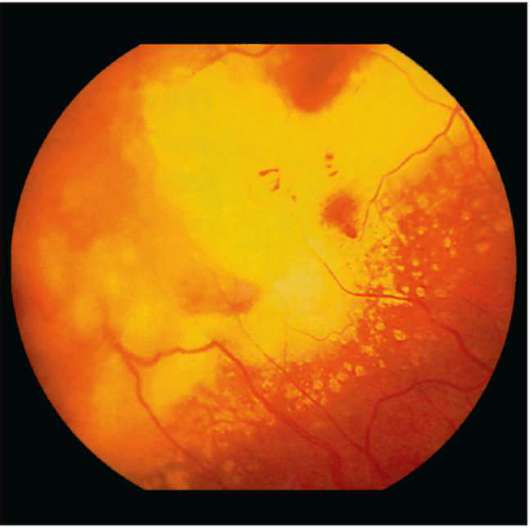 Заболевание проявляется в виде рецидивирующих кровоизлияний в стекловидное тело. Возникает в молодом возрасте, чаще на одном глазу, начинается внезапно с резкого снижения остроты зрения. При офтальмоскопии обнаруживаются различные формы проявлений. В ранних стадиях заболевания возникают извитость и расширение вен, неравномерность их калибра. Местами вены прерываются мелкими или более крупными ретинальными кровоизлияниями и плазморрагиями. Постоянной находкой являются микроаневризмы сосудов. Напишите его название.
Заболевание проявляется в виде рецидивирующих кровоизлияний в стекловидное тело. Возникает в молодом возрасте, чаще на одном глазу, начинается внезапно с резкого снижения остроты зрения. При офтальмоскопии обнаруживаются различные формы проявлений. В ранних стадиях заболевания возникают извитость и расширение вен, неравномерность их калибра. Местами вены прерываются мелкими или более крупными ретинальными кровоизлияниями и плазморрагиями. Постоянной находкой являются микроаневризмы сосудов. Напишите его название.
Ответ: Перифлебит Илза
4. Опишите особенности возникновения наследственной, или леберовской, атрофии зрительного нерва, связанной с полом.
Генетические. Болезнь, обусловленная специфической мутацией генов митохондрий, передается женщинами своему потомству. Мужчины и женщины наследуют патологию от матери. Почему так происходит? Огромное количество ДНК находится в ядре клеток и лишь небольшая его часть — в митохондриях. Гены ядра наследуются и от матери, и от отца, а вот гены митохондрии — только от матери. Мужчина, унаследовавший мутацию, не передаст ее своим потомкам.
У значительной части людей, которые являются носителем мутированного гена, болезнь не станет явной. Более 85% женщин и 50% мужчин, которые являются носителем гена синдрома LHON, болезнь не затронет. Причины, влияющие на прогрессирование заболевания, не ясны, но достоверно известно, что спровоцировать болезнь может неблагоприятная экологическая обстановка, стрессы, инфекции, токсическое воздействие табака и алкоголя.
5. Клиническая картина какого заболевания изображена на рисунке?
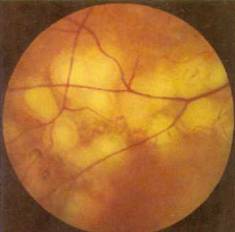
Ретинит
6. Каковы изменения в сосудах сетчатки при перифлебите Илза?
В ранних стадиях заболевания возникают извитость и расширение вен, неравномерность их калибра. Местами вены прерываются мелкими или более крупными ретинальными кровоизлияниями и плазморрагиями
7.  Какая патология сетчатки изображена на рисунке? Какое лечение требуется при данной патологии?
Какая патология сетчатки изображена на рисунке? Какое лечение требуется при данной патологии?
Вариант 9
1. 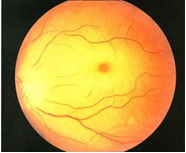 Назовите заболевание, для которого характерен вид глазного дна, изображенный на рисунке.
Назовите заболевание, для которого характерен вид глазного дна, изображенный на рисунке.
Ответ: Эмболия центральной артерии сетчатки
2. К какой патологии глаз могут приводить заболевания полости носа?
Конъюнктивиты,хронические дакриоциститы,экзофтальм,невриты,атрофия зрительного нерва.
3. Для опухоли мозга типичны: застойные диски,гемианопсии,параличи глазодвигательных мышщ,зрительные расстройства коркового происхождения.
4. Какой стадии диабетической ретинопатии характерны описанные ниже изменения? «Вены расширены; небольшое количество микроаневризм; единичные интраретинальные микрогеморрагии; небольшое количество интраретинальных липидных фокусов; на ФАГ не перфузируемые кровью зоны сетчатки».
Ответ: 1 стадия диабетической ретинопатии
5. 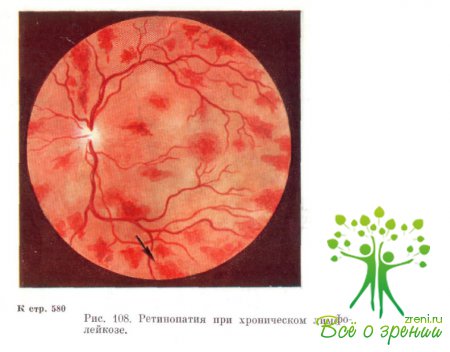 Для какого соматического заболевания характерны изменения глазного дна, изображенные на рисунке?
Для какого соматического заболевания характерны изменения глазного дна, изображенные на рисунке?
Ответ: Ретинопатия при хроническом лимфолейкозе
6. Опишите симптомы, встречающиеся при тиреотоксикозе:
симптом Дальримпля – широкое раскрытие глазной шели
симптом Грефе – Ретракция верхнего века- при взгляде вниз между верхним веком и радужкой появляется участок склеры.
симптом Штельвага – Редкое мигание
симптом Крауса – усиленный блеск глаз
симптом Мебиуса – слабость конвергенции глазных яблок
симптом Кохера – отставание верхнего века от радужки привзгляде вверх
7. Опишите наиболее часто встречающуюся глазную симптоматику, встречающуюся при эпидемическом паротите.
дакриоадениты, при которых появляется гиперемия и отек верхнего века, глазная щель приобретает Sобразную форму. верхненаружного края орбиты в области слезной железы возникает плотная болезненная припухлость, в наружной половине глазного яблока отмечается хемоз конъюнктивы. Реже встречаются параличи и лагофтальм, редки склериты и эписклериты, кератит, иридоциклит и ретробульбарные невриты.
8. 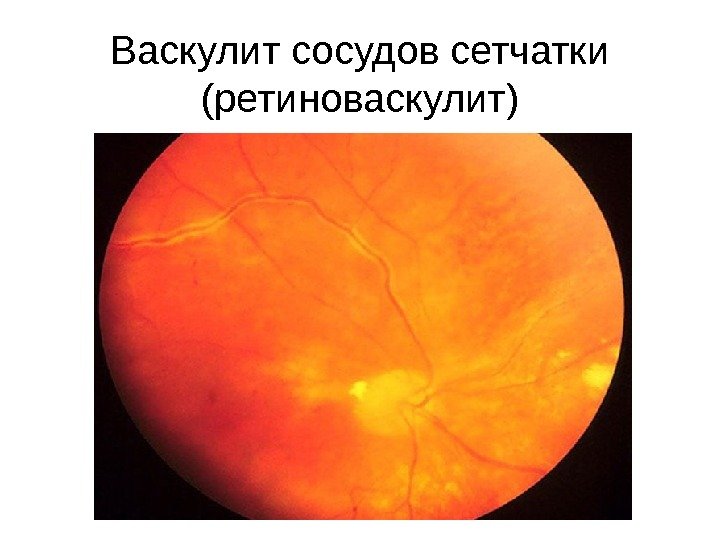 При каком соматическом заболевании могут встречаться изменения сосудов подобные изображенным на рисунке?
При каком соматическом заболевании могут встречаться изменения сосудов подобные изображенным на рисунке?
Ответ: Гипертоническая болезнь
9. 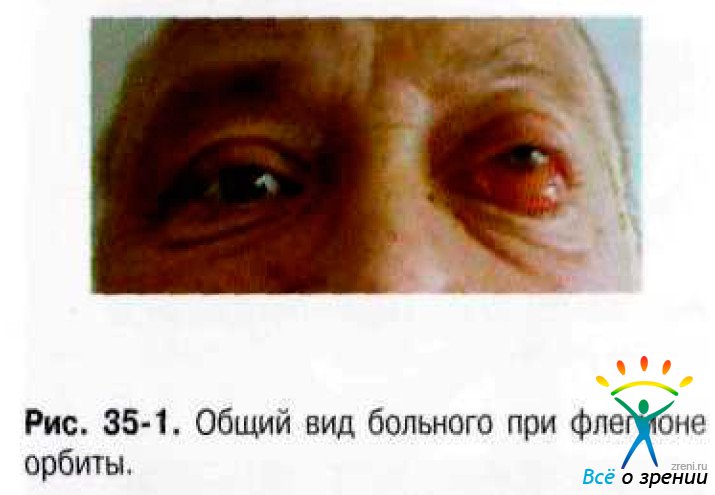 Какие заболевания чаще всего могут быть причиной возникновения флегмоны глазницы?
Какие заболевания чаще всего могут быть причиной возникновения флегмоны глазницы?
Гнойные отиты,фурункулы на лице,ангина,грипп,корь, скарлатина
10.  Напишите название заболевания, изображенного на рисунке, которое встречается при бронхолегочной патологии.
Напишите название заболевания, изображенного на рисунке, которое встречается при бронхолегочной патологии.
Деформация зрачка(иридоциклит)
11. 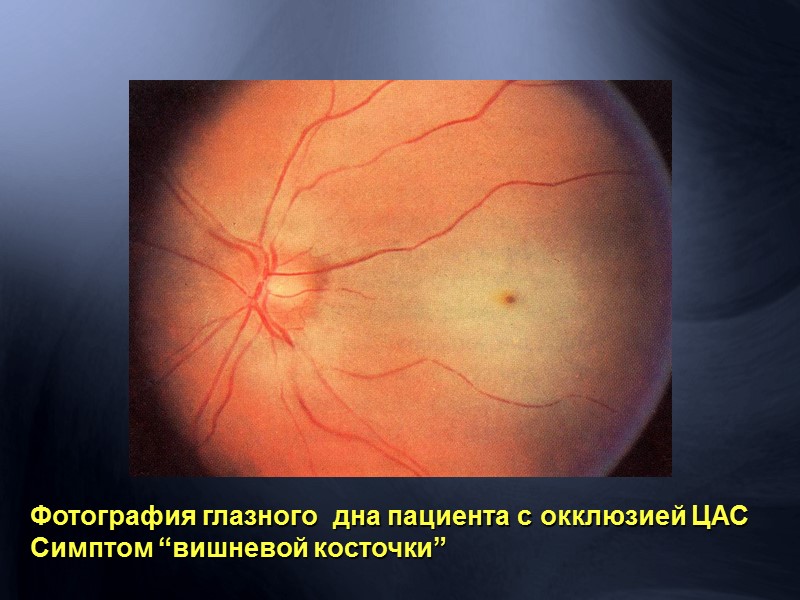 Какое название носит симптом, изображенный на рисунке и при какой патологии он чаще всего встречается?
Какое название носит симптом, изображенный на рисунке и при какой патологии он чаще всего встречается?
Ответ: окклюзия центральной артерии сетчатки, симптом «вишневой косточки»
12. Назовите абсолютные показания для прерывания беременности.
Злокачественные новообразования органа зрения (придаточного аппарата, глаза, орбиты)
1.инфекционные и паразитарные болезни (туберкулез различной локализации, ВГ, сифилис, ВИЧ, краснуха и контакт с этой инфекцией в первые 3 мес беременности);
2. злокачественные новообразования всех локализаций-
3. Болезни эндокринной системы (тяж и среднетяж. дифф. токс. зоб, врожденный и приобретенный гипотиреоз, осложн-й СД, гипер- и гипопаратиреоз, несахарный диабет, активная форма синдрома Иценко-Кушинга, феохромоцитома);
4. заболевания кроветворной системы (гипо- и апластическая анемия, талассемия, острый и хронический лейкоз, лимфогранулематоз, тромбоцитопения, геморрагический капилляротоксикоз);
5. психические расстройства (алкогольные, лекарственные, шизофренические и аффективные психозы, невротические расстройства, хронический алкоголизм, токсикомания, умственная отсталость, прием психотропных средств во время беременности);
6. болезни нервной системы и органов чувств (воспалительные болезни, наследственные и дегенеративные болезни ЦНС, рассеянный склероз, эпилепсия, миастения, сосудистые заболевания головного мозга, опухоли мозга, отслойка сетчатки, глаухома,
14. Составьте три междисциплинарные ситуационные задачи по теме. Ситуационные задачи составляются студентами самостоятельно.
Больная, 36 лет, страдает сахарным диабетом в течение 18 лет. Все это время получает инсулин. Больная нарушает диету, режим питания. В анамнезе трижды кетоацидоз, частые гипогликемии. С 23 – летнего возраста отмечает появление отеков на лице и ногах, одышку при физической нагрузке. Последние 2 года артериальное давление 180/100 – 190/110 мм рт.ст. Месяц назад появилось ощущение плавающего предмета в правом глазу, ухудшилось зрение. Участились гипогликемии, снизилась потребность в инсулине.
1.Сформулируйте диагноз.
2. План обследования.
3.План лечения.
2 Задача Больная В., 30 лет, работает учителем. Обратилась к терапевту с жалобами на общую слабость, жажду, повышенный аппетит, похудание на 10 кг за 2 месяца, сердцебиение, раздражительность, дрожание всего тела, слезотечение. Болеет более 2 месяцев. Месяц назад перенесла фолликулярную ангину.
Объективно: общее состояние удовлетворительное. Температура тела 37,2 С. Больная суетлива, мелкий тремор пальцев вытянутых рук, блеск глаз, редкое мигание. При опускании взора вниз видна полоска склеры между верхним веком и радужной оболочкой. Отмечается лабильность настроения. Кожа кистей рук повышенной влажности, теплая. Пальпируется слегка увеличенная щитовидная железа, мягкая, безболезненная. Границы сердца в пределах нормы, тоны сердца усилены, тахикардия до 126 в минуту. АД - 160\50 мм рт. ст. В легких везикулярное дыхание. Живот мягкий, безболезненный. Печень, желчный пузырь, селезенка не увеличены. Стул жидкий, до 5 раз в сутки. Мочеиспускание 4-5 раз в сутки, безболезненное. Месячные отсутствуют в течение последних 2 месяцев.
1. Установить предварительный диагноз.
Задача 3. Больна 1,5 года. Сразу же обратилась к врачу, был назначен мерказолил по 1таб 3 раза в день. Принимала его 1,5 месяца, почувствовала себя лучше и прекратила лечение. Через месяц все симптомы вернулись. К врачу не обращалась, иногда самостоятельно принимала мерказолил.
Объективно: больная пониженного питания, кожа влажная, горячая. Больная суетлива, разговорчива, плаксива. Тремор рук, положительный симптом телеграфного столба. Щитовидная железа диффузная увеличена до III ст. экзофтальм, положительные глазные симптомы. Тоны сердца громкие, ритмичные, пульс 120 уд\мин. АД 130\60 мм.рт.ст. дыхание везикулярное, печень не увеличена, отеков нет.
1.Сформулируйте диагноз.
15. Составьте 5 тестовых задач по теме. Тестовые задания составляются студентами самостоятельно.
Вариант 10
1. Назовите сроки проведения хирургического лечения у детей при наличии тотальной катаракты.
Само название этой стадии свидетельствует об усилении процессов оводнения хрусталика. Помутнение захватывает почти всю кору хрусталика, в связи с чем больной жалуется на резкое снижение зрения. Самые поверхностные слои коры хрусталика еще сохраняют прозрачность, поэтому можно видеть полулунную тень, падающую от радужки на мутные соли хрусталика
Набухание хрусталика сопровождается его увеличением, что приводит к уменьшению глубины передней камеры глаза. Передняя поверхность хрусталика приобретает серовато-белый цвет с перламутровым оттенком. Вход в бухту угла передней камеры суживается. При бурном набухании хрусталика угол передней камеры блокируется, что иногда угрожает возникновением глазной гипертензии, острого приступа факоморфической глаукомы
9. Каковы особенности развития рентгеновских и им подобных катаракт? 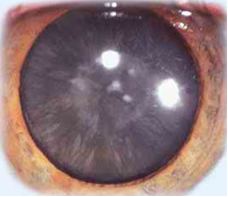
Рентгеновские и подобные им катаракты начинают развиваться у заднего полюса и имеют форму диска или кольца, расположенного между задней сумкой и зоной отщепления.
10. Какими явлениями характеризуется начальная бурая катаракта?
Начинающаяся бурая катаракта характеризуется появлением и увеличением степени близорукости, которая иногда достигает 12,0-14,0 дптр. При исследовании рефракции с расширенным зрачком обнаруживается, что центр хрусталика преломляет значительно сильнее, чем периферия, поэтому начальную ядерную катаракту отдельные авторы называют катарактой с двойным фокусом.
При боковом освещении хрусталик имеет светло-зеленый оттенок. В проходящем свете сохраняется розовый рефлекс, на фоне которого видны тонкозернистые помутнения. При повороте офтальмоскопа улавливается кольцевидная тень. Зеленоватый или слегка буроватый оттенок четко контурирующегося ядра особенно хорошо виден на оптическом срезе при биомикроскопии.
11. Назовите наиболее информативные способы исследования при гемофтальме.
Наиболее информативным способом выявления гемофтальма является биомикроскопия стекловидного тела и ультрозвуковая эхография.
12. 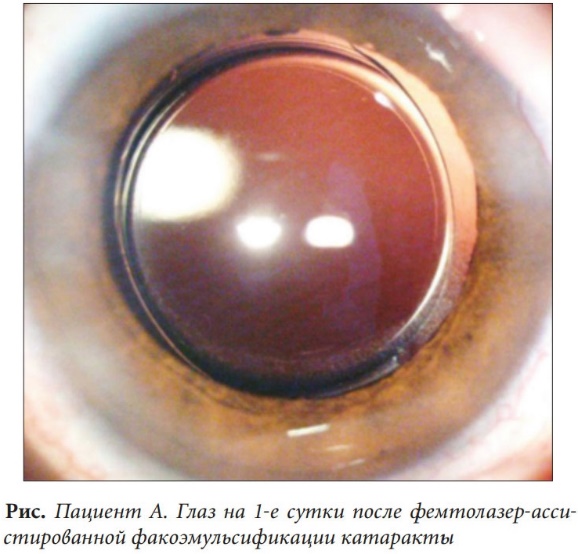 На каких структурах глаза фиксируются заднекамерные интраокулярные линзы?
На каких структурах глаза фиксируются заднекамерные интраокулярные линзы?
Вариант 1
1. Дайте определение понятия «внутриглазное давление».
Внутриглазное давление (ВГД) – это давление, которое оказывает жидкое содержимое глазного яблока на его упругую наружную оболочку.
2. Напишите основные патогенетические звенья глаукомного процесса.
К основным патогенетическим звеньям развития многообразных клинических форм глаукомного процесса относятся: нарушения оттока водянистой влаги из глаза; повышение ВГД выше толерантного для зрительного нерва уровня; прогибание кзади решетчатой пластинки склеры, ишемия и гипоксия головки зрительного нерва из-за ущемления его волокон и сосудов; глаукомная оптическая нейропатия с атрофией зрительного нерва и его экскавацией (рисунок 15.4); дегенерация (апоптоз) ганглиозных клеток сетчатки.
3. Каковы причины возникновения врожденной глаукомы?
Врожденная глаукома генетически детерминирована или вызвана заболеваниями и травмами плода в период эмбрионального развития или в процессе родов. Этот тип глаукомы проявляется в первые недели, месяцы, но иногда и через несколько лет после рождения.
4. Дайте характеристику патологических изменений при третьей стадии первичной глаукомы.
Далекозашедшая (III) стадия – периферическое поле зрения концентрически сужено (с носовой стороны меньше 15° от точки фиксации), при офтальмоскопии видна краевая субтотальная экскавация ДЗН.
5. Прогиб и деформация решетчатой пластинки склеры вызывают:
Спонтанное обратное развитие приступа, наблюдаемое в некоторых случаях, связано с подавлением секреции ВВ и ослаблением зрачкового блока вследствие атрофии радужки в зрачковой зоне и деформации зрачка. Увеличивающееся количество гониосинехий и повреждение ТА при повторных приступах приводит к развитию хронической ЗУГ с постоянно повышенным ВГД.
Подострый приступ протекает в более легкой форме, если УПК закрывается не на всем протяжении или недостаточно плотно. Больные жалуются на затуманивание зрения и появление радужных кругов. Болевой синдром выражен слабо. При осмотре отмечается расширение эписклеральных сосудов, легкий отек роговицы и умеренное расширение зрачка. После подострого приступа не происходит деформации зрачка, сегментарной атрофии радужки, образования задних синехий и гониосинехий.
9. В каких формах проявляется сосудистая глаукома?
В передней камере
14. Составьте три междисциплинарные ситуационные задачи по теме. Ситуационные задачи составляются студентами самостоятельно.
· У больной С., 40 лет, отмечается слезотечение слева и светобоязнь. Объективно. Глазное яблоко инъецировано по перикорнеальному типу. Роговица увеличена в размерах, отечная. Лимб расширен. Передняя камера глубокая. Радужка и зрачок просматриваются с трудом. Последний чуть расширен. В проходящем свете тусклый красный рефлекс. Глазного дна рассмотреть не удается. Правый глаз здоров. Дополнительные диагностические мероприятия? Возможный диагноз? Лечение?
Диагноз: первичная закрытоугольная развитая глаукома правого глаза с высоким внутриглазным давлением, первичная закрытоугольная начальная глаукома левого глаза с высоким внутриглазным давлением, гиперметропия слабой степени обоих глаз. Осуществляют подбор гипотензивных препаратов. При отсутствии нормализации уровня внутриглазного давления – оперативное лечение.
· Больной Г., 57-ми лет, обратился к врачу с жалобами на ухудшение зрения и ориентировки в пространстве. Вышеуказанные жалобы появились около полугода назад, но не вызывали особого беспокойства. Отмечал периодическое проходящее затуманивание зрения. В настоящее время патологические явления прогрессируют. Объективно. Острота зрения обоих глаз = 0,4 sph – 3,5 D = 1,0. Глаза спокойные. Роговицы прозрачные. Передние камеры средней глубины. Радужки субатрофичные. Зрачки слабо расширены. Реакция на свет замедлена. В проходящем свете красный рефлекс. На глазном дне отмечается экскавация дисков зрительных нервов, их побледнение. При периметрии определяется трубчатое поле зрения. TOU = 38 мм рт.ст. Диагноз? Дополнительные исследования? Лечение?
Диагноз: первичная открытоугольная далекозашедшая глаукома обоих глаз с высоким внутриглазным давлением, миопия слабой степени обоих глаз. Осуществляют подбор гипотензивных препаратов. При отсутствии нормализации уровня внутриглазного давления – оперативное лечение.
15. Составьте 5 тестовых задач по теме. Тестовые задания составляются студентами самостоятельно.
1. Блок угла передней камеры может быть вызван:
А – нерассосавшейся мезодермальной тканью;
Б – конем радужной оболочки;
В – новообразованными сосудами;
Г – кровью;
Д – всем перечисленным.
2. Больные глаукомой, находящиеся на диспансерном учете, должны проверяться не реже, чем 1 раз в:
А – 2 месяца;
Б – 3 месяца;
В – 6 месяцев;
Г – 10 месяцев;
Д – 1 год.
3. В терапии открытоугольной глаукомы в настоящее время отдают предпочтение:
А – миотикам;
Б – латанопросту;
В – бета-блокаторам;
Г – ингибиторам карбоангидразы;
Д – ганглиоблокаторам.
4. В течении первичной глаукомы различают:
А – одну стадию;
Б – две стадии;
В – три стадии;
Г – четыре стадии;
Д – пять стадий.
5. Ведущими




 Какой вид инъекции глазного яблока, характеризующий кератит, изображен на рисунке?
Какой вид инъекции глазного яблока, характеризующий кератит, изображен на рисунке?








 Какая патология изображена на рисунке, сопровождаемом описанием клинической картины? – На склере сначала появляется желтовато-серый некротический очаг, который в дальнейшем подвергается распаду вплоть до обнажения сосудистого тракта. Течение заболевания хроническое и длительное.
Какая патология изображена на рисунке, сопровождаемом описанием клинической картины? – На склере сначала появляется желтовато-серый некротический очаг, который в дальнейшем подвергается распаду вплоть до обнажения сосудистого тракта. Течение заболевания хроническое и длительное. Опишите исход склерита.
Опишите исход склерита.
 Заболевание проявляется в виде рецидивирующих кровоизлияний в стекловидное тело. Возникает в молодом возрасте, чаще на одном глазу, начинается внезапно с резкого снижения остроты зрения. При офтальмоскопии обнаруживаются различные формы проявлений. В ранних стадиях заболевания возникают извитость и расширение вен, неравномерность их калибра. Местами вены прерываются мелкими или более крупными ретинальными кровоизлияниями и плазморрагиями. Постоянной находкой являются микроаневризмы сосудов. Напишите его название.
Заболевание проявляется в виде рецидивирующих кровоизлияний в стекловидное тело. Возникает в молодом возрасте, чаще на одном глазу, начинается внезапно с резкого снижения остроты зрения. При офтальмоскопии обнаруживаются различные формы проявлений. В ранних стадиях заболевания возникают извитость и расширение вен, неравномерность их калибра. Местами вены прерываются мелкими или более крупными ретинальными кровоизлияниями и плазморрагиями. Постоянной находкой являются микроаневризмы сосудов. Напишите его название.
 Какая патология сетчатки изображена на рисунке? Какое лечение требуется при данной патологии?
Какая патология сетчатки изображена на рисунке? Какое лечение требуется при данной патологии? Назовите заболевание, для которого характерен вид глазного дна, изображенный на рисунке.
Назовите заболевание, для которого характерен вид глазного дна, изображенный на рисунке. Для какого соматического заболевания характерны изменения глазного дна, изображенные на рисунке?
Для какого соматического заболевания характерны изменения глазного дна, изображенные на рисунке? При каком соматическом заболевании могут встречаться изменения сосудов подобные изображенным на рисунке?
При каком соматическом заболевании могут встречаться изменения сосудов подобные изображенным на рисунке? Какие заболевания чаще всего могут быть причиной возникновения флегмоны глазницы?
Какие заболевания чаще всего могут быть причиной возникновения флегмоны глазницы? Напишите название заболевания, изображенного на рисунке, которое встречается при бронхолегочной патологии.
Напишите название заболевания, изображенного на рисунке, которое встречается при бронхолегочной патологии. Какое название носит симптом, изображенный на рисунке и при какой патологии он чаще всего встречается?
Какое название носит симптом, изображенный на рисунке и при какой патологии он чаще всего встречается?
 На каких структурах глаза фиксируются заднекамерные интраокулярные линзы?
На каких структурах глаза фиксируются заднекамерные интраокулярные линзы?


