РОЛЬ ФЕЛЬДШЕРА В ДИАГНОСТИКЕ И ОКАЗАНИИ МЕДИЦИНСКОЙ НЕОТЛОЖНОЙ ПОМОЩИ ПРИ ОСТРЫХ НАРУШЕНИЯХ МОЗГОВОГО КРОВООБРАЩЕНИЯ
Выпускная квалификационная работа выполнена в форме дипломной работы
студентом группы ЛД – 41
Дмитрием Сергеевичем Копьевым
Программа подготовки специалистов среднего звена
31.02.01 Лечебное дело
Форма обучения очная
Руководитель: преподаватель Н.В Сергеева
Рецензент:
Работа защищена
«_____»__________2020г.
с оценкой _______
Председатель комиссии_________
Валуйки 2020
Содержание
Введение………………………………………………………………………......
Глава 1. Теоретические аспекты острых нарушений мозгового кровообращения
1.1. Понятия об острых нарушениях мозгового кровообращения, классификация, патогенез, клиническая картина заболевания ………
1.2. Роль фельдшера в диагностике острых нарушений мозгового кровообращения и оказании неотложной помощи…………………….
Цель исследования:
1) Изучить основные литературные источники по данной патологии;
2) определить наиболее эффективные методы и средства диагностики и неотложной помощи при ОНМК;
3) исследовать статистические отчёты ССМП ОГБУЗ «Валуйской ЦРБ».
Объект исследования: пациенты с острым нарушением мозгового кровообращения.
Предмет исследования: диагностика и оказание неотложной помощи фельдшером при остром нарушении мозгового кровообращения.
Гипотеза: показатели заболеваемости острым нарушением мозгового кровообращения будут снижены, если будет повышена медицинская грамотность населения и оказаны своевременные мероприятия по неотложной помощи.
Задачи исследования:
1) изучить научную литературу по теме исследования;
2) провести анализ нескольких случаев обращения пациентов за неотложной помощью при ОНМК по сигнальным листам ССМП;
3) изучить современные стандарты оказания неотложной помощи на догоспитальном этапе при остром нарушении мозгового кровообращения;
4) составить памятку по самодиагностике острого нарушения мозгового кровообращения для пациентов.
Теоретическая значимость: изучены причины, факторы риска, проведён анализ заболеваемости, а так же освоены принципы оказания неотложной помощи при ОНМК.
Практическая значимость: данные проведенного исследования могут быть использованы для углубленного изучения студентами медицинских колледжей данной проблемы, а также для организации работы по оказанию неотложной помощи при ОНМК в деятельности фельдшерской службы лечебного учреждения.
Методы исследования:
1. метод теоретического анализа;
2. метод обобщения и систематизации;
3. метод статистического анализа;
4. метод изучения персональной документации.
Структура работы: данная работа состоит из введения, двух глав, заключения, списка литературы и приложения.
Глава 1. Теоретические аспекты острых нарушений мозгового кровообращения
Понятия об острых нарушениях мозгового кровообращения, классификация, патогенез, клиническая картина заболевания
Инсульт (insultus - приступ) - это острое нарушение мозгового кровообращения, вызывающее развитие стойкой (сохраняющейся более 24 ч) очаговой неврологической симптоматики. Во время инсульта происходят сложные метаболические и гемодинамические нарушения, следствием которых являются локальные морфологические изменения в ткани мозга. Существуют два основных вида инсульта – геморрагический и ишемический.
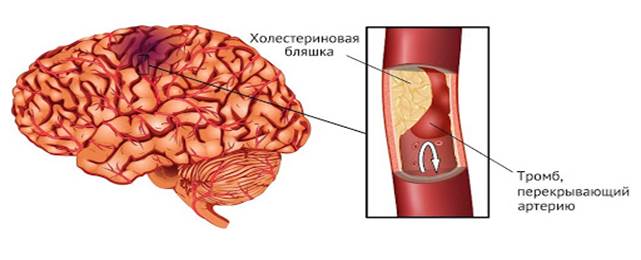
Ишемический инсульт - клинический синдром, развивающийся вследствие критического снижения кровоснабжения участка мозга в определенном артериальном бассейне, что приводит к ишемии с формированием очага острого некроза мозговой ткани - инфаркта головного мозга. В 90 - 95% случаев инфаркт мозга вызван атеросклерозом артерий головного мозга и шеи, поражением мозговых артерий при гипертонической болезни и сахарном диабете или кардиогенной эмболией [7].
Рисунок 1
Ишемический инсульт
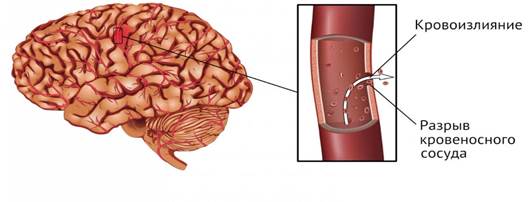
Геморрагический инсульт - кровоизлияние в вещество мозга (паренхиматозное) и под оболочки мозга (субарахноидальное, субдуральное, эпидуральное).
Рисунок 2
Геморрагический инсульт
Чаще наблюдаются субарахноидально-паренхиматозные или паренхиматозно-субарахноидальные кровоизлияния, а также паренхиматозно-вентрикулярные. В редких случаях возможны изолированные внутрижелудочковые (вентрикулярные) кровоизлияния. Паренхиматозные кровоизлияния чаще происходят в глубинные отделы больших полушарий головного мозга (около 90%), реже в ствол мозга (около 5%) и в мозжечок (5%).
На сегодня отсутствуют данные государственной статистики и заболеваемости и смертности от инсульта в России. Частота инсультов в мире колеблется от 1 до 4, а в крупных городах России 3,3 – 3,5 случаев на 1000 населения в год. В последние годы в России регистрировалось более 400 000 инсультов в год. ОНМК приблизительно в 70-85% случаев представляют собой ишемические поражения, а в 15-30% внутричерепные кровоизлияния, при этом на внутримозговые (нетравматические) кровоизлияния приходится 15 – 25%, а на спонтанное субарахноидальное кровоизлияние (САК) 5 – 8 % от всех инсультов. Летальность в остром периоде заболевания до 35%. В экономически развитых странах смертность от инсульта занимает 2 – 3 место в структуре общей смертности.
К острым нарушениям мозгового кровообращения также относятся преходящие нарушения мозгового кровообращения, которые характеризуются внезапным возникновением очаговых неврологических симптомов, которые развиваются у больного с сердечно-сосудистым заболеванием (артериальная гипертензия, атеросклероз, фибрилляция предсердий, васкулит и др.), продолжаются несколько минут, реже часов, но не более 24 часов и заканчиваются полным восстановлением нарушенных функций. Сюда входят транзиторные ишемические атаки и острые гипертензивные энцефалопатии.
Транзиторная ишемическая атака характеризуется внезапным возникновением и полным регрессом очаговой симптоматики в течение 24 часов от начала ее развития.
Острая гипертензивная энцефалопатия характеризуется возникновением общемозговых симптомов в результате развития вазогенного отека головного мозга на фоне срыва регуляции мозгового кровообращения при значительном повышении артериального давления [25].
Инфаркт мозга может быть асимптомным («скрытый» инфаркт) и не сопровождаться клиникой ишемического инсульта, т.е. необходимо различать инфаркт мозга – патоморфологический субстрат от инсульта – клинического синдрома. Тем не менее, нередко эти термины используют практически как синонимы – в значении ишемического инсульта.
По этиологическим признакам основным причинным фактором при атеротромботический инсульте является атеросклероз интра- и экстрацеребральных артерий (поражения дуги аорты, брахиоцефальных артерий или крупных внутричерепных артерий (артерио-артериальная эмболия)). Инсульт обусловлен тромбозом или эмболией вследствие отрыва тромба с поверхности изъязвленных, разрыхленных атеросклеротических бляшек в области стенозирующих поражений артерий[1].
При кардиоэмболический инсульте тромботические массы в левом предсердии, желудочке, клапанном аппарате сердца являются эмбологенным субстратом, при отрыве от которого эмбол переносится в артериальную систему мозга.
Гемодинамический инфаркт может быть обусловлен рядом причин, приводящих к артериальной гипотензии, и развивается, как правило, на фоне грубого атеросклеротического стеноза крупных артерий мозга или шеи. Внезапное, быстрое снижением артериального давления возможно вследствие таких причин как например глубокий сон, кашель, физическая нагрузка, передозировка гипотензивных препаратов и т.д. [13].
Риск инсульта прямо возрастает в зависимости от степени стенозирования артерии и наиболее высок при стенозе 70% просвета артерии и более (что в среднем соответствует диаметру просвета сосуда 2мм). При стенозе средней степени 50-70% развитие инфаркта возможно, но его вероятность значительно ниже чем при выраженном (70-90%) и резко выраженном (более 90%) стенозе. Очаги инфаркта чаще локализуются в пограничных зонах смежного кровообращения.
Рассмотрим патогенез острого нарушения мозгового кровообращения.
Геморрагический инсульт развивается в результате разрыва сосуда с патологически измененной стенкой (истончение стенки, аневризма и др.) или вследствие диапедезного кровоизлияния (геморрагического пропитывания). При резком колебании АД, особенно его сильном повышении; возникает кровоизлияние с образованием интрацеребральной гематомы, прорывом крови в субарахноидальное пространство или в желудочки мозга.
Кровь из очага кровоизлияния может распространяться по периваскулярным пространствам, при этом ее скопления нередко обнаруживаются в отдалении от места первичного кровотечения. Кровоизлияние вызывает разрушение ткани мозга в зоне гематомы, а также сдавление и смещение окружающих внутричерепных образований.
Нарушается венозный и ликворный отток, развивается отек головного мозга, повышается внутричерепное давление, что приводит к явлениям дислокации головного мозга, сдавлению мозгового ствола. Все это объясняет особую тяжесть клинической картины геморрагического И., появление грозных, часто несовместимых с жизнью стволовых симптомов, расстройства функций дыхания и деятельности сердечно-сосудистой системы.
Диапедезные (без нарушения целостности сосудистой стенки) кровоизлияния, как правило, развиваются в результате вазомоторных нарушений, приводящих к длительному спазму, затем дилатации сосудов мозга, что вызывает замедление тока крови с последующей гипоксией, метаболическими нарушениями в ткани мозга. Вследствие усиления анаэробных процессов и возникающего лактат-ацидоза повышается проницаемость сосудистой стенки, начинается пропотевание плазмы крови, формирование периваскулярного отека и диапедезных кровоизлияний.
Мелкие диапедезные кровоизлияния сливаются, образуя геморрагический очаг. Чаще геморрагическое пропитывание возникает в области зрительных бугров, в мосту мозга, реже в белом веществе больших полушарий. Появлению диапедезных кровоизлияний способствуют повышение АД, разнонаправленные изменения реологических и свертывающих свойств крови (в частности, увеличение вязкости крови при низкой агрегационной способности тромбоцитов и эритроцитов).
Развитию геморрагического инсульта, как правило, сопутствуют венозные, чаще капиллярно-венозные, кровоизлияния в мозг. Более массивные венозные кровоизлияния обычно наблюдаются у больных с сердечной недостаточностью, инфекционными и токсическими поражениями мозга.
В патогенезе ишемического инсульта основную играют роль морфологического изменения сосудов, кровоснабжающих головной мозг. Так же большое значение имеют реологические изменения физико-химических свойств крови и свертываемости, содержания белков, электролитов и др., в результате чего развиваются окклюзирующие процессы, способствующие образованию пристеночных тромбов. Увеличение жесткости эритроцитов, агрегации тромбоцитов и эритроцитов, повышение вязкости крови, гиперпротромбинемия, нарастание содержания альбуминов значительно затрудняют капиллярный кровоток в зоне локальной ишемии мозга, приводя к возникновению патологического феномена «невосстановленного» кровотока. При этом, даже если факторы, вызывающие локальную ишемию, исчезают, может нарушаться нормальная деятельность нейронов и развиваться инфаркт мозга.
Особенно неблагоприятным является развитие синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдрома), характеризующегося сочетанием множественного тромбообразования вследствие активации свертывания крови и тромбоцитарного гемостаза и геморрагий капиллярно-гематомного типа (в результате повышения фибринолиза, накопления продуктов фибринолиза, протеолиза и др.).
При атеросклерозе у лиц пожилого возраста интенсивность мозгового кровотока, потребление мозгом кислорода и глюкозы существенно уменьшается, в связи с чем значительный дефицит мозгового кровообращения (в условиях хронической ишемии) может не сопровождаться появлением неврологических симптомов.
Эмболический инсульт возникает при закупорке эмболом артерии мозга. Наиболее часто встречаются кардиогенные эмболии при клапанных пороках сердца, возвратном ревматическом и бактериальном эндокардите, при других поражениях сердца, сопровождающихся образованием в его полостях пристеночных тромбов (например, инфаркте миокарда) и др.
Эмболами могут быть частицы измененных клапанов сердца, пристеночных тромбов, фрагменты атероматозных бляшек при атеросклерозе аорты или магистральных сосудов головы, тромбы из вен большого круга кровообращения (при тромбофлебитах вен конечностей, тромбозах вен брюшной полости, малого таза).
Бактериальная эмболия может возникать при эндокардитах. Реже встречаются эмболия при злокачественных опухолях, гнойных процессах в легких; жировая эмболия при переломах длинных трубчатых костей, операциях с большой травматизацией жировой клетчатки: газовая эмболия при операциях на легких, при наложении пневмоторакса, кессонной болезни.
При эмболии мозговых сосудов, наряду с обтурацией сосуда эмболом, имеет место спазм сосудов с последующим вазопарезом, развитием отека мозга, запустеванием капиллярной сети. После исчезновения рефлекторного спазма эмбол может продвинуться дистальнее, в связи с чем выключенными из кровоснабжения оказываются более мелкие ветви артерии.
Рассмотрим клиническую картину ишемического инсульта.
Для ишемических инсультов характерно внезапное начало с острым развитием стойкой (сохраняющейся более 24 часов) очаговой симптоматики (парезов мышц рук, ног, лица, слепоты на один глаз, нарушений речи, нарушений чувствительности и т.д.), топическая принадлежность которой характерна для определенного артериального бассейна[11].
Общемозговая симптоматика (головная боль, угнетение сознания), как правило, выражена в значительно меньшей степени, чем при кровоизлиянии в мозг, или отсутствует.
Из очаговых симптомов при ишемических инсультах нередко наблюдается развитие центрального гемипареза (слабости в руке и ноге на одной стороне тела). В острой стадии, как правило, мышечный тонус и сухожильные рефлексы в парализованных руке и ноге бывают снижены, но выявляется рефлекс Бабинского, а повышение мышечного тонуса и спастическая гиперрефлексия выявляются спустя несколько дней или даже недель. Для больных с инсультом характерно повышение мышечного тонуса преимущественно в сгибателях руки и разгибателях ноги, в результате чего развивается гемипаретическая походка, особенностью которой является то, что паретичная нога при ходьбе описывает полукруг (циркумдукция), а паретичная рука согнута и приведена к туловищу[22].
Эпилептические припадки встречаются приблизительно в 2% случаев ишемических инсультов, чаще при эмболических инсультах, в частности нередко наблюдаются при геморрагической трансформации инсульта.
Атеротромботическому инсульту в 25-50% случаев предшествуют преходящие нарушения мозгового кровообращения, и реже они наблюдаются при кардиоэмболическом и лакунарном инсульте.
Обычно наблюдается острое или подострое, прогрессирующее (реже волнообразное) развитие ишемического инсульта в течение минут или часов, реже суток (инсульт в развитии). В 2/3 случаев ишемического инсульта клиническая картина формируется в течение нескольких минут[17].
Клиническая картина при внутричерепных кровоизлияниях зависит от распространённости кровоизлияния, наличия и локализации внутримозговой гематомы. Для геморрагического инсульта характерно внезапное начало (чаще во время или после физической нагрузки, эмоционального эпизода, при активной деятельности, иногда под влиянием атмосферных условий) и быстрое нарастание угнетения сознания. При распространении крови в базальные цистерны нарушается отток ликвора по субарахноидальным пространствам, что способствует формированию в них ликворостаза и отёку-набуханию головного мозга. Раздражение интерорецепторов оболочек и стенок сосудов мозга продуктами распада эритроцитов обусловливают выраженную болевую реакцию, спазм сосудов и вторичные ишемические поражения мозга, особенно в гипоталамической области. Возникают также нарушения свертывающей системы крови по типу афибриногенемии. У больных при геморрагических инсультах часто выявляют изменения свёртывающей системы крови (замедление свёртывания).
Кровоизлияние в скорлупу протекает с грубым нарушением сознания и неврологическим дефектом в виде контралатеральной гемиплегии, гемианестезии, афазии (при поражении доминантного полушария) или пространственной гемиагнозии и анозогнозии (при поражении недоминантного полушария). Клиническая картина сходна с таковой при окклюзии средней мозговой артерии.[1]
При кровоизлияниях в таламус возможны вклинение и кома. Важными признаками таламического поражения являются большая выраженность чувствительных нарушений, чем двигательных, и необычные глазодвигательные расстройства, чаще в виде ограничения взора, косоглазия.
Кровоизлияние в мост характеризуется обычно ранним развитием комы, точечными, не реагирующими на свет зрачками и двусторонней децеребрационной ригидностью.
Для кровоизлияния в мозжечок характерны внезапное головокружение, рвота в сочетании с выраженной атаксией, абазией, астезией и парезом взора. Сознание не нарушено, но сдавление ствола может привести к смерти.
Субарахноидальное кровоизлияние (САК) чаще всего обусловлено разрывом мешотчатой аневризмы - дефекта внутренней эластической мембраны артериальной стенки, обычно возникающего в месте бифуркации или ветвления артерии. В большинстве случаев разрыв происходит в возрасте 35-65 лет.
Для разрыва аневризмы характерна внезапная интенсивная головная боль. Больной обычно говорит, что столь сильной головной боли никогда раньше не испытывал.
САК часто возникает при физической нагрузке. При разрыве аневризмы диагноз обычно несложен, но иногда на ранней стадии никаких объективных симптомов нет, поэтому при внезапной головной боли врач обязан подумать о субарахноидальном кровоизлиянии.[4]
Клинически определить локализацию аневризмы нелегко, хотя иногда возможно. Так, боль в глубине глазницы и поражение II-VI черепных нервов указывают на аневризму пещеристой части сонной артерии. Гемиплегия, афазия и ряд других симптомов - на аневризму средней мозговой артерии; поражение III черепного нерва - на аневризму в месте соединения задней соединительной и внутренней сонной артерий; абулия и слабость в ноге - на аневризму передней соединительной артерии; поражение нижних черепных нервов - на аневризму базилярной или позвоночной артерии.[5]
Артериовенозные мальформации обычно проявляются эпилептическими припадками или кровоизлиянием, однако при крупных поражениях из-за большого сброса крови может возникнуть ишемия прилегающих участков мозга. Чаще всего это сочетанное паренхиматозно-субарахноидальное кровоизлияние.
Наличие сосудистых шумов в указанных областях патогномонично. В сомнительных случаях, а также с целью дифференциальной диагностики телеангиэктазий и других ангиом можно сделать КТ.[4,6]
Таким образом, инсульт подразделяется на ишемический и геморрагический. Инсульт возникает в результате образования атеросклеротических бляшек, стеноза крупных сосудов поражения мелких внутричерепных артерий. Клинической картиной проявления ишемического инсульта могут быть общемозговые и очаговые неврологические симптомы. Общемозговые проявляются нарушением сознания, головной болью, тошнотой и рвотой с перебоями в работе сердца, а неврологическая определяется тем, какой сосуд поврежден с симптоматикой паралича, афазии, недержанием мочи, амнезии, гемипарезом, поражением лицевого нерва вплоть до комы. Из-за недостаточного питания участка мозга происходит некроз тканей, что может привести к летальному исходу. А геморрагический инсульт проявляется внезапным началом с быстрым нарастанием угнетения сознания. При обильном кровоизлиянии на базальные цистерны развивается отек мозга.
Факторы риска развития ОНМК
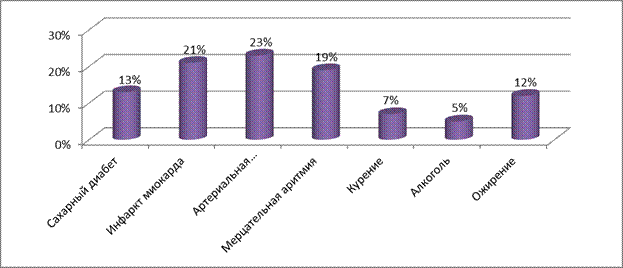
Мы видим, что основными факторами провоцирующими развитие ОНМК являются сопутствующая кардиоваскулярная патология и инфаркт миокарда в анамнезе. Далее сахарный диабет и вредные привычки играют немаловажную роль в развитии заболевания.
Летальность от острого нарушения мозгового кровообращения на догоспитальном этапе за период с 2017-2019 годы составила 6 случаев. От ишемического инсульта 1 человек, геморрагического – 20.
Диаграмма 5
Список литературы
1. Виничук С. М. Ишемический инсульт: эволюция взглядов на стратегию лечения [Текст]: учебник/ С.М. Винчук, Т.М. Черенько, — Киев, 2003.
2. Вознюк А. А.. Сосудистая патология нервной системы [Текст]: учебник/ А.А. Вознюк, М.М. Одинак, А.И. Кузнецова, — СПб, 1998 С. 167—172.
3. Ворлоу Ч.П. Инсульт. Практическое руководство для врачей. [Текст]: учебник/ Ч.П. Ворлоу, М.С. Деннис, Ж. ВанГейн, — СПб, 1998.
4. Все о вакцинопрофилактике [Электронный ресурс]. Режим доступа: http://www.epidemiolog.ru/, свободный.
5. Дуус Петер. Топический диагноз в неврологии [Текст]: Петер Дуус, 1997г.
6. Комиссаров И. В. Диагностика и лечение ишемического инсульта. [Текст]: учебник/ И.В. Комиссаров, — 2003, С. 35—40.
7. Котов С.В. Нейромониторинг внутричерепного давления и церебрального комплайнса у больных с полушарными нетравматическими внутримозговыми кровоизлияниями [Текст]: учеб. пособие для вузов / С.В. Котов, А.М. Киселева, И.В. Есин, О.Э. Фурман, 2013 С. 3–7.
8. Котов С.В. Приверженность к антигипертензивной терапии у лиц из группы риска инсульта [Текст]: учебник / С.В. Котов, Е.В. Исакова, Е.В. Верещагина, 2012 С. 27–31.
9. Котов С.В.,. Инсульт. [Текст]: учебник / С.В. Котов, Стаховская, Е.В. Исакова М. - МИА, 2014. С - 400.
10. Лечение инсульта [Электронный ресурс]. Режим доступа: https://www.rmj.ru/, свободный.
11. Максимишин С. В. Реаниматология. Ее роль в современной медицине [Текст]: материалы конференции/ С.В. Максимишин, В.В. Мороз, В.В. Семченко, С.С. Степанов, — Москва, 13—15 мая, 2004 г. — С. 144—148.
12. Машковский М.Д. Лекарственные средства [Текст]: учебник/ М.Д. Машковский, — Харьков, 2014г.
13. Молчанова Л. В. Фундаментальные проблемы реаниматологии: Труды института общей реаниматологии РАМН [Текст]: учебник под ред. В. В. Мороза/ Л.В. Молчанова, — М., 2003. — Т. 3. С. 260—270.
14. Неотложная помощь больным с острыми нарушениями мозгового кровообращения на догоспитальном этапе [Электронный ресурс]. Режим доступа: http://www.mexifin.ru, свободный.
15. ОНМК [Электронный ресурс] Режим доступа: https://ru.wikipedia.org/wiki, свободный.
16. ОНМК [Электронный ресурс]. Режим доступа: http://www.km.ru/referats, свободный.
17. Полищук Н. Е. Заболевания мозга [Текст]: учебник/ Н.Е. Полищук, Д.В. Гуляев — 2003, С. 7—9.
18. Полищук Н. Е. Особенности мозгового кровообращения [Текст]: учебник/ Н.Е. Полищук, А.И. Терещенский, — 2003, С. 20—23.
19. Скоромец А.А. Нервные болезни [Текст]: учебник/ А.А. Скоромец, А.П. Скоромец, Т.А. Скоромец, 2010 С 87-111.
20. Скоромец А.А. Топическая диагностика заболеваний нервной системы [Текст]: учебник/ А.А. Скоромец, А.П. Скоромец, Т.А. Скоромец, 2007 С. 15-46.
21. Усенко Л.В. Современные подходы к интенсивной терапии ОНМК [Текст]: учебник/ Л. В. Усенко, Л. А. Мальцева, А. В. Царев, 2003 С 76-94.
22. Хасанова Д.Р. Результаты внедрения многоуровневой системы оказания медицинской помощи больным с инсультом в Республике Татарстан / Д.Р. Хасанова, А.А. Гильманов, Ю.В. Прокофьева, 2013. С. 86–89.
23. Черний В. И., Острая церебральная недостаточность [Текст]: учебник/ В.И. Черний, В.А. Городник, — Киев, 2001.
24. Черний В.И. Принципы и методы диагностики и интенсивной терапии отека и набухания головного мозга [Текст]: метод. рекомендации/ В.И. Черний, В.А. Городник, А.М. Кардаш, —Донецк, 2003.
25. Чеченин М. Г. Кинетическая терапия в комплексе лечения респираторного дистресссиндрома взрослых [Текст]: дис. канд. мед. наук / М.Г. Чеченин, — Новосибирск, 2018.
РОЛЬ ФЕЛЬДШЕРА В ДИАГНОСТИКЕ И ОКАЗАНИИ МЕДИЦИНСКОЙ НЕОТЛОЖНОЙ ПОМОЩИ ПРИ ОСТРЫХ НАРУШЕНИЯХ МОЗГОВОГО КРОВООБРАЩЕНИЯ
Выпускная квалификационная работа выполнена в форме дипломной работы
студентом группы ЛД – 41
Дмитрием Сергеевичем Копьевым
Программа подготовки специалистов среднего звена
31.02.01 Лечебное дело
Форма обучения очная
Руководитель: преподаватель Н.В Сергеева
Рецензент:
Работа защищена
«_____»__________2020г.
с оценкой _______
Председатель комиссии_________
Валуйки 2020
Содержание
Введение………………………………………………………………………......









