Повешение - вид странгуляционной асфиксии, который возникает от сдавления органов шеи петлей, затянувшейся под тяжестью тела погибшего. Повешение чаще всего самоубийство, хотя встречаются несчастные случаи, убийства, казнь через повешение. При повешении странгуляционная борозда незамкнута (неповрежденный участок шеи соответствует положению свободного конца), неравномерно вдавлена (на противоположной узлу поверхности шеи борозда выражена в наибольшей степени), располагается в верхней трети шеи (выше щитовидного хряща) в косо-восходящем направлении (рис. 27).
При повешении в положении сидя или лежа расположение стран-гуляционной борозды изменяется, однако незамкнутый и неравномерный характер борозды все-таки будет свидетельствовать о повешении. При повешении в положении сидя могут образоваться две странгуляционные борозды в результате смещения неплотно затянутой петли вследствие сползания тела. При повешении в условиях ограниченного пространства возможно образование поверхностных повреждений в агональном периоде, во время судорог от ударов о близко расположенные предметы. Если труп касается горячих предметов (батарея отопления), на теле могут возникать не только поверхностные, но и глубокие контактные ожоги.
К косвенным признакам, указывающим на продольное растяжение шеи, относятся: поперечные разрывы интимы общих сонных артерий (признак Амюсса); кровоизлияния в адвентицию этих сосудов (признак Мартина) и в медиальные ножки грудино-ключично-сосцевидных мышц; кровотечение из носа, уха и рта; ущемление языка; симптом Фриберга (локальная вакуолизация интимы сонных артерий); кровоизлияния в регионарные лимфоузлы; повреждение костей и хрящей гортани; перелом зубовидного отростка II шейного позвонка; кровоизлияния в межпозвонковые диски (симптом Симона) и разрывы связок, фиксирующих шейный отдел позвоночника; повреждения шейного отдела спинного мозга; кровоизлияния в заглазничную клетчатку, в корень и ткань языка, глотку; образование трупных пятен в нижних конечностях и кистях (при длительном пребывании трупа в петле в вертикальном положении); удлинение шеи и иногда полный отрыв туловища.
Удавление петлей - вид странгуляционной асфиксии, который возникает при равномерном и плотном сдавлении шеи петлей. Почти всегда петля затягивается посторонней рукой. При удавлении петлей странгуляционная борозда располагается горизонтально, на уровне или ниже щитовидного хряща, равномерно вдавлена, имеет замкнутый характер. При попадании под петлю различных предметов странгуляционная борозда будет незамкнутой, однако на остальном протяжении она будет выражена в основном равномерно. Один из ее участков, соответствующий положению закрутки, узла или перехлеста свободных концов, в результате ущемления кожи будет иметь множественные взаимно пересекающиеся короткие и узкие полосы внутрикожных кровоизлияний или линейные ссадины (рис. 28).
Удавление руками - вид стран-гуляционной асфиксии, который возникает при сдавлении шеи пальцами рук или между предплечьем и плечом. От действия пальцев рук на шее возникают круглые или овальные кровоподтеки, располагающиеся на небольшом расстоянии друг от друга, группами по два- четыре. На фоне кровоподтеков иногда образуются дугообразные или короткие полосовидные сса-дины от ногтей. При сдавлении шеи между предплечьем и плечом наружных повреждений на шее может и не быть, в то время как в подкожной клетчатке шеи образуются обширные разлитые кровоизлияния (рис. 29).
В результате сопротивления жертвы при повторных попытках удавления руками на шее образуются дополнительные повреждения, расположение которых носит беспорядочный характер. При прокладывании между руками и шеей мягких предметов наружные повреждения, как правило, не образуются, но выявляются переломы подъязычной кости, хрящей гортани и трахеи, массивные и глубоко расположенные кровоизлияния, окружающие сосудисто-нервные пучки шеи, трахею, пищевод.
Попытки подавить сопротивление жертвы выражаются в давлении на грудь, живот и конечности ногами нападающего, вследствие чего образуются множественные кровоподтеки, переломы ребер, иногда разрывы печени.
В подногтевом содержимом погибшего от удавления выявляются частицы кожи, следы крови, текстильные волокна, принадлежащие нападавшему.
2. Обтурационная асфиксия возникает в результате закрытия отверстий рта и носа или закрытия дыхательных путей.
При закрытии рта и носа руками на коже лица отмечаются небольшие кровоподтеки и поверхностные ссадины, на слизистой оболочке губ образуются ссадины, кровоподтеки, небольшие ранки от краев и неровностей зубов. При закрытии рта мягкими предметами (подушкой) повреждений на лице может не быть, а в полости рта, гортани и более глубоких отделах дыхательных путей могут обнаруживаться текстильные волоконца, пушинки, частицы птичьих перьев и др.
Смерть от закрытия просвета дыхательных путей может наступить в результате попадания в гортань или трахею инородных предметов, заполнения просвета трахеи и бронхов сыпучими телами, кровью, рвотными массами, которые обнаруживают на вскрытии. При разрезе легочной ткани и сдавлении ее из бронхов выделяются элементы крови или рвотных масс. Также отмечают острое
вздутие легких, их бугристость. Результаты вскрытия обязательно дополняются гистологическим исследованием кусочков легких из различных отделов, так как желудочное содержимое может легко перемещаться из желудка в полость носоглотки и затем в трахею и крупные бронхи.
Диагностика закрытия рта и носа ребенка молочной железой матери, заснувшей во время кормления, основана на общеасфиктических признаках смерти при отсутствии повреждений на лице.
Утопление. Большинство утоплений - это несчастные случаи; встречаются случаи самоубийства путем утопления, возможна внезапная смерть в воде в результате имевшегося у покойного заболевания, встречается утопление и как способ убийства. Водоемы используют как место сокрытия трупа или его частей.
Повреждающие факторы:
- гипоксия - закрытие дыхательных путей водой сопровождается резко выраженным кислородным голоданием;
- гиперволемия - вода аспирируется во время одышки до момента остановки сердечной деятельности; через повреждения легочной паренхимы и ее сосудистой сети жидкость проникает в кровь через легочные мембраны. Проникновение воды увеличивает объем циркулирующей крови;
- гемолиз эритроцитов - разведение крови в сосудистом русле водой приводит к развитию прогрессирующего гемолиза;
- гиперкалиемия - гемолиз сопровождается выходом в плазму крови большого количества калия и резким дисбалансом между содержанием калия и натрия.
При истинном типе утопления (заполнение дыхательных путей водой) диагностируются: бледность кожных покровов; розовый или светло-фиолетовый цвет трупных пятен; стойкая и не спадающаяся белая мелкопузырчатая пена с розоватым (за счет гемолиза эритроцитов) оттенком вокруг отверстий носа, рта и в дыхательных путях (высохнув, пена образует ячеистый «скелет»); ил, песок, водоросли или мелкопузырчатая розовая пена в дыхательных путях; резкое вздутие легких; большой вес легких (за счет аспирированной воды); полосчатые, без четких границ красноватые кровоизлияния под легочной плеврой (пятна Пальтауфа-Рассказова-Лукомского);
истечение большого количества жидкости с поверхности разреза легких.
При асфиктическом типе утопления (в результате спазма голосовой щели) диагностируют: синюшность кожных покровов; обильные сине-фиолетовые трупные пятна; одутловатость и синюшность лица; мелкоточечные кровоизлияния в конъюнктиву век; следы непроизвольного выделения кала, мочи, спермы; полнокровие внутренних органов; резкое переполнение кровью правых отделов сердца; разжижение крови правой половины сердца по сравнению с кровью левой половины за счет повышенного лимфооттока из легких; вздутие и увеличение объема легких (сухих при разрезе, легких по весу; пены в них, как правило, мало). Переполнение водой желудка является решающим признаком при дифференциации с другими видами асфиксии, когда картина вскрытия идентична, но воды в желудке мало или нет вовсе. Непроизвольные глотательные движения при ларингоспазме ведут к заглатыванию большого количества воды (до 1 литра и более). Отличить воду, заглоченную в процессе утопления, от поступившей с пищей позволяет отстаивание желудочного содержимого в цилиндре: в заглоченной при утоплении воде образуются три слоя - плотный осадок, прозрачная жидкость и на ее поверхности мелкопузырчатая пена.
Синкопический тип утопления встречается в 10-15% случаев утопления: смерть наступает вследствие одновременного рефлекторного прекращения деятельности сердца и дыхания, наблюдается у женщин и детей вследствие испуга, воздействия холодной воды (гидрошок) или раздражения верхних дыхательных путей даже небольшим количеством проникшей воды (ларинго-фарингиальный шок). Доказать синкопический вариант смерти от утопления на практике почти никогда не удается.
Установление давности наступления смерти и длительности пребывания трупа в воде:
- набухание, сморщивание, мацерация кончиков пальцев наступает через 2-3 часа, мацерация ладоней и подошв - через 2-3 суток; мацерация тыльных поверхностей ладоней и подошв и отхожде-ние кожи («перчатки смерти») - через неделю (рис. 31);
- отделение (выпадение) волос заканчивается обычно к 4-6-й неделе;
- всплывание трупа на поверхность воды происходит
на 7-20-й день (летом) в результате образования и скапливания в полостях и тканях гнилостных газов. В холодной воде всплыва-ние трупа происходит позже - через 2-3 недели. Зимой трупы остаются на дне рек, озер и колодцев много недель. При появлении загнившего трупа в ограниченных по объему водоемах необ-
ходимо обследовать их для установления каких-то креплений,
удерживавших труп. • Установление прижизненности повреждений на трупе, извлеченном из воды, механизма и давности их образования, причинной связи со смертью
Прижизненные повреждения могут быть причинены до попадания тела в воду или в воде при прыжках, нырянии и ударах о дно (например, перелом шейного отдела позвоночника в результате удара головой о дно при прыжках в воду). При пребывании трупа в воде в течение 4-5 суток признаки прижизненности могут быть полностью утрачены.
Посмертные повреждения возникают при ударах о грунт, о детали водных сооружений и предметов; при ударах вращающимися винтами, подводными крыльями и другими элементами конструкций судов; труп может увлекаться течениями и переноситься на значительные расстояния, попадать в ямы, расщелины, под затонувшие и движущиеся суда, подводные сооружения. Одежда повреждается при волочении по дну. Посмертные повреждения возникают при поисках и извлечении трупа из воды баграми и т.д. Рыбы, раки и водные насекомые также повреждают труп.
3. Компрессионная асфиксия - сдавление груди и (или) живота во время землетрясений, обвалов, сходов ледников, лавин, в результате производственных и транспортных травм, сдавления в толпе. Таким способом умерщвляют своих жертв гигантские удавы. Компрессионная асфиксия может развиться при тугом пеленании детей, при придавливании туловища грудного ребенка во сне частью тела матери.
О сдавлении груди и живота как виде механической асфиксии говорят в тех случаях, когда компрессия туловища не приводит к множественным переломам костей, разрывам внутренних органов и другим грубым повреждениям. Сдавление груди и живота вызывает ограничения дыхательных экскурсий легких и резкое нарушение общего кровообращения от сильного давления на грудь и живот. Венозная кровь не поступает в легкие, ткань которых переполнена обогащенной кислородом кровью. При вскрытии погибших обнаруживаются резкий цианоз лица и верхних отделов груди и множественные мелкие кровоизлияния в этих же областях (экхимотическая маска); очаговые кровоизлияния в скелетной мускулатуре головы, шеи и верхних отделов туловища; на коже груди полосчатые крово-
излияния, повторяющие рельеф складок одежды, а также частицы грунта.
4. Асфиксия в замкнутом пространстве - редкий вид механической асфиксии, который развивается при пребывании в ограниченном объеме замкнутого пространства: в полиэтиленовом мешке, наброшенном на голову и плотно прилегающем к шее; в изолирующих противогазах; в отсеках затонувших судов.
Повреждающий фактор - сочетание гиперкапнии, гипоксии, гипоксемии. Расчетным и экспериментальным путем доказано, что к моменту гибели человека в ограниченном объеме замкнутого пространства окружающий воздух содержит сниженную, но допустимую концентрацию кислорода, в то время как содержание углекислоты достигает смертельного уровня (8-10% и более).
Ожог - омертвение и реактивное воспаление тканей (эритема, пузыри или струп) под действием высокой температуры (свыше 70 °С). Признаки ожога определяются его степенью (рис. 24).
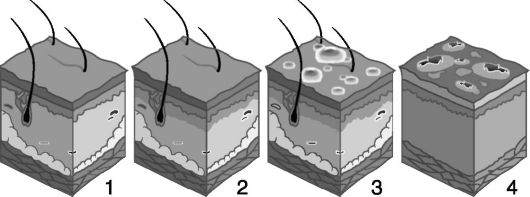
Рис. 24. Термические ожоги: неповрежденная кожа (1), ожог I степени (2), ожог II степени (3), ожог IV степени (4)
I степень - поверхностный ожог; характеризуется покраснением и отеком кожи. Через 3-4 дня первоначальный рисунок кожи восстанавливается, погибший эпителий слущивается.
II степень - повреждается ороговевающий эпителий до росткового слоя. Формируются отек кожи и небольшие пузыри с серозным содержимым вследствие воспалительной реакции, вызванной местным действием медиаторов - гистамина, серотонина, простагланди-на, комплемента. Заживление происходит без рубца за счет регенерации из сохранившегося росткового слоя за 1-2 недели.
Понижение температуры тела приводит к уменьшению потребности в кислороде, снижению жизнедеятельности организма и наступлению смерти. Понижение температуры кожи и поверхностных тканей приводит к отморожениям.
К факторам, определяющим тяжесть поражающего действия низкой температуры, относятся:
- факторы окружающей среды - длительность действия низкой температуры, ветер, влажность воздуха, влажность одежды, пребывание в холодной водной среде, контакт с охлажденными предметами;
- местная сопротивляемость организма - затруднение кровотока (тесная обувь), местные трофические расстройства, ранее перенесенное охлаждение;
- общая сопротивляемость организма - истощение, утомление, острые или хронические болезни, повреждения (ожоги), гиподинамия, детский или старческий возраст, изменение защитного поведения после приема алкоголя, нарушение терморегуляции, ухудшение термогенеза, нарушение терморегуляции - патология ЦНС, травма спинного мозга, прием седативных средств.
• Общее переохлаждение протекает в виде трех смещающих друг друга стадий, заканчивающихся смертью:
1) легкая стадия переохлаждения проявляется снижением температуры тела ниже 35 °С, дизартрией, отсутствием двигательных и волевых функций, нарушением памяти, интенсивной мышечной дрожью. Кожные покровы бледные или умеренно синюшные, появляется «гусиная кожа», возможны отморожения степени;
2) средняя стадия переохлаждения характеризуется снижением температуры тела ниже 32 °С, отсутствием речевого общения, пре-
кращением мышечной дрожи, резкой бледностью кожи, возможны отморожения лица и конечностей I-IV степени;
3) тяжелая стадия переохлаждения проявляется снижением температуры тела ниже 29-31 °С, отсутствием сознания, судорогами, резким снижением артериального давления, брадикардией, брадипное. Кожные покровы холодные на ощупь, возможны тяжелые и распространенные отморожения;
При падении температуры тела ниже 24 °С нарушается сократительная функция миокарда, останавливается дыхание, исчезает электрическая активность головного мозга.
Смерть от действия низкой температуры чаще является результатом несчастного случая, реже убийства (новорожденного) или самоубийства.
Признаками смерти от переохлаждения являются «поза калачиком», ссадины на лице, руках и ногах, ознобление, отморожения (при медленном умирании), розовый цвет трупных пятен, переполнение сердца, разный цвет крови в правой и левой половинах сердца, свертки крови в просвете аорты (признак медленного умирания), розовый цвет легких и отсутствие отека вследствие бронхо-спазма, пустой желудок, стекловидная слизь в просвете его, пятна Вишневского, отсутствие гликогена в печени, мышцах, кровоизлияния в слизистую лоханок почек, морщинистая кожа мошонки и втя-нутость яичек к входам в паховые каналы.
К признаку посмертного охлаждения можно отнести расхождение швов черепа из-за посмертного оледенения мозга.
• Отморожения - омертвение и реактивное воспаление тканей организма под действием холода.
Признаки отморожения определяются его степенью:
I степень характеризуется незначительной местной болью, пара-стезией и анастезией, покраснением и отеком кожи; заканчивается восстановляем первоначального рисунка кожи;
II степень характеризуется образованием пузырей, наполненных светлой жидкостью; дно пузырей реагирует на болевое раздражение; заживление без рубца;
III степень характеризуется образованием пузырей, наполненных кровянистой жидкостью; дно вскрывшихся пузырей не чувствительно к механическому раздражению. Заживление с образованием рубца;
IV степень характеризуется некрозом всех тканей, включая кости.
Судебно-медицинское значение повреждений от действия низкой температуры:
1) показатель свойств холодового фактора:
- охлаждение на воздухе при положительной или отрицательной температуре;
- охлаждение в воде;
- охлаждение в сжиженном газе;
2) показатель условий и механизма образования холодовых повреждений:
- давности и прижизненности действия;
- положения тела пострадавшего при возникновении холодовой травмы;
- одновременности или разновременности действия холодового фактора;
- длительности действия холодового фактора;
- сочетания общего и местного действий холодового фактора;
- возможности получения холодовой травмы в определенных условиях.
ПОРАЖЕНИЕ ЭЛЕКТРИЧЕСКИМ ТОКОМ
Поражение техническим электричеством обычно происходит при контакте с проводником электрического тока. Поражение без прикосновения к проводнику происходит через «дуговой» контакт.
Повреждающий фактор - электрический ток, поражающие свойства которого определяются физическими параметрами тока, физиологическим состоянием организма, особенностями окружающей среды и пр. Смертельные поражения наблюдаются при силе тока свыше 0,1 А, напряжении свыше 110 В; при напряжении 500 В переменный и постоянный ток опасны в одинаковой мере.
Повреждения и нарушения функций тканей и органов, причиняемые техническим электричеством, определяются механизмом действия электрического тока.
Специфическое повреждающее действие проявляется раздражением и возбуждением скелетной и гладкой мускулатуры, нервной ткани, вызывающих фибрилляцию желудочков, спазм голосовых связок и диафрагмы и остановку дыхания, развитие тонических судорог скелетных мышц с разрывами мышечных фасций, вывихами и отрывными переломами.
Неспецифическое повреждающее действие проявляется в том, что раздражение железистых тканей сопровождается выбросом катехолами-
нов. Изменение калиево-натриевого градиента клеток и мембранных потенциалов нарушает процессы передачи возбуждения и остановку сердца.
Механическое повреждающее действие проявляется разрывами тканей вплоть до отрывов частей тела от действия токов большой силы, которые производят взрывоподобный эффект.
Термическое повреждающее действие связано с превращением электрической энергии в тепловую (закон Джоуля-Ленца) в результате сопротивления тканей. Последствиями термического действия являются ожоги различной степени. Длительное термическое действие приводит к обугливанию отдельных участков тела. В костях могут образоваться «жемчужные бусы» - расплавленный и затем застывший фосфорнокислый кальций в виде белых шариков диаметром 1-5 мм с пустотами внутри за счет испарения находящейся в костях жидкости.
Электрохимическое повреждающее действие проявляется нарушением ионного равновесия в тканях, приводит к вытягиванию клеток в виде так называемых частокола, щетки или метелочек заметных под микроскопом при исследовании электрометок. Значительные нарушения физико-химического состава органической жидкости, в том числе и крови, могут вызвать отсроченную смерть вследствие токсикоза.
Общие электротравмы (электрические удары) - травмы, связанные с поражением всего организма из-за нарушения нормальной деятельности жизненно важных органов и систем человека. В зависимости от патологических процессов, возникающих при поражении электрическим током, различают электрические удары четырех степеней:
I степень - наличие судорожного сокращения мышц без потери сознания;
II степень - судорожные сокращения мышц, сопровождающиеся потерей сознания;
III степень - потеря сознания и нарушение функций сердечной деятельности или дыхания (возможно и то и другое);
IV степень - клиническая смерть. Местные электротравмы (повреждения тканей) Электрические ожоги. Степень ожогов зависит от времени контакта
с проводником и физических параметров тока.
Электрометки (электрические знаки) - специфические поражения, вызываемые главным образом механическим и химическим действи-
ями тока; представляют собой резко очерченные пятна размерами 1-5 мм серого или бледно-желтого цвета, круглой или овальной кра-терообразной формы с углублением в центре. Западение дна вызвано уплотнением кожи, приподнятость краев - образованием сотообраз-ных пустот и щелевидных разрывов кожи, расположенных параллельно ее поверхности, образованных испарением пара при нагревании. В некоторых случаях электрические знаки отображают форму проводника, с которым произошло соприкосновение.
Металлизация кожи является специфическим видом электротравмы и представляет собой проникновение в верхние слои кожи мельчайших частиц металла, расплавившегося под действием электрической дуги или при непосредственном плотном прикосновении кожи к токоведущей части. Специфическая окраска кожи при металлизации зависит от вида металла.
Механические повреждения являются следствием механического и специфического повреждающего действия электрического тока. Возникают при относительно длительном нахождении человека под напряжением до 380 В и представляют собой разрывы сухожилий, кожи, кровеносных сосудов и нервной ткани. Могут иметь место вывихи суставов и даже переломы костей.
Электротравму можно получить без непосредственного контакта с проводником, при возникновении вольтовой дуги либо за счет шагового напряжения. Шаговым напряжением называют разность потенциалов, находящихся на расстоянии длины одного шага. При обрыве электропровода ток растекается вокруг по почве в радиусе до 10 м, постепенно сходя на нет. Достаточно ступить внутрь этого невидимого круга, чтобы из-за разницы электрических потенциалов под левой и правой ногами получить так называемую шаговую электротравму. При этом чем шире шаг, тем больше разница потенциалов, тем тяжелее поражение.
III А степень - коагуляционный некроз кожи с частичным поражением росткового слоя. Формируется струп вследствие обструкции сосудов и резкого увеличения потерь воды за счет испарения. Дном
раны служит неповрежденная часть дермы с оставшимися эпителиальными элементами (сальными, потовыми железами, волосяными фолликулами). Заживление происходит с частичным рубцеванием.
III Б степень - поражаются все слои кожи до подкожно-жировой клетчатки. Ожоговая поверхность нечувствительна к механическому раздражению. Заживление происходит с образованием рубца.
IV степень - омертвение подлежащих тканей: мышц, костей, подкожно-жировой клетчатки. Исходом ожогов IV степени может быть отторжение пораженных тканей.
Причинение ожоговой травмы может привести к смерти от отравления окисью углерода или паралича дыхательного и сосудодвига-тельного центров.
• Ожоговая болезнь
Если ожоговая травма не привела к смерти на месте происшествия, а площадь глубокого ожога превышает 15% поверхности тела у взрослых и 10% у детей, или поверхностного - 20%, то в организме возникают морфологические изменения, совокупность которых получила название ожоговой болезни.
В клиническом течении ожоговой болезни различают 4 периода:
1) период ожогового шока, длится первые трое суток;
2) период ожоговой токсемии, сменяет период ожогового шока (от трех дней до двух недель);
3) период ожоговой инфекции (одна неделя). Воспаление и отторжение поврежденных тканей формируют питательную среду для роста микроорганизмов;
4) период ожогового истощения.
Причины смертельных исходов при ожоговой травме, вызвавшей ожоговую болезнь, различны. При небольшой ожоговой травме место основной причине смерти отводится заболеваниям, а сама травма рассматривается изолированно, как сопутствующее повреждение, способствующее развитию острой сердечно-сосудистой недостаточности. Если площадь и глубина ожогов значительны, то основной причиной смерти будет ожоговая травма.
Для каждого периода ожоговой болезни характерен определенный перечень непосредственных причин смерти.
В первом периоде смерть наступает от ожогового шока. У пожилых лиц с тяжелыми сердечно-сосудистыми заболеваниями непосредственной причиной смерти являются сердечно-сосудистая недостаточность или инфаркт миокарда.
Во втором и третьем периодах ожоговой болезни чаще всего причиной смерти являются пневмония, сепсис и другие инфекционные осложнения, реже - кровопотеря в результате кровотечения из острых язв желудка, тромбоэмболия легочной артерии, почечная недостаточность.
В периоде ожогового истощения смерть может наступить от инфекционных осложнений или от обострения хронических сердечнососудистых заболеваний.
Судебно-медицинское значение повреждений от действия высокой температуры:
1) показатель свойств повреждающего фактора:
- от действия пламени поражаются обширные участки поверхности тела со значительной глубиной ожогов, наблюдаются обугливание и окопчение ожоговой поверхности, опаление волос в зоне поражения, колбообразное вздутие волос рядом с зоной поражения, тепловое окоченение - «поза боксера»;
- от действия горячей или кипящей жидкости образуются ожоги I-III степени (эритема, пузыри или струп) без копоти и опале-ния волос, с четкими границами (под одеждой имеют вид удлиненных языков), с отслоением эпидермиса пластами от слияния ожоговых пузырей;
- от действия горящей жидкости образуются ожоги IV степени с фиксацией частиц действовавшего агента в ране и на одежде;
- от действия раскаленных предметов, в большинстве случаев, - небольшая глубина и степень ожогов (зависит от температуры и времени контакта); ожоги повторяют форму контактной поверхности;
2) показатель прижизненности действия повреждающего фактора:
- при действии пламени в случаях, когда не произошло значительного обгорания тела, трупные пятна имеют розовато-красный цвет; имеются ожоги I-II степени (как прижизненная реакция); следы зажмуривания глаз из-за раздражения дымом (необожженные и неокопченные узкие полоски кожи, ради-ально расходящиеся от наружных и внутренних углов глаз); копоть на всем протяжении дыхательных путей, в придаточных пазухах носа; ярко красный цвет мышц и крови; высокая концентрация карбоксигемоглобина в крови (свыше 15%);
- при действии горячей и кипящей жидкости - ожоги I-II степени (краснота и пузыри на поверхности кожи);
- при действии горящей жидкости и раскаленных тел - краснота и пузыри на границе ожогов;
3) показатель посмертного действия повреждающего фактора:
- при действии пламени - наличие ожогов IV степени (обгорание тела), наличие копоти только в начале дыхательных путей;
- при действии горячей и кипящей жидкости - ожоги III-IV степени (образование струпа), отсутствие красноты и пузырей.
В основу судебно-медицинской классификации положен клинико-морфологический принцип, в соответствии с которым ядовитые вещества делятся на:
- едкие яды (оказывающие выраженное местное действие);
- деструктивные яды (вызывающие значительные морфологические изменения во внутренних органах);
- кровяные яды (приводящие к биохимическим изменениям крови);
- функциональные яды (обусловливающие функциональные нарушения без грубого нарушения морфологии органов);
- пищевые отравления и токсикоинфекции.
Юридическая ответственность врача за профессиональные правонарушения включает уголовную, гражданско-правовую, материальную и дисциплинарную ответственность.
Уголовная ответственность врача наступает за преступления, предусмотренные Уголовным Кодексом Российской Федерации (УК РФ). Ст. 14 УК РФ определяет, что преступление - это виновно совершенное общественно опасное деяние, запрещенное УК под угрозой
наказания
Неоказание помощи больному без уважительных причин лицом, обязанным оказывать ее в соответствии с законом или со специальным правилом, если это повлекло по неосторожности средний или тяжкий вред здоровью либо смерть больного наказывается по ст. 124 УК РФ. Неоказание помощи больному может выразиться в том, что медицинский работник в конкретных условиях не выполняет действий, направленных на спасение жизни, излечение или облегчение страданий.
Законом предусматриваются следующие уважительные причины неоказания медицинской помощи:
- крайнее переутомление или болезнь медицинского работника, требующие постельного режима или изоляции (в случае заразного заболевания);
- занятость лечением другого, не менее тяжело больного пациента;
- отсутствие транспортных средств для выезда к далеко находящемуся больному.







