При вскрытии трупов методом полной эвисцерации соблюдается следующая последовательность:
• наружный осмотр трупа;
• разрезы покровов тела, вскрытие и осмотр брюшной полости;
• вскрытие и осмотр грудной полости;
• извлечение органов шеи, грудной и брюшной полостей в виде единого комплекса;
• исследование органов извлеченного комплекса;
• вскрытие и осмотр полости черепа, извлечение и исследование головного мозга;
• вскрытие и осмотр околоносовых пазух;
• вскрытие и осмотр позвоночного канала, извлечение и исследование спинного мозга;
• вскрытие конечностей;
• уборка трупа.
Исследование конечностей и позвоночного канала с извлечением спинного мозга, околоносовых пазух при вскрытии трупа производят по особым показаниям (с учетом особенностей клинической картины заболевания и выявленных патологоанатомом изменений в системах организма).
Наружный осмотр трупа должен производиться всегда в одной и той же последовательности. Он нацелен на получение данных (с отражением в тексте протокола) по возрастно-поло-вой и конституциональной характеристике организма, об особенностях, обусловленных патологическим процессом и повреждениями, наконец, о наличии и выраженности посмертных (трупных) изменений. При общем осмотре определяют пол, внешний вид умершего и его соответствие возрасту, отраженному в медицинской документации, особенности телосложения. Телосложение может быть крепким или слабым, правильным или неправильным (кифоз, лордоз, сколиоз, куриная грудь и т.д.). Устанавливают, к какому конституциональному типу относится труп — астеническому, нормостеническому или гиперстеническому. Питание определяют по толщине подкожной жировой клетчатки и по объему мышц, преимущественно конечностей. Если не обнаружено истощения или общего ожирения, питание оценивают как хорошее, удовлетворительное, пониженное. Важно измерить рост и массу трупа.
Кожные покровы трупа обычно бледные, иной их цвет обусловлен особенностями того или иного заболевания. Так, желтоватый цвет кожа приобретает при желтухе, цвет бронзы — при аддисоновой болезни, восковидный цвет — при анемии. Кожные сыпи на трупе изучать трудно, они как бы гаснут. Проявления артериального полнокровия также исчезают, ве-
нозное полнокровие, а также пигментации, напротив, более заметны.
Далее патологоанатом приступает к более подробному осмотру трупа, начиная с головы и кончая нижними конечностями. Обращает внимание, нет ли выделений из ушей, носа, рта, каков цвет видимых слизистых оболочек. При этом осматривают естественные отверстия мочеиспускательного канала, влагалища, заднего прохода (наличие загрязнений, выделений, повреждений). Описывают также полость рта, состояние зубов, слизистых оболочек, местонахождение языка, регистрируется наличие протезов. У женщин ощупывают молочные железы, выясняя, имеются ли участки уплотнения, выделения из соска. Нажимая пальцем на внутреннюю поверхность бедер и голеней, определяют, есть ли отек подкожной жировой клетчатки. При осмотре задней поверхности тела обращают внимание как на цвет и характер трупных пятен, так и на пролежни, язвы, если они имеются, или какие-либо иные дефекты.
Тщательно описывают операционные раны и разрезы. При этом необходимо указать их размер, локализацию, направление, форму, наличие и характер швов, их количество, наличие в ране тампонов, дренажей, катетеров, турунд. Необходимо отметить состояние краев и дна раны, грануляций, выделений и т.д.
При патологоанатомическом исследовании трупов людей, употреблявших героин, или при подозрении на такое употребление тщательно изучают кожу и мягкие ткани в зонах, где чаще всего производятся внутривенные введения растворов наркотических веществ (особенно локтевых сгибов, паховых областей). В указанных участках описывают следы от инъекций, рубцовые изменения, очаги гиперпигментации, изъязвления кожи, а также тромбы в венах, абсцессы, целлюлиты.
Завершают наружный осмотр трупа установлением посмертных изменений, обращая внимание главным образом на степень охлаждения тела умершего, распространенность и выраженность трупного окоченения, локализацию и характеристику трупных пятен, признаков разложения — появление трупной зелени и эмфиземы.
Разрезы покровов тела, вскрытие и осмотр брюшной полости. Внутреннее исследование трупа начинают обычно со срединного разреза кожи шеи, груди и живота. Для этого под лопатки лежащего на спине трупа подкладывают деревянный брусок. Патологоанатом, стоя справа от трупа, делает по средней линии разрез кожи и подкожной жировой клетчатки малым ампутационным ножом, который держит почти горизонтально. Наиболее распространен срединный (прямой) разрез, его начинают на 3—4 см книзу от подбородка и ведут к рукоятке грудины (рассекая только кожу), затем к мечевидному отроет-

Рис. 5.3. Кожные разрезы при вскрытии трупа.
а — прямой срединный, б — по Лешке, в — по Фишеру, г — по Медведеву
ку, разрезая покровы до кости. По передней стенке живота разрез продолжают по средней линии вниз до лобкового симфиза, обходя при этом пупок слева (рис. 5.3, а).
Кроме описанного выше срединного разреза, в патолого-анатомической практике применяют и другие (рис. 5.3, б, в, г). Разрез по Лешке позволяет извлечь органы шеи без повреждения ее кожи: вначале производят полукружное рассечение покровов от одного плеча к другому плечу по второму межребе-рью. От уровня второго межреберья нож ведут уже в обычном направлении — по средней линии до лобкового симфиза, обходя пупок слева. От края полукружного разреза отсепаровы-вают кожу вверх, до нижней челюсти, заворачивая образовавшийся лоскут на лицо трупа. По методу Фишера на шее делают два разреза, начиная от сосцевидных отростков; оба разреза сходятся под углом у рукоятки грудины. Далее нож ведут по средней линии, но, обойдя пупок, снова делают два разреза по направлению к паховым областям. При отсепаровке верхнего треугольного лоскута открывается широкий доступ к органам шеи и полости рта, нижнего лоскута — к сосудам паховых областей. По методу Медведева на шее делают два разреза — от сосцевидных отростков до акромиона лопаток, затем оба соединяют поперечным разрезом. Образовавшийся лоскут отсе-паровывают до корня носа, после чего можно исследовать как органы шеи, так и челюсти, и лицо, не обезображивая труп.
Вскрытие брюшной полости производят путем рассечения по линии срединного разреза кожи и нижележащих слоев передней брюшной стенки, применяя меры по предупреждению повреждения ножом органов брюшной полости. Затем, для того чтобы достаточно широко раскрыть края разреза и осмотреть брюшную полость, необходимо отсепаровать мягкие ткани от

Рис. 5.4. Общий вид трупа после рассечения передней брюшной стенки, отсепаровывания кожи шеи до ветвей нижней челюсти, кожи и мягких тканей правой половины грудной клетки [Gresham G.A., Turner A R, 1979].
I — нижняя челюсть, 2 — печень, 3 — желудок; 4 — грудная стенка; 5 — малая грудная мышца, 6 — грудино-ключично-сосцевидная мышца.
грудной клетки. Отделяя с помощью малого ампутационного ножа до задней подмышечной линии мышцы и жировую клетчатку, обнажают поверхность грудины и ребер. На шее отсепа-ровывают только кожу до ветвей нижней челюсти; мышцы шеи стараются не повредить (рис. 5.4). При отделении покровов грудной клетки исследуют состояние молочных желез. Их ощупывают, определяют участки уплотнения или, напротив, размягчения, затем изнутри, не повреждая кожи, делают ряд параллельных разрезов. Осматривают поверхности разрезов, обращая внимание на соотношение долек и жировой ткани, наконец, сжимая рукой молочную железу, устанавливают, не выделяется ли при этом какая-либо жидкость.
После отсепаровывания покровов грудной клетки и шеи как на левой, так и на правой стороне трупа образуется общий кожно-мышечный лоскут, состоящий из покровов шеи, грудной клетки и живота. Оба лоскута широко разводят в стороны и приступают к осмотру брюшной полости.
Осмотр брюшной полости и расположенных в ней органов начинают с нижележащих отделов, постепенно поднимаясь к диафрагме. Большой сальник заворачивают на грудную клет-
ку, одновременно определяя его толщину, количество жира, наличие сращений. Держа тонкую кишку за брыжейку, отводят петли тонкой кишки направо и кверху, что позволяет осмотреть левую половину брюшной полости и полость малого таза, сигмовидную ободочную и прямую кишку, а у женщин — матку с придатками. Таким же порядком осматривают правую половину брюшной полости, в частности определяют состояние червеобразного отростка. Возвратив большой сальник на место, исследуют верхний этаж брюшной полости, печень с желчным пузырем, желудок и селезенку, обращая внимание на их величину, положение и отношение к окружающим органам и тканям. Определяют высоту стояния диафрагмы, купол которой справа находится на уровне IV ребра, слева — V ребра. Исследуя различные отделы и органы брюшной полости, одновременно осматривают брюшину. В норме она гладкая, влажная, блестящая, серовато-белого цвета. Экссудат или транссудат вычерпывают из брюшной полости и собирают в градуированный цилиндр, определяя цвет жидкости, ее прозрачность, запах. Место перфорации стенки желудка или кишки следует разыскать до эвисцерации органокомплекса, надавливая на кишки (желудок). Так же проверяется состоятельность швов анастомозов, проходимость их исследуют после эвисцерации. Хирургические разрезы кожи, свищевые отверстия следует вырезать вместе с окружающими тканями и включать в состав органокомплекса.
Вскрытие и осмотр грудной полости. Для вскрытия грудной полости необходимо отделить грудину, последовательно перерезая реберным ножом хрящевые части ребер от II до X включительно, а затем, разрезая хрящевую часть I ребра и разделяя грудино-ключичные суставы, малым ампутационным ножом отделяют грудину от мягких тканей, в том числе от диафрагмы. При этом нужно следить, чтобы нож не проник слишком глубоко и не повредил расположенных в области грудино-ключичного сустава крупных венозных стволов (рис. 5.5).
Отделенная грудина исследуется, при этом обращают внимание на целостность кости, разрастания костной ткани. При необходимости (заболевание системы крови) грудину распиливают по длиннику и осматривают ее костный мозг. Нормальный костный мозг грудины красноватого цвета, при лейкозе он иногда приобретает сероватый и даже зеленоватый оттенок. Осматривают передние части ребер. У детей в месте перехода хрящевой части ребер в костную при рахите могут обнаруживаться рахитические четки, у стариков нередко наблюдаются явления остеопороза. Обернув руку полотенцем, пробуют сломать ребро, при остеопорозе это легко удается.
Осмотр грудной полости и органов шеи начинают с изучения соотношения между легкими и перикардом. Легкие при вскрытии грудной клетки спадаются. При старческой эмфизе-

Рис. 5.5. Отделение грудины от мягких тканей и откидывание ее на структуры шеи после рассечения реберных хрящей и груди но-ключичных суставов [Gresham G.A., Turner A.F., 1979].
1 — желудок, 2 — печень, 3 — малая грудная мышца, 4 — грудина; 5 — легкое, 6, 7, 8 — реберные хрящи
ме они также спадаются, при хронической везикулярной эмфиземе, остром вздутии они, наоборот, заполняют плевральные полости и прикрывают спереди средостение. Отодвинув края легких от сердца, устанавливают наличие плевроперикар-диальных сращений. При осмотре перикардиальной полости определяют ее форму, размеры, положение, наличие или отсутствие смещения. Изучают состояние вилочковой железы, она, как известно, выражена лишь у детей. Начиная с 12— 15 лет, вилочковая железа подвергается физиологической инволюции, у взрослых на ее месте образуется жировое тело (рис 5.6).
Осмотр плевральных полостей при отсутствии плевральных сращений не вызывает затруднений. Завернув за края разрезанных хрящей отсепарованный ранее кожно-мышечный лоскут грудной клетки, вводят руку в плевральную полость и вывихивают легкое наружу, укладывая на переднее средостение. При этом открывается плевральная полость, отчасти — заднее средостение. Выясняют состояние висцеральной и париетальной плевры, наличие или отсутствие экссудата, транссудата, крови. Плевра, обычно влажная, блестящая, имеет характер-

Рис. 5.6. Общий вид переднего средостения, других органов грудной и брюшной полостей после отделения грудины [Gresham G А, Turner A F, 1979]
I — тонкая кишка, 2 — большой сальник, 3 — желудок, 4 — печень, 5 — ви-лочковая железа, 6 — легкое, 7 — диафрагма
ный пятнистый рисунок, в задних отделах легких она темнее, чем в передних (трупный гипостаз). Если в плевральной полости обнаруживают скопление жидкости, последнюю вычерпывают и собирают в измерительный сосуд, определяя ее количество, цвет и запах.
При наличии плевральных сращений пытаются разделить их рукой, одновременно устанавливают их расположение и прочность. При массивных спайках и сращениях между париетальной и висцеральной плеврой легкое извлекают вместе с париетальной плеврой, причем нередко приходится помогать ножом.
При необходимости, вывихнув наружу правое легкое, вскрывают грудной лимфатический проток, располагающийся между аортой и непарной веной.
Затем изучают общее соотношение мышц и органов шеи Пересекают лопаточно-подъязычные мышцы и отделяют нижние концы грудино-ключично-сосцевидных мышц Концы разрезанных мышц разводят в стороны и осматривают сосудисто-нервные пучки. Отделяя передние мышцы шеи, осматривают щитовидную железу, поднижнечелюстные и подъязыч-
ные слюнные железы. Околощитовидные железы обнаруживают, отсепаровав доли щитовидной железы выше и ниже впадения щитовидных артерий. Для осмотра околоушной железы приходится делать дополнительный разрез кожи в области угла нижней челюсти. Этот разрез ведут за ухом, чтобы он соединился с полукружным разрезом покровов черепа.
После осмотра грудной полости и органов шеи приступают к эвисцерации органокомплекса.
Извлечение органов шеи, грудной и брюшной полости в виде единого органокомплекса. Полная эвисцерация заключается в извлечении всех внутренних органов, начиная с языка и кончая прямой кишкой, с сохранением их естественных связей Порядок отделения органов может быть изменен, но чаще всего вначале выделяют органы шеи, затем грудной полости, живота и таза.
Для отделения шейной части органокомплекса малым ампутационным ножом прокалывают мышцы дна полости рта у левого угла нижней челюсти, глубина погружения ножа не должна превышать 4—5 см. Короткими пилящими движениями продвигают нож в направлении кпереди и кнутри, вдоль края ветви нижней челюсти, причем боковая поверхность ножа непосредственно соприкасается с внутренней поверхностью этой кости Такие разрезы проводят с обеих сторон до средней линии, где они встречаются друг с другом. В образовавшееся в дне полости рта отверстие вводят пальцы левой руки, которыми захватывают язык и оттягивают его книзу. В это время, введя правой рукой через отверстие дна полости рта малый ампутационный нож, отделяют двумя разрезами мягкое небо от твердого на их границе. В результате в состав органокомплекса входит мягкое небо с язычком, дужками и миндалинами.
Органокомплекс оттягивают книзу и вбок, перерезая одновременно заднюю стенку глотки, внутренние и наружные сонные артерии, яремные вены и блуждающие нервы. Затем отделяют шейную часть органокомплекса от позвоночника, вплоть до ключицы Грудную часть органокомплекса сначала отделяют от ключицы, затем от грудного отдела позвоночника. При этом перерезают подключичные артерии и вены, а также стволы плечевых сплетений Отсепаровывая грудную часть комплекса органов от позвоночника, перегибают весь комплекс через диафрагму, укладывая его на органы брюшной полости, а по завершении отделения возвращают его в грудную клетку.
Для отделения брюшной части органокомплекса необходимо перерезать диафрагму у места прикрепления ее к ребрам, перерезать ножки диафрагмы, отделить брюшину от забрю-шинной клетчатки, отсепаровать брюшную часть органокомплекса от поясничного отдела позвоночника. При этом по мере отделения брюшной части органокомплекса последний
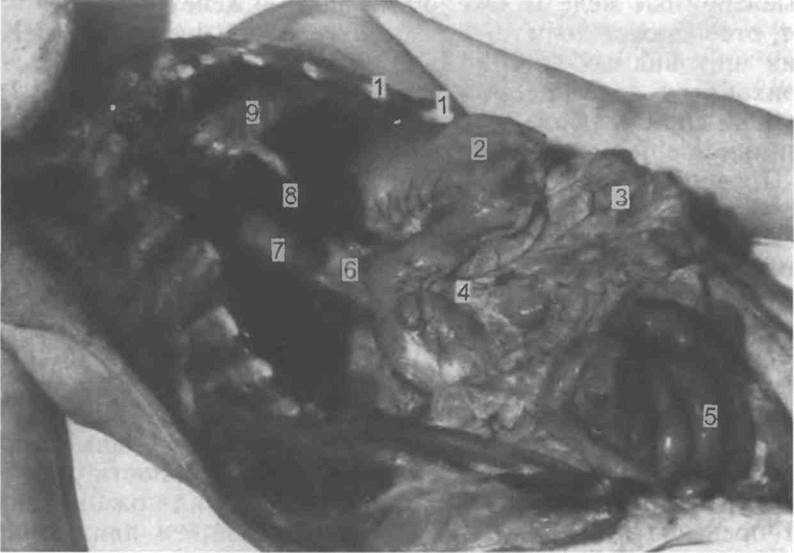
Рис. 5.7. Общий вид органов брюшной полости после рассечения диафрагмы, отделения органокомплекса и помещения его на свое место [Gresham G А, Turner A F, 1979]
1 — рассеченные реберные хрящи, 2 — желудок, 3 — большой сальник, 4 — головка поджелудочной железы, 5 — тонкая кишка, 6 — воротная вена, 7 — желчный пузырь, 8 — печень, 9 — легкое
отодвигается все ниже и ниже, так что в конце концов он оказывается расположенным на бедрах трупа. Для облегчения последующего отделения органов таза ладонь левой руки вводят между крестцом и прямой кишкой и разрезают парарек-тальную клетчатку позади и по бокам прямой кишки. После этого уже отделенную шейную, грудную и брюшную части комплекса поднимают с бедер трупа и укладывают на свои места (рис. 5.7). Деревянный брусок, подставленный под лопатки трупа, перемещают под шею, чтобы отделенные части комплекса не соскальзывали вниз, в область таза.
Для отделения тазовой части органокомплекса необходимо перерезать с обеих сторон сосудистый пучок (подвздошные артерии и вены) и прямую кишку; у женщин, кроме того, влагалище, у мужчин — мочеиспускательный канал впереди предстательной железы
Описанный порядок эвисцерации — сверху вниз — является основным, но не единственным. Иногда предпочитают отделить сначала тазовую часть органокомплекса, затем перерезать диафрагму и отделить брюшную часть, а лишь затем шейную часть.
Органокомплекс можно извлечь вместе с наружными половыми органами. Для этого основной разрез продолжают на промежность. Перепиливают лобковый симфиз. Широко раздвигают ноги трупа Делают овальный разрез кожи промежности. Этот разрез окружает половой член, мошонку и задний проход (у женщин — половую щель и задний проход). Отделяют ножом от костей органы малого таза как со стороны промежности, углубляя овальный разрез, так и со стороны входа в таз. Оттягивают прямую кишку кверху и проталкивают наружные половые органы в полость таза через образовавшееся в промежности отверстие
Отделенный органокомплекс извлекают из трупа и укладывают на секционный (препаровочный) столик.
Перед исследованием органокомплекса следует осмотреть освобожденные от органов полости трупа. В ротовой полости обращают внимание на зубы, десны, твердое небо, в области шеи — на глубокие мышцы, симпатические стволы и узлы, в грудной полости — на париетальную плевру, ребра; в брюшной полости и полости таза — на клетчатку и мышцы. Доступным для осмотра и более глубокого исследования становится также весь позвоночный столб.
Исследование органов извлеченного органокомплекса. Препаровочный (секционный) столик с лежащим на нем органо-комплексом устанавливают в ногах трупа, поперек секционного стола При этом органокомплекс во время его изучения приходится неоднократно поворачивать головным концом к себе или от себя и переворачивать с вентральной поверхности на дорсальную и наоборот. Процесс переворачивания осуществляют в три приема: сначала переворачивают печень, затем грудную часть комплекса органов, потом — брюшную.
Исследование сердечно-сосудистой системы. С учетом большой распространенности и тяжести болезней системы кровообращения следует проводить тщательное исследование сердца и сосудов. При этом в ряде случаев при врожденных пороках развития сердца и сосудов, при подозрении на эмболию (тромбоэмболию и особенно воздушную эмболию) вскрытие и изучение сердца, легочного ствола и ветвей легочных артерий, других сосудов проводится «на месте», до извлечения органов.
Для вскрытия и осмотра перикарда органокомплекс укладывают вентральной стороной кверху, головным концом к вскрывающему. Захватив пинцетом переднюю стенку перикарда, в центре ее ножницами делают небольшое отверстие, из которого производят три разреза: один вверх, к месту отхожде-ния аорты, два — расходящихся книзу. Осматривают серозный перикард, его пристеночную и висцеральную пластинки. Если нет наложений, бугорков, узелков, кровоизлияний и сращений пластинок, серозный перикард выглядит гладким, блестящим. Приподняв сердце за верхушку, осматривают эпикард
Рис. 5.8. Разрезы для вскрытия полостей сердца по току крови Черные линии со стрелками и цифрами показывают направление и последовательность разрезов полостей сердца и крупных сосудов.
задней поверхности сердца и задний отдел перикарда Здесь находят от 10 до 50 мл прозрачной, соломенного цвета жидкости. Увеличение количества жидкости, изменение ее качества свидетельствуют о патологическом процессе (транссудат, экссудат, Кровоизлияние в пери-кардиальную полость).
При осмотре сердца уделяют внимание как состоянию эпикарда, так и подэпикар-диальной жировой ткани: ее количеству, цвету, консистенции. Определяют форму и величину сердца. Для этого производят измерения в трех плоскостях: на уровне венечной борозды (ширина), от места отхожде-ния аорты до верхушки сердца (длина), от передней до задней поверхности (толщина). Отмечают, какой ход имеют венечные артерии, правильный или извилистый. Проводят по ним пальцем, отыскивают участки уплотнения (атеросклеротические бляшки). Осматривают верхушку сердца: при артериальной гипертензии она закруглена, при атрофии — заострена. Ощупывают сердце, дряблое оно или нет. Дряблость свидетельствует о дистрофических изменениях миокарда или о разрешении трупного окоченения. При осмотре и ощупывании устанавливают, нет ли западающих или выбухающих участков, образующихся при аневризмах сердца.
Техника вскрытия сердца меняется в зависимости от задач, стоящих перед прозектором. Обычно вскрытие проводят по ходу тока крови. Для осуществления раздельного взвешивания сердца ход вскрытия меняют. Для демонстрации гипертрофии стенок желудочков делают поперечные срезы. Сердце вскрывают по направлению тока крови в следующей последовательности: правое предсердие — правый желудочек — легочный ствол; левое предсердие — левый желудочек — аорта. Все производимые разрезы линейные (рис. 5.8).
Органокомплекс укладывают по средней линии столика, легкое подвертывают под сердце. Захватив зубчатым пинцетом

Рис. 5.9. Правое предсердие и правый желудочек, вскрытые на месте [Gresham G.A., Turner A.F., 1979].
1 — нижняя полая вена, 2 — овальная ямка, 3 — правое ушко, 4 — трехстворчатый клапан, 5 — боковая стенка правого желудочка, 6 — легочный конус, 7 — правая сторона межжелудочковой перегородки
правое ушко, оттягивают его кверху, ножницами делают небольшое отверстие, вставляют в него браншу и делают первый разрез — через стенку правого предсердия в нижнюю полую вену. Начиная от середины проведенного разреза, делают второй — по краю правой половины сердца через боковую стенку правого желудочка к верхушке, при этом разрезают трехстворчатый (правый предсердно-желудочковый) клапан и вскрывают полость правого желудочка (рис. 5.9). Затем органоком-плекс укладывают по диагонали столика, сердцем влево от вскрывающего. Начиная из середины последнего разреза, делают третий разрез — через переднюю стенку правого желудочка в легочный ствол. Чтобы не повредить переднюю сосо-чковую мышцу, браншу ножниц вставляют между ней и передней стенкой правого желудочка.
Легочный ствол разрезают в том месте, где он соприкасается с левым ушком. Далее приступают к вскрытию левых отде-

Рис. 5.10. Общий вид сердца после рассечения передней стенки левого желудочка и восходящей части аорты [Gresham G.A., Turner A. R, 1979].
1 — левая полулунная заслонка клапана аорты; 2 — передняя створка двустворчатого клапана; 3 — передняя сосочковая мышца; 4 — задняя сосочковая мышца; 5 — левая сторона межжелудочковой перегородки.
лов сердца. Органокомплекс укладывают по диагонали сердцем вправо от вскрывающего. Оттягивая зубчатым пинцетом левое ушко сердца кверху, верхушку сердца откидывают направо, ножницами делают четвертый разрез — через левое предсердие, у места впадения левой пары легочных вен. Из середины этого разреза делают пятый разрез — через боковую стенку левого желудочка по наиболее выпуклой части до верхушки. При этом пересекают двустворчатый (левый предсерд-но-желудочковый, митральный) клапан и вскрывают полость левого желудочка. После этого делают шестой разрез — от конца предыдущего через переднюю стенку левого желудочка до левого ушка и далее в аорту (рис. 5.10). Стенку левого желудочка разрезают параллельно передней межжелудочковой ветви левой венечной артерии, отступя от нее влево на 1,5— 2 см. При разрезе аорты одновременно рассекают легочный ствол над его клапанами. Вскрытие полостей сердца заканчивают разрезом стенки левого и правого ушка.
С каждым новым разрезом производят осмотр соответствующего участка сердца. Выявляют состояние пристеночного эндокарда, описывают содержимое предсердий и желудочков
(красные и белые посмертные свертки, жидкая кровь, тромбы), устанавливают, имеется ли расширение полостей, определяют степень развития сосочковых мышц.
Особенно тщательно осматривают клапаны сердца. Нормальные клапаны тонкие, полупрозрачные, эластичные. Периметр клапанных отверстий у взрослых: аорты — 7 см, легочного ствола — 8 см, двустворчатого клапана — 10 см, трехстворчатого клапана — 11,5 см. При вскрытии сердца нельзя забывать об осмотре межжелудочковой перегородки, овального отверстия, места впадения артериального (боталлова) протока.
Исследование мышцы сердца начинают с определения толщины стенок желудочков. Ее измеряют в наиболее массивном участке, т. е. выбирают наибольший размер (не учитывая толщину сосочковых мышц и эпикарда). При этом следует иметь в виду, что разрез через стенку должен быть проведен строго под прямым углом. В повседневной патологоанатомической практике для оценки степени гипертрофии желудочков ограничиваются определением массы сердца и толщины стенок правого и левого желудочков, межпредсердной перегородки. Масса сердца у мужчин — 290—310 г, у женщин — 285 г, толщина стенки левого желудочка — 0,7—1,2 см, правого желудочка — 0,2—0,4 см, меж-желудочковой перегородки — 1,0—1,2 см. Далее разрезают мышцу сердца большим ампутационным ножом: сначала задне-боковой отдел стенки левого желудочка, затем передний отдел и перегородку. Все разрезы необходимо делать так, чтобы не повредить ни эпикард, ни перикард, разделяя каждый отдел на два более тонких ломтика. У детей нормальная мышца сердца имеет цвет телятины, у взрослых — зрелого мяса. При белковой дистрофии мышца сердца имеет сероватый оттенок, при жировой дистрофии — полосатость («тигровое сердце»). В миокарде можно обнаружить участки некроза, рубцы и другие патологические изменения.
Вскрытие венечных артерий производят в определенной последовательности: главный ствол левой венечной артерии — ее передняя межжелудочковая ветвь — огибающая ветвь — правая венечная артерия. Левую венечную артерию и ее ветви вскрывают ножницами по току крови, правую — против тока крови. Левую венечную артерию начинают вскрывать из ее устья и разрезают до места деления на переднюю межжелудочковую и огибающую ветви; в этом участке артерия оказывается перерезанной при вскрытии полостей сердца. Перерезанный ствол передней межжелудочковой ветви находят в верхнем отделе передней межжелудочковой борозды, огибающей ветви — под левым ушком. Правую венечную артерию начинают вскрывать от места ее перерезки под правым ушком. В ряде случаев ее можно рассекать, как и левую, из устья по току крови. Из опасения удалить свежий тромб иногда делают ряд
поперечных срезов и лишь потом артерию вскрывают ножницами продольно. Внутренняя оболочка венечных артерий должна быть ровной и гладкой. Если обнаружены атероскле-ротические бляшки, обращают внимание на их расположение, величину, цвет, состояние поверхности, наличие извести, степень сужения просвета.
Исследование проводящей системы сердца осуществляют для выяснения причин аритмии, сердечных блоков и в ряде случаев внезапной сердечной смерти. В этом плане необходимо исследовать как макроскопически, так и на гистологических срезах состояние синусно-предсердного и предсердно-желу-дочкового узлов, левую и правую ножку предсер дно-желудочкового пучка (пучок Гиса) по методике, изложенной в специальных руководствах для патологоанатомов. В патологоанато-мической практике для объективной оценки повреждения миокарда и компенсаторных процессов применяют морфометри-ческие показатели. Так, при использовании метода вскрытия сердца для раздельного взвешивания его частей нередко выводится желудочковый индекс (ЖИ): отношение массы правого желудочка к массе левого желудочка. Величина ЖИ, равная 0,4—0,6, отражает физиологические пределы работы сердца При показателе ЖИ, превышающем 0,6, имеется гипертрофия правого желудочка, а менее 0,4 — гипертрофия левого желудочка сердца.
Вскрытие аорты и ее ветвей. Восходящая часть аорты уже вскрыта при последнем разрезе сердца. Поэтому продолжают начатый разрез и вскрывают аорту на всем протяжении. Для этого органокомплекс переворачивают с вентральной стороны на дорсальную. Левой рукой захватывают корень левого легкого и отворачивают его на заднее средостение. Во вскрытый при исследовании сердца участок восходящей части аорты вставляют браншу ножниц. Удерживая браншу в этом положении, возвращают легкое на место. Разрезают по средней линии дугу аорты, затем грудную часть, брюшную часть аорты и обе общие подвздошные артерии, а также находящиеся в составе органокомплекса части наружных и внутренних подвздошных артерий. Из дуги аорты вскрывают плечеголовной ствол, левую общую сонную и подключичную артерии, из брюшной части аорты — чревный ствол, верхнюю и нижнюю брыжеечные, а также почечные артерии. Для вскрытия ветвей брыжеечных артерий комплекс органов необходимо перевернуть вентральной стороной кверху. Поперечную ободочную кишку откидывают на печень. Браншами сомкнутых остроконечных ножниц счищают жир брыжейки по ходу сосудистых ветвей. После этого становятся видимыми как артериальные, так и венозные стволы.
Нижнюю полую вену, как и артерии, вскрывают по току крови, для чего комплекс укладывают дорсальной стороной
кверху, головным концом от себя. Ветви нижней полой вены (почечные и яичковые вены), а также воротной вены (брыжеечные, селезеночную) вскрывают против тока крови, отправляясь из устья.
При вскрытии сосудов проявляются преимущества метода полной эвисцерации, при котором сохраняются естественные, в частности сосудистые, связи между органами.
Внутренняя оболочка нормальных артерий и вен гладкая и блестящая, беловатого (вены) и желтовато-белого (артерии) цвета. В венах можно обнаружить тромботические массы, а в артериях, кроме того, — липидные пятна и полосы, атероскле-ротические бляшки и язвы, отложения извести, специфические изменения — морщинистость при сифилитическом аортите.
Исследование органов шеи и дыхательной системы. Органо-комплекс помещают на секционный столик дорсальной стороной кверху, головным концом к вскрывающему. Сначала осматривают язык, при этом делают несколько глубоких поперечных разрезов. Затем ножницами перерезают левые дужки мягкого неба и отворачивают их в сторону, чтобы осмотреть зев и небные миндалины. Нажав на миндалину ножом, выдавливают содержимое из ее крипт; изучают состояние небных миндалин на разрезах. Щитовидную железу разрезают в продольном направлении, обращая внимание на количество коллоида, однородность или узловатость строения. Далее вскрывают глотку и пищевод, разрезая их заднюю стенку до входа в желудок. В пищеводе могут быть обнаружены дивертикулы, рубцы, сужение, опухоль и т.д. В нижнем отрезке пищевода возможно посмертное переваривание слизистой оболочки желудочным соком, что может симулировать прижизненные патологические изменения, вплоть до перфорации стенки органа.
Для вскрытия органов дыхания верхнюю часть органоком-плекса приподнимают за язык, взяв его в левую руку так, чтобы большой палец находился над надгортанником. Гортань разрезают по средней линии, а трахею сбоку, по краю только что разрезанного пищевода, не повреждая его стенку. Из трахеи проходят ножницами сначала в правый главный бронх и вскрывают по очереди его наиболее крупные внутрилегочные ветви, а затем в левый главный бронх и вскрывают его крупные внутрилегочные разветвления (рис. 5.11).
Разломав хрящи гортани, осматривают ее внутреннюю поверхность, уделяя особое внимание голосовым складкам. Тщательно осматривают трахеобронхиальное дерево: состояние просветов бронхов (сужение, расширение), изучают их содержимое (в нормальных условиях небольшое количество слизистых или жидких пенистых масс), исследуют слизистую оболочку (набухшая, темно-красная при застое и воспалении),

Рис. 5.11. Вскрытие гортани, трахеи, бронхов [Gresham G А, Turner AF, 1979]
определяют толщину стенок трахеи и бронхов, их вид на разрезе Вслед за вскрытием дыхательных путей изучают лимфатические узлы заднего и переднего средостения, бронхолегоч-ные, нижние и верхние трахеобронхиальные, околотрахеаль-ные, шейные Нередко у жителей крупных промышленных центров лимфатические узлы приобретают черный цвет за счет значительного накопления частиц угля
Перед вскрытием легкие осматривают и ощупывают При этом оценивают состояние париетальной и висцеральной плевры, нет ли в плевре кровоизлияний, каких-либо наложений и других изменений Увеличение объема легких наблюдается при эмфиземе, отеке, крупозной пневмонии, спадение легочной ткани — при компрессионных и обтурационных ателектазах, участки западения встречаются вблизи каверн и других полостей, выбухающие очаги обычно соответствуют опухолевым узлам При ощупывании составляют общее впечатление о консистенции, эластичности легких, выявляют участки уплотнения Обычно легкое при надавливании потрескивает, несколько пружинит При эмфиземе крепитация усилена, ткань становится мягкой, пушистой, при карнификации и

Рис. 5.12. Разрез легкого [Gresham G А, Turner A F, 1979]
бурой индурации в участках ателектаза легкие уплотнены, а крепитация, напротив, ослаблена или отсутствует Признаком отека или утраты эластичности служат оставшиеся от надавливания пальцем ямки Очаговые уплотнения могут оказаться фокусами пневмонии, узлами опухоли, инфарктами и другими патологическими образованиями
Вначале вскрывают левое, затем правое легкое Для этого прижимают легкое ладонью руки к поверхности столика и одним движением большого ампутационною ножа разрезают его от выпуклой боковой поверхности до корня При этом крупные сосуды и бронхи оказываются вскрытыми преимущественно вдоль (рис 5 12) Легкое режется с трудом Если разрез не удаегся закончить сразу у корня, то надрезанное легкое разворачивают и снова устанавливают нож для повторного разреза При других способах вскрытия рекомендуется разрезать каждую долю по очереди, а при долевой фибринозной пневмонии рассечение доли проводить не вдоль, а поперек
Поверхность разреза легкого обычно ровная, серо-красная, при надавливании из тк
















