

Индивидуальные и групповые автопоилки: для животных. Схемы и конструкции...

Археология об основании Рима: Новые раскопки проясняют и такой острый дискуссионный вопрос, как дата самого возникновения Рима...

Индивидуальные и групповые автопоилки: для животных. Схемы и конструкции...

Археология об основании Рима: Новые раскопки проясняют и такой острый дискуссионный вопрос, как дата самого возникновения Рима...
Топ:
Марксистская теория происхождения государства: По мнению Маркса и Энгельса, в основе развития общества, происходящих в нем изменений лежит...
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов...
Определение места расположения распределительного центра: Фирма реализует продукцию на рынках сбыта и имеет постоянных поставщиков в разных регионах. Увеличение объема продаж...
Интересное:
Принципы управления денежными потоками: одним из методов контроля за состоянием денежной наличности является...
Влияние предпринимательской среды на эффективное функционирование предприятия: Предпринимательская среда – это совокупность внешних и внутренних факторов, оказывающих влияние на функционирование фирмы...
Что нужно делать при лейкемии: Прежде всего, необходимо выяснить, не страдаете ли вы каким-либо душевным недугом...
Дисциплины:
|
из
5.00
|
Заказать работу |
|
|
|
|
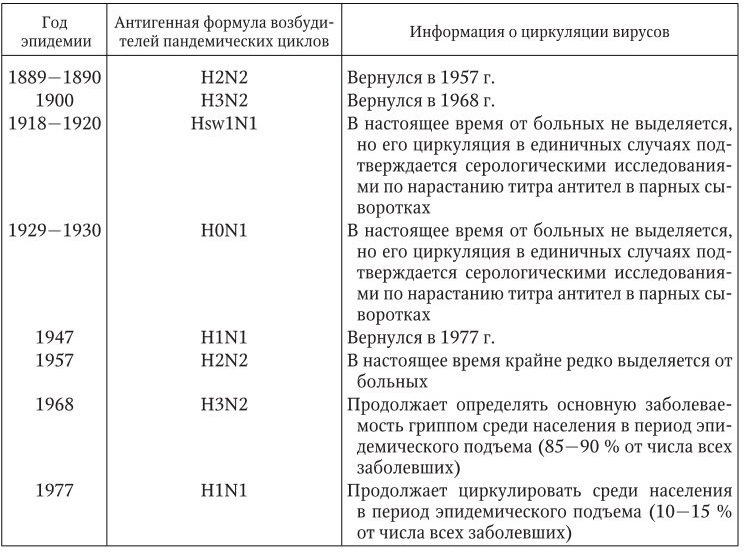
Примечание: Hsw – гемагглютинин гриппа свиней.
По прогнозам специалистов, следующая пандемия гриппа может принести следующие последствия (данные для США):
– до 200 млн человек будет инфицировано;
– от 40 до 100 млн заболеют;
– от 18 до 45 млн будут нуждаться в амбулаторном лечении;
– от 300 тыс. до 800 тыс. человек будет госпитализировано;
– от 88 тыс. до 300 тыс. человек умрет.
Для нашей страны эти показатели могут быть следующими:
– до 120 млн человек будет инфицировано;
– до 60 млн человек заболеют;
– до 30 млн человек будут нуждаться в амбулаторном лечении;
– до 500 тыс. человек будет госпитализировано;
– до 200 тыс. человек умрет.
Приведенные показатели смерти касаются обычного человеческого вируса гриппа. При птичьем гриппе в случае появления рекомбинантного штамма все будет обстоять намного драматичнее.
Патогенез и патологоанатомическая картина. Вирусы гриппа обладают тропностью к эпителию дыхательных путей. В патогенезе гриппа различают пять основных фаз:
– репродукция вируса в клетках дыхательных путей;
– вирусемия, токсические и токсико‑аллергические реакции; токсическое воздействие на различные органы и системы, в первую очередь на сердечно‑сосудистую и нервную, связано с самим вирусом гриппа, а также проникновением в кровь продуктов распада клеток;
– поражение дыхательного тракта с преимущественной локализацией процесса в каком‑либо его отделе;
– бактериальные осложнения со стороны органов дыхания и других органов и систем организма; входными воротами инфекции служат некротизированные участки эпителия дыхательных путей;
– обратное развитие патологического процесса.
Патоморфологические изменения в слизистых оболочках дыхательных путей характеризуются дегенеративными явлениями в цитоплазме и ядре эпителиоцитов: исчезновением ворсинок на них, гибелью, слущиванием пластов эпителия, что облегчает накопление бактерий в слизистых оболочках дыхательных путей. В слизистой оболочке носа наблюдается отечность tunica propria.
|
|
Первоначально поражается слизистая оболочка глотки, затем процесс охватывает слизистые оболочки гортани, трахеи и бронхов. Изменения носят очаговый характер. В слизистых оболочках отмечаются сосудистые нарушения в виде полнокровия, отека, иногда кровоизлияний. Часто обнаруживаются фуксинофильные цитоплазматические включения в эпителиоцитах и круглоклеточная инфильтрация подэпителиальных слоев. Поражение, как правило, не распространяется на бронхиолы.
Проникновение вируса гриппа в клетки сопровождается воздействием на рецепторный аппарат клеток эпителия, что также облегчает развитие вторичных бактериальных осложнений. Поврежденная слизистая оболочка трахеи и бронхов только спустя месяц после инфицирования вирусом гриппом приобретает нормальное морфологическое строение.
Вследствие вирусемии и токсического воздействия развивается выраженная лихорадка и явления общей интоксикации. В поражении различных органов и систем ведущую роль играют циркуляторные расстройства, причиной которых служат нарушение тонуса, эластичности и проницаемости сосудистой стенки, а также поражение диэнцефального отдела головного мозга. Для гриппа характерно фазовое поражение симпатической и парасимпатической нервной системы. Гипертензия сменяется гипотензией, тахикардия – брадикардией, белый дермографизм – розовым. Сосудистая дистония сохраняется еще некоторое время и после заболевания. Нарушение барьерной функции эпителия респираторного тракта, снижение фагоцитарной активности лейкоцитов, анергизирующее действие возбудителя гриппа способствуют активации условно‑патогенной микрофлоры дыхательных путей, возникновению бактериальных осложнений и обострению сопутствующих хронических заболеваний.
|
|
Клиническая картина. Различают типичное и атипичное течение гриппа, а по тяжести клинических проявлений – легкую, средней тяжести и тяжелую формы болезни. Некоторые авторы выделяют еще очень тяжелую – молниеносную (гипертоксическую) форму болезни.
Инкубационный период при гриппе составляет обычно 1 – 2 дня, но может укорачиваться до нескольких часов и удлиняться до 3 дней. В клинической картине заболевания выделяют два основных синдрома – интоксикации и поражения дыхательных путей (катаральный синдром).
В типичных случаях грипп начинается остро. Возникают озноб или познабливание, головная боль. Уже через несколько часов температура тела достигает максимальных цифр (38,5 – 40 °C). Развиваются слабость, ощущение разбитости, ноющие боли в мышцах, костях и крупных суставах. Головная боль усиливается и локализуется в лобной или лобно‑височной области, надбровных дугах и глазных яблоках; иногда отмечается светобоязнь. Выраженная интоксикация сопровождается головокружением, в некоторых случаях обморочным состоянием, анорексией, рвотой, геморрагическим синдромом, проявляющимся чаще всего в виде носового кровотечения.
В первые сутки болезни больные жалуются на сухость и саднение в носоглотке, «заложенность» носа. На 2 – 3‑й день у большинства из них возникает сухой кашель, часто сопровождающийся саднением и болями за грудиной, а также небольшой насморк. Спустя 3 – 4 дня кашель становится влажным.
В неосложненных случаях продолжительность лихорадки при гриппе А составляет 1 – 6 дней, чаще до 4 дней, при гриппе В – несколько больше. Снижение температуры тела происходит критически либо ускоренным лизисом, сопровождаясь потоотделением. Двухволновая лихорадка встречается редко; ее появление связано с развитием осложнений.
При осмотре больного в первые дни заболевания отмечаются гиперемия и одутловатость лица, инъекция сосудов склер, иногда с 3 – 4‑го дня – herpes labialis. При тяжелом течении болезни наблюдается бледность кожных покровов с цианотичным оттенком (проявление гипоксии и гипоксемии). Зев гиперемирован, цианотичен. Гиперемия носит разлитой характер, более яркой она бывает в области дужек, распространяется на мягкое небо и заднюю стенку глотки. У ряда больных отмечается мелкая зернистость мягкого неба, реже языка и дужек. Задняя стенка глотки суховата на вид и имеет увеличенные лимфатические фолликулы. К 3 – 4‑му дню гиперемия слизистых оболочек уменьшается и остается лишь инъекция сосудов. На этом фоне более заметной становится зернистость мягкого неба и нередко видны точечные кровоизлияния.
|
|
Слизистая оболочка носа гиперемирована с цианотичным оттенком, набухшая. На 2 – 3‑й день заболевания могут появиться необильные серозные, затем слизистые выделения из носа. В случае присоединения бактериальной флоры выделения приобретают слизисто‑гнойный характер.
Пульс в начале заболевания чаще соответствует температуре, реже определяется относительная брадикардия или тахикардия. Артериальное давление в лихорадочный период имеет тенденцию к снижению.
Поражение органов дыхания закономерно. В лихорадочный период может наблюдаться одышка. При перкуссии легких нередко выявляется коробочный звук, аускультативно дыхание жестковатое (иногда везикулярное), могут прослушиваться кратковременные сухие хрипы.
При рентгенологическом исследовании в ранние сроки находят усиление сосудистого рисунка и расширение корней легких.
Пищеварительная система поражается в меньшей степени. При тяжелых формах гриппа аппетит снижен вплоть до полной анорексии, язык влажный, обложен белым налетом, у кончика ярко‑красный с обнаженными сосочками, иногда болезненный. Отмечается склонность к запорам.
В периферической крови наблюдаются лейкопения, нейтропения, эозинопения, умеренный моноцитоз; СОЭ нормальная или снижена.
Со стороны мочевыделительной системы отмечается умеренное снижение диуреза, сменяющееся повышением его после нормализации температуры. Нередко имеют место протеинурия, микрогематурия и цилиндрурия.
Особенно ярко выражены функциональные нарушения вегетативной нервной системы в виде гиперемии лица, потливости, лабильности пульса. Поражение ЦНС проявляется клинически симптомами интоксикации, а при тяжелом течении болезни – менингеальными симптомами, судорогами и явлениями энцефалопатии, обусловленными циркуляторными расстройствами.
|
|
Период реконвалесценции продолжается 1 – 2 нед. и характеризуется наличием астеновегетативного синдрома (повышенная утомляемость, раздражительность, нарушение сна, потливость, лабильность пульса), наклонностью к осложнениям и обострению хронических заболеваний.
При легкой форме гриппа интоксикация выражена слабо. Температура тела субфебрильная, длительность ее не превышает 2 – 3 дней. В некоторых случаях в клинической картине доминируют симптомы поражения верхних дыхательных путей.
Форма средней тяжести является наиболее частым вариантом течения инфекции. Заболевание сопровождается отчетливо выраженной интоксикацией организма и симптомами поражения верхних дыхательных путей. Длительность лихорадочного периода составляет в среднем 4 – 5 дней.
Тяжелая форма гриппа характеризуется острейшим началом, высокой и более длительной лихорадкой с резко выраженной интоксикацией. Болезнь проявляется адинамией, головокружением, обморочным состоянием, бессонницей или сонливостью, анорексией, рвотой, судорогами, потерей сознания, менингеальными симптомами, энцефалитическим синдромом, сердечно‑сосудистыми нарушениями. Чаще встречаются геморрагические проявления. Со стороны органов дыхания, как правило, наблюдаются осложнения, наиболее часто вирусно‑бактериальные пневмонии. Продолжительность заболевания во многом зависит от характера и течения возникших осложнений.
Молниеносная (гипертоксическая) форма гриппа, по мнению многих авторов, не является строго очерченным в клиническом отношении вариантом заболевания. В клинической картине доминируют тяжелейший нейротоксикоз с развитием отека мозга, сердечно‑сосудистая недостаточность, дыхательная недостаточность (острый геморрагический отек легких, бронхиолит, стеноз гортани). Нередко наблюдается сочетание этих синдромов, так что выделить из них ведущие не представляется возможным. Отличительными особенностями данной формы являются крайняя тяжесть и быстротечность заболевания, часто заканчивающегося летально.
Атипичные стертые формы гриппа встречаются сравнительно редко и характеризуются отсутствием одного из кардинальных синдромов. Заболевание может протекать без температурной реакции и других проявлений интоксикации или при отсутствии симптомов поражения дыхательных путей.
Существенных различий в течении гриппа, вызванного разными серотипами вируса гриппа А, не отмечается. Однако пандемии, обусловленные появлением нового серологического варианта вируса гриппа, характеризуются увеличением числа больных с тяжелыми формами болезни.
|
|
Грипп типа В отличают более длительные инкубационный период и катаральные явления на фоне менее выраженной по сравнению с гриппом А интоксикацией. В период эпидемии регистрируются все формы заболевания, а в межэпидемический период преобладают легкие и средней тяжести формы.
Для пожилых людей грипп чрезвычайно опасен, так как нередко протекает на фоне атеросклеротических изменений сердечно‑сосудистой системы, хронических заболеваний органов дыхания и других заболеваний.
Осложнения. По частоте на первом месте стоят осложнения со стороны верхних (гаймориты, фронтиты, синуситы) и нижних (пневмония) дыхательных путей, а также отиты. Синуситы и отиты в свою очередь могут приводить к таким осложнениям, как гнойные менингиты. На третьем месте стоят поражения центральной и периферической нервной системы: менингиты, энцефалиты, поражения периферических нервов – невриты различной локализации.
Для гриппа закономерны обострения любого хронического процесса, в первую очередь хронических заболеваний сердечно‑сосудистой, дыхательной, мочевыделительной и нервной систем.
Прогноз при тяжелых и осложненных формах заболевания серьезный, а в остальных случаях благоприятный.
Диагностика. Клиническая диагностика базируется на ведущих симптомах гриппа: острое начало с развитием симптомов интоксикации в 1‑е сутки, высокая лихорадка, головная боль с типичной локализацией в области лба, надбровных дуг, глазных яблок, ноющие боли в костях, мышцах, вялость, «разбитость», возникновение на 2 – 3‑и сутки умеренно выраженных катаральных явлений (насморк, сухой кашель, разлитая гиперемия зева и задней стенки глотки).
Материалом для вирусологической диагностики в острой стадии болезни служат препараты – отпечатки слизистой оболочки носовой полости больных и носоглоточное отделяемое, их берут в первые 3 дня болезни. Культивируют вирус на развивающихся куриных эмбрионах. Выделенный из куриных эмбрионов вирус идентифицируют серологическим методом с помощью РТГА с набором иммунных сывороток к эталонным штаммам вируса гриппа.
В повседневной практике наибольшее распространение в подтверждении гриппа имеют серологические исследования. Применяют РТГА, РСК, ИФА, реже реакцию нейтрализации. Диагностическое значение имеет нарастание титра антител в 4 раза и более. В последние годы стали использовать высокочувствительные методы (экспрессные) иммуноферментного анализа и молекулярной гибридизации.
Дифференцировать грипп необходимо от ОРВИ другой этиологии, острых респираторных заболеваний бактериальной этиологии и других инфекционных болезней, в клинике которых имеет место респираторный синдром.
Лечение большинства больных гриппом, как и других ОРВИ, проводят обычно на дому. Больным независимо от тяжести болезни назначают:
– постельный режим до нормализации температуры тела;
– молочно‑растительную, обогащенную витаминами диету;
– обильное питье (горячий чай, клюквенный или брусничный морс, щелочные минеральные воды (боржоми с молоком и др.);
– жаропонижающие средства (по показаниям);
– лекарственные средства для разжижения и отхождения мокроты и снижения кашлевого рефлекса;
– аскорбиновую кислоту, поливитамины;
– антигистаминные препараты.
Внедренные в практику к настоящему времени средства терапии и профилактики всей группы ОРВИ, включая грипп, по механизму их действия на патологический процесс подразделяют на три основные группы:
– cредства специфической профилактики и терапии (вакцины, иммуноглобулин);
– cредства неспецифической профилактики и терапии: а) селективные противовирусные средства: производные амантадина, ингибиторы нейраминидазы; б) неселективные противовирусные средства (аномальные нуклеозиды, интерфероны, индукторы эндогенного интерферона);
– cредства симптоматической терапии: анальгетики‑антипиретики; антиконгестанты (мезатон, нафтазин, галазолин и другие сосудосуживающие препараты для устранения отека слизистой оболочки носа); отхаркивающие средства и муколитики; Н1‑антигистаминные средства.
В целом группу противогриппозных препаратов представляют: а) блокаторы М2‑ионного канала (амантадин, ремантадин, орвирем, полирем); б) ингибиторы нейраминидазы (тамифлю, занамивир, перамивир); в) ингибитор гемагглютинина (арбидол); г) ингибитор тримеризации RNP (ингавирин – подавляет репродукцию вируса на этапе ядерной фазы задержкой миграции вновь синтезированного нуклеопротеида вируса из цитоплазмы в ядро) и противогриппозный нормальный человеческий иммуноглобулин.
Длительность приема:
– амантадина – 3 – 5 дней по 100 мг дважды в сутки;
– ремантадина – по схеме (1‑й день – по 100 мг 3 раза в день; 2 – 3‑й день – по 100 мг 2 раза в день; 3 – 4‑й день – по 100 мг 2 раза в день и 4‑й день – по 100 мг 1 раз в день).
Орвирем – сироп (комплекса ремантадина с природными полисахаридами), предназначен для лечения детей в возрасте старше 1 года.
В последние годы с успехом применяют следующий комплекс препаратов: ремантадин 3 дня и антигриппин (анальгина 0,5 г, аскорбиновой кислоты 0,3 г, димедрола 0,02 г, рутина 0,02 г, лактата кальция 0,1 г) в течение 5 дней.
Группу противогриппозных препаратов – индукторов интерферона составляют:
– арбидол, активен в отношении орто– и парамиксовирусов; применяется в клинической практике для профилактики и лечения гриппа;
– амиксин, активен в отношении широкого спектра патологий, включая вирусные заболевания, в том числе грипп, герпес, ЦМВ‑инфекция и др.
Лейкоцитарный интерферон используют в начальный период гриппа. Препарат в виде раствора вводят в носовые ходы каждые 1 – 2 ч на протяжении первых 2 – 3 дней заболевания.
Среди аномальных нуклеозидов все более широкое применение в лечении вирусных инфекций находят рибавирин, азидотимидин, ацикловир, валацикловир, фамцикловир, бривудин и др. При ОРВИ, в большинстве случаев протекающих доброкачественно, их применение ограничено из‑за высокой частоты побочных реакций и токсичности. Лишь в тех случаях инфекционной патологии, когда само заболевание несет больше угрозы жизни, чем нежелательные эффекты терапии аномальными нуклеозидами (ВИЧ‑инфекция, вирусный гепатит С, герпетическая инфекция), их применение неизбежно.
Специфическое действие этих препаратов отмечается лишь при введении их в первые 3 дня болезни.
В течение всего лихорадочного периода больной должен соблюдать постельный режим.
Госпитализации подлежат лица с тяжелыми и осложненными формами гриппа, а также с тяжелой сопутствующей патологией. В ряде случаев госпитализацию осуществляют по эпидемиологическим показаниям.
В терапии гриппа широко используют патогенетические и симптоматические средства, обязательны гипосенсибилизирующая терапия и витаминотерапия. При гипертермии не всегда, но показаны жаропонижающие средства. Для устранения сухости и першения в горле рекомендуют теплое молоко с боржоми, инжиром, гидрокарбонатом натрия. Для облегчения кашля используют щелочные ингаляции, позже – отхаркивающие средства, горчичники. При остром рините показан 2 – 3 % раствор эфедрина (капли в нос).
Антибиотики и сульфаниламидные препараты назначают только при наличии бактериальных осложнений, с профилактической целью их следует давать и больным туберкулезом и некоторыми хроническими заболеваниями дыхательной системы.
В лихорадочный период гриппа рекомендуется обильное питье, а при тяжелых формах заболевания внутривенное введение жидкости (500 – 2000 мл) в сочетании с мочегонными средствами.
Больных с молниеносными (гипертоксическими) формами гриппа лечат в палатах интенсивной терапии.
Терапия поражений ЛОР‑органов, нервной, мочевыделительной и других систем проводится под наблюдением соответствующих специалистов.
Профилактика. Для активной иммунизации против гриппа используют инактивированные и живые вакцины. Новые типы инактивированных очищенных вакцин включают цельновирусные (вирионные вакцины), из расщепленных вирионов (сплитвирусные вакцины), субъединичные препараты наивысшей степени очистки. Для профилактики гриппа сейчас используют два первых типа инактивированных вакцин. Вирионные вакцины вводят внутрикожно струйным методом с помощью безыгольного инъектора, что позволяет использовать их для иммунизации большого количества населения (например, для вакцинации на крупных промышленных предприятиях). Вакцина из расщепленных вирионов – адсорбированная гриппозная химическая вакцина – вводится подкожно и используется главным образом для иммунизации людей, которым противопоказаны прививки вирионными и живыми вакцинами.
К живым гриппозным вакцинам относятся аллантоисная (яичная) и тканевая. Иммунизация живой аллантоисной вакциной осуществляется интраназально двукратно с интервалом 20 – 30 дней. Она применяется в основном для вакцинации ограниченной части населения (например, на небольших предприятиях). Живая тканевая вакцина для перорального применения, как правило, не вызывает побочных реакций и используется для иммунизации детей.
По оценкам, из общего числа вакцинированных противогриппозной вакциной почти в 30 % случаев нет достоверно результируемого специфического иммунного ответа на прививку против гриппа, что порождает скептическое отношение некоторых ученых и части населения к возможности эффективной защиты от эпидемий гриппа с помощью вакцинации.
Для профилактики гриппа перед началом эпидемии и во время нее следует назначать стимуляторы интерферона, лишенные инфекционных и антигенных свойств (нуклеиновые кислоты, полисахариды).
В период эпидемии для экстренной профилактики применяют оксолиновую мазь, лейкоцитарный интерферон, ремантадин. С этой же целью у лиц из групп риска используют донорский и плацентарный иммуноглобулин.
Для снижения заболеваемости в период эпидемии гриппа проводят комплекс противоэпидемических мероприятий. Больных надо изолировать. Помещение, где находится больной, необходимо проветривать. Следует производить влажную уборку, используя 0,5 % раствор хлорамина. В медицинских учреждениях, аптеках, магазинах и других предприятиях сферы обслуживания персонал должен работать в масках из четырехслойной марли. В палатах лечебных учреждений, врачебных кабинетах и коридорах в поликлиниках следует систематически включать ультрафиолетовые лампы. Для реконвалесцентов в поликлиниках организуются изолированные отсеки с отдельным входом с улицы и гардеробом.
Парагрипп
Парагрипп – острое вирусное заболевание, характеризующееся умеренно выраженными симптомами интоксикации и поражением верхних дыхательных путей, преимущественно гортани.
Парагриппозный вирус впервые был выделен Р. Ченоком в 1954 г. из носоглоточных смывов ребенка, больного острым ларинготрахеитом. В 1957 г. тот же автор выделил от детей два новых типа вирусов. Позже в группу парагриппозных вирусов был включен открытый в 1952 г. в Японии так называемый вирус гриппа D (Сендай). В. М. Жданов в 1959 г. предложил название новой инфекционной болезни – парагрипп.
Этиология. В настоящее время известны четыре типа вирусов парагриппа (1, 2, 3, 4), которые имеют ряд сходных признаков с возбудителями гриппа и относятся к парамиксовирусам. Размеры вирусных частиц 150 – 250 нм. Вирус содержит РНК спиральной формы, полисахариды, липиды и поверхностно расположенный гемагглютинин.
Вирусы парагриппа обладают стойкой антигенной структурой. Они хорошо размножаются в культуре тканей почек эмбриона человека, обезьяны, некоторые из них – в амниотической жидкости куриных эмбрионов. Вирусы тропны к клеткам респираторного тракта и вызывают феномен гемадсорбции. Они нестойки во внешней среде. Потеря инфекционных свойств наступает через 2 – 4 ч пребывания при комнатной температуре, а полная инактивация – после 30 – 60‑минутного прогревания при 50 °C.
Эпидемиология. Источником инфекции является больной человек. Вирус выделяется с носоглоточной слизью в острый период болезни. Путь передачи – воздушно‑капельный.
Парагриппозная инфекция проявляется в виде спорадических заболеваний круглый год с подъемами заболеваемости в осенне‑зимние месяцы. Она является ведущей среди острых респираторных заболеваний в межэпидемический по гриппу период. У детей дошкольного возраста парагрипп встречается чаще, чем острые респираторные заболевания другой этиологии, и нередко бывает причиной групповых вспышек. Парагриппом болеют дети в первые месяцы жизни и даже новорожденные. Считается, что антигенная стабильность вирусов парагриппа препятствует его эпидемическому распространению. Однако в небольших населенных пунктах описаны вспышки заболевания, которые длились около месяца и охватывали до 20 % населения. Эпидемическая кривая носила взрывной характер, как при эпидемиях гриппа.
Патогенез и патологоанатомическая картина. Патогенез заболевания изучен недостаточно. Известно, что размножение вируса происходит преимущественно в клетках эпителия верхних дыхательных путей (носовые ходы, гортань, иногда трахея). Локализация процесса в нижних отделах дыхательного тракта, мелких бронхах, бронхиолах и альвеолах отмечается в основном у детей раннего возраста.
У больных развиваются гиперемия и отечность слизистой оболочки дыхательных путей. Воспалительные изменения наиболее выражены в гортани. У маленьких детей это иногда приводит к развитию крупа. Вирусемия при парагриппе кратковременная и не сопровождается тяжелой интоксикацией.
Клиническая картина. Инкубационный период при парагриппе длится в среднем 3 – 4 дня (2 – 7 дней). Заболевание в большинстве случаев начинается постепенно. Больные жалуются на недомогание, умеренную головную боль, преимущественно в лобной области, реже в височных областях или глазных яблоках. Иногда отмечаются легкое познабливание, незначительные мышечные боли. При типичном течении парагриппа температура тела субфебрильная или нормальная, изредка с резкими кратковременными подъемами. С 1‑го дня болезни ведущим симптомом является грубый, «лающий» кашель с охриплостью или осиплостью голоса. Отмечается заложенность носа, сменяющаяся ринореей.
При осмотре слизистая оболочка носа гиперемирована и отечна. Мягкое небо и задняя стенка глотки неярко гиперемированы. У некоторых больных наблюдаются мелкая зернистость мягкого неба и небольшая отечность слизистой оболочки глотки. Отмечается учащение пульса, соответствующее повышению температуры тела, при тяжелом течении заболевания – приглушение тонов сердца.
В крови выявляется нормоцитоз или умеренная лейкопения. В период реконвалесценции возможен моноцитоз; СОЭ в пределах нормы.
Продолжительность болезни – 1 – 3 нед.
У лиц с хроническими заболеваниями дыхательной системы при парагриппе процесс быстро распространяется на нижние отделы дыхательных путей. Уже в первые дни болезни часто наблюдаются явления бронхита.
Осложнения. К наиболее частым осложнениям парагриппа относится пневмония, обусловленная вторичной бактериальной флорой и имеющая, как правило, очаговый характер. У детей в первые годы жизни иногда возникает круп, обусловленный отеком и воспалительной инфильтрацией слизистой оболочки гортани, скоплением секрета в ее просвете и рефлекторным спазмом мышц. Парагрипп приводит к обострению хронических заболеваний.
Прогноз при парагриппе благоприятный.
Диагностика. Клиническая диагностика основывается на том, что при парагриппозной инфекции имеется поражение верхних дыхательных путей с преимущественным вовлечением в процесс гортани. Катаральные явления наблюдаются с первых дней болезни и нарастают постепенно, интоксикация выражена слабо или отсутствует.
Основные методы диагностики парагриппа – вирусоскопические, вирусологические и серологические. Для экспресс‑диагностики парагриппа определяют вирусный антиген в эпителии носовых ходов и носоглотки в РИФ. Выделение вируса в культурах клеток является длительным исследованием, поэтому в практике не используется. Применяются серологические реакции – РТГА, РСК с парными сыворотками крови, которые получают с интервалом 8 – 12 дней.
Дифференциальный диагноз. Трудно дифференцировать парагрипп с гриппом. Необходимо учитывать большую интенсивность катаральных проявлений, «лающий» кашель уже в начале болезни, обычно субфебрильную температуру тела и менее выраженные признаки интоксикации, отсутствие, в отличие от гриппа, нейротоксикоза. В условиях вспышки среди детей острой респираторной инфекции при выявлении случаев стенозирующего ларинготрахеита следует думать о парагриппе. В отличие от кори при парагриппе в начальный период отсутствуют такие симптомы, как пятна Бельского – Филатова – Коплика, конъюнктивит, энантема на мягком небе и т. д. Важной является дифференциальная диагностика стеноза гортани при парагриппе и дифтерийном крупе.
Лечение. При парагриппе лечение в основном симптоматическое и общеукрепляющее. В последнее время появились данные о положительном терапевтическом действии ремантадина на ранних сроках заболевания парагриппом. В тяжелых случаях болезни применяется донорский иммуноглобулин. При возникновении крупа необходима госпитализация. Антибиотики и сульфаниламидные препараты применяются лишь при осложнениях, вызванных бактериальной флорой.
Профилактика основана на соблюдении правил противоэпидемического режима в условиях очага инфекции. Больной должен быть изолирован в отдельную комнату, где следует ежедневно проводить влажную уборку и проветривание.
Аденовирусная инфекция
Аденовирусная инфекция (Infectio adenovirales) – группа острых респираторных заболеваний, характеризующихся поражением лимфоидной ткани и слизистых оболочек дыхательных путей, глаз, кишечника и умеренно выраженными симптомами интоксикации.
В 1953 г. американские исследователи У. П. Рою, Р. Дж. Хюбнер, Л. Гилмор, Р. Паррот и Т. Е. Уорд из аденоидов и миндалин, удаленных у практически здоровых детей, выделили вирусы (аденовирусы). Вскоре были выделены другие типы аденовирусов от лиц с острыми респираторными заболеваниями, нередко сопровождающимися конъюнктивитами.
Этиология. Возбудители аденовирусной инфекции относятся к роду Mammaliade, семейству Adenoviridae. Семейство аденовирусов включает возбудителей инфекционных заболеваний человека и животных. Известно около 90 сероваров, из которых более 40 выделены у людей. Этиологическое значение имеют серовары 3, 4, 7, 8, 144, 21. В разных возрастных группах обнаруживаются различные типы аденовирусов.
Вирионы величиной 70 – 90 нм содержат двунитчатую ДНК, которая покрыта капсидом. В составе всех аденовирусов обнаружены три антигена: А‑антиген групповой, общий для всех сероваров, обладающий комплементсвязывающей активностью; В‑антиген токсический, С‑антиген типоспецифический, способствующий адсорбции вирусов на эритроцитах. Вирусы высокоустойчивы к низким температурам, длительно (до 2 нед.) сохраняются при комнатной температуре, но легко инактивируются при нагревании и воздействии дезинфицирующих средств.
Эпидемиология. Источником инфекции является больной человек, выделяющий вирусы с носовой и носоглоточной слизью в острый период болезни, а в более поздние сроки – с фекалиями. Меньшее значение в распространении инфекции имеют вирусоносители. Заражение происходит воздушно‑капельным путем. В некоторых случаях отмечен фекально‑оральный механизм заражения. Наиболее восприимчивы к инфекции дети в возрасте от 6 мес. до 5 лет. Значительная часть новорожденных и детей первого полугодия жизни имеют естественный иммунитет (пассивный). У 95 % взрослого населения в сыворотке крови обнаруживаются антитела к наиболее распространенным сероварам вируса.
Патогенез и патологоанатомическая картина. В соответствии с входными воротами аденовирус локализуется первоначально в эпителиоцитах слизистых оболочек верхних дыхательных путей, глаз, кишечника. Его репродукция осуществляется только внутри пораженных клеток, преимущественно в ядрах. Во время инкубационного периода происходит накопление вируса в эпителиальных клетках и регионарных лимфатических узлах. При этом подавляется фагоцитарная активность клеток системы мононуклеарных фагоцитов, повышается проницаемость тканей и вирус проникает в ток крови, а затем и другие органы.
Вирусемия при аденовирусных болезнях длительная и может наблюдаться не только при клинически выраженных, но и при бессимптомных формах заболевания. Репликация вируса в лимфоидной ткани сопровождается увеличением подчелюстных, шейных, подмышечных, мезентериальных лимфатических узлов, воспалительными изменениями в миндалинах.
Поражение различных отделов дыхательного тракта и глаз происходит последовательно. В процесс вовлекаются слизистые оболочки носа, глотки, трахеи, бронхов, поражаются миндалины, конъюнктива, роговица, а также слизистая оболочка кишечника. При летальном исходе на вскрытии обнаруживаются явления перибронхиальной пневмонии с выраженным отеком и некрозами стенок бронхов и альвеол.
Аденовирус реплицируется в клетках эпителия кишечника и его лимфатическом аппарате. Возникающий воспалительный процесс развивается, по‑видимому, при участии бактериальной флоры кишечника и клинически проявляется диареей и мезаденитом.
Клиническая картина. Инкубационный период составляет 5 – 8 дней с колебаниями от 1 до 13 дней. Клиническая картина аденовирусной инфекции полиморфна.
Различают следующие клинические формы: 1) острое респираторное заболевание (ринофарингит, ринофаринготонзиллит, ринофарингобронхит); 2) фарингоконъюнктивальную лихорадку; 3) конъюнктивит и кератоконъюнктивит; 4) аденовирусную атипичную пневмонию.
Заболевание начинается довольно остро; появляются озноб или познабливание, умеренная головная боль, нередко ноющие боли в костях, суставах, мышцах. Ко 2 – 3‑му дню болезни температура тела достигает 38 – 39 °C. Симптомы интоксикации выражены, как правило, умеренно. Бессонница, тошнота, рвота, головокружение наблюдаются редко. У некоторых больных в первые дни болезни отмечаются боли в эпигастральной области и диарея. С 1‑го дня болезни определяются заложенность носа и необильные серозные выделения, которые быстро становятся серозно‑слизистыми, а позже могут приобрести слизисто‑гнойный характер. Ринит обычно сочетается с поражением других отделов дыхательных путей; при этом нередко отмечаются боли в горле, кашель, охриплость голоса.
У некоторых больных заболевание может рецидивировать, что обусловливается длительной задержкой возбудителя в организме.
При осмотре больного отмечаются гиперемия лица, инъекция сосудов склер и конъюнктив. В 1 – 3‑й день болезни часто развивается конъюнктивит, он сопровождается резью или болью в глазах, обильным слизистым отделяемым и гиперемией конъюнктивы. У взрослых развивается обычно катаральный процесс, нередко односторонний, у детей могут возникать фолликулярные и пленчатые формы конъюнктивита. В некоторых случаях присоединяется кератит.
Носовое дыхание затруднено в связи с отечностью слизистой оболочки носа и ринореей. Зев умеренно гиперемирован, более яркая гиперемия в области задней стенки глотки, которая нередко отечна и бугриста. Как и при гриппе, типична зернистость мягкого неба. Миндалины гиперплазированы, часто с беловатыми рыхлыми налетами в виде точек и островков, которые могут быть односторонними или двусторонними. Явления тонзиллита сопровождаются увеличением подчелюстных и шейных лимфатических узлов, реже возникает генерализованное увеличение лимфатических узлов.
Поражение сердечно‑сосудистой системы наблюдается лишь при тяжелых формах заболевания. Отмечается приглушение сердечных тонов, изредка выслушивается нежный систолический шум на верхушке сердца. В легких на фоне жесткого дыхания определяются сухие хрипы. Рентгенологически выявляются расширение корней легких и усиление бронхососудистого рисунка, инфильтративные изменения – при мелкоочаговой аденовирусной пневмонии.
Желудочно‑кишечный тракт при аденовирусной инфекции поражается часто. Наблюдаются дисфункция кишечника, боли в животе. Увеличены печень и селезенка.
В гемограмме существенных изменений не находят; иногда выявляются умеренная лейкопения, эозинопения; СОЭ в пределах нормы или несколько повышена. Осложнения. К осложнениям относятся отиты, синуситы, ангины и пневмонии. Аденовирусные болезни, как и грипп, способствуют обострению хронических заболеваний.
Прогноз. Обычно благоприятный. Но он может быть серьезным при наличии атипичной тяжелой аденовирусной пневмонии.
Диагностика. В типичных случаях клиническая диагностика основывается на наличии катаральных явлений, относительно высокой и длительной лихорадки и умеренной интоксикации. Наличие т<
|
|
|

Двойное оплодотворение у цветковых растений: Оплодотворение - это процесс слияния мужской и женской половых клеток с образованием зиготы...

Состав сооружений: решетки и песколовки: Решетки – это первое устройство в схеме очистных сооружений. Они представляют...

История развития хранилищ для нефти: Первые склады нефти появились в XVII веке. Они представляли собой землянные ямы-амбара глубиной 4…5 м...

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰)...
© cyberpedia.su 2017-2024 - Не является автором материалов. Исключительное право сохранено за автором текста.
Если вы не хотите, чтобы данный материал был у нас на сайте, перейдите по ссылке: Нарушение авторских прав. Мы поможем в написании вашей работы!