Исследование костной системы проводят последовательно в следующем порядке: общий осмотр, затем прицельный — головы (череп), туловища (грудной клетки, позвоночника), верхних и нижних конечностей.
 При осмотре головы оценивается форма (у здорового ребенка голова округлая), соотношение лицевой и мозговой частей, наличие макро- и микроцефалии. Пальпаторно выявляют: плотность костей черепа (податливые, плотные, очаговое или диффузное размягчение - краниотабес), состояние швов (закрыты, открыты) и родничков.
При осмотре головы оценивается форма (у здорового ребенка голова округлая), соотношение лицевой и мозговой частей, наличие макро- и микроцефалии. Пальпаторно выявляют: плотность костей черепа (податливые, плотные, очаговое или диффузное размягчение - краниотабес), состояние швов (закрыты, открыты) и родничков.
Пальпация головы производится обеими руками, большие пальцы которых кладут на лоб, ладони - на височные области, средними и указательными пальцами проводят пальпацию.
Между теменными и лобными костями находится передний или большой, родничок ромбовидной формы, представленный соединительно-тканной перепонкой. Размеры его определяются между противоположными сторонами плоских костей ромба (при рождении ребенка равны 2,5 см Х З см), края обычно плотные, размягчение и податливость краев возникает при рахите.
Необходимо оценить состояние мягких тканей над родничком. У здорового ребенка они находятся на уровне костных краев. Выпячивание отмечается при крике, повышении внутричерепного давления (менингите, гидроцефалии), западение - при обезвоживании (эксикозе).
Закрывается большой родничок при достижении окружности головы размеров годовалого ребенка - 46-48 см (в 14±2 мес.).
Малый родничок расположен между затылочной и теменными костями, имеет треугольную форму; у доношенных детей обычно закрыт, но у 15-25% новорожденных остается открытым и закрывается к 3-4 месяцам.
Осмотр позвоночника производится в сагиттальной и фронтальной плоскостях, определяют форму линии, образованной остистыми отростками позвонков (должна быть прямая), уровень плеч, симметричность лопаток и расположением треугольников талии, образованных на каждой стороне внутренней поверхностью руки и линией талии.
У новорожденного позвоночник имеет дугообразную форму с изгибом кзади. В процессе роста ребенка формируются физиологические изгибы (искривления) позвоночника: шейный лордоз - к 3 месяцам (когда ребенок начинает держать голову), грудной кифоз - к 6-8 месяцам (начинает сидеть) поясничный лордоз - после 10 месяцев (начало ходьбы). Постепенно позвоночник приобретает S-образную форму.
При слабости тонуса мышц спины формируются патологические искривления в виде патологических кифозов, лордозов, сколиозов (искривления в боковом направлении).
Рахитический кифоз имеет дугообразную форму. Он исчезает при положении ребенка на животе с приподнятыми вверх ногами.
При туберкулезном спондилите и системных заболевания (гаргоилизме) кифоз имеет углообразную форму (вследствие деструкции тел позвонков) и при положении ребенка на животе не исчезает.
Патологический лордоз выявляется при врожденной дисплазии тазобедренных суставов.
Объем движений позвоночника оценивается при наклоне головы и туловища в разных плоскостях. Тугоподвижность выявляется при деформирующем полиартрите.
При осмотре грудной клетки в прямой и боковой проекциях определяется ее форма. У новорожденного - цилиндрическая, переднезадние и боковые размеры равны, что oбусловлено перпендикулярным расположением ребер по отношению к позвоночнику. У детей старшего возраста грудная клетка трапециевидная (усеченного конуса) с превалированием боковых размеров над переднезадними.
При измерении эпигастрального угла ладони рук врач ставятся ребром по нижнему краю реберных дуг.
Возможны врожденные деформации грудной клетки (воронкообразная, килевидная), обусловленные дисплазией костей грудины, реже - гиповитаминозом D.
Гаррисонова борозда (ладьевидное вдавление грудной клетки на месте прикрепления диафрагмы в результате остеомаляции костей ребер и гипотонии межреберных мышц) образуется при рахите.
Гипертрофия сердца при врожденных и приобретенных пороках вызывает деформацию грудной клетки в виде «сердечного горба».
При пальпации грудной клетки определяется ее резистентность (податливость): ладони кладут на симметричные участки с обеих сторон и производят сдавление спереди назад с боков. «Рахитические четки» (значительные булавовидные утолщения вследствие разрастания остеоидной ткани) onpeделяют в месте перехода костной ткани ребер в хрящевую ткань. Пальпация проводится по ходу ребер от передней подмышечной линии к грудине и перпендикулярно ребрам (сверху вниз, не отнимая руки). У здоровых детей эти утолщения едва заметны.
При осмотре верхних конечностей определяют их длину (кончики пальцев должны быть на середине бедра; укорочение - при хондродистрофии), форму (деформации - при врожденной ломкости костей, рахите), состояние эпифизов трубчатых костей.
Пальпацию эпифизов следует производить при слегка согнутой в локте руке по тыльной поверхности лучезапястного сустава. Валикообразное утолщение эпифизов лучевых костей - «рахитические браслеты» - обусловлено разрастанием остеоидной ткани. Утолщение диафизов фаланг пальцев называется «нитями жемчуга». «Барабанные палочки» - утолщение концевых фаланг пальцев — возникают при врожденных пороках сердца и хронических пневмониях.
При осмотре нижних конечностей оценивается их длина, форма трубчатых костей (Х- и О-образные искривления), стоп, симметричность ягодичных складок, количество складок на внутренних поверхностях бедер.
Для детей первого года жизни типична плоская стопа. Для выявления необходимо осмотреть свод стопы и произвести плантографию (получение отпечатков стоп).
Непосредственная перкуссия трубчатых и плоских костей голени применяется для определения болевого синдрома (при лейкозах, опухолях, остеомиелите и др.).
Обследование суставов производят одновременно с исследованием костной и мышечной систем осмотром, пальпацией, измерением, оценкой объема и характера движений.
При осмотре выявляется форма и объем движений.
Величина суставов измеряется сантиметровой лентой на одинаковом уровне симметричных суставов.
При пальпации кожи над суставом определяется чувствительность, толщина, подвижность кожи, наличие отечности, локализация болевых точек.
Врожденный вывих тазобедренных суставов у новорожденных и грудных детей выявляется путем разведения бедер, согнутых в коленных суставах, в стороны в положении ребенка лежа на спине.
Симптомами, характерными для дисплазии тазобедренных суставов, являются: 1) ограничение отведения бедер в тазобедренных суставах (угол отведения менее 60°); 2) симптом соскальзывания или «щелчка» (симптом Маркса — Ортолани) - в момент максимального отведения бедра; наблюдается в первые 5 - 7 дней жизни; 3) асимметрия складок ягодиц и наличие дополнительных складок на бедрах; 4) укорочение пораженной конечности (при одностороннем вывихе); 5) наружная ротация нижней конечности.
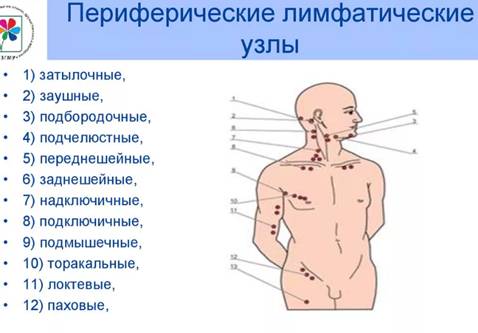
21. Определение состояния периферических лимфатических узлов.

22. Определение талии сердца, ширины сосудистого пучка.
Методика определения «талии» и конфигурации сердца
 Между верхней частью левой границы сердечно-сосудистого контура -второе межреберье и ее нижней частью - четвертое, пятое межреберья намечается изгиб или тупой угол с вершиной в пятом межреберье, который называется "талией сердца". Она образуется проекцией на переднюю стенку грудной клетки краев легочной артерии (второе межреберье), левого желудочка (четвертое, пятое межреберья) и левого предсердия (третье межреберье). Левое предсердие формирует обращенную к грудине вершину угла.При определении нормальных границ сердечно-сосудистого контура, и, в случае, если по левому контуру намечается угол с вершиной, направленной к грудине (нормальная "талия сердца"), говорят о нормальной конфигурации сердца.
Между верхней частью левой границы сердечно-сосудистого контура -второе межреберье и ее нижней частью - четвертое, пятое межреберья намечается изгиб или тупой угол с вершиной в пятом межреберье, который называется "талией сердца". Она образуется проекцией на переднюю стенку грудной клетки краев легочной артерии (второе межреберье), левого желудочка (четвертое, пятое межреберья) и левого предсердия (третье межреберье). Левое предсердие формирует обращенную к грудине вершину угла.При определении нормальных границ сердечно-сосудистого контура, и, в случае, если по левому контуру намечается угол с вершиной, направленной к грудине (нормальная "талия сердца"), говорят о нормальной конфигурации сердца.
Рис. 1. Границы сердечно-сосудистого контура и нормальная конфигурация сердца.
Методика определения ширины сосудистого пучка.
Выстукивание проводят по второму межреберью тихой перкуссией. Палец- плессиметр ставят параллельно грудине по срединно-ключичной линии справа и слева. Палец-плессиметр смещается всторону грудины до притуплённого звука. Отметка делается по наружному краю пальца. В норме отметки находятся по грудинным линиям или на 0,5 см кнаружи от них. Расстояние между метками - ширина сосудистого лучка, в норме составляет 4-6 см. Он образован справа - аортой, слева - легочной артерией.
Методика определения границ сердечно-сосудистого контура (может это тоже сюда…)
Если провести перкуссию по второму, третьему и четвертому межреберьям справа и по второму, третьему, четвертому, пятому межреберьям слева, смещаясь в строну грудины от громкого легочного звука к притуплённому, поставить в межреберьях точки по наружному краю пальца-плессиметра, соединить эти точки дермографом, то получатся границы (правая и левая) сердечно-сосудистого контура. Весъ же силуэт полученной фигуры является конфигурацией сердца.
В норме правая граница сердечно-сосудистого контра проходит во втором межреберье по краю грудины или на 0,5 см кнаружи, в третьем межреберье - на 1,0 - 1,5 см от края грудины (рис. 1). Левая граница сердечно-сосудистого контора во втором межреберье проходит по левому краю грyдины, но не далее 0,5 см от него, в третьем межреберье - по левой стороне парастернальной линии, в четвертом межреберье - на середине расстояния между левой парастернальной и срединно-ключичной линиями, в пятом межреберье - на 1,0 - 15 см кнутри от левой срединно-ключичной линии.
23. Осмотр грудной клетки.
ОСМОТР ГРУДНОЙ КЛЕТКИ
дать оценку формы грудной клетки, также отметить участие в акте дыхания вспомогательной дыхательной мускулатуры в положении стоя или сидя Нормальня грудная клетка Правая и левая половины ее симметричны, ключицы и лопатки находятся на одном уровне, надключичные ямки одинаково выражены с обеих сторон. Нормостеническая (коническая) грудная клетка. Она по своей форме напоминает усеченный конус, направлено вверх, эпигастральный угол приближается к 90. Гиперстеническая грудная к летка имеет форму цилиндра; переднезадний размер ее приближается к боковому; эпигастральный угол больше 90°. Астеническая грудная клетка удлинена, узкая — уменьшены как переднезадний размер, так и боковой размеры, плоская. Эпигастральный угол меньше 90°
Патологические формы грудной клетки. Эмфизематозная - напоминает гиперстеническую грудную клетку. отличается бочкообразным выбуханием грудной стенки, особенно в заднебоковых отделах ее, и увеличением межреберных промежутков. Такая грудная клетка развивается на почве хронической эмфиземы легких, при которой значительно уменьшается эластичность их ткани и увеличивается объем: легкие находятся как бы в фазе вдоха. Поэтому естественный вдох при дыхании значительно затруднен, и больной не только при движении, но часто и в состоянии покоя испытывает инспираторную одышку. При осмотре грудной клетки больных эмфиземой легких можно видеть активное участие вспомогательных дыхательных мышц в акте дыхания. Паралитическая - напоминает форму астенической грудной клетки. Ее можно встретить при туберкулезе легких, вследствие прогрессирования хронического воспаления раз - яся фиброзная ткань в легких и плевре приводит к их сморщиванию и уменьшению общей массы легких, выраженная атрофия мышц грудной клетки.Рахитическая - выступающей вперед в виде киля грудины. Переднебоковые поверхности грудной стенки представляются как бы сдавленными с двух сторон;
Воронкообразная - воронкообразные вдавления в нижней части грудины. Данную деформацию грудины рассматривают как результат аномалии развития грудины или длительно действующих компрессий на нее.
Ладьевидная - при довольно редком заболевании спинного мозга — сирингомиелии Пальпация нужно проводить обеими руками, большие пальцы ладонной поверхностью плотно прижимают к реберной дуге, а концы упираются в мечевидный отросток. голосового дрожания ладони рук кладут на симметричные участки грудной клетки больного и просят его громко произнести несколько слов, которые содержат букву «р» и дают наибольшую вибрацию голоса: «раз, два, три» или «сорок три, сорок четыре». При этом голос по возможности должен быть низким: чем он ниже, тем лучше проводятся колебания с голосовых связок по столбу воздуха в трахее и бронхах на грудную стенку. В физиологических условиях в симметричных участках грудной клетки голосовое дрожание ощущается примерно с одинаковой силой, причем в верхних участках оно громче, а в нижних — слабее. Усиление голосового дрожания безвоздушной, уплотняется, проводит звук лучше. (крупозное воспаление легких, инфаркт легкого, туберкулез, сжатие легкого в результате скопления в плевральной полости воздуха или жидкости). Ослабление голосового дрожания происходит при скоплении в плевральной полости жидкости или газа, которые отделяют легкое от грудной стенки.
24. Осмотр живота. Топографические области живота. Аускультация живота.
 Осмотр Живота
Осмотр Живота
При обследовании органов брюшной полости пациент должен находится в положении лежа на кушетке с жестким основанием. Врач, как правило, располагается справа от пациента. Условной границей грудной клетки и брюшной полости принято считать края реберных дуг, несмотря на то, что купол диафрагмы расположен гораздо выше (поэтому полное обследование брюшной полости также включает и обследование нижних отделов грудной клетки).
Врач должен пропальпировать мечевидный отросток грудины в подложечной области (scrobiculus cordis), потом реберные дуги грудной клетки. Таким образом определяются их нижние точки, образованные X парой ребер. При осмотре брюшной полости следует обращать внимание на выступы костных структур, хорошо определяются гребни подвздошных костей. Паховые связки прикреплены к передне-верхним остям подвздошных костей.
Топографически переднюю брюшную стенку принято делить на 4 больших квадранта – 2 верхних и 2 нижних. Вертикальная разделительная линия проходит от мечевидного отростка по белой (срединной) линии живота до симфиза лонных костей (symphysis pubica; лобкового симфиза), горизонтальная – на уровне пупка. Также живот делят на 9 малых сегментов: эти сегменты разделяют вертикальные (проходят с обеих сторон через срединно-ключичные точки) и горизонтальные линии (пересекают вертикальные линии на уровне нижних краев реберных дуг и передне-верхних остей подвздошных костей).
При описании проекции органов брюшной полости необходимо не только указывать их проекцию по передней брюшной стенке, но и их положение относительно позвонков. Так, на уровне IX грудного позвонка находится мечевидный отросток. Пилорическая линия (на уровне поясничного отдела позвоночника (уровень L) проходит через превратник, тело поджелудочной железы, петлю двенадцатиперстной кишки и ворота почек) находится посредине между лобком (mons pubis — лонный бугорок) и яремной вырезкой (incisura jugularis углублением верхнего края рукояти грудины), ниже мечевидного отростка (processus xiphoideus) примерно на расстоянии ширины ладони. Подреберная линия соответствует уровню L3 (3-го поясничного позвонка). Уровню L5 соответствует линия, соединяющая передне-верхние ости подвздошных костей.
Во время осмотра врач проводит оценку симметрии живота пациента в положении лежа на спине. В нормальном состоянии передняя брюшная стенка симметрична, немного вогнута и свободно участвует в дыхании (брюшной тип дыхания). При осмотре должны учитываться и быть описаны любые изменения брюшной стенки (рубцы, стрии и др), расширенные вены, толщина складки подкожного жира, грыжевые выпячивания и т.д. (см статью «Оценка Осмотра Живота»)
 Аускультация живота Чтобы получить объективную диагностическую картину, аускультация живота должна проводиться до пальпации. Диафрагма фонендоскопа размещается на передней стенке живота. В норме над животом аускультируются звуки перестальтики кишечника (булькающие звуки). Перистальтические волны выслушиваются с периодичностью примерно 5-10 секунд. Прежде чем сделать вывод об ослаблении или отсутствии перистальтики кишечника, перистальтические волны нужно выслушивать минимум 30 секунд.
Аускультация живота Чтобы получить объективную диагностическую картину, аускультация живота должна проводиться до пальпации. Диафрагма фонендоскопа размещается на передней стенке живота. В норме над животом аускультируются звуки перестальтики кишечника (булькающие звуки). Перистальтические волны выслушиваются с периодичностью примерно 5-10 секунд. Прежде чем сделать вывод об ослаблении или отсутствии перистальтики кишечника, перистальтические волны нужно выслушивать минимум 30 секунд.
Чтобы определить патологический шум плеска, диафрагму фонендоскопа нужно расположить на передней брюшной стенке в области пупка и встряхнуть верхние отделы живота пациента (рисунок 1). В эту область могут проводиться сердечные тоны, но в норме над крупными сосудами брюшной полости кровоток не создает шум.
25. Осмотр сосудов шеи и периферических артерий. Диагностическое значение полученных результатов

Осмотр шеи производят при изменениях положения головы, допускающих полноту осмотра. Обращают внимание на пульсацию сонных артерий (ее изменения бывают при недостаточности аортального клапана, сосудистых аневризмах), пульсацию яремных вен (положительный венный пульс характерен для недостаточности трехстворчатого клапана). При осмотре можно обнаружить увеличение щитовидной железы. Выраженная отечность шеи (воротник Стокса) вследствие затруднения оттока лимфы и крови наблюдается при опухолях средостения. При некоторых заболеваниях (лимфолейкоз, лимфосаркоматоз, лимфогранулематоз, туляремия) можно выявить увеличение шейных лимфатических узлов.
При осмотре шеи у больного с недостаточностью клапана аорты можно видеть пульсацию сонных артерий («пляска каротид»). При этом может наблюдаться своеобразный феномен, выражающийся в покачивании головы (симптом Мюссе). Он возникает вследствие резкой пульсации сонных артерий с перепадами максимального и минимального давления. Симптом «пляски каротид» иногда сочетается с пульсацией подключичных, плечевых, лучевых и других артерий и даже артериол («пульсирующий человек»). При этом можно определить так называемый прекапиллярный пульс (пульс Квинке) — ритмичное покраснение в фазу систолы и побледнение в фазу диастолы ложа ногтя при легком надавливании на его конец.
В вертикальном положении больного на шее иногда обнаруживается пульсация и набухание яремных вен, возникающая вследствие затруднения оттока венозной крови в правое предсердие. При затруднении оттока через верхнюю полую вену расширяются вены головы, шеи, верхних конечностей, передней поверхности туловища и кровь направляется сверху вниз, в систему нижней полой вены.
На шее можно заметить пульсацию и яремных вен (венный пульс). Попеременные набухания и спадения их отражают колебания давления в правом предсердии в зависимости от деятельности сердца. Замедление оттока крови из вен к правому предсердию при повышении давления в нем во время систолы предсердий ведет к набуханию вен. Ускоренный же отток крови из вен в правое предсердие при понижении в нем давления во время систолы желудочков вызывает спадение вен. Следовательно, во время систолического расширения артерий вены спадаются — отрицательный венный пульс.
У здорового человека набухание вен хорошо видно, если он находится в лежачем положении. При изменении положения на вертикальное набухание вен исчезает. Однако в случаях недостаточности трехстворчатого клапана, экссудативного и слипчивого перикардита, эмфиземы легких, пневмоторакса отчетливо видно набухание вен в вертикальном положении больного. Оно обусловлено застоем в них крови. Например, при недостаточности трехстворчатого клапана правый желудочек с каждым сокращением выбрасывает часть крови обратно в правое предсердие, что вызывает в нем повышение давления, замедление притока в него крови из вен, сильное набухание яремных вен. В таких случаях пульсация последних совпадает по времени с систолой желудочков и пульсацией сонных артерий. Это так называемый положительный венный пульс. Для его выявления необходимо из верхней части яремной вены движением пальца вытолкнуть кровь и прижать вену. Если вена быстро заполняется кровью, то это свидетельствует о ретроградном токе ее во время систолы из правого желудочка в правое предсердие.
Резкое расширение вен шеи с одновременным резким ее отеком (воротник Стокса) обусловливается сдавлением верхней полой вены.
Видимое расширение яремных вен в положении стоя и сидя указывает на повышенное венозное давление у пациентов с правожелудочковой сердечной недостаточностью, констриктивным перикардитом, перикарди-альным выпотом и синдромом верхней полой вены.
Видимая пульсация сонной артерии может иметь место у пациентов с аортальной недостаточностью, гипер-тензией, гипертиреозом и тяжелой анемией.
26. Оценка общего состояние больного, кожных покровов и видимых слизистых.
Общее состояние больного:
· удовлетворительное
· средней тяжести,
· тяжёлое.
Ориентировочные данные об общем состоянии можно получить уже в начале осмотра. Однако полное представление о состоянии больного возникает после оценки сознания, положения больного в постели, подробного осмотра по системам и установления степени нарушения функции внутренних органов.
Удовлетворительное состояние:
1. Сознание ясное.
2. Может обслуживать себя, активно беседует с медицинским персоналом.
3. Выражение лица без особенностей.
4. Могут выявляться многие симптомы болезни, но их наличие не мешает больному проявлять свою активность.
Состояние средней тяжести:
1. Сознание пациента, как правило, ясное.
2. Пациент предпочитает большую часть времени находиться в постели, так как активные действия усиливают общую слабость и болезненные симптомы, нередко занимает вынужденное положение.
3. Выражение лица болезненное.
4. При непосредственном обследовании пациента выраженность патологических изменений со стороны внутренних органов и систем.
Тяжелое состояние:
1. Сознание может отсутствовать, быть спутанным, однако нередко остается ясным.
2. Пациент практически постоянно находится в постели, активные действия совершает с трудом.
3. Выражение лица страдальческое.
4. Жалобы и симптомы болезни выражены значительно.
Состояние сознания:
1. Ясное: больной чётко отвечает на вопросы, полностью ориентируется в окружающей обстановке, времени и собственной личности.
2. Угнетённое — по степени угнетения:
 Ступор (оцепенение) — состояние оглушённости. Пациент плохо ориентируется в окружающей обстановке, отвечает на вопросы вяло, односложно, с опозданием, но правильно, ответы бывают неосмысленными.
Ступор (оцепенение) — состояние оглушённости. Пациент плохо ориентируется в окружающей обстановке, отвечает на вопросы вяло, односложно, с опозданием, но правильно, ответы бывают неосмысленными.
 Сопор (субкома) — состояние «спячки». Если пациента вывести из этого состояния громким окликом или тормошением, то он может ответить на вопрос (не всегда правильно, делает ошибки), а потом вновь впадает в глубокий сон.
Сопор (субкома) — состояние «спячки». Если пациента вывести из этого состояния громким окликом или тормошением, то он может ответить на вопрос (не всегда правильно, делает ошибки), а потом вновь впадает в глубокий сон.
 Кома — полная потеря сознания. Связана с поражением центров головного мозга. Рефлексы отсутствуют, сохранены лишь жизненно важные функции (сосудодвигательный и дыхательный центры). Кома может быть при сахарном диабете, кровоизлиянии в мозг, отравлениях, тяжелых поражениях печени, почечной недостаточности.
Кома — полная потеря сознания. Связана с поражением центров головного мозга. Рефлексы отсутствуют, сохранены лишь жизненно важные функции (сосудодвигательный и дыхательный центры). Кома может быть при сахарном диабете, кровоизлиянии в мозг, отравлениях, тяжелых поражениях печени, почечной недостаточности.
3. Возбуждённое (в основе лежит возбуждение центральной нервной системы):
 Бред – объективно ложное суждение об окружающей действительности (тихий, буйный).
Бред – объективно ложное суждение об окружающей действительности (тихий, буйный).
 Галлюцинации – ложное неадекватное восприятие окружающей действительности органами чувств (слуховые, зрительные и тактильные).
Галлюцинации – ложное неадекватное восприятие окружающей действительности органами чувств (слуховые, зрительные и тактильные).
При осмотре, пальпации (при необходимости) кожи и видимых слизистых следует обратить внимание на следующие характеристики.
Окраска кожного покрова и слизистых. Осмотр позволяет выявить пигментацию или её отсутствие, гиперемию или бледность, цианоз или желтушность кожи и слизистых. До проведения осмотра следует спросить пациента, не заметил ли он у себя каких-либо изменений кожного покрова.
Встречаются несколько характерных изменений окраски кожи и слизистых оболочек.
1. Гиперемия (покраснение). Она может быть временной, обусловленной приёмом горячей ванны, алкоголя, лихорадкой, сильным волнением, и постоянной, связанной с артериальной гипертензией, работой на ветру или в жарком помещении.
2. Бледность. Бледность временного характера может быть вызвана волнением или переохлаждением. Выраженная бледность кожных покровов характерна для кровопотери, обморока, коллапса. Гиперемия и бледность лучше всего заметны на ногтевых пластинках, губах и слизистых оболочках, особенно на слизистой оболочке полости рта и конъюнктивы.
3. Цианоз (синюха). Может быть общим и местным, центральным и периферическим. Общий характерен для сердечно-сосудистой недостаточности. Местный, например, для тромбофлебита. Центральный цианоз больше выражен на губах и слизистой оболочке полости рта и языка. Однако губы принимают синюшный оттенок и при низкой температуре окружающей среды. Периферический цианоз ногтей, кистей, стоп также может быть вызван волнением или низкой температурой воздуха в помещении.
4. Иктеричность (желтушность) склер свидетельствует о возможной патологии печени или усиленном гемолизе. Желтушность может появиться на губах, твердом небе, под языком и на коже. Желтуш-ность ладоней, лица и подошв может быть обусловлена высоким содержанием каротина в пище пациента.
Влажность и жирность кожи. Кожные покровы могут быть сухими, влажными или жирными. Влажность кожи, состояние подкожной клетчатки оценивают с помощью пальпации. Сухость кожи характерна для гипотиреоза.
Температура кожных покровов. Прикоснувшись к коже пациента тыльной поверхностью пальцев, можно судить о её температуре. Помимо оценки общей температуры, необходимо проверить температуру на любом покрасневшем участке кожи. При воспалительном процессе отмечают локальное повышение температуры.
Эластичность и тургор (упругость). Необходимо определить, легко ли кожа собирается в складку (эластичность) и быстро ли она расправляется после этого (тургор). Часто применяемый способ для оценки упругости кожи - пальпация.
Снижение эластичности и упругости кожи, её натянутость наблюдают при отёках, склеродермии. Сухая и неэластичная кожа может свидетельствовать об опухолевых процессах и обезвоживании организма. Необходимо учитывать, что с возрастом эластичность кожи человека снижается, появляются морщины.
Патологические элементы кожных покровов. При обнаружении патологических элементов необходимо указать их особенности, локализацию и распределение на теле, характер расположения, конкретный вид и время их возникновения (например, при сыпи). Следствием зуда кожи могут быть расчесы, которые приводят к риску инфицирования пациента. При осмотре необходимо обратить на них особое внимание, так как причиной их возникновения может быть не только сухость кожи, аллергические реакции, сахарный диабет или другая патология, но и чесоточный клещ.
Волосяной покров. При осмотре необходимо обратить внимание на характер оволосения, количество волос пациента. Люди часто переживают по поводу выпадения волос или избыточного оволосения. Их чувства необходимо учитывать при планировании сестринского ухода. Тщательный осмотр позволяет выявить лиц с педикулёзом (завшивленностью).
Обнаружение педикулёза и чесотки - не повод для отказа от госпитализации. При своевременной изоляции и соответствующей санитарной обработке пациентов их пребывание в стенах ЛПУ безопасно для окружающих.
Ногти. Необходимо осмотреть и ощупать ногти на руках и ногах. Утолщение и изменение цвета ногтевых пластин, их ломкость могут быть вызваны грибковым поражением.
Состояние волос и ногтей, степень их ухоженности, использование косметических средств помогут разобраться в личностных особенностях пациента, его настроении, образе жизни. Например, отросшие ногти с полустертым лаком, давно некрашеные волосы могут свидетельствовать о потере интереса пациента к своей внешности. Неопрятный внешний вид характерен для пациента с депрессией или деменцией, однако судить о внешнем виде следует, исходя из вероятной нормы для конкретного пациента.
27. Оценка развития подкожно-жировой клетчатки, питания больного.
Степень развития подкожно-жировой клетчатки определяется методом пальпации (ощупывания) и заключается в измерении толщины кожной складки, образующейся при захвате кожи большим и указательным пальцами.
Рекомендуется измерять толщину кожной складки в нескольких участках тела:
- в области нижней трети плеча по задней поверхности;
- на передней брюшной стенки на уровне пупка по краю прямых мышц живота;
- на уровне углов лопаток;
- на уровне реберных дуг;
- на передней поверхности бедра.
При толщине кожной складки 1-2 см развитие подкожно-жирового слоя считается нормальным, менее 1 см – сниженным, более 2 см – повышенным.
Обращается так же внимание на характер распределения подкожно-жирового слоя. В норме он распределен равномерно (толщина кожной складки практически одинакова на различных участках тела). При неравномерном распределении подкожно-жирового слоя необходимо указать места повышенного отложения жира.
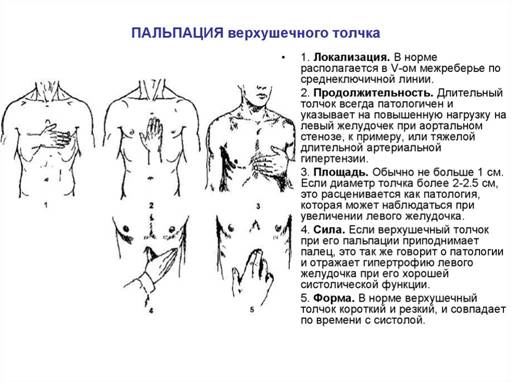
28. Пальпация верхушечного толчка, характеристика верхушечного толчка.
29. Пальпация грудной клетки и определение голосового дрожания.
ОСМОТР
Целью осмотра является определение статических и динамических характеристик грудной клетки, а также внешних показателей дыхания. Для характеристики грудной клетки определяют: 1) форму грудной клетки (правильная или неправильная), 2) тип грудной клетки (нормостеническая, гиперстеническая, астеническая, эмфизематозная, паралитическая, рахитическая, воронко-образная, ладьевидная), 3) симметричность обеих половин грудной клетки, 4) симметричность дыхательных экскурсий обеих половин грудной клетки, 5) искривления позвоночника (кифоз, лордоз, сколиоз, кифосколиоз), 6) дыхательную экскурсию грудной клетки на уровне IV ребра.
Кроме того, оценивают следующие показатели дыхания: 1) дышит больной через нос или рот, 2) тип дыхания: грудной (реберный), брюшной (диафрагмальный или смешанный), 3) ритм (ритмичное или аритмичное), 4) глубину (поверхностное, средней глубины, глубокое), 5) частоту (число дыханий в 1 мин.).
ПАЛЬПАЦИЯ
Целью исследования является определение: 1) болезненности грудной клетки, 2) резистентности грудной клетки, 3) голосового дрожания.



 При осмотре головы оценивается форма (у здорового ребенка голова округлая), соотношение лицевой и мозговой частей, наличие макро- и микроцефалии. Пальпаторно выявляют: плотность костей черепа (податливые, плотные, очаговое или диффузное размягчение - краниотабес), состояние швов (закрыты, открыты) и родничков.
При осмотре головы оценивается форма (у здорового ребенка голова округлая), соотношение лицевой и мозговой частей, наличие макро- и микроцефалии. Пальпаторно выявляют: плотность костей черепа (податливые, плотные, очаговое или диффузное размягчение - краниотабес), состояние швов (закрыты, открыты) и родничков.

 Между верхней частью левой границы сердечно-сосудистого контура -второе межреберье и ее нижней частью - четвертое, пятое межреберья намечается изгиб или тупой угол с вершиной в пятом межреберье, который называется "талией сердца". Она образуется проекцией на переднюю стенку грудной клетки краев легочной артерии (второе межреберье), левого желудочка (четвертое, пятое межреберья) и левого предсердия (третье межреберье). Левое предсердие формирует обращенную к грудине вершину угла.При определении нормальных границ сердечно-сосудистого контура, и, в случае, если по левому контуру намечается угол с вершиной, направленной к грудине (нормальная "талия сердца"), говорят о нормальной конфигурации сердца.
Между верхней частью левой границы сердечно-сосудистого контура -второе межреберье и ее нижней частью - четвертое, пятое межреберья намечается изгиб или тупой угол с вершиной в пятом межреберье, который называется "талией сердца". Она образуется проекцией на переднюю стенку грудной клетки краев легочной артерии (второе межреберье), левого желудочка (четвертое, пятое межреберья) и левого предсердия (третье межреберье). Левое предсердие формирует обращенную к грудине вершину угла.При определении нормальных границ сердечно-сосудистого контура, и, в случае, если по левому контуру намечается угол с вершиной, направленной к грудине (нормальная "талия сердца"), говорят о нормальной конфигурации сердца. Осмотр Живота
Осмотр Живота Аускультация живота Чтобы получить объективную диагностическую картину, аускультация живота должна проводиться до пальпации. Диафрагма фонендоскопа размещается на передней стенке живота. В норме над животом аускультируются звуки перестальтики кишечника (булькающие звуки). Перистальтические волны выслушиваются с периодичностью примерно 5-10 секунд. Прежде чем сделать вывод об ослаблении или отсутствии перистальтики кишечника, перистальтические волны нужно выслушивать минимум 30 секунд.
Аускультация живота Чтобы получить объективную диагностическую картину, аускультация живота должна проводиться до пальпации. Диафрагма фонендоскопа размещается на передней стенке живота. В норме над животом аускультируются звуки перестальтики кишечника (булькающие звуки). Перистальтические волны выслушиваются с периодичностью примерно 5-10 секунд. Прежде чем сделать вывод об ослаблении или отсутствии перистальтики кишечника, перистальтические волны нужно выслушивать минимум 30 секунд.
 Ступор (оцепенение) — состояние оглушённости. Пациент плохо ориентируется в окружающей обстановке, отвечает на вопросы вяло, односложно, с опозданием, но правильно, ответы бывают неосмысленными.
Ступор (оцепенение) — состояние оглушённости. Пациент плохо ориентируется в окружающей обстановке, отвечает на вопросы вяло, односложно, с опозданием, но правильно, ответы бывают неосмысленными.



