Палец-плессиметр располагают на середине переднего наружного края трапециевидной мышцы. Перкуссию проводят, постепенно перемещая палец-плессиметр кнутри (медиально), перпендикулярно переднему краю трапецеидальной мышцы до изменения (укорочения) перкуторного звука. Затем палец-плессиметр возвращают на прежнее место и проводят перкуссию, перемещая палец-плессиметр кнаружи (латерально) до изменения (укорочения) перкуторного звука. Измеряют сантиметровой лентой расстояние между полученными границами. Ширина полей Кренига в норме равна 5-8см.
Снижение высоты стояния верхушек легких и уменьшение ширины полей Кренига наблюдается при сморщивании верхушек (туберкулезный процесс, пневмосклероз, фиброз), при спадении легочной ткани (обтурационный ателектаз).
Увеличение высоты стояния верхушек легких и расширение полей Кренига наблюдается при повышенной воздушности легких (эмфизема легких, во время приступа бронхиальной астмы).
6. Определение границы абсолютной сердечной тупости.
Для определения границ абсолютной тупости сердца следует пользоваться тихой перкуссией. Палец-плессиметр располагают параллельно искомой границе. Перкуссию ведут от границ относительной тупости к границам абсолютной до получения абсолютно тупого звука. Сначала определяют правую, затем левую и, наконец, верхнюю границы абсолютной тупости сердца.
С целью определения правой границы абсолютной тупости сердца палец-плессиметр ставят на правую границу относительной тупости сердца параллельно правому краю грудины и, нанося тихий перкуторный удар, передвигают его постепенно кнутри до появления абсолютно тупого звука. На этом месте делают отметку по наружному краю пальца, обращенному к границе относительной тупости. В норме правая граница абсолютной тупости сердца идет вдоль левого края грудины.
При определении левой границы абсолютной тупости сердца палец-плессиметр ставят параллельно левой границе относительной тупости, несколько отступив от нее кнаружи. Наносят тихий перкуторный удар, постепенно передвигая палец кнутри до появления тупого звука. Левую границу абсолютной тупости сердца проводят по наружному краю пальца-плессиметра. В норме она находится в V межреберье и на 1,5—2 см смещена кнутри от левой срединно-ключичной линии.
Для установления верхней границы абсолютной тупости сердца палец-плессиметр ставят на верхнюю границу относительной тупости сердца у края грудины параллельно ребрам и, производя тихую перкуссию, спускаются вниз до появления тупого звука (с целью лучшей дифференциации перкуторного звука перкуссию начинают на I межреберье выше относительной тупости). Отметку верхней границы абсолютной тупости делают по краю пальца, обращенному кверху. В норме она располагается на IV ребре по левой окологрудинной линии (рис. 41, а, б).
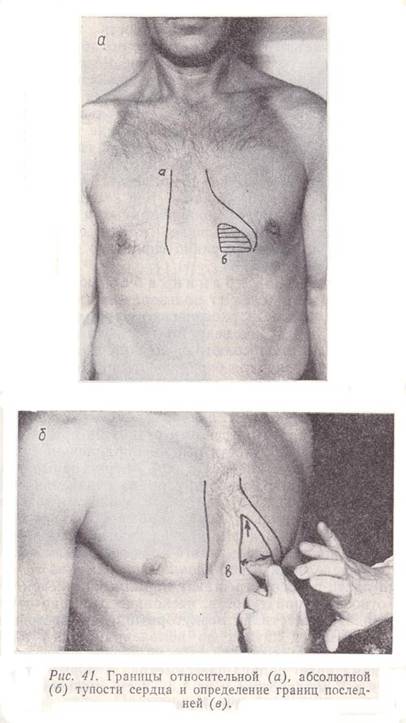
Рис. 41. Границы относительной (а), абсолютной (б) тупости сердца и определение границ последней (в).
Абсолютная тупость сердца – область сердца, плотно прилегающая к грудной стенке и не прикрытая легочной тканью, поэтому перкуторно определяется абсолютно тупой звук. Для определения абсолютной тупости сердца применяется методика тихой перкуссии. Границы абсолютной тупости сердца определяют, исходя из границ относительной тупости. По тем же ориентирам продолжают перкутировать до появления тупого звука. Граница определяется по краю пальца, обращенному к более ясному звуку. Для удобства границу можно отмечать легко смывающимися чернилами. Правая граница соответствует левому краю грудины. Левая граница расположена на 2 см кнутри от границы относительной тупости сердца, т. е. на 4 см от левой срединноключичной линии. Верхняя граница абсолютной тупости сердца расположена на IV ребре.
7. Определение границы относительной сердечной тупости.
 Методика определения границ ОТС.
Методика определения границ ОТС.
1. Прав а я граница относительной тупости сердца
Вначале находят уровень стояния диафрагмы справа (верхнюю границу печеночной тупости) по срединно-ключичной линии, перемещая палец-плессиметр от третьего межреберья по межреберъям вниз. Если уровень стояния диафрагмы находится на 5-м или 6-м ребре, то правая граница относительной тупости определяется в 4-м межреберье. При высоком стоянии диафрагмы (4-е ребро) правая граница относительной тупости перкутируется в 3-м межреберье.
Для определения места правой границы относительной тупости в выбранном межреберье (четвертое или третье) по срединно-ключичной линии параллельно ожидаемой границы (вертикально) располагают палец-плессиметр. Затем его перемещают к сердцу до появления притупленною звука. Отметку границы производят по краю пальца, обращенного в сторону легких и определяют расстояние от правого края грудины до отметки. В норме оно составляет 1- 1,5 см. Правая граница относительной тупости сердца образована правым предсердием.
2. Левая граница относительной тупости сер дца
Вначале определяется место верхушечного толчка. Левую границу перкутируют в том межреберье, в котором располагается толчек. При отсутствии верхушечного толчка перкуссию проводят в пятом межреберье, начиная от левой передней подмышечной линии. При наличии верхушечного толчка перкуссию начинают, отступая от него кнаружи на 2 см. Палец-плессиметр располагается параллельно ожидаемой границе (вертикально), прикасаясь боковой поверхностью к грудной клетке, палец-молоточек наносит удары в сагитальном направлении. Перкутируют до появления притуплённого звука. Отметка границы осуществляется по наружному краю пальца-плессиметра В норме гpaница проходит в пятом межреберье на 1-1,5 см кнутри от срединно-ключичной линии. Она образована левым желудочком.
3. Верхняя граница относительной тупости сердца
Палец-плессиметр располагают горизонтально на уровне левой парастернальной линии в правом межреберье. При перкуссии палец-плессиметр перемещают вниз по ребрам и межреберьям (сплошная перкуссия - шаг на ширину пальца-плессиметра) до возникновения притушенного звука. Отметку делают по верхнему краю пальца-плессиметра. В норме верхняя граница относительной тупости находится по нижнему краю третьего ребра. Она образуется левым предсердием, его ушком, прилежащим к грудной клепке.
(дубль два)
При определении границ относительной тупости сердца вначале устанавливают правую границу, затем левую, а потом верхнюю.
Для выявления правой границы относительной тупости сердца по правой срединно-ключичной линии устанавливают верхнюю границу абсолютной тупости печени (или нижнюю границу легкого), которая в норме находится в VI межреберье (рис. 39, а). После этого, поднявшись вверх до IV межреберья (чтобы уйти от печеночной тупости, маскирующей сердечную тупость), палец-плессиметр располагают параллельно искомой границе и передвигают по направлению к сердцу по IV межреберному промежутку (рис. 39, б). Изменение перкуторного звука от ясного легочного до притупленного укажет на достижение границы относительной тупости сердца. Необходимо заметить, что палец-плессиметр каждый раз следует передвигать на небольшое расстояние, чтобы не пропустить границы сердечной тупости. Первое появление притупления указывает на то, что внутренний край пальца перешагнул через границу и находится уже в пределах расположения сердца. Правую границу отмечают по наружному краю пальца, обращенному к ясному перкуторному звуку. Она образуется правым предсердием и в норме располагается в IV межреберье, на 1 —1,5 см выступая за пределы правого края грудины.
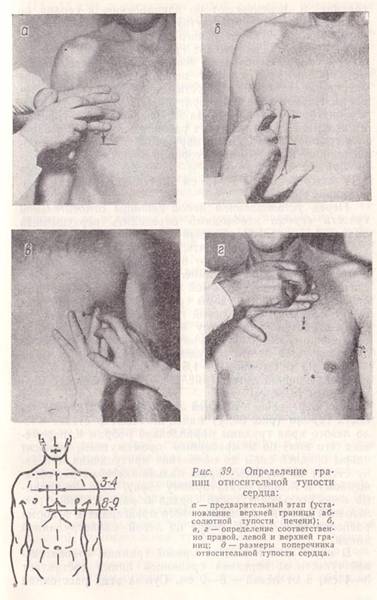
Рис. 39. Определение границ относительной тупости сердца:
а — предварительный этап (установление верхней границы абсолютной тупости печени);
б, в, г — определение соответственно правой, левой и верхней границ;
д — размеры поперечника относительной тупости сердца.
Перед установлением левой границы относительной тупости сердца необходимо определить верхушечный толчок (см. рис. 38), который служит ориентиром. Если его не удается обнаружить, перкуссию производят в V межреберье начиная от передней подмышечной линии в направлении к грудине. Палец-плессиметр располагают параллельно искомой границе и, перемещая его, наносят перкуторные удары средней силы до появления притупления. Отметку левой границы относительной тупости ставят по наружному краю пальца-плессиметра, обращенному к ясному перкуторному звуку. В норме она образуется левым желудочком, находится в V межреберье на расстоянии 1—1,5 см кнутри от левой срединно-ключичной линии (рис. 39, в) и совпадает с верхушечным толчком.
При определении верхней границы относительной тупости сердца (рис. 39, г) палец-плессиметр ставят около левого края грудины параллельно ребрам и, перемещая его вниз по межреберным промежуткам, наносят удары средней силы до появления притупления. Отметку ставят по верхнему краю пальца-плессиметра, обращенному к ясному перкуторному звуку. Верхняя граница относительной тупости сердца образуется контуром легочной артерии и ушком левого предсердия и в норме располагается на III ребре по левой окологрудинной линии.
В норме расстояние от правой границы относительной тупости до передней срединной линии составляет 3—4 см, а от левой - 8—9 см. Сумма этих расстояний (11—13 см) представляет собой размеры поперечника относительной тупости сердца (рис. 39, д).
Границы относительной тупости сердца могут зависеть от ряда факторов как экстракардиального, так и кардиального характера. Например, у лиц астенического телосложения вследствие низкого стояния диафрагмы сердце принимает более вертикальное положение (висячее «капельное» сердце) и границы относительной тупости его уменьшаются. Это же наблюдается при опущении внутренних органов. У гиперстеников в силу обратных причин (более высокое стояние диафрагмы) сердце принимает горизонтальное положение и границы относительной тупости его, особенно левая, увеличиваются. При беременности, метеоризме, асците границы относительной тупости сердца также увеличиваются.
Смещение границ относительной тупости сердца, зависящее от величины самого сердца, происходит в первую очередь за счет увеличения (дилятация) его полостей и лишь в некоторой степени обусловливается утолщением (гипертрофия) миокарда. Это может происходить во всех направлениях. Однако значительному расширению сердца и его полостей вперед мешает сопротивление грудной стенки, а вниз — диафрагмы. Поэтому расширение сердца возможно главным образом кзади, кверху и в стороны. Но перкуссией обнаруживается лишь расширение сердца вправо, вверх и влево.
Увеличение правой границы относительной тупости сердца наиболее часто наблюдается при расширении правого желудочка и правого предсердия, что встречается при недостаточности трехстворчатого клапана, сужении устья легочной артерии. При стенозе левого предсердно-желудочкового отверстия граница смещается не только вправо, но и вверх.
Смещение левой границы относительной тупости сердца влево происходит при стойком повышении артериального давления в большом круге кровообращения, например при гипертонической болезни и симптоматических гипертониях, при аортальных пороках сердца (недостаточность аортального клапана, стеноз устья аорты). При аортальных пороках, кроме смещения левой границы относительной тупости сердца влево, происходит смещение ее и вниз до VI или VII межреберья (особенно при недостаточности клапана аорты). Смещение левой границы относительной тупости влево и вверх наблюдается при недостаточности двухстворчатого клапана.
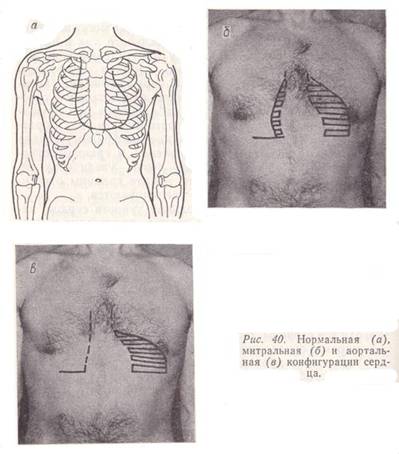
Рис. 40. Нормальная (а), митральная (б) и аортальная (в) конфигурации сердца.
Для определения конфигурации сердца проводят перкуссию последовательно в каждом межреберье: справа от IV и выше II, слева от V и выше — до II. При этом палец-плессиметр располагают, как обычно, параллельно ожидаемой тупости. Перкуторный удар должен быть средней силы. Полученные при перкуссии точки соединяют между собой и, таким образом, выявляют конфигурацию сердца (рис. 40, а). Она может меняться в зависимости от характера его патологии. Так, при митральных пороках сердца (недостаточность митрального клапана, митральный стеноз) сердце приобретает «митральную конфигурацию» (рис. 40, б). Вследствие расширения левого предсердия и левого желудочка происходит сглаживание талии сердца за счет увеличения размеров левого предсердия. При аортальных пороках (недостаточность клапана аорты, сужение аортального отверстия), при резко выраженных формах гипертонической болезни сердце в результате изолированного расширения левого желудочка приобретает «аортальную конфигурацию» — вид «сапога» или «сидячей утки» (рис. 40, б). В случае комбинированных и сочетанных пороков могут увеличиваться все отделы сердца. При очень резком смещении границ сердца во все стороны его называют «бычьим».
8. Определение дыхательной экскурсии грудной клетки.
Обследуемого просят встать лицом к врачу и развести руки в стороны. Желательно, чтобы верхняя часть туловища при этом была освобождена от одежды. Затем доктор берет сантиметровую ленту и располагает ее так, чтобы она проходила через углы лопаток. Исследуемому предлагается сделать глубокий вдох и задержать дыхание. В этот момент производится первый замер. После чего пациент может выдохнуть и снова задержать дыхание, чтобы врач смог еще раз измерить окружность грудной клетки. Собственно, это и была экскурсия грудной клетки. Как измерить частоту вдохов или их глубину в литрах? Тоже достаточно просто, если есть дополнительное оборудование, такое как часы и пикфлуометр. - Читайте подробнее на
9. Определение конституции пациента, значение для диагностики
Между внешними формами тела и внутренним его строением существует определенная корреляция, так же, как и между физиологическими и морфологическими свойствами организма.
Определение конституционального типа телосложения больного производится на основе оценки роста, веса, длины конечностей, формы головы, шеи, типа грудной клетки (рис.2.1)
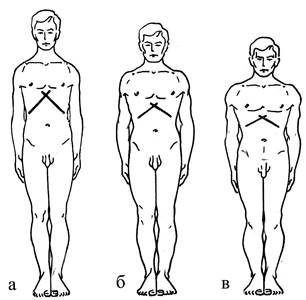
Рис. 2.1 Типы телосложения
а) астенический; б) нормостенический; в) гиперстенический
Лица гиперстенического телосложения имеют тело широкое и короткое, средний или невысокий рост (коренасты), часто – повышенную упитанность, сильную мускулатуру, широкие плечи, относительно короткие конечности, округлую голову, короткую и толстую шею, широкую грудную клетку, равномерно выпяченный живот.
Астеники имеют тело узкое и вытянутое, выше среднего роста, худые, с узкими плечами, длинными конечностями, продолговатой головой, удлиненной и тонкой шеей и грудной клеткой, слабой мускулатурой. Живот в верхней части втянут, в нижней – слегка выпячен.
Нормостенический тип телосложения занимает промежуточное положение между гиперстеническим и астеническим конституциональными типами.
В пределах этой примерной схемы возможны варианты, касающиеся отдельных признаков и целых симптомокомплексов.
У людей разного конституционального типа частота и характер течения заболеваний могут отличаться. Гиперстеники чаще болеют ишемической болезнью сердца, артериальной гипертензией, ожирением, желчнокаменной болезнью; астеники – язвенной болезнью, туберкулезом.
10. Определение конфигурации сердца.
Для определения конфигурации сердца применяют методику ортоперкуссии по М.Г. Курлову. Проекция сердца на грудную клетку имеет два контура – правый и левый. Правый контур образован сверху от 1-го межреберья до 3-го ребра верхней полойвеной ниже правым предсердием. Левый контур формируют: 1-емежреберье – аорта, 2-е межреберье – легочная артерия, затем левое предсердие своим ушком, и далее ниже 3-его ребра – узкая полоска левого желудочка.После определения конфигурации сердца производят измерения длинника, поперечника и угла наклона анатомической оси сердца. Длинник сердца – это расстояние между наиболее удаленной точкой левого контура и вершиной правого кардиовазального угла. В норме у мужчин он равен 13±1 см, а у женщин – 12±1см. Поперечник сердца состоит из двух частей – правого и левого.Они определяются как расстояние от наиболее удаленной точки правого и левого контура до средней линии. У здоровых людей поперечник равен у мужчин 11±1см, у женщин – 10±1 см. Между длинником и поперечником измеряют угол наклона оси сердца,что позволяет судить о положении сердца: срединное – 30-50°,30° и менее – горизонтальное, 60° и более – вертикальное. В результате определения контура у пациента мы можем сделать заключение о причинах, которые вызвали его изменение. В патологии описаны 5 основных изменений конфигурации сердца.
1. Аортальная конфигурация – формируется при значительной гипертрофии и дилатации левого желудочка и характеризуется смещением нижней части левого контура кнаружи и подчеркнутой талией сердца (угол на контуре сердца между ушком левого предсердия и выпуклой дугой контура левого желудочка);длинник и поперечник сердца увеличиваются, угол наклона оси –уменьшается.
2. Митральная конфигурация – развивается у больных с митральным стенозом и характеризуется смещением кнаружи правого контура в нижней части за счет гипертрофии правого желудочка и смещением левого контура в области левого предсердия за счет его гипертрофии. Длинник сердца не изменяется,поперечник увеличивается, угол наклона оси также увеличивается.
3. Круглое (шаровидное) сердце характеризуется смещением
нижней части правого контура кнаружи за счет гипертрофии правого желудочка у больных с дефектом межжелудочковой перегородки. Длинник не изменяется, а поперечник и угол наклона оси увеличиваются.
4. Трапециевидная конфигурация формируется при скоплении жидкости в полости перикарда за счет смещения правого и левого контуров кнаружи в нижней части.
5. «Бычье» сердце (cor bovinum) наблюдается при значительном увеличении всех камер сердца у больных с комбинированными пороками сердца (митральными и аортальными), дилатационной кардиомиопатией.
2. Синдром полости. Этот синдром характеризуется наличием полости с гладкими стенками, содержащей воздух, окруженной валиком воспаления, либо фиброзной тканью и сообщающейся с бронхом. Причиной образования полости являются: абсцесс или эхинококковая киста в стадии опорожнения, туберкулезная каверна, распадающаяся опухоль.Основными жалобами больных являются: кашель со слизисто-гнойной мокротой, возможно кровохарканье, одышка при физической нагрузке, лихорадка.При осмотре состояние может быть от удовлетворительного до тяжелого. Положение больных, как правило, на больном боку.Возможен акроцианоз, повышение влажности кожного покрова. При осмотре грудной клетки можно выявить отставание пораженной стороны в акте дыхания, одышку смешанного характера. При пальпации голосовое дрожание над полостью усилено, при перкуссии – тимпанический тон, а если полость крупная (не менее 6-8 см) и расположена поверхностно, то с металлическим оттенком. При аускультации выслушивается патологическое бронхиальное дыхание или его разновидность – амфорическое, если очень крупная полость сообщается с бронхом и расположена поверхностно. Кроме того, можно выслушать крупнопузырчатыевлажные хрипы, бронхофония усилена.При рентгенологическом исследовании выявляется полость в легком, содержащая жидкость с горизонтальным уровнем. При лабораторном исследовании может наблюдаться лейкоцитоз сосдвигом лейкоформулы «влево», в сторону молодых палочкоядерных нейтрофилов, увеличение СОЭ.При исследовании мокроты обнаруживаются, как правило,лейкоциты, реже эритроциты и эластические волокна. При бактериологическом исследовании важное диагностическое значение имеет обнаружение возбудителя.
11. Определение нижней границы желудка.
4 способа
Первый способ
Нижнюю границу определяют по передней срединной линии от мечевидного отростка вниз до исчезновения тимпанита, верхний край пальца-плессиметра соответствует нижней перкуторной границе желудка - в норме на 1-3 см выше пупка (у женщин на 1-2 см ниже, чем у мужчин).
При патологических состояниях отмечается изменение границ, формы и размеров желудка. Расширение и опущение его (гастроптоз) отмечается при острой эктазии, параличе (атонии), прекращении эвакуации из желудка вследствие рубцово-язвенного или опухолевого сужения привратника, реже из-за его спазма. При значительном расширении желудка правая граница желудочного тимпанита может сместиться вправо, заходя кнаружи от правой среднеключичной линии (симптом Зиверта). При сращениях привратника желудка с окружающими органами в результате перигастрита правая граница желудочного тимпанита смещается вправо и вверх. По правой реберной дуге на участке между передней срединной и правой среднеключичной линиями и на 4-5 см выше реберной дуги появляется тимпанический звук (симптом Стражеско). Внезапное появление тимпанита в правой области, где обычно определяется печеночная тупость, наблюдается при прободении язвы желудка или двенадцатиперстной кишки с выходом газа из желудка в брюшную полость (симптом Кларка). Уменьшение размеров желудка возможно при его гипертонии.
В т о р о й способ определения нижней границы желудка - стетакустической пальпации (его называют также методом пальпаторной аускультации или методом аускультаторной перкуссии или аффрикации). При выполнении данного приема головку фонендоскопа располагают под левой реберной дугой чуть ниже пространства Траубе - на 3-4 см выше пупка. Одновременно с выслушиванием, пальцем другой руки наносят по передней брюшной стенке в горизонтальном направлении своеобразные штрихи (“трущие” движения), постепенно опускаясь вниз от мечевидного отростка. Выслушиваемые при этом характерные “шуршащие” звуки будут сохраняться до тех пор, пока палец будет находиться в проекции желудка. Момент исчезновения звуков свидетельствует о выходе пальцев за ее пределы.
Т р е т и й способ: для определения нижней границы желудка можно применить предложенный В.П.Образцовым метод “перкуторной пальпации”, называемый в старых учебниках суккусией. Он является самым точным и в то же время самым простым и доступным у постели больного. Заключается метод в определении положения нижней границы желудка по шуму плеска, который получается лишь при одновременном нахождении в желудке газа и жидкости. Если вызвать шум плеска не удается, больному дают выпить 1-2 стакана воды. Врач надавливает левой ладонью подложечную область или заставляет больного немного выпятить живот. При этом газ, находящийся в верхней части желудка, выходит оттуда и располагается впереди жидкости между нею и передней стенкой желудка. Затем производят быстрое поколачивание четырьмя полусогнутыми пальцами правой руки по стенке живота, не отрывая пальцев от кожи; причем ударяющие пальцы одновременно делают как бы загребающие движения сверху внутрь и вниз. Одновременно с выслушиванием шума плеска получается ощущение соприкосновения пальцев с жидкостью. При проведении этого метода важно добиваться быстрых, отрывистых толчков по несколько раз в одном месте, следующих подряд друг за другом, т.е., совершать своеобразные “встряхивающие” движения. Постепенно, начиная с подложечной области, продвигают пальцы вниз; там, где шум плеска прекращается - находится нижняя граница желудка. Кроме размеров желудка, шум плеска дает возможность определить и его тонус. У здорового человека натощак и спустя 7-8 часов после еды шум плеска не получается, сохранение его свидетельствует о задержке эвакуации или о значительной гиперсекреции. Обнаружение позднего шума плеска справа от средней линии тела является признаком расширения препилорического отдела желудка (симптом Василенко). Невозможность получить шум плеска желудка через 1-3 часа после еды может указывать на усиление моторики желудка и быстрое его опорожнение, например, при ахилии.
Ч е т в е р т ы й способ определения нижней границы желудка - после приема исследуемым воды. Больному дают выпить натощак 1-2 стакана воды. В положении стоя перкутируют живот, в области брюшной стенки, соответствующей нижней части желудка получатся тупость полулунной формы, нижний край которой соответствует большой кривизне желудка.
12. Определение нижней границы легких.
1. Перкутируем справа по окологрудинной линии, начиная со II межреберья сверху вниз до тех пор, пока ясный лёгочный звук не сменится абсолютно тупым.
2. То же провести по всем остальным вертикальным топографическим линиям справа. По лопаточной и околопозвоночной линиям перкуссию начинать с угла лопатки (VII ребро).
3. Так же определить нижнюю границу лёгкого слева, однако перкуссию начинать с левой передне-подмышечной линии и далее по всем линиям.




 Методика определения границ ОТС.
Методика определения границ ОТС.





