Хронические расстройства питания (дистофии)
Актуальность изучения белково-калорийной недостаточности у детей врачом общего профиля определяется частотой этой патологии (по данным ВОЗ, в развивающихся странах 8 из 10 детей имеют алиментарную гипотрофию), увеличением количества детей с дистрофиями пренатального происхождения. Нарушения трофики, белкового, водно-минерального и других видов обмена, характерные для белково-калорийной недостаточности, приводят к отставанию ребенка в развитии, снижению защитных сил организма, способствуют учащению интеркуррентных заболеваний и их тяжелому течению. Распространенность белково-энергетической недостаточности в странах с различным уровнем экономического развития составляет 7-30%.
Хронические расстройства питания (дистофии) – это нарушение усвоения питательных веществ тканями организма, что сопровождается нарушением правильного (гармоничного) развития ребенка. Развиваются чаще у детей раннего возраста.
Различают 3 основных типа дистрофии:
· белково-энергетическая недостаточность (прежнее название заболевания - гипотрофия);
· гипостатуру;
· паратрофию.
Этиопатогенез белково-энергетической недостаточности
Белково-энергетическая недостаточность (гипоторофия) - это недостаточное питание ребенка, которое характеризуется остановкой или замедлением увеличения массы, прогрессирующим снижением подкожной основы, нарушением пропорции тела, функции пищеварения, обмена веществ, ослаблением специфических, неспецифических защитных сил, астенизацией организма, склонностью к развитию других заболеваний, задержкой физического и нервно-психического развития.
Этиопатогенез белково-энергетической недостаточности
ЭТИОЛОГИЯ.
1. Алиментарные факторы:
- оличественный недокорм: гипогалактия у матери;
- качественный недокорм: одностороннее вскармливание;
2. Нарушение режима питания ребенка: частые, редкие, беспорядочные кормления, без учета объема пищи и интервала между кормлениями.
3. Социальные факторы: бедность, недостаточный уход за ребенком, необычные представления о возрастной диете ребенка.
4. Инфекционные заболевания (кишечные инфекции, пневмония, сепсис).
5. Неинфекционные заболевания:
- синдром нарушенного всасывания (целиакия, муковисцидоз, лактазная недостаточность);
- пороки развития (пилоростеноз, «волчья пасть», «заячья губа»;
- патология центральной нервной системы (родовая травма, детский церебральный паралич);
- эндокринные заболевания (адрено-генитальный синдром, сахарный диабет).
Белково-энергетическая недостаточность может быть:
- первичной - обусловлена недостаточным поступлением пищевых продуктов;
- вторичной - обусловлена повышенной потребностью в пищевых ингредиентах, снижением их всасывания.
ПАТОГЕНЕЗ БЭН
ПАТОГЕНЕЗ.
В результате действия этиологических факторов снижается возбудимость коры головного мозга, что приводит к снижению активности гипоталамуса, в том числе центра, регулирующего аппетит. Уменьшается кислотность желудочного сока, выделение пепсина, химозина, липазы. Нарушается всасывание пищевых веществ в кишечнике, снижается толерантность к пище. В дальнейшем наступает расстройство всех видов обмена веществ. Для покрытия потребности в пищевых ингредиентах организм использует собственные запасы: вначале жир и гликоген из депо (подкожная жировая клетчатка, мышцы, печень), затем начинают распадаться паренхиматозные органы, нарушаются функции внутренних органов, ЦНС. При распаде клеток и нарушении обмена веществ развивается ацидоз.
Фазы патогенеза:
I. Фаза голодного возбуждения: энергетические потребности обеспечиваются расходом углеводов, снижается уровень глюкозы крови. Толерантность к пище не снижена.
II. Начинается распад жира: снижается основной обмен. Нарушена толерантность к жирам.
III. Распад эндогенного белка: нарушена толерантность к белкам, жирам и углеводам.
Классификация и клиническая картина белково-энергетической недостаточности
Яжелые формы БЭН
Наиболее тяжелыми формами белково-энергетической недостаточности являются:
- алиментарный маразм – белково-энергетическая недостаточность, причиной которой является преимущественно калорийная недостаточность при дефиците жиров, углеводов и белков;
- квашиоркор – белково-энергетическая недостаточность, причиной которой является преимущественно дефицит белков;
- маразм-квашиоркор - белково-энергетическая недостаточность, которая развивается при сочетании всех вышеуказанных причин.
КЛИНИЧЕСКИЕ СИМПТОМЫ АЛИМЕНТАРНОГО МАРАЗМА
(неотечной формы белково-энергетической недостаточности):
- значительное снижение массы тела (менее 60% возрастной нормы),
- выраженная мышечная атрофия;
- отсутствие подкожно-жирового слоя;
- общий вид ребенка – «кости, обтянутые кожей»,
- сохранение аппетита;
- отсутствие нарушений психики.
КЛИНИЧЕСКИЕ СИМПТОМЫ КВАШИОРКОРА
(отечной формы белково-энергетической недостаточности):
I. Постоянные симптомы:
- снижение массы тела;
- анорексия;
- атрофия мышц при сохраненном подкожно-жировом слое;
- нарушение психики (вялость, заторможенность, плаксивость и др.);
- прогрессирующие отеки (от периферических до генерализованных).
II. Частые симптомы:
- поражение кожи в виде гиперпигментаций в наиболее трущихся местах, трещины, мокнущие эрозии;
- нарушение пигментации волос;
- диарея;
III. Редкие симптомы:
- депигментация кожи;
- гепатомегалия;
- кератит;
- светобоязнь.
Принципы лечения БЭН
Паратрофия
Паратрофия - это хроническое расстройство питания у детей первого года жизни, сопровождающееся нарушением обменных функций организма и характеризующееся избыточной массой тела и повышенной гидролабильностью тканей.

Степени тяжести:
I. Избыток массы 10% - 25%;
II. Избыток массы 26% - 50%;
III. Избыток массы более 50%.
NB! Массу оценивают соответственно роста, так как ребёнок изначально может иметь выше среднего или высокий уровень физического развития.
Этиология:
· перекорм (большие объемы пищи или высококалорийные продукты);
· одностороннее вскармливание (избыток углеводов в виде каш, картофеля, макаронных и хлебо-булочных изделий или только белковая пища);
· употребление высококалорийных продуктов во второй половине дня;
· малоподвижность, недостаточное пребывание на свежем воздухе;
· эндокринные и нейроэндокринные нарушения.
Клиника.
Выделяют следующие формы паратрофии:
1. Липоматозная.
2. Липоматозно-пастозная.
Липоматозная форма – развивается в результате алиментарного перекорма, ускоренного всасывания в кишечнике, повышенного усвоения жиров и наследственной предрасположенности. Распределение подкожно-жирового слоя равномерное. Тургор тканей удовлетворительный. Гидрофильность тканей умеренная. Цвет кожных покровов не изменен. Паратрофия - чаще I-II степени.
Липоматозно-пастозная форма. Часто наблюдается у детей с лимфатико-гипопластической аномалией конституции. В основе заболевания - нарушения гипоталамо-гипофизарно-надпочечниковой системы (склероз сосудов в гипоталамусе; повышение давления в желудочках мозга; снижение количества клеток, продуцирующих адренокортикотропный гормон; увеличение числа клеток, вырабатывающих соматотропин и тиреотропин). Нарушается водно-электролитный обмен. При избыточном поступлении жира снижается усвояемость белка, кальция и фосфора (нарушается их отложение в костях), повышается выделение кальция, фосфора, магния, развивается ацидоз. Увеличивается количества аммиака, кетоновых тел в моче.
Паратрофия - чаще II-III степени. Тургор тканей снижен, выраженная бледность кожи, мышечная гипотония. Гидрофильность тканей повышена, ткани пастозны. Дети эмоционально лабильны, сон нарушен. Часто присоединяются симптомы полигиповитаминоза, рахита, анемии. Характерны частые, рецидивирующие, затяжные ОРВИ с обструктивным синдромом.
Диагностика.
В анализе крови:
· анемия;
· гиперхолестеринемия;
· диспротеинемия (уменьшение глобулинов и увеличение альбуминов);
· гиперлипидемия.
Лечение.
Диетотерапия:
1. Объем питания по возрасту.
2. Нормализация режима кормлений (устранить беспорядочные кормления без учета количества пищи и интервалов между кормлениями).
3. Исключить ночные кормления (при перекорме женским молоком).
4. Прием калорийной пищи в первой половине дня.
5. Для детей на искусственном вскармливании – жидкость не ограничивать (для выведения солей).
6. Ограничение углеводов и высококалорийной пищи. Рекомендуется обезжиренный творог, кефир, нежирное мясо, фруктово-овощные блюда, растительные жиры. Ограничить сахар, исключить мучные продукты.
Режим:
1. Активный двигательный режим.
2. Пребывание на свежем воздухе не менее 3-4 часов в сутки.
3. Массаж, гимнастика.
Медикаментозная терапия симптоматическая:
1. Витамины.
2. Пробиотики.
3. Ферменты.
Гипостатура
ГИПОСТАТУРА.
Гипостатура - это хроническое расстройство питания, при котором дети равномерно отстают в росте и массе (statura – рост, величина).
Заболевание характерно для детей с врожденными пороками сердца, с пороками развития ЦНС, с нейро-эндокринной патологией. После лечения основного заболевания гипостатура может исчезнуть.
Пилороспазм и пилоростеноз
ПИЛОРОСТЕНОЗ.
Пилоростеноз - это заболевание детей первых месяцев жизни органического характера (порок развития), проявляется сужением просвета пилорической части желудка из-за гипертрофии мышечных волокон привратника.

Клиника.
Начинается чаще на 3-й неделе жизни. Появляются срыгивания, рвота фонтаном створоженным молоком, объем которого больше объема съеденной пищи, без примеси желчи. Развивается гипотрофия (белково-энергетическая недостаточность): истончается подкожно – жировой слой, ребенок не набирает вес или теряет его, появляется мышечная гипотония. Видна перистальтика желудка в виде «песочных часов» (от левого подреберья к правому). У ребенка отмечаются выраженные запоры, олигурия. Повторная упорная рвота приводит к развитию метаболического алкалоза.

Рис. Рвота фонтаном
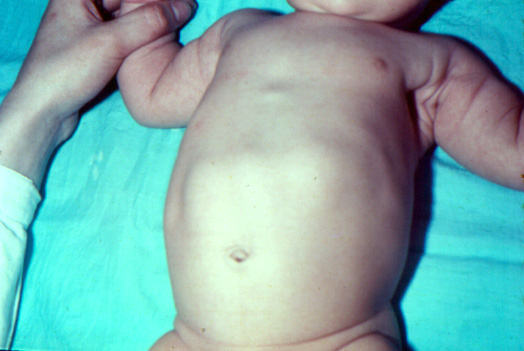
Рис. Симптом "песочных часов"
Диагностика.
1. УЗИ желудочно-кишечного тракта: повышение эхогенности пилорической части желудка.
2. Рентгенография желудка с контрастным веществом (барием): в желудке через 4 часа остается более 1/3 объема принятой пищи с барием; через 24 часа – пища с барием присутствует.
3. ФГДС: сужение привратника, провести через него эндоскоп не возможно; конвергенция складок слизистой оболочки антрального отдела желудка; при проведении пробы с атропином – привратник остается закрытым.
Лечение. Лечение пилоростеноза только хирургическое. Оперативному вмешательству должна предшествовать предоперационная подготовка, направленная на восстановление водно-электролитного и кислотно-щелочного равновесия.
ПИЛОРОСПАЗМ.
Пилороспазм - это неорганическое заболевание, связано с повышенной возбудимостью пилорической части желудка.
Клиника.
Появляются частые срыгивания и рвота, непостоянные (т.е. не после каждого кормления), частота рвоты меняется по дням. Рвота съеденной (т.е. непереваренной) пищей (нествороженным молоком). Количество вырванного молока меньше выпитого. Ребенок беспокоен, кричит. Запоры и признаки эксикоза не характерны. Чаще масса тела остается без изменений.

Рис. Срыгивания у грудничка.
Диагностика.
1. УЗИ привратника в норме.
2. Рентгенография желудка с контрастным веществом (барием): при пилороспазме в желудке через 4 часа остается менее 1/3 объема принятой пищи с барием; через 24 часа – пищи в желудке нет.
Лечение.
Диетотерапия:
1. Кормить ребёнка в вертикальном положении.
2. Перед каждым кормлением ребенку дают антирефлюксные смеси («Нестожен»), которые содержат загустители (камедь рожкового дерева) – густая пища снижает возбуждение пилорической части желудка, уменьшает рвоту. Прежде вместо этих смесей использовалась каша по Эпштейну (10% манная каша) по 1 чайной ложке перед каждым кормлением.
3. Суточный объем пищи, число кормлений и интервал между ними не меняется!
Медикаментозная терапия.
назначаются препараты, которые оказывают спазмолитический эффект, нормализуют перистальтику, уменьшают частоту рвоты:
- Мотилиум (домперидон),
- атропина сульфат внутрь (0,1% раствор 10 капель на 100 мл дистиллированной воды, по 1 чайной ложке 3 р/д).
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
ЦЕЛИАКИЯ
(ГЛЮТЕНОВАЯ ЭНТЕРОПАТИЯ).
Целиакия – это хроническая генетически обусловленная аутоимунная Т-клеточно опосредованная энтеропатия, которая характеризуется стойкой непереносимостью глютена, развитием атрофии слизистой оболочки тонкого кишечника и связанного с ней синдрома мальабсорбции.
Глютен – составная часть белка злаковых культур (глиадин – его растворимая форма), который находится в зародышевой части злаков. При обработке ржи, пшеницы, ячменя, овса он сохраняется, а при обработке риса, гречки, кукурузы отпадает вместе с оболочкой.
Патогенез.
Согласно современной, иммунологической теории в организме генетически предрасположенного человека глютен связывается со специфическими рецепторами, расположенными на мембранах эпителиоцитов. В ответ увеличивается количество глиадин-специфических интраэпителиальных форм Т-лимфоцитов. Это приводит к повышению продукции цитокинов, запускается аутоиммунный механизм¸в результате которого вырабатываются антитела (к глиадину, тканевой тканевой трансглутаминазе, ретикулину, эндомизию). Повреждение гликокаликса и щеточной каймы энтероцитов приводит к нарушению выработки мембранных ферментов (лактазы, сахаразы, мальтазы и др.), приводя к формированию различных видов непереносимости сахаров. Нарушается пристеночное пищеварение, развивается диарея вследствие нарушения переваривания пищи. В общий кровоток поступает много неращепленных белков с антигенными свойствами из-за нарушения проницаемости слизистой оболочки тонкой кишки. Развиваются аллергические реакции. Изменяется состав нормальной микрофлоры кишечника. Повышается всасывание токсических веществ и уменьшается всасывание микроэлементов и витамина D. Развиваются остеопороз, поражается центральная нервная система, эндокринные органы.
Классификация (формы целиакии):
1. Симптомные формы (с гастроэнтерологическими симптомами и внекишечными проявлениями).
2. Бессимптомные формы (при отсутствии каких-либо симптомов заболевания. Диагноз устанавливают в ходе скрининговых обследований).
Клиника.
Наиболее яркие проявления заболевания отмечаются у детей первых лет жизни, в клинике преобладают гастроинтестинальные проявления.
Гастроинтестинальные симптомы:
- боль в животе
- диарея
- обильный зловонный стул
- стеаторея
- метеоризм
- увеличение живота
- рвота
- запор
- нарушение аппетита.
Неспецифические симптомы:
- задержка физического развития
- потеря веса
- мышечная гипотония
- апатия
- негативизм.
Чаще всего целиакия начинает проявляться через 1,5-2 месяца после введения в рацион ребенка глютенсодержащих продуктов (сухарики, хлеб, баранки, манная (пшеничная) каша, мультизлаковая каша). Реже заболевание начинается после перенесенной кишечной инфекции или спонтанно (без видимой причины).
Клинические симптомы целиакии появляются постепенно:
- обильный пенистый, жирный, зловонный стул
- нарушение аппетита
- беспричинная рвота
- потеря массы тела
- нарушение поведения ребенка (раздражительность, негативизм, апатия, нарушение сна).
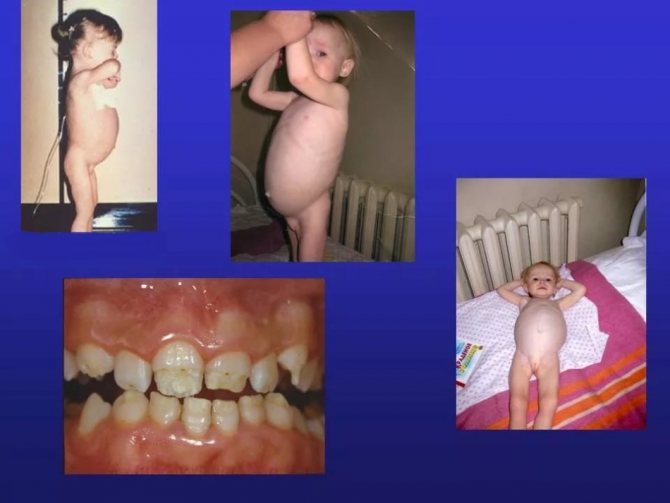
Появляется понос 2-3 раза в сутки, обильный в 10-15 раз больше нормы, ахоличный (обесцвеченный), замазкообразный, пенистый, блестящий (из-за стеатореи – выведения жира) с неприятным запахом. Быстро наступает истощение больного, снижение тургора и эластичности, сухость кожи и слизистых, кожа собирается в складки. Появляется «старческое» выражение лица (много складок из-за обезвоживания), «вид паука» - увеличение живота и тонкие конечности (см. рисунок). Появляются симптомы рахита, полигиповитаминоза (ангулярный стоматит, глоссит, хейлит, койлонихии, геморрагии, ломкость волос, неравномрная пигментация кожи), дефицитной анемии. Развиваются дистрофические изменения и нарушения функции внутренних органов, отставание в физическом и психомоторном развитии, мышечная гипотония. Могут появиться безбелковые отеки, спонтанные переломы.
Диагностика.
Оцениваются суммарно клинические данные, результаты серологического и морфологичнского исследований, присутствие специфических изменений в генотипе.
I.Серологическое исследование:
1. Cпецифические антитела класса Ig A (можно Ig G) к тканевой трансглутаминазе, к дезаминированным пептидам глиадина.
2. Антитела к эндомизию (соединительной ткани, расположенной между мышечными волокнами).
II.Биопсия слизистой нисходящего отдела тонкой кишки при ФГДС (укорочение и исчезновение кишечных ворсинок, углубление крипт, увеличение количества межэпителиальных лимфоцитов).
III.Генотипирование: выявление генотипа HLA-DQ2 и/или HLA-DQ8.
Лечение.
Диетотерапия:
о сновной метод лечения – пожизненная безглютеновая диета!
Исключают продукты из овса, пшеницы, ржи, ячменя.
Можно назначить рис, гречку, кукурузу.
Эффект от этой диеты наступает через 6-12 месяцев. Критерий эффективности: нормализация уровня антител. В период наиболее ярко выраженных клинических проявлений безглютеновую диету сочетают с низколактозной.
Медикаментозная терапия:
1. При сильном истощении, отсутствии эффекта от проводимой терапии и диеты назначают внутривенно капельно: смеси аминокислот (альвезин, аминол) – для коррекции белкового дефицита; жировые эмульсии (липофундин, интралипид) – для устранения дефицита жиров; 5% глюкоза – введение углеводов.
2. Ферменты (креон, мезим-форте), пробиотики (симбитер, йогурт, баксет) - длительно курсами.
3. Поливитамины - для лечения полигиповитаминоза.
4. Витамин Д, препараты кальция - для лечения сопутствующего рахита.
5. Препараты железа, фолиевая кислота – для лечения анемии.
Лактазная недостаточность
НЕДОСТАТОЧНОСТЬ ЛАКТАЗЫ.
Лактазная недостаточность – это врожденное или приобретенное состояние, характеризуется снижением активности фермента лактАзы, который ращепляет лактОзу – молочный сахар в тонкой кишке.
Это заболевание относится к селективному синдрому мальабсорбции.
Заболевание подразделяется на формы:
· первичную, генетически обусловленную;
· вторичную, возникающую из-за поражения кишечника или воздействия экзогенных факторов, угнетающих синтез лактазы;
· конституциональную, связанную с природным снижением активности фермента после введения в рацион прикорма.
Патогенез.
Заболевание передается по аутосомно–рецессивному типу. Возможно, происходит мутация структурного гена, который отвечает за синтез лактазы. В результате чего этот фермент или не синтезируется, или образуется его неактивная форма. Также имеется молекулярный дефект – снижение лактазного протеина в щеточной кайме, т.е. нарушается синтез белка, который образует лактазу.
Клиника.
Клинические симптомы могут появиться с первых месяцев или лет жизни. После кормления молоком (женским или коровьим) или молочными продуктами возникают понос, рвота, боли в животе, метеоризм. Кал – водянистый, пенистый, с кислым запахом, напоминает уксус. Может быть стеаторея (выделение с калом жира).
Диагностика.
1. Уровень глюкозы в крови снижен или нормальный, глюкозо-толерантный тест не изменен.
2. В анализах мочи – может появиться лактоза.
3. Определение содержания углеводов в кале.
4. Определение pH кала.
5. Копроцитограмма – много растительной клетчатки, зерен крахмала, непереваренных мышечных волокон.
6. Генетическое исследование - исследование полиморфизма гена лактазы.
7. Провокационный тест – ухудшение состояния ребенка (появление диареи) после введения лактозы на фоне улучшения на безлактозной диете.
8. Определение активности лактазы в биоптатах слизистой оболчки тонкой кишки.
9. Проба с нагрузкой лактозой – (ребенку назначают 50 г лактозы на м2 поверхности тела, т.е. 2 г/кг, но не более 50 г). Выявляют плоскую сахарную кривую, что говорит о недостаточной утилизации лактозы (например, 4.1 – 4.16 – 4.2 – 4.1 ммоль/л).
10. Рентгенография кишечника – натощак много газа и жидкости, количество которых увеличивается после нагрузки лактозой.
11. Определение уровня водорода в выдыхаемом воздухе после нагрузки лактозой (повышается содержание водорода, т.к. распад невсосавшейся лактозы идет в тонком кишечнике бактериями, производящими кислород).
Лечение.
1. Низколактозная диета (низколактозные смеси – «Нутрилон», кисломолочные продукты в малом количестве).
2. Безлактозная диета (например, смеси на соевой основе «Нутри-Соя»).
3. Заместительная терапия («Лактаза - беби»).
4. Энтеросорбенты.
5. Ферменты.
ЭКССУДАТИВНАЯ ЭНТЕРОПАТИЯ.
ЭКССУДАТИВНАЯ ЭНТЕРОПАТИЯ.
В рамках синдрома мальабсорбции в качестве самостоятельного часто выделяют синдром экссудативной (или протеинтеряющей) энтеропатии. Этим термином обозначают комплекс расстройств, характерезующийся потерей белка через желудочно-кишечный тракт при сохранённой синтетической функции печени и отсутствии протеинурии. Выделяют первичную и вторичную формы экссудативной энтеропатии.
К первичной относят интестинальную лимфангиэктазию, в основе которой лежит врожденная дилатация лимфатических сосудов. Она может быть локализованной (с поражением лимфатических сосудов только кишечника) и генерализованной (проявлением общего повреждения лимфатической системы).
Вторичные формы экссудативной энтеропатии могут развиваться при тяжелых поражениях желудочно-кишечного тракта, обусловленных такими заболеваниями, как целиакия, непереносимость белков коровьего молока, муковисцидоз, неспецифический язвенный колит, а также при тяжелых поражениях печени, гипогаммаглобулинемии и др.
Клиника:
· заболевание развивается остро после 1 года жизни;
· появляются массивные несимметричные отеки на нижних конечностях, в полостях тела (сердца, легких, брюшной полости);
· часто присоединяются рвота, частый жидкий стул, мышечная гипотония, дистрофия.
Лечение.
Диетотерапия.
1. Увеличение содержания белка.
2. Ограничение приема животных жиров (растительные сохраняются), соли.
3. Назначение смесей, содержащих среднецепочечные триглицериды, т.к. их всасывание происходит без участия лимфатической системы кишечника, желчных кислот и липазы.
Медикаментозная терапия.
1. Витамины.
2. Ферменты (креон).
3. Липотропные средства (липоевая кислота, метионин).
4. Анаболические стероиды (ретаболил, неробол).
5. Мочегонные препараты – верошпирон, альдактон (уменьшает отеки, является антагонистом альдостерона).
МУКОВИСЦИДОЗ.
МУКОВИСЦИДОЗ.
(КИСТОФИБРОЗ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ).
Муковисцидоз (МВ) – универсальная экзокринопатия. Наследственное мультисистемное заболевание, которое развивается на фоне продукции экзокринными железами жизненноважных органов густого секрета с последующим развитием вторичных изменений. Тип наследования – аутосомно-рецессивный.
Этиопатогенез.
В основе заболевания лежит патология экзокринных желез, нарушение электролитного обмена, изменения в соединительной ткани. Муковисцидоз вызывается мутациями в гене, который отвечает за структуру белка и называется трансмембранным регуляторным белком (ТРБМ). Именно этот белок и является хлорным каналом в апикальной части мембраны клеток железистого эпителия.
При муковисцидозе в клетках накапливаются ионы хлора и натрия, сюда же из секрета железы уходит и вода. Секрет экзокринных желез становится густым, трудно выделяется из желез, что вызывает вторичные изменения в различных органах. В эпителиальных клетках, выстилающих дыхательные пути, снижение водного компонента приводит к высушиванию слизи, перерождению реснитчатого эпителия, обструктивным нарушениям, облегчающим заселение дыхательных путей патогенной флорой.
Сочетание гиперсекреции чрезмерно вязкой мокроты с нарушением клиренса бронхов приводит к мукоцилиарной недостаточности, застою мокроты в мелких бронхах и бронхиолах. При этом снижен также местный гуморальный иммунитет, что способствует присоединению вторичной инфекции (снижен уровень секреторного Ig A, интерферонообразование, количество макрофагов и их функция, фагоцитарная функция лимфоцитов).
Поражение поджелудочной железы проявляется задержкой развития ацинусов. Междольковые протоки расширены и заполнены слизью, экзокринные элементы замещаются соединительной тканью и жировыми отложениями. Панкреатическая недостаточность проявляется нарушением распада жира и стеатореей.
Классификация.
В зависимости от преимущественного поражения органов, согласно МКБ X, выделяют следующие формы:
1. преимущественно легочная;
2. преимущественно кишечная;
3. смешанная (легочно-кишечная).
На основании международного Консенсуса используется следующая классификация:
1. МВ с панкреатической недостаточностью (по старой классификации сюда относят кишечную и смешанную формы).
2. МВ без панкреатической недостаточности (врожденная генитальная форма с билатеральной аплазией семявыводящих потоков).
3. Атипичные формы (любые проявления хронического заболевания дыхательной системы).
Клиника.
1. Хронические заболевания дыхательной системы, в том числе:
· хронический продуктивный кашель (мучительный, приступообразный, коклюшеподобный, с вязкой гнойной мокротой);
· изменения на рентгенограмме грудной клетки (например, ателектазы, бронхоэктазы, признаки вздутия легочной ткани, пневмосклерозы, пневмонические очаги и др.);
· обструктивный рецидивирующий синдром и др.
2. Изменения в желудочно-кишечном тракте, в том числе:
· в кишечнике – мекониальный илеус (у новорожденных);
· в поджелудочной железе – панкреатическая недостаточность (кистофиброз поджелудочной железы) с развитием синдрома мальабсорбции;
· снижение массы тела, мышечная гипотония, признаки полигиповитаминоза (сухая серовато-землистая кожа, сухость и ломкость волос, ногтей, хейлит, глоссит, лейконихии и др.);
· кал частый до 4-6 раз в день, обильный, жидкий, неоформленный, замазкообразный, светлого или серого цвета, блестящий, жирный. Возможно выделение капель жира в конце акта дефекации, жир виден в воде при стирке пеленок.
3. Синдром острой потери солей, хронический метаболический алкалоз.
4. Врожденная двусторонняя аплазия семявыводящих протоков – у мальчиков.
5. Возможно поражение гепатобилиарной системы в виде гепатоспленомегалии, затяжной холестатической желтухи у новорожденных, у некоторых больных – цирроза печени, портальной гипертензии; метеоризм; признаки хронической гипоксии (деформация пальцев рук и ног в виде «барабанных палочек», ногтей в виде «часовых стекол»); деформация грудной клетки.
Диагностика.
1. Определение хлоридов пота – «золотой стандарт» диагностики муковисцидоза (положительной считается проба при концентрации хлоридов пота более 60 мэкв/л, до 3-х месяцев жизни ребенка – более 40 мэкв/л).
2. Исследуют ДНК крови для определения двух мутаций в ТРБМ-гене (м.б. гомозиготные больные – две одинаковые мутации, и гетерозиготные – разные мутации).
NB! Одна или больше изменений фенотипа или заболевания братьев, сестер в сочетании с повышением концентрации хлоридов пота (2 или более исследований) или идентификация 2-х мутаций в ТРБМ-гене (трасмембранном регуляторном белке).
3. Для диагностики панкреатической недостаточности проводят копроцитограмму (определяется большое количество капель нейтрального жира – стеаторея, меньше жирных кислот, снижена активность трипсина, липазы, в отличие от целиакии при которой активность трипсина сохранена) и определение эластазы (фермент поджелудочной железы) в кале иммуноферментным тестом.
Лечение.
Диетотерапия.
· Суточный калораж на 20-40% выше нормы за счет белков, ограничение жиров, дополнительное введение поваренной соли. Полноценная по пищевым ингридиентам, ассортименту продуктов без специальной технологии приготовления, дополнительное введение соли.
· У детей грудного возраста – специальные смеси (с гидролизатами белка, моносахаридами, триглицеридами), которые не требуют дополнительного употребления ферментов. Можно применять в питании детей любого возраста.
Медикаментозная терапия:
1. Пожизненная заместительная терапия ферментами во время каждого приема пищи (лучше микрогранулированные ферменты, креон; пангрол).
2. Желчегонные препараты (урсофальк, холивер, холосас, фламин, аллохол, холензим, хофитол, и др.) в сочетании с гепатопротекторами (эссенциале, гепабене, карсил, легалон, силимарин и др.) курсами.
3. Муколитики – по показаниям или с короткими интервалами до 7 дней (амброксол внутрь, в ингаляциях; N-ацетилцистеин, карбометилцистеин и др. В ингаляциях также 3-6 % раствор NaCl (физиологический раствор)).
4. Антибиотики – по показаниям.
5. Поливитамины.
Прогноз. В развитых странах длительность жизни до 40 лет.
Профилактика. Пренатальная диагностика (обследование родителей – обычно гетерозиготные носители ТРБМ-гена).
Хронические расстройства питания (дистофии)
Актуальность изучения белково-калорийной недостаточности у детей врачом общего профиля определяется частотой этой патологии (по данным ВОЗ, в развивающихся странах 8 из 10 детей имеют алиментарную гипотрофию), увеличением количества детей с дистрофиями пренатального происхождения. Нарушения трофики, белкового, водно-минерального и других видов обмена, характерные для белково-калорийной недостаточности, приводят к отставанию ребенка в развитии, снижению защитных сил организма, способствуют учащению интеркуррентных заболеваний и их тяжелому течению. Распространенность белково-энергетической недостаточности в странах с различным уровнем экономического развития составляет 7-30%.
Хронические расстройства питания (дистофии) – это нарушение усвоения питательных веществ тканями организма, что сопровождается нарушением правильного (гармоничного) развития ребенка. Развиваются чаще у детей раннего возраста.
Различают 3 основных типа дистрофии:
· белково-энергетическая недостаточность (прежнее название заболевания - гипотрофия);
· гипостатуру;
· паратрофию.












