ЦИРРОЗЫ ПЕЧЕНИ
Цирроз печени (ЦП) - это диффузный патологический процесс, протекающий с избыточным фиброзом и образованием структурно-аномальных регенераторных узлов.
Фиброз печени - это избыточное образование соединительной ткани в органе вследствие ее разрастания или коллапса ретикулиновой системы.
• МКБ-10:
К74 – Фиброз и цирроз печени.
Эпидемиология
В экономически развитых странах цирроз печени входит в число шести основных причин смерти в возрасте 35-60 лет и составляет от 14 до 30 случаев на 100 000 населения. Цирроз печени чаще наблюдается у мужчин, соотношение больных мужского и женского пола составляет в среднем 3:1. Заболевание отмечается во всех возрастных группах, но чаще после 40 лет.
Этиология
Вирусные, аутоиммунный, лекарственный и другие формы хронического гепатита, алкогольная болезнь печени. Особенно тяжелым течением отличаются алкогольно-вирусные ЦП с
быстро прогрессирующей динамикой заболевания. Поражения крупных внутрипеченочных и внепеченочных желчных протоков,первичный склерозирующий холангит, вызывающие вторичный билиарный цирроз печени. Этиология первичного билиарного ЦП неизвестна. Обструкция венозного оттока при болезни и синдроме Бадда-Киари и правожелудочковой СН. Врожденные нарушения метаболизма (болезнь Вильсона-Коновалова, недостаточность а1-антитрипсина, гликогенозы, гемохроматоз, талассемия, тиразиноз, галактоземия, муковисцидоз и др.).
Врожденные геморрагические телеангиэктазии (Болезнь Рандю- Ослера-Вебера). Паразитарные заболевания (описторхоз,эхинококкоз, лейшманиоз и др.). В случае невыясненной этиологии говорят о криптогенных циррозах.
Патогенез
ЦП является конечной стадией различных хронических заболеваний печени, при этом продолжающийся некроз печеночных клеток, возникший в результате непосредственного
повреждающего воздействия этиологического агента, определяет хроническое течение процесса с исходом в цирроз. Гибель печеночной клетки ведет к разрастанию соединительной ткани.
Цирротические изменения архитектоники печени развиваются вследствие повторяющихся мелко- или крупноочаговых некрозов ее паренхимы и развития фиброзных септ, что, наряду с регенерацией сохранившихся гепатоцитов, приводит к образованию «ложных» долек. Возникновение первичного билиарного цирроза связано с хроническим негнойным еструктивным холангитом (аутоиммунным),последующим перидуктальным фиброзом и постепенным проникновением соединительнотканных тяжей к центру долек При циррозе алкогольной этиологии отмечается и первичное действие алкоголя на соединительную ткань. При мелкоузловом циррозе это разрастание соединительной ткани, склероз, фиброз в местах ее поражения, вокруг центральной вены и вдоль портальных трактов, вокруг дольки является
опережающим, по отношению к другим звеньям патогенеза (то есть узловой пролиферации и печеночной недостаточности гепатоцита) и приводит быстрее к портальной гипертензии.
При крупноузловом циррозе печени возникают опережающие некрозы не только отдельных гепатоцитов, но и зон долек, в результате опережающей является регенерация печеночной ткани с массой соединительной ткани и нарушением архитектоники. При этом первично развивается
гепатоцеллюлярная недостаточность. При первичном билиарном циррозе объектом поражения
первично являются холангиолы. Здесь разрастается соединительная ткань, что фрагментирует дольку, и далее патогенез аналогичен мелкоузловому. При вторичном билиарном циррозе печени первично происходит разрастание соединительной ткани вокруг билиарного дерева, а затем достигает дольки и развивается цирроз в полном объеме. Первично проявляется симптомом холестаза. Разрастание соединительной ткани, нарушение лимфо- и кровообращения способствует гипоксии и развитию вторичных ступенчатых некрозов.
Портальная гипертензия (пре- или постсинусоидальная) при ЦП обусловлена сдавлением разветвлений печеночных вен фиброзной тканью, узлами регенерации, перисинусоидальным
фиброзом, увеличенным притоком крови в систему воротной вены по артериовенозным анастомозам из печеночной артерии. Увеличение портального давления сопровождается усилением коллатерального кровотока, что предупреждает его дальнейшее повышение. В результате образуются анастомозы между воротной и нижней полой венами в передней брюшной стенке, в подслизистом слое нижней трети пищевода и кардиального отдела желудка, между селезеночной и левой печеночной венами, в бассейнах мезентериальных и геморроидальных вен.
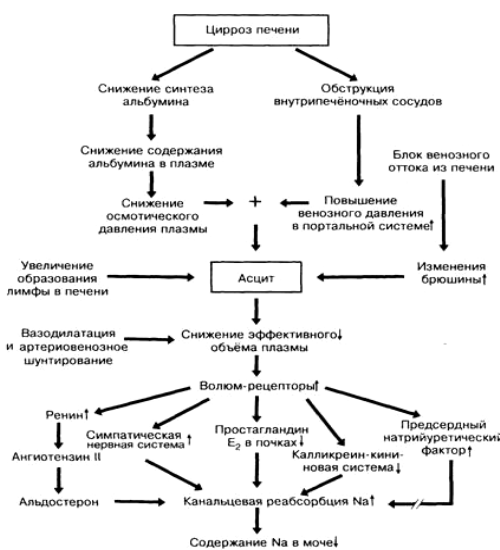
Портальная гипертензия ведет к тромбозам, застою в органах, нарушению их функций. Нарушение функций печени ведет к гипоальбуминемии и развитию асцита. Это способствует
развитию отеков и гиперальдостеронизма. Задерживается натрий и вода, усиливаются отеки.
Повышение синусоидального гидростатического давления, гипоальбуминемия, уменьшение эффективного объема плазмы с последующей активацией ренин-ангиотензин-альдостероновои
системы и секреции антидиуретического гормона являются основными факторами патогенеза асцита у больных ЦП.
Увеличению селезенки нередко сопутствует синдром гиперспленизма, который проявляется анемией, лейкопенией, тромбоцитопенией и компенсаторной гиперплазией костного
мозга. Развитие этого синдрома объясняется спленогенным торможением созревания и поступления в кровь из костного мозга форменных элементов, их депонированием и разрушением
в селезенке, образованием антител к тромбоцитам и клеткам крови. Анемия развивается за счет развития гиперспленизма, снижения синтеза факторов свертывающей системы крови, а также за счет кровотечений из-за портальной гипертензии. Все вышеперечисленное приводит к линическим проявлениям.
Классификация
(Логинов А. С., 1987)
1. По этиологии:
1) вирусный
2) алкогольный
3) аутоиммунный
4) нарушение метаболизма (гемохроматоз, болезнь
Вильсона-Коновалова, недостаточность альфа1-антитрипсина,
гликогеноз IV типа, галактоземия)
5) холестатические - это заболевание внутри-и
внепеченочных путей (ПБЦ, вторичный билиарный ЦП)
6) токсический
7) недостаток питания (особенно белкового)
8) на фоне хронической инфекции (паразитарные инвазии,
саркоидоз)
9) криптогенные.
164
2. По морфологии:
1) мелкоузловой
2) крупноузловой
3) смешанный
3. По активности процесса:
1) активные (минимальная, умеренная, выраженная
активность)
2) неактивные
4. По степени функциональных нарушений:
1) компенсированные
2) декомпенсированные
Клиника
В начальной стадии компенсированного ЦП отмечаются следующие синдромы: астено-невротический, гипертермический, диспепсический (тошнота, отрыжка, изжога, метеоризм).
Боли и ощущение тяжести в правом подреберье или в верхней половине живота, снижение аппетита и похудание. При объективном обследовании выявляются следующие признаки: увеличение печени, умеренная спленомегалия. Позднее, на развернутой стадии заболевания возникают типичные проявления начальной, нерезко выраженной паренхиматозной и сосудистой декомпенсации. Это " сосудистые звездочки", "печеночные ладони", побледнение ногтей,
"барабанные палочки", "лакированный язык", начальные проявления геморрагического диатеза, атрофия скелетной мускулатуры, умеренная иктеричность склер, тенденция к лейкотромбоцитопении, иногда увеличение СОЭ, признаки гипердинамического кровообращения, эндокринные нарушения. При наличии холестаза могут наблюдаться ксантомы, кожный
зуд. В этот период ярко проявляются биохимические синдромы - синдром цитолиза, синдром холестаза, синдром воспаления.
Анемический синдром.
Третья стадия циррозов печени характеризуется выраженной паренхиматозной и (или) сосудистой
декомпенсацией. Клиническая симптоматика более выражена,чем во вторую стадию. Выявляется биохимический синдром гепатодепрессии. Сосудистая декомпенсация характеризуется
развитием тяжелых осложнений. Портальная гипертензия, асцит, поражение кишечника, гепатопанкреатический синдром, токсическая энцефалопатия.
Осложнения
Осложнения цирроза печени:
Кровотечения из варикозно-расширенных вен пищеварительного тракта.
Гепаторенальный синдром (слабость, жажда, сухость и снижение тургора кожи, олигоурия, артериальная гипотония).
Асцит.
Бактериальный перитонит - озноб, лихорадка, боли в животе, увеличение асцита, напряжение мышц передней брюшной стенки и болезненность при ее пальпации.
Тромбоз воротной вены - сильные боли в животе, тошнота, повторная кровавая рвота, тахикардия, гипотония при остром тромбозе; нарастание признаков декомпенсации ЦП и ПГ
в случаях хронического тромбоза.
Гепатопульмональный синдром.
Вторичная инфекция (чаще всего пневмония).
Образование камней в желчном пузыре и протоках при первичном билиарном циррозе.
Трансформация ЦП в цирроз-рак.
Печеночная недостаточность.
o Под термином печеночная энцефалопатия (ПЭ) понимают весь комплекс церебральных нарушений, развивающихся вследствие острого или хронического поражения печени. Выделяют 4 варианта печеночной энцефалопатии (истинная печеночная кома, аммиачная кома, электролитная
кома, смешанная кома).
Течение болезни определяется активностью воспалительно- некротического процесса в печени, развитием печеночно- клеточной недостаточности и портальной гипертензии.
Диагностика:
Лабораторные данные
Анализ крови:
Лейкоцитоз, увеличение СОЭ при активном ЦП и вторичной инфекции. Проявления гиперспленизма - анемия, лейкопения, тромбоцитопения. Анемия может быть нормо- или макроцитарная при гиперспленизме, постгеморрагическая (гипохромная микроцитарная), гемолитическая (нормохромная, нормоцитарная), железодефицитная (гипохромная микроцитарная); из-за недостатка витамина В12 и фолиевой кислоты (гиперхромная
макроцитарная).
Анализ мочи: Уробилинурия (ранний признак повреждения гепатоцитов). Появление связанного билирубина при печеночно-клеточной желтухе и холестазе. Увеличение суточного выделения
уробилина при гемолизе.
Анализ кала: Уменьшение при паренхиматозной желтухе и полное исчезновение стеркобилина и стеаторея при холестазе.Биохимические признаки активного ЦП – Увеличение показателей мезенхимально-воспалительного и цитолитического синдромов.
Маркеры вирусной инфекции в сыворотке крови при вирусном генезе ЦП.
Биохимический синдром печеночно-клеточной недостаточности: увеличение концентрации билирубина, сулемовой пробы, понижение содержания альбуминов, уменьшение показателей свертывания крови, холестерина и активности холинэстеразы.
Показатели гепаторенального синдрома: Возможна небольшая протеинурия; повышение в плазме содержания мочевины и креатинина; гиперкалиемия; метаболический ацидоз.
Анализ асцитической жидкости (АЖ ): Стерильная, прозрачная, почти бесцветная или с желтоватым оттенком жидкость; удельный вес не превышает 1015, менее 25 г/л белка;
незначительный цитоз (не более 300 лейкоцитов в 1 мкл); отрицательная проба Ривальта.
Если цирротическая этиология асцита доказана, обычно достаточно оценки содержания общего белка, альбумина, количества нейтрофилов в 1 мл АЖ и ее посева на стерильность.
Содержание более 250 нейтрофилов в 1 мм3 (0,25х109) свидетельствует об инфицировании жидкости. Со степенью портальной гипертензии тесно коррелирует сывороточно-асцитический градие нт (СААГ), который рассчитывается по формуле: СААГ = альбумин сыворотки –
альбумин АЖ. Значения СААГ 11 г/л и более в 80% случаев свидетельствуют в пользу портальной гипертензии как причины развития асцита.
СААГ 11 г/л выявляется при: СААГ менее 11 г/л имеет место при:
циррозе печени;
острой печеночной недостаточности;
синдроме Бадда - Киари;
метастатическом поражении печени;
застойной печени при сердечной
недостаточности;
уремическом асците.
канцероматозе брюшины, мезотелиоме;
панкреатическом асците;
туберкулезном асците;
спонтанном бактериальном перитоните;
хилезном асците;
гипотиреозе.
Морфология
Пункционная биопсия печени: гистологическое исследование биоптатов выявляет фазу процесса (активную или неактивную), но для определения морфологической формы ЦП часто бывает недостаточным. Лапароскопия с прицельной биопсией позволяет достоверно установить морфологический вариант ЦП.
Первичный билиарный цирроз
Морфология (4 стадии)
– Стадия негнойного деструктивного холангита (холестазаеще нет)
– Стадия пролифирации холангиол и перидуктулярный фиброз
– Септальная стадия (рубцы на периферии дольки, инфильтрация)
– ЦП
Клиника:
– Упорный кожный зуд, нередко видны расчесы.
– В развернутой стадии – желтуха, признаки ЦП. Зуд даже снижается.
– На поздних стадиях - общая слабость, похудание, боль в костях, снижается вес.
Дифференциальный диагноз
Болезни печени: жировая дистрофия, аутоиммунные и другие варианты хронического гепатита, цирроз-рак, злокачественные и доброкачественные опухоли печени, амилоидоз, кисты печени, гликогенозы. Кроме того, необходимодифференцировать с первичным раком печени, обменными
формами циррозов печени (гемохроматоз, болезнь Вильсона- Коновалова), амилоидозом, фиброзом печени.
Злокачественные новообразования различных органов с метастазами в печень.
Гемобластозы: хронические лейкозы, остеомиелосклероз, лимфогранулематоз, миеломная болезнь, макроглобулинемия Вальденстрема.
Инфекционные и паразитарные заболевания: туберкулез, бруцеллез, сифилис, альвеолярный эхинококкоз, лейшманиоз, описторхоз.
Заболевания, вызывающие асцит: Синдром Бадда-Киари, ИБС, пороки сердца, слипчивый перикардит и другие причины недостаточности кровообращения, нефротический синдром,
кисты и опухоли яичников, заболевания поджелудочной железы с увеличением ее головки, метастазы злокачественной опухоли в брюшину, мезотелиома, туберкулезный перитонит, микседема. Первичный билиарный цирроз печени необходимо дифференцировать с первичным склерозирующим холангитом.
Лечение
Лечение цирроза печени предполагает воздействие на причину его формирования - заболевание, вызвавшее цирроз («базисная терапия»), и симптоматическое вмешательство в зависимости от экспрессии клинических проявлений и осложнений цирроза.
Режим должен быть физически щадящим. При активности процесса и декомпенсации - постельный режим.
Диета «5 П». При энцефалопатии ограничивается уровень белка. При асците диета бессолевая.
Медикаментозная терапия
А. Метаболическая терапия (аналогично лечению гепатитов), курс лечения от 3 недель до 6 месяцев.
Б. Трансфузионные растворы, показаны при геморрагическом синдроме, асците, печеночно-клеточной недостаточности.
В. В период активного процесса назначаются глюкокортикоиды, доза которых зависит от степени активности процесса.
Особое место отведено хирургическим методам -трансплантации печени и паллиативным вмешательствам (например, на варикозно расширенных венах). С целью унификации терапевтических подходов разработана и используется приведенная ниже стратегия лечения
циррозов в соответствии с градацией на классы по Чайльду.
Класс А требует базисной терапии, подбора рациона - суточное содержание белка в рационе должно приблизительно соответствовать 1 г на 1 кг массы тела, - устранения или
смягчения проявлений диспепсии. Последнее, помимо диетических мероприятий, достигается рациональным подбором полиферментных препаратов. Однако при любом этиологическом
варианте заболевания, на любом этане его эволюции количество используемых медикаментозных средств должно быть сведено к рациональному минимуму.
Класс В также подлежит базисной терапии. Исключение составляют циррозы вирусной этиологии: лечение таких больных интерфероном и другими противовирусными препаратами не
проводится. Диета больных на этапе субкомпенсации цирроза печени требует ограничения белка до 0,5 г на 1 кг массы тела в сутки, а также количества употребляемой поваренной соли до 2 г
в сутки.
По показаниям назначают диуретики (фуросемид, верошпирон). Уменьшение эндогенной интоксикации может быть достигнуто постоянным или курсовым (по показаниям)
применением препаратов дисахарида лактулозы (Дюфалак). Лактулоза связывает токсические продукты метаболизма белка (аммиак и пр.) при печеночной недостаточности и обеспечивает их экскрецию, параллельно уменьшая их образование в толстой кишке за счет снижения рН и угнетения роста протеолитических бактерий. Для уменьшения эндогенной интоксикации используются энтеросорбенты (белосорб и др.). Антибактериальные препараты с минимальной адсорбцией в пищеварительном канале (ампициллин или неомицин в суточной дозе 2 г на 4 приема) назначаются по показаниям. Так, при субкомпенсированном течении цирроза для подавления активности микробной флоры кишечника в целях снижения интоксикации предлагается назначение антибиотика курсом по 5 дней каждые 2 месяца.
Терапия декомпенсированного цирроза (класс С по Чайльду) остается серьезной терапевтической проблемой. На фоне длительного постоянного лечения препаратами, перечисленными выше (класс В), больные нуждаются в систематических курсах интенсивного лечения (длительностью
около 10 дней), включающим, прежде всего, инфузии растворов аминокислот с разветвленной цепью, а также прием их внутрь (тавамин). В лечении также используются: раствор аскорбиновой
кислоты, раствор глюкозы с рибоксином, кокарбоксилазой, инфузии альбумина, раствора 20% маннитола. Показаны также очистительные клизмы. При циррозе печени, развившемся как следствие аутоиммунного гепатита, показано назначение иммунодепрессантов: преднизолона и азатиоприна. В комплексную терапию цирроза, возникшего как следствие вирусного гепатита С, В (при отсутствии декомпенсации и выраженной активности, а также при наличии маркеров
репликации вируса) включают противовирусные препараты. Больным первичным билиарным циррозом назначают длительную терапию препаратами урсодезоксихолевой кислоты.
Болезнь Вильсона-Коновалова поддастся терапии Д-пеницилламином в индивидуально подобранной дозе. Особенностью лечения цирроза при гемохроматозе является
использование десферала на фоне кровопусканий под контролем гемоглобина и железосвязывающей способности сыворотки крови. Залогом успеха в лечении цирроза алкогольного генеза является отказ больного от спиртных напитков. Из медикаментозных средств показаны эссенциале и ферментные препараты. Кроме того, при выраженном холестатичееском синдроме в лечение включают жирорастворимые витамины, препараты кальция (до 1 г ежедневно) и средства, устраняющие печеночный холестаз (см. лечение гепатитов).
Лечение асцита
В практической работе очень удобна классификация Международного общества по изучению асцита (International Ascetic Club), которая включает 3 степени в зависимости от его
выраженности: 1-я степень – жидкость в брюшной полости определяется только при ультразвуковом исследовании, 2-я степень – проявляется симметричным увеличением живота, 3-я
степень – представляет собой напряженный асцит.
Лечение: 1. Режим постельный. 2. Диета с ограничением соли до 1-2 г в сутки. Ограничение жидкости до 1000-1200 мл в сутки.
Медикаментозная терапия
В соответствии с рекомендациями Международного общества по изучению асцита пациентам с 1-й степенью его выраженности назначается только диета с ограничением соли до 1,5 г/сут. При 2-й степени асцита в дополнение к диете назначается спиронолактон в начальной дозе 50-200 мг/сут или амилорид 5-10 мг/сут. Больным с периферическими отеками дополнительно назначают 20-40 мг фуросемида ежедневно. Мочегонная терапия считается достаточной, если превышение
выделяемой жидкости над потребляемой составляет не более 500 мл для больных без периферических отеков и 800-1000 мл для больных с периферическими отеками. Контролировать
эффективность мочегонной терапии целесообразно также при взвешивании пациента (снижение массы тела за 1 неделю должно составлять 2,5-3 кг) и измерении окружности талии. Уровень
электролитов в сыворотке крови необходимо определять не реже 2 раз в неделю.
Необходимо помнить, что при приеме диуретических препаратов часто развиваются портосистемная энцефалопатия в отсутствие других провоцирующих факторов, а также почечная
недостаточность и электролитные нарушения (гипонатриемия, гипо-, гиперкалиемия).
В последнее время применяют также ингибиторы АПФ, например, эналоприл 10-20 мг в день при асците, резистентном к диуретикам. Препарат снижает секрецию альдостерона,
ингибируя фермент, превращающий ангиотензин-I в ангиотензин-II, который является физиологическим активатором образования альдостерона.
4. При 3-й степени асцита и/или при неэффективности вышеизложенного – парацентез. В этом случае одномоментно эвакуируют 4-6 л асцитической жидкости с последующим
введением 20% раствора альбумина из расчета 25 мл на 1 л удаленной жидкости для поддержания эффективного внутрисосудистого объема. Введение альбумина является обязательным и предупреждает развитие гепаторенального синдрома и гиповолемии. Необходимо помнить, что удаление большого количества асцитической жидкости приводит к значительному усугублению печеночной энцефалопатии.
5. Радикальный метод лечения ЦП, осложненного резистентным (рефрактерным) асцитом, – трансплантация печени, что часто сопряжено с длительным наблюдением пациента в листе ожидания пересадки печени. Поэтому в течение периода, предшествующего операции, больные подвергаются TIPS (трансъюгулярное портосистемное шунтирование) или им по необходимости выполняется парацентез, который проводится в сочетании с внутривенной трансфузией альбумина и выполняется 1 раз в 2-4 нед. Операция TIPS заключается в наложении анастомоза между
печеночной и портальной венами с последующей возможной установкой стента.
Лечение гиперспленизма
Используют стимуляторы лейкопоэза: Нуклеиновокислый натрий (0,3 г х 3-4 раз/день) или
пентоксил (0,2 х 3 раз/день) – 2-3 недели. При неэффективности - преднизолон (20-40 мг/сут.) – 2-3 мес. При неэффективности - эритроцитарная масса.
Хирургические методы лечения: спленэктомия, эмболизация селезеночной артерии.
ЦИРРОЗЫ ПЕЧЕНИ
Цирроз печени (ЦП) - это диффузный патологический процесс, протекающий с избыточным фиброзом и образованием структурно-аномальных регенераторных узлов.
Фиброз печени - это избыточное образование соединительной ткани в органе вследствие ее разрастания или коллапса ретикулиновой системы.
• МКБ-10:
К74 – Фиброз и цирроз печени.
Эпидемиология
В экономически развитых странах цирроз печени входит в число шести основных причин смерти в возрасте 35-60 лет и составляет от 14 до 30 случаев на 100 000 населения. Цирроз печени чаще наблюдается у мужчин, соотношение больных мужского и женского пола составляет в среднем 3:1. Заболевание отмечается во всех возрастных группах, но чаще после 40 лет.
Этиология
Вирусные, аутоиммунный, лекарственный и другие формы хронического гепатита, алкогольная болезнь печени. Особенно тяжелым течением отличаются алкогольно-вирусные ЦП с
быстро прогрессирующей динамикой заболевания. Поражения крупных внутрипеченочных и внепеченочных желчных протоков,первичный склерозирующий холангит, вызывающие вторичный билиарный цирроз печени. Этиология первичного билиарного ЦП неизвестна. Обструкция венозного оттока при болезни и синдроме Бадда-Киари и правожелудочковой СН. Врожденные нарушения метаболизма (болезнь Вильсона-Коновалова, недостаточность а1-антитрипсина, гликогенозы, гемохроматоз, талассемия, тиразиноз, галактоземия, муковисцидоз и др.).
Врожденные геморрагические телеангиэктазии (Болезнь Рандю- Ослера-Вебера). Паразитарные заболевания (описторхоз,эхинококкоз, лейшманиоз и др.). В случае невыясненной этиологии говорят о криптогенных циррозах.
Патогенез
ЦП является конечной стадией различных хронических заболеваний печени, при этом продолжающийся некроз печеночных клеток, возникший в результате непосредственного
повреждающего воздействия этиологического агента, определяет хроническое течение процесса с исходом в цирроз. Гибель печеночной клетки ведет к разрастанию соединительной ткани.
Цирротические изменения архитектоники печени развиваются вследствие повторяющихся мелко- или крупноочаговых некрозов ее паренхимы и развития фиброзных септ, что, наряду с регенерацией сохранившихся гепатоцитов, приводит к образованию «ложных» долек. Возникновение первичного билиарного цирроза связано с хроническим негнойным еструктивным холангитом (аутоиммунным),последующим перидуктальным фиброзом и постепенным проникновением соединительнотканных тяжей к центру долек При циррозе алкогольной этиологии отмечается и первичное действие алкоголя на соединительную ткань. При мелкоузловом циррозе это разрастание соединительной ткани, склероз, фиброз в местах ее поражения, вокруг центральной вены и вдоль портальных трактов, вокруг дольки является
опережающим, по отношению к другим звеньям патогенеза (то есть узловой пролиферации и печеночной недостаточности гепатоцита) и приводит быстрее к портальной гипертензии.
При крупноузловом циррозе печени возникают опережающие некрозы не только отдельных гепатоцитов, но и зон долек, в результате опережающей является регенерация печеночной ткани с массой соединительной ткани и нарушением архитектоники. При этом первично развивается
гепатоцеллюлярная недостаточность. При первичном билиарном циррозе объектом поражения
первично являются холангиолы. Здесь разрастается соединительная ткань, что фрагментирует дольку, и далее патогенез аналогичен мелкоузловому. При вторичном билиарном циррозе печени первично происходит разрастание соединительной ткани вокруг билиарного дерева, а затем достигает дольки и развивается цирроз в полном объеме. Первично проявляется симптомом холестаза. Разрастание соединительной ткани, нарушение лимфо- и кровообращения способствует гипоксии и развитию вторичных ступенчатых некрозов.
Портальная гипертензия (пре- или постсинусоидальная) при ЦП обусловлена сдавлением разветвлений печеночных вен фиброзной тканью, узлами регенерации, перисинусоидальным
фиброзом, увеличенным притоком крови в систему воротной вены по артериовенозным анастомозам из печеночной артерии. Увеличение портального давления сопровождается усилением коллатерального кровотока, что предупреждает его дальнейшее повышение. В результате образуются анастомозы между воротной и нижней полой венами в передней брюшной стенке, в подслизистом слое нижней трети пищевода и кардиального отдела желудка, между селезеночной и левой печеночной венами, в бассейнах мезентериальных и геморроидальных вен.
Портальная гипертензия ведет к тромбозам, застою в органах, нарушению их функций. Нарушение функций печени ведет к гипоальбуминемии и развитию асцита. Это способствует
развитию отеков и гиперальдостеронизма. Задерживается натрий и вода, усиливаются отеки.
Повышение синусоидального гидростатического давления, гипоальбуминемия, уменьшение эффективного объема плазмы с последующей активацией ренин-ангиотензин-альдостероновои
системы и секреции антидиуретического гормона являются основными факторами патогенеза асцита у больных ЦП.
Увеличению селезенки нередко сопутствует синдром гиперспленизма, который проявляется анемией, лейкопенией, тромбоцитопенией и компенсаторной гиперплазией костного
мозга. Развитие этого синдрома объясняется спленогенным торможением созревания и поступления в кровь из костного мозга форменных элементов, их депонированием и разрушением
в селезенке, образованием антител к тромбоцитам и клеткам крови. Анемия развивается за счет развития гиперспленизма, снижения синтеза факторов свертывающей системы крови, а также за счет кровотечений из-за портальной гипертензии. Все вышеперечисленное приводит к линическим проявлениям.

Классификация
(Логинов А. С., 1987)
1. По этиологии:
1) вирусный
2) алкогольный
3) аутоиммунный
4) нарушение метаболизма (гемохроматоз, болезнь
Вильсона-Коновалова, недостаточность альфа1-антитрипсина,
гликогеноз IV типа, галактоземия)
5) холестатические - это заболевание внутри-и
внепеченочных путей (ПБЦ, вторичный билиарный ЦП)
6) токсический
7) недостаток питания (особенно белкового)
8) на фоне хронической инфекции (паразитарные инвазии,
саркоидоз)
9) криптогенные.
164
2. По морфологии:
1) мелкоузловой
2) крупноузловой
3) смешанный
3. По активности процесса:
1) активные (минимальная, умеренная, выраженная
активность)
2) неактивные
4. По степени функциональных нарушений:
1) компенсированные
2) декомпенсированные
Морфологическая классификация ЦП
Морфологическая форма цирроза необязательно зависит от причины болезни. Отмечается лишь количественное преобладание той или иной формы в связи с определенным этиологическим фактором. Клинические различия макро- и микронодулярного ЦП также относительны. В процессе болезни одна морфологическая форма может трансформироваться в другую.
Морфологические формы ЦП:
1. Микронодулярная (мелкоузловая) - узлы регенерации одинаковой величины диаметром от 1 до 3 мм; фиброзные септы почти всегда равной длины.
2. Макронодулярная (крупноузловая) - узлы регенерации разной величины диаметром более 3 мм; фиброзные перегородки широкие, похожие на рубцы.
3. Макро-микронодулярная (смешанная) – количество крупных и мелких узлов примерно одинаково; преобладают септы, которые заканчиваются слепо без соединения центральных вен и портальных трактов (неполная септальная форма).
4. Билиарный цирроз - воспалительная инфильтрация в стенке желчных внутридольковых канальцев и вокруг них, выраженные признаки холестаза, разрушение и пролиферация
канальцев, перидуктулярный фиброз с последующим его распространением в печеночные дольки, постепенное нарушение их структуры, гибель и регенерация печеночных клеток с образованием мелких аденом, окруженных прослойками соединительной ткани.







