· Кишечная палочка;
· Стрептококк;
· Протей;
· Золотистый патогенный стафилококк;
· Вирусы;
· Смешанная флора.
Пути распространения инфекции:
· Восходящий путь (через мочеиспускательный канал);
· Нисходящий (из почек);
· Гематогенный (из хронических очагов инфекции);
· Контактный (при лечебно-диагностических вмешательствах, проведенных с нарушением правил асептики).
Предрасполагающие факторы развития заболевания:
· Анатомическая особенность мочевыводящих путей у девочек (широкий и короткий мочеиспускательный канал, близость его к анальному отверстию, способствует распространению инфекции восходящих путей);
· Врожденные аномалии развития мочевыводящей системы;
· Дисфункции кишечника;
· Гельминтозы (острицы);
· Аллергический диатез (вызывает нарушение целостности кишечных оболочек);
· Хронические очаги инфекции;
· Частые переохлаждения;
· Нарушение правил личной гигиены.
Механизмы развития заболевания:
Воспалительный процесс в мочевом пузыре приводит к спазму гладкой мускулатуры нижних отделов мочевыводящей системы, что проявляется болезненными и учащенными позывами к мочеиспусканию. В дальнейшем проявляется несостоятельность пузырно-мочеточникового клапана.
Пузырно-мочеточниковый рефлюкс обусловливает обратный отток мочи по мочеточнику т проникновение микроорганизмов из мочевого пузыря в почки, что часто приводит к развитию пиелонефрита.
Основные клинические проявления острого цистита:
· Симптомы интоксикации: общее беспокойство ребенка, нарушение сна, снижение аппетита, бледность кожных покровов, повышение температуры;
· Дизурические симптомы: частое (поллакиурия), малыми порциями, болезненное мочеиспускание, императивные позывы на мочеиспускание, боль в надлобковой области, недержание мочи (энурез);
· Мочевой синдром: моча мутная, иногда со сгустками свежей крови, следы белка, лейкоцитурия, микрогематурия (свежие эритроциты), большое количество плоского эпителия, бактериурия (патогенная микрофлора).
Особенности цистита у детей раннего возраста:
· Мочеиспускание учащено;
· Дизурические явления проявляются резким криком и беспокойством ребенка, после которого обнаруживается мокрая пеленка;
· Болезненные ложные позывы на мочеиспускание (тенезмы).
Лабораторно-инструментальные методы диагностики:
1. Общий анализ мочи (следы белка, лейкоцитурия, бактериурия);
2. Анализ мочи по Нечипоренко (увеличение лейкоцитов более 2000 в 1 мл.)
3. Анализ мочи по Аддис – Каковскому (лейкоцитов более 2.000.000 в сутки);
4. Посев мочи на флору (выделение патогенной микрофлоры);
5. Определение чувствительности к антибиотикам;
6. Иммунофлюоресцентная бактериоскопия (с целью экспрессдиагностики);
6. Цистоскопия (с целью уточнения диагноза);
7. Клинический анализ крови (ускоренное СОЭ, лейкоцитоз).
Основные принципы лечения:
1. Постельный режим в острый период заболевания;
2. Диетотерапия: молочно-растительная диета без раздражающих и экстрактивных блюд, в первые дни с ограничением белка и соли;
3. Достаточное количество жидкости (клюквенный и брусничный морс, минеральная негазированная вода до 2-х литров с целью разведения мочи);
4. При сильных болях: баралгин, но-шпа, свечи с папаверином;
5. Антибиотикотерапия: ампициллин, оксациллин, левомицетин (с учетом чувствительности микрофлоры мочи);
6. Антибактериальная терапия препаратами нитрофуранового ряда (фурудонин, фурагин), налидиксовой кислоты (невиграмон, неграм), оксалиновой кислоты (грамурин), нитроксолином (5-НОК) по 10-14 дней, уросептическими (бисептол, бактрим) или сульфаниламидами (уросульфан);
7. Фитотерапия: сборы трав и ягод, обладающих мочегонным, антисептическим, противовоспалительным действием (брусника, зверобой, кукурузные рыльца, крапива, листья березы, медвежьи ушки, полевой хвощ, ромашка, шиповник, цветы василька, рябина, черника);
8. Витаминотерапия;
9. Физиотерапевтические процедуры (УВЧ, грязелечение, сидячие или общие теплые ванны с раствором антисептиков или настоем ромашки);
10. Санация хронических очагов инфекции.
Профилактика:
· Соблюдение гигиенических правил ухода за детьми, особенно за девочками (недопустимо длительное пребывание детей раннего возраста в мокрых подгузниках);
· Предупреждение острых кишечных заболеваний;
· Профилактика и своевременное лечение глистной инвазии;
· Санация хронических очагов инфекции;
· Закаливающие мероприятия;
· Проведение анализа мочи после любого инфекционного заболевания.
Прогноз:
При своевременной диагностике и лечении благоприятный. В течение 1-2 недель все патологические изменения исчезают. Однако именно циститу принадлежит важная роль в этиологии и механизме развития пиелонефрита.
Острый пиелонефрит.
По данным ВОЗ ПН занимает второе место после ОРЗ. В 20% случаев он начинается в грудном возрасте, в 50% - до 4 лет девочки в 5-6 раз болеют чаще мальчиков.
ПН - это заболевание, в основе которого лежит бактериальное воспаление чашечно-лоханочной системы, а в последующем паренхимы почек и канальцев.
Наиболее частые возбудители ПН: 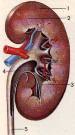
 Кишечная палочка;
Кишечная палочка;
 Энтеробактер;
Энтеробактер;
 Клебсиелла;
Клебсиелла;
 Стафилококк;
Стафилококк;
 Протей
Протей
 Микробно-вирусные ассоциации.
Микробно-вирусные ассоциации.
Пути проникновения инфекции:
· Урогенный (восходящий из нижних отделов мочевыводящих путей);
· Гематогенный;
· Лимфогенный.
Факторы риска развития заболевания:
· Врожденные аномалии почек и мочевыводящих путей (способствуют застою мочи);
· ОРЗ, кишечные инфекции, вульвовагинит;
· Аномалии конституции (аллергический диатез);
· Снижение иммунитета;
· Нарушение обмена веществ, повышение экскреции солей (оксалатов, уратов, фосфатов);
· Хронические очаги инфекции;
· Частые переохлаждения.
Механизм развития ПН:
В неповрежденной почечной ткани микробы обычно не вызывают воспаление, т. к. почечная паренхима обладает противомикробным действием. Но при снижении иммунитета, под воздействием провоцирующих факторов и массивной, активной инфекции в тканях почек возникает воспалительный процесс. В восходящем инфицировании почек имеет значение обратное течение (рефлюкс) мочи из нижележащих отделов. Нарушение оттока мочи может быть вызвано врожденными аномалиями, сдавливанием и закупоркой мочевых путей.
Основные клинические проявления ПН:
* Симптомы интоксикации: лихорадка (39-40º С), озноб, головная боль, нарушение сна, слабость, вялость, повышенная утомляемость, снижение аппетита;
* Болевой синдром: боли и напряжение мышц в поясничной области;
* Положительный симптом Пастернацкого (у детей старшего возраста);
Дизурический синдром: болезненные частые мочеиспускания, частые позывы (порой безрезультатные) к мочеиспусканию, сопровождаемые чувством жжения, недержание мочи;
* Мочевой синдром: нарушение прозрачности (моча мутная с хлопьями), высокая лейкоцитурия, бактериурия (> 50-100 тысяч микробных тел 1 мл мочи), протеинурия.
Особенности течения ПН у новорожденных и детей первых месяцев жизни:
· Острое начало, тяжелое течение, высокая лихорадка, быстро нарастающие явления интоксикации;
· Возможны менингеальные симптомы;
· Диспептический синдром: тошнота, рвота, жидкий стул;
·  Мочеиспускание сопровождается криком, ему предшествует беспокойство, изменение окраски кожных покровов.
Мочеиспускание сопровождается криком, ему предшествует беспокойство, изменение окраски кожных покровов.
Лабораторно-инструментальные методы диагностики:
1. Клинический анализ крови (повышенная СОЭ, лейкоцитоз);
2.  Общий анализ мочи (лейкоцитурия, бактериурия);
Общий анализ мочи (лейкоцитурия, бактериурия);
3. Анализ мочи по Нечипоренко (L > 2000 в 1 мл);
4. Анализ мочи по Аддис-Каковскому (L > 2.000.000 в сутки);
5. Проба по Зимницкому (нарушение концентрационной способности почек, плотность мочи ниже 1020);
6. УЗИ почек;
7. Контрастная урография;
8. Реносцинтиграфия.
Основные принципы лечения ПН:
1. Постельный режим на период лихорадки;
2. Диетотерапия (первые дни стол №7, затем №5);
3. Достаточное введение жидкости;
4. Антибиотикотерапия: ампициллин, карбенициллин, цепорин, левомицетин, гентамицин и другие;
5. Препараты нитрофуранового ряда;
6. Фитотерапия;
7. Витаминотерапия;
8. Санаторно-курортное лечение в период ремиссии;
9. Санация хронических очагов инфекции.





Прогноз:
Если ПН не связан с врожденной патологией, лечится успешно. При врожденной патологии для заболевания характерно рецидивирующее течение. Однако проведенная хирургическая коррекция может привести к выздоровлению.
Профилактика:
* Соблюдение гигиенических правил ухода за детьми (особенно девочками);
* Предупреждение ОРЗ и кишечных инфекций;
* Профилактика и лечение глистных инвазий;
* Своевременная санация хронических очагов инфекции;
* Общеукрепляющие мероприятия (закаливание, массаж, ЛФК, рациональный режим);
· Проведение анализов мочи после любого инфекционного заболевания.
· “Д”- наблюдение в течение 3-х лет от начала клинико-лабораторной ремиссии.
Острый гломерулонефрит.
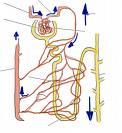 ГН - это иммунокомплексное заболевание почек, характеризующееся преимущественным поражением клубочкового аппарата.
ГН - это иммунокомплексное заболевание почек, характеризующееся преимущественным поражением клубочкового аппарата.
Среди всех заболеваний почек ГН является наиболее тяжелым по течению и исходу, наиболее часто страдают дети от 7-12 лет (младший школьный возраст). Мальчики болеют в 2 раза чаще девочек.
Причины развития заболевания:
Нефритогенные штаммы β - гемолитического стрептококка группы А.
Факторы риска развития заболевания:
· Наследственная предрасположенность к нефритогенному стрептококку;
· Предшествующие инфекции (ангина, хронический тонзиллит, скарлатина, ОРВИ);
· Переохлаждение;
· Вакцинация;
· Иммунологические особенности организма, предрасполагающие к заболеванию.
Механизм развития заболевания:
Обычно ГН возникает через 2-3 недели после перенесенной ангины или другого заболевания, причиной которого является стрептококк.
При проникновении стрептококка в почечную ткань в патологический процесс включаются иммунные механизмы.
Вследствие общности антигенов стрептококка и клеток базальной мембраны капилляров клубочков, организм начинает вырабатывать аутоантитела, направленные против собственных клеток базальной мембраны, что вызывает воспаление клубочкового аппарата почки.
Основные клинические проявления острого ГН:
*  Симптомы интоксикации: лихорадка, недомогание, вялость, слабость, сонливость,
Симптомы интоксикации: лихорадка, недомогание, вялость, слабость, сонливость,
тошнота, головная боль, выражена резкая бледность кожи;
* Отечный синдром: сначала по утрам пастозность век, затем отечность лица, позднее отеки на ногах, крестце;
* Артериальная гипертензия: головная боль, тошнота, рвота, повышение АД, как систолического, так и диастолического, расширение границ сердца, глухость тонов, систолический шум, брадикардия;
* Болевой симптом: боли в пояснице из-за растяжения капсулы почки, положительный симптом Пастернацкого;
* Повышенное содержание в крови азотистых шлаков;
* Мочевой синдром: протеинурия (1-3%),
 макрогематурия (эритроциты >50 в поле зрения, цвет «мясных помоев»);
макрогематурия (эритроциты >50 в поле зрения, цвет «мясных помоев»);
Гематурия
 микрогематурия (эритроциты до 50, цвет мочи не изменен);
микрогематурия (эритроциты до 50, цвет мочи не изменен);


цилиндрурия, лейкоцитурия (не является ведущим симптомом), высокая относительная плотность мочи - выше 1030, олигурия - снижение суточного диуреза вследствие уменьшения массы функционирующих нефронов;
· Изменение сосудов глазного дна, геморрагии, приводящие к нарушению зрения.
Выделяют 4 основных синдрома ГН в зависимости от выраженности клинических симптомов:
1. Нефротический - проявляется распространенными отеками (протеинурия, вследствие большой потери белка с мочой). Суточная потеря белка 3-10 г/л.;
2. Нефритический - отеки и гипертензия выражены не резко, но преобладают изменения в моче - макрогематурия в сочетании с протеинурией;
3. Изолированный мочевой синдром - протекает без внепочечных проявлений.
4. Нефротический вариант с гематурией и гипертензией - проявляется стойкими отеками, гипертонией, выраженной гематурией и протеинурией. Это наиболее тяжелая и прогностически неблагоприятная форма. Острый период составляет 2-3 недели, период обратного развития - длительный.
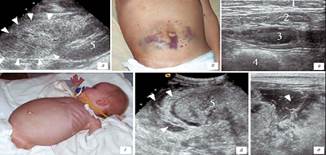
Течение ГН:
· Острое до 6 месяцев;
· Затяжное до 1 года;
· Хронический ГН свыше 1 года.
Хронический ГН:
В зависимости от клинико-лабораторных проявлений выделяют 3 формы хронического ГН:
1. Гематурическая – преобладает макрогематурия, или упорная микрогематурия. Протеинурия невелика. Артериальное давление нормальное, отеков нет или они незначительны. Деятельность почек длительно остается неизменной.
2. Нефротическая – протекает с массивной протеинурией и выраженными диффузными отеками. Гематурия кратковременна и наблюдеется редко. Заболевание имеет волнообразное течение. Функция почек долго остается сохраненной.
3. Смешанная – характерно сочетание нефротического синдрома с гипертензией и гематурией. Заболевание протекает особенно неблагоприятно, рано развивается ХПН.
Методы диагностики:
1. Клинический анализ крови (L, сдвиг формулы влево, эозинофилия, снижение Hb цветного показателя, повышенное СОЭ);
2. Биохимический анализ крови (гиперазотемия, гипопротеинемия, диспротеинемия);
3. Общий анализ мочи (протеинурия, эритроцитоурия, цилиндрурия, лейкоцитурия);
4. Анализ мочи по Нечипоренко (эритроциты >1000 на 1 мл);
5. Анализ мочи по Аддис-Каковскому (эритроциты >1.000.000 в сутки);
6. Посев мочи на чувствительность к антибиотикам;
7. Определение титра антистрептококковых антител в сыворотке крови;



8. Проба по Зимницкому (оценка почечной функции);
9. ЭКГ;
10.УЗИ почек;
11.Рентгенологическое исследование почек;
12.Проведение биопсии почек.
При тяжелом течении ГН возможны угрожающие жизни осложнения:
1. Эклампсия (энцефалопатия) - обусловлена отеком и спазмом сосудов головного мозга:
Клинические проявления:
· Ребенок теряет сознание, появляются судороги, реакция зрачков на свет отсутствует;
· Нарушено дыхание (пена изо рта), выражен цианоз кожных покровов и слизистых;
· АД повышено;
· Непроизвольное отхождение мочи и кала.
Приступ продолжается 30-40 минут, обычно ребенок не понимает, что с ним произошло. Возможно кровоизлияние в мозг с развитием параличей, парезов, нарушением речи.
2. Острая почечная недостаточность:
Клинические признаки:
* Олигурия, анурия;
* Отеки, зуд кожи;
* Диспептические расстройства (тошнота, рвота, понос);
* Признаки поражения ЦНС и ССС;
Метаболический ацидоз (задержка азотистых шлаков и К в организме;
Геморрагический синдром;
Уремическая кома.
3. Острая сердечная недостаточность:
Клинические признаки:
* Нарастание периферических отеков;
* Расширение границ сердца;
* Увеличение печени;
* Отек легких.
Основные принципы лечения ГН:
1. Постельный режим на 2-3 недели до улучшения клинико-лабораторных показателей, с 5-6 недели – палатный;
2. Диетотерапия: стол №7 – ахлоридная, с ограничением животного белка, путем исключения из рациона мяса и рыбы. Энергетические потребности компенсируются за счет увеличения углеводов и растительных жиров. Объем жидкости не должен превышать суточный диурез. В первые дни - фруктово-сахарная диета (стол №7а).






Кулинарная обработка: пюрирование, отваривание, тушение
Продукты: молоко, кефир, крупы, картофель, овощи и фрукты, варенье, мармелад, бессолевой хлеб, яйца - ограничено. Затем - рыба, через день творог.
Исключить: грибы, бульон, копчености, соления, острые, жареные блюда

3. Мочегонные средства: гипотиазид, фуросемид;
4. Гипотензивные средства (раунатин, папаверин с дибазолом, допегит);
5. Гормонотерапия (преднизолон на 3-4 недели) при достижении
эффекта доза постепенно уменьшается;
6Антиагреганты (курантил, метиндол, трентал);
7.Гепарин (для улучшения микроциркуляции);
8.Витаминотерапия (аскорбиновая кислота с рутином, А, Е, гр. В);
9.Антибиотикотерапия (пенициллин 10 дней или его полусинтетические аналоги);
10.Десенсибилизирующая терапия (препараты Са, димедрол, пипольфен, супрастин, тавегил).
При отсутствии эффекта проводят гемодиализ. 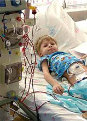
Прогноз:
Наступление ремиссии наступает через 2-4 месяца, иногда позднее. Однако полное выздоровление наступает через 1-2 года. Если отдельные симптомы сохраняются >6 месяцев, то говорят о затяжном течении ГН, длительность >1 года свидетельствует о переходе его в хроническую форму.
Профилактика:
Своевременная и адекватная терапия стрептококковых заболеваний;
Санация хронических очагов инфекции;
Рациональное питание;
Закаливание;
Проведение анализа мочи после любого инфекционного заболевания;
“Д” наблюдения в течение 5 лет от начала ремиссии.
Особенности работы медсестры с нефрологическими больными:
1. Осуществляет контроль над лечебным питанием больных, передачами, проводит разъяснительные беседы с родителями о важности соблюдения диеты, водного и солевого режима;
2. Ведет учет суточного диуреза и выпитой жидкости;
3. Контролирует АД, Ps, взвешивает больных (для выявления скрытых отеков и изменение массы тела при гормонотерапии);
4. Выявляет расстройства мочеиспускания;
5. Осуществляет контроль за сбором мочи;
6. Осуществляет специальную подготовку к рентгенологическим исследованиям органов мочевыделения (вечером и утром за 2 часа до исследования ставит очистительную клизму, следит за соблюдением специальной диеты, в/в вводит контрастное вещество, предварительно проверяя чувствительность к нему);
7. Следит за чистотой кожи и наружных половых органов, принимает меры по профилактике пролежней (своевременное проведение гигиенической ванны, смена постельного и нательного белья). Контролирует у больного ребенка работу кишечника, т. к. его дисфункция сказывается на мочеиспускании;
8. Умеет оказать помощь при почечной колике.




 Кишечная палочка;
Кишечная палочка; Мочеиспускание сопровождается криком, ему предшествует беспокойство, изменение окраски кожных покровов.
Мочеиспускание сопровождается криком, ему предшествует беспокойство, изменение окраски кожных покровов. Общий анализ мочи (лейкоцитурия, бактериурия);
Общий анализ мочи (лейкоцитурия, бактериурия);





 ГН - это иммунокомплексное заболевание почек, характеризующееся преимущественным поражением клубочкового аппарата.
ГН - это иммунокомплексное заболевание почек, характеризующееся преимущественным поражением клубочкового аппарата. Симптомы интоксикации: лихорадка, недомогание, вялость, слабость, сонливость,
Симптомы интоксикации: лихорадка, недомогание, вялость, слабость, сонливость,  макрогематурия (эритроциты >50 в поле зрения, цвет «мясных помоев»);
макрогематурия (эритроциты >50 в поле зрения, цвет «мясных помоев»); микрогематурия (эритроциты до 50, цвет мочи не изменен);
микрогематурия (эритроциты до 50, цвет мочи не изменен);


















