Критический период – период развития, характеризуемый повышенной чувствительностью зародыша и эмбриона к повреждающим действиям различных факторов.
Выделение периодов внутриутробного развития человека (преимплантационный период, имплантация, органогенез, плацентация, плодный период) важно с точки зрения реакций эмбриона/плода на воздействие неблагоприятных факторов.
Выделяют также следующие критические периоды внутриутробного развития эмбриона и плода:
1 Первый критический период – окончание первой и вторая неделя гестации (беременности). Яйцеклетка, морула и бластоциста не обладают защитными функциями, эта особенностей с точки зрения естественного отбора биологически целесообразна «отбраковка» потенциально не жизнеспособных зародышей.
Происходит активная дифференцировка органов и тканей эмбриона, а также интенсивные процессы синтеза нуклеиновых кислот, цитоплазматических и мембранных белков и липидов. В эти периоды онтогенеза под воздействием повреждающих факторов эмбрион может погибнуть (эмбриолетальный эффект) или у него возникают аномалии развития.
Лишь незадолго до имплантации в связи с начавшейся дифференцировкой тканей у зародыша появляется реакция на повреждающее воздействие в виде возникновения аномалий развития.Воздействие неблагоприятных повреждающих факторов приводят к врожденным уродствам, аномалиям развития, внутриутробным заболеваниям плода либо к внутриутробной гибели плода.
2. Второй критический период – 3- 6 неделя гестации, совпадает с критической фазой имплантации, когда в результате сложного взаимодействия развивающихся ворсин и последовательного вскрытия спиральных артерий происходит становление плацентарного ложа (плацентарное ложе – участок слизистой оболочки матки, который соприкасается с плацентой, содержит важные для питания плода артерии.
Таким образом, весь I триместр беременности можно рассматривать как критический период внутриутробного развития.
3 Третий критический период – последний месяц беременности, во время которого прекращается прирост плаценты и быстро увеличивается масса плода.
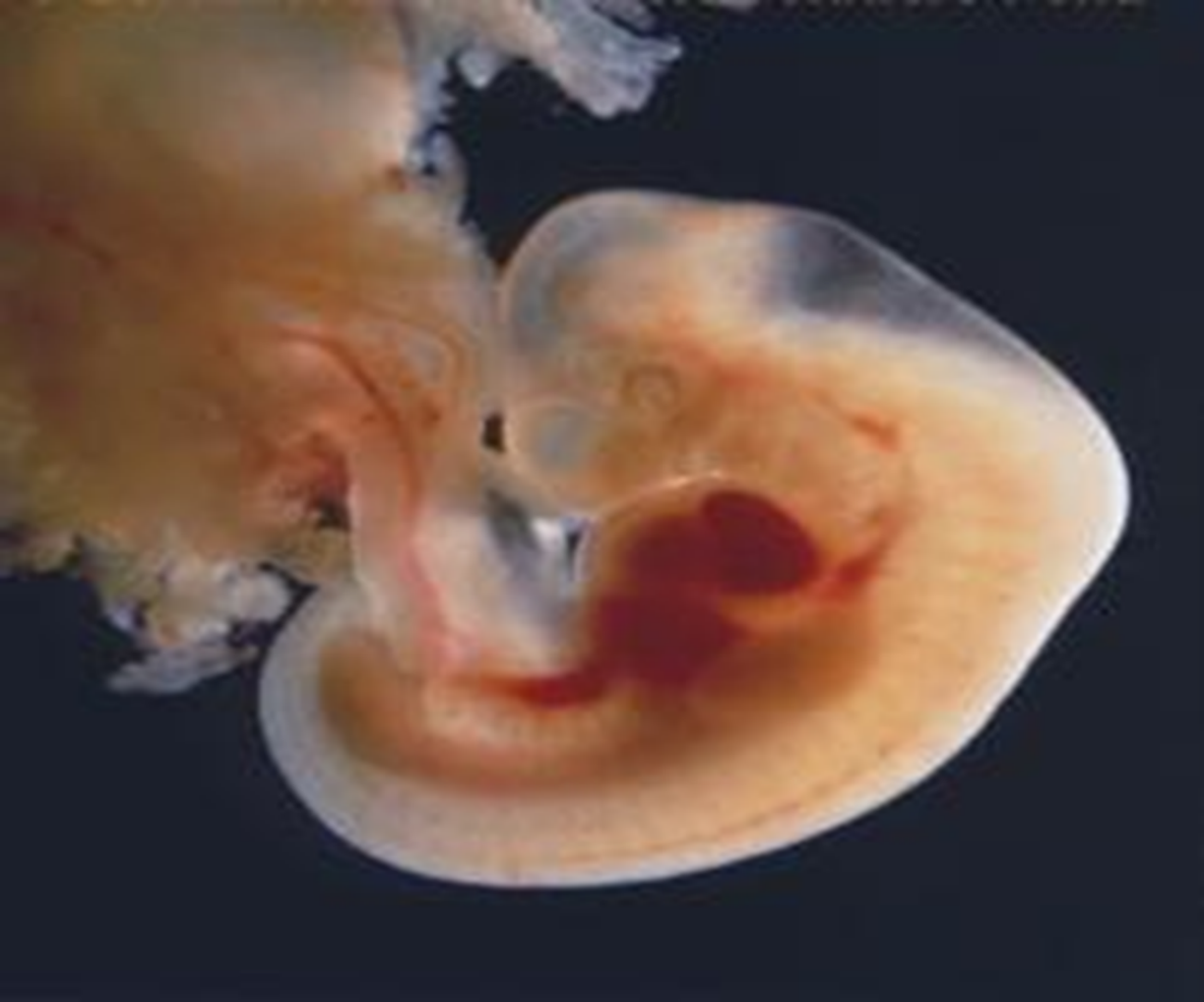
В плодовом (фетальном) периоде развития реакция плода на действие повреждающих факторов определяется степенью зрелости органов и систем, на которые направлено действие того или иного повреждающего фактора.
ВЛИЯНИЕ ВРЕДНЫХ ФАКТОРОВ НА ОРГАНИЗМ МАТЕРИ И ПЛОДА
Урбанизация, развитие различных отраслей промышленности, связанных с использованием вредных химических веществ, повышенный уровень радиации, использование пестицидов и других химикатов в сельском хозяйстве отрицательно влияют на состояние здоровья населения в целом. Особый риск неблагоприятные факторы внешней среды представляют для беременных, способствуя осложненному течению беременности и родов, нарушению физиологических взаимоотношений между материнским организмом и плодом. Результатом могут стать различные формы патологических состояний у плода и новорожденного. Вызывать нарушения в организме матери и плода могут также лекарственные препараты, курение, прием алкоголя, употребление наркотиков, что увеличивает частоту самопроизвольных абортов, преждевременных родов, тяжелых форм пэ.
Выраженность повреждающего воздействия вредных факторов на эмбрион/плод определяется сроком гестации. Особенно неблагоприятно их воздействие в критические периоды внутриутробного развития (преимплантация, ранний эмбриогенез и плацентация). Повреждающий эффект также зависит от дозы и продолжительности воздействия.
Химические агенты могут оказывать повреждающее действие на организм плода косвенно, вызывая изменения в организме матери, и действовать непосредственно при переходе через плаценту. На производстве на беременных может воздействовать множество химических соединений. Из них наиболее выраженной эмбриотоксичностью обладают свинец, ртуть, фосфор, бензол и его производные, оксиды углерода, фенол, хлоропрен, формальдегид, сероуглероды, никотин и др.
При воздействии ионизирующей радиации нарушение эмбриогенеза зависит от стадии внутриутробного развития и дозы облучения. Воздействие радиации в ранние сроки беременности вызывает внутриутробную гибель зародыша (эмбриотоксический эффект) и часто обусловливает самопроизвольный аборт (60-70%). Ионизирующая радиация в период органогенеза и плацентации может явиться причиной аномалий развития плода. У плода наиболее радиочувствительны ЦНС, органы зрения и система гемопоэза. При лучевых воздействиях в период фетогенеза (после 12 нед беременности) обычно наблюдаются общая задержка развития плода и типичные симптомы лучевой болезни, присущие взрослому организму.
В связи с особо высокой чувствительностью эмбрионов ранних стадий развития необходимо проявлять очень большую осторожность при назначении женщинам лечебных и диагностических процедур, связанных с внутренним и наружным облучением.
Пестициды, проникающие в организм женщины, могут вызывать наследственные и ненаследственные изменения у плода. Мутагенез, как правило, проявляется не сразу, а во втором или третьем поколении. Ненаследственные изменения, которые обусловлены воздействием пестицидов во время беременности, можно обнаружить уже вскоре после рождения ребенка. Наибольшей эмбриотоксичностью обладают хлорорганические и ртутьорганические соединения, которые проходят через плацентарный барьер и обнаруживаются в тканях плаценты, крови пуповины, околоплодных водах, а также в печени мертворожденных детей, в молоке матери.
Курение. Никотин - один из основных токсичных компонентов табачного дыма - оказывает выраженное вазоконстрикторное действие и отрицательно влияет на кровообращение в матке и плаценте. У интенсивно курящих женщин (20 сигарет в день) беременность часто оканчивается самопроизвольным абортом, повышается риск отслойки плаценты. Никотин легко проходит через плацентарный барьер (по существу плод "курит"), снижая клеточный ме-таболизм; в крови плода обнаруживаются высокие концентрации карбоксигемоглобина. Накапливаясь практически во всех органах и тканях, никотин выводится из организма плода гораздо медленнее, чем из организма матери.
Никотин не оказывает тератогенного действия, но может быть причиной хронической плацентарной недостаточности и, как следствие, выраженной задержки роста плода, обусловленной блокадой активного транс-порта аминокислот от матери к плоду, а также гипоксии плода и асфиксии новорожденного. Возможен синдром внезапной смерти в неонатальном периоде.
Курение во время беременности недопустимо; следует предупредить пациентку и об опасности "пассивного" курения.
При систематическом употреблении во время беременности алкоголя, обладающего выраженным тератогенным и эмбриотоксическим свойствами, может возникать алко-гольный синдром плода. Это нарушения физического и психического развития ребенка, множественные врожденные пороки (микроцефалия, аномалии лицевого черепа, пороки сердца, почек, неправильное развитие верхних и нижних конечностей, гемангиомы различной локализации и др.). Токсическое действие этилового спир-та на плод усиливается из-за отсутствия в его печени алкогольдегидрогеназы - фер-мента, разрушающего этанол у взрослого человека.
Выраженное эмбрио- и фетопатическое действие этилового спирта является осно-ванием для полного запрещения спиртных напитков (водка, вино, пиво) не только во время бере-менности, но и при ее планировании. Женщинам, страдающим алкоголизмом, настойчиво рекомендуют прервать беременность.
Наркомания. Прием наркотических веществ крайне неблагоприятно воздействует на течение беременности и приводит к высокой частоте самопроизвольных абортов, преждевременных родов, а также может стать причиной отслойки плаценты, внутриутробной задержки роста плода, внутриутробной гибели плода. Большинство наркотиков оказывает выраженное тератогенное действие на эмбрион/плод, особенно в ранние сроки беременности.
Описано острое нарушение кровообращения в различных органах плода при употреблении матерью кокаина: инфаркты кишечника с его перфорацией, некроз пальцев, внутричерепные кровоизлияния с последующим развитием порэнцефалических кист.
Возможно развитие абстинентного синдрома у плода в результате изменения дозы наркотика или его отмены, что может стать причиной внутриутробной гибели плода. Абстинентный синдром может развиться и у новорожденного, что требует тщательного наблюдения в неонатальном периоде. Симптомы абстиненции (тремор, одышка, отказ от пищи, повышенная возбудимость, раздраженный крик) обычно проходят в течение нескольких дней, но нарушения ЦНС могут сохраняться долго.
Влияние на плод лекарственных веществ определяется особенностями фармакокинетики и метаболизма лекарственного препарата в организме матери; скоростью и степенью трансплацентарного перехода препарата и его метаболизмом в плаценте; стадией внутриутробного развития плода во время фармакотерапии; эмбриотоксичными и тератогенными свойствами фармакологического агента; особенностями его метаболизма и выведения из организма плода.
Большое значение для перехода лекарственных препаратов через плацентарный барьер имеют молекулярная масса препарата; способность препарата к ионизации; его растворимость в липидах; путь введения препарата (внутривенно, внутримышечно, внутрь), а также срок беременности в момент фармакотерапии.
Как правило, используемые во время беременности лекарственные препараты имеют молекулярную массу менее 600 и поэтому сравнительно свободно проходят плацентарный барьер. Из-за высокой молекулярной массы через плаценту не переходят гепарин и инсулин.
Проницаемость плацентарного барьера возрастает по мере прогрессирования беременности, достигая максимума к 32 нед, а затем несколько снижается.
Эмбриотоксическое и тератогенное действие обычно проявляется на ранних стадиях раз-вития зародыша (первые 6-8 нед беременности). На более поздних стадиях беременности некоторые лекарственные препараты могут оказывать отрицательное действие на органы и системы плода, обусловленное в основном функциональной и морфологической незрелостью этих систем.
Большинство медикаментов, которые в настоящее время сравнительно широко ис-пользуют при беременности по соответствующим показаниям, безвредны для плода.
Задание 10.
1.Изобразить кратко схему – стадии внутриутробного развития человека.
________________________________________________________________
2. Перечислите критические периоды внутриутробного развития человека.
_______________________________________________________________
Диагностика беременности и определение ее сроков.
ДИАГНОСТИКА БЕРЕМЕННОСТИ
Ранняя диагностика беременности, определение ее срока, важны не только с акушерской точки зрения, но и в связи с тем, что гормональные физиологические и анатомические изменения, обусловленные беременностью, могут существенно влиять на течение различных экстрагенитальных заболеваний.
Точное знание срока беременности необходимо для адекватного обследования пациенток и ведения беременности и родов. Диагностика беременности основывается на простых приемах исследования (сбор анамнеза, осмотр, пальпация, аускультация) с привлечением более сложных (лабораторные, аппаратные методы исследования).
ПРИЗНАКИ БЕРЕМЕННОСТИ
Признаки беременности, описанные в классических учебниках по акушерству, в настоящее время при широком внедрении УЗИ в определенной мере утратили свое определяющее значение.
Диагностика беременности заключается в установлении факта беременности и ее срока. Наличие беременности констатируется на основании сомнительных, вероятных и достоверных признаков
Признаки беременности, основанные на субъективных или объективных данных, подразделяют на: сомнительные, вероятные и достоверные.
К сомнительным (предположительным) признакам беременности относятся субъективные данные, они не связаны с изменениями в половых органах и молочных железах. Это такие субъективные симптомы, как:
- тошнота, иногда рвота, особенно по утрам, изменение аппетита, а также различные пищевые пристрастия;
- непереносимость некоторых запахов (духи, табачный дым и др.);
- нарушения функции нервной системы: недомогание, раздражительность, сонливость, неустойчивость настроения, головокружение и др.;
- учащение мочеиспускания;
напряжение молочных желез;
- пигментация кожи на лице, по белой линии живота, в области сосков;
- появление полос (рубцов) беременности на коже живота, молочных желез и бедер;
- увеличение объема живота.
Вероятные признаки беременности отражают объективные изменения, связанные с половыми органами и молочными железами, определяются в основном объективными изменениями половых органов, начиная с I триместра беременности;
- разрыхление и цианоз преддверия, слизистой влагалища и шейки матки (признак Скробанского);
- положительный мочевой тест на ХГЧ (ХГЧ синтезируется трофобластом растущего ворсинчатого хориона.
Выявление ХГЧ в крови женщины без соответствующих данных УЗИ и клинических признаков не считают абсолютным подтверждением беременности.
Также к вероятным признакам беременности относят:
- прекращение менструаций (аменорея) у здоровой женщины репродуктивного возраста;
- появление молозива у нерожавших при надавливании на соски;
- увеличение матки, изменение ее формы и консистенции

Выявление цианоза влагалища и шейки матки, а также изменение величины, формы и консистенции матки возможно при специальном гинекологическом исследовании:
осмотр наружных половых органов и входа во влагалище,
осмотр стенок влагалища и шейки матки при помощи зеркал,
а также при двуручном влагалищно-абдоминальном исследовании.
Для диагностики беременности имеют значение следующие признаки.
Увеличение матки. Матка становится округлой, увеличенной, мягковатой, к концу 8-й нед. беременности, размеры матки соответствуют размерам гусиного яйца, в конце 12-й нед. дно матки находится на уровне симфиза или несколько выше.
• Симптом Горвица - Гегара. Матка при исследовании мягкая, размягчение особенно выражено в области перешейка. При двуручном исследовании пальцы обеих рук сходятся в области перешейка почти без сопротивления. Признак четко определяется через 6-8 нед от начала последней менструации.
Признак Снегирева. Изменчивая консистенция беременной матки. Во время двуручного исследования мягкая беременная матка уплотняется и сокращается. После прекращения раздражения матка вновь приобретает мягкую консистенцию.
• Признак Пискачека. Асимметрия матки на ранних сроках беременности обусловлена выпячиванием ее правого или левого угла, что соответствует месту имплантации плодного яйца. По мере роста плодного яйца эта асимметрия постепенно сглаживается.
Признак Губарева и Гаусса. Вследствие значительного размягчения перешейка отмечается легкая подвижность шейки матки в ранние сроки беременности, не передающаяся телу матки.
• Признак Гентера. Гребневидное утолщение по средней линии передней поверхности матки. Однако это утолщение определяется не всегда.
Признак Чедвика. В первые 6-8 нед беременности цианотичность шейки матки.
К вероятным признакам беременности относится и положительный результат иммунологических тестов на беременность. В практике широко используется определение уровня b-субъединицы ХГЧ в сыворотке крови, моче беременной, которое позволяет установить беременность через несколько суток после имплантации плодного яйца (тест на ХГЧ).
Достоверные, или несомненные, признаки беременности свидетельствуют о присутствии эмбриона/плода в полости матки:
- пальпация частей плода, выслушивание с/б плода.
Наиболее достоверную информацию для диагностики беременности получают с помощью УЗИ.
При трансабдоминальном сканировании, беременность можно установить с 4-5 нед., а при трансвагинальной эхографии - на 1-1,5 нед раньше.
В ранние сроки беременность устанавливают на основании определения в полости матки плодного яйца, желточного мешка, эмбриона и его сердечных сокращений, в более поздние сроки - благодаря визуализации плода (или плодов при многоплодной беременности).
УЗИ является более точным методом определения срока беременности и родов.
При отсутствии УЗИ в 1-м триместре беременности и отсутствии информации о дате последней менструации, срок беременности и родов может быть установлен по данным других УЗИ. При расхождении срока по дате последней менструации и УЗИ в 11-14 недель более чем на 5 дней, срок беременности и родов следует устанавливать по данным УЗИ.
Диагностика беременности поздних сроков (с 18-20 недель), основана на выявлении достоверных признаков. В сомнительных случаях применяют дополнительные методы обследования. Достоверные признаки можно выявить во второй половине беременности, при пальпации крупных и мелких частей плода, определении его движений.
Сердечные сокращения плода выслушиваются с помощью акушерского стетоскопа с 18-20 нед.
Для ведения пациенток в различные сроки беременности (обследование, лечебные мероприятия) условно выделяют три триместра.
I триместр продолжается 12 нед. от первого дня последней менструации,
II - с 13 до 27 нед.,
III - с 27 нед. до конца беременности.
В большинстве случаев беременность продолжается 10 акушерских (лунных, по 28 дней) месяцев, или 280 дней (40 нед.), если исчислять ее начало от 1-го дня последней менструации.
Рекомендовано определить срок беременности и родов по дате последней менструации и данным ультразвукового исследования (УЗИ) при 1-м визите беременной пациентки.
При определении срока родов следует учитывать, что овуляция не всегда происходит в середине цикла. Длительность беременности увеличивается приблизительно на 1 день на каждый день менструального цикла, превышающего 28 дней. Например, при 35-дневном цикле (когда овуляция происходит на 21-й день) срок родов будет сдвинут на неделю позже.
Для правильного определения срока беременности и даты предстоящих родов большое значение имеют данные объективного обследования.
В первые месяцы беременности ее срок устанавливают по величине матки, определяемой при влагалищном обследовании (в I триместре).
В дальнейшем, нужную информацию получают путем измерения высоты дна матки над лоном, сопоставляя ее с окружностью живота и величиной плода.
Необходимо измерять окружность живота (ОЖ), высоту дна матки (ВДМ) и ведение гравидограммы при каждом визите беременной пациентки к врачу после 20 недель беременности.
Срок беременности подсчитывают с учетом данных анамнеза, сведений женской консультации и объективного обследования.
Определяют первый день последней менструации, дату первого шевеления плода (для первородящих - 20 недель, а для повторнородящих - 18 недель), подсчитывают срок по дню предполагаемой овуляции, с учетом длительности менструального цикла, по данным УЗИ, а также первой ранней (до 10 -12 недель) явки к врачу.









