408
16.2, Повреждения мягких тканей
 в результате удара и только 10% — при падении или по другим причинам. Среди пострадавших преобладают мужчины над женщинами (в соотношении, соответственно 4:1). Бытовые травмы чаще встречаются в возрасте от 20 до 40 лет (66%).
в результате удара и только 10% — при падении или по другим причинам. Среди пострадавших преобладают мужчины над женщинами (в соотношении, соответственно 4:1). Бытовые травмы чаще встречаются в возрасте от 20 до 40 лет (66%).
Уличная травма — повреждения, полученные на улице при ходьбе (падение человека из-за плохого общего самочувствия, гололедицы, стихийных бедствий и др.), не связанные с транспортом. Около половины пострадавших лиц являются лицами среднего, пожилого и старческого возраста. Данная травма отличается легким характером повреждений (чаще ушибы, ссадины, раны, повреждения зубов, костей носа и скулового комплекса). Частота уличного травматизма составляет 1%. До 80% пострадавших обращаются за медицинской помощью в первые дни после травмы.
Транспортная (автодорожная) травма — возникает в результате дорожно-транспортных происшествий. Характеризуется множественностью и сочетанностью повреждений. Транспортный травматизм, по данным нашей клиники, колеблется в пределах 5%.
Сочетанная травма — это одновременно возникшая травма двух и более органов, принадлежащих к различным анатомо-функциональным системам. Наиболее частый вид сочетаний — кранио-фациальные повреждения.
Это связано непосредственно общностью лицевого и мозгового черепа, что осуществляет передачу толчков и сотрясений на головной мозг. Отмечена сезонность транспортной травмы (чаще в апреле — сентябре). У мужчин данная травма встречается чаще, чем у женщин (соответственно 5:1). По нашим наблюдениям, наиболее часто травмы происходят при автомобильных и мотоциклетных катастрофах, реже возникают при движении транспорта или падении с велосипеда. Следует отметить раннюю госпитализацию этих пострадавших. В первые сутки госпитализируются около 75% пострадавших, до 3-х суток — 22% и лишь 3% больных обращаются за медицинской помощью на 4—10-е сутки после дорожно-транспортного происшествия.
Спортивная травма — возникает в ходе занятий физической культурой и спортом. Имеется сезонность спортивной травмы. Наиболее часто встречается в зимние месяцы (катание на коньках, игра в хоккей, ходьба на лыжах) или летом (игра в футбол). Значительно реже травмы наносятся во время организованных спортивных игр или на тренировках. Удельный вес травмы в последние годы составляет 0,5%. Следует отметить, что лица, получившие спортивную травму обращаются за медицинской помощью несвоевременно. Так, только 30% пострадавших обратились за помощью в первые сутки, 64% — на вторые-третьи сутки, 16% — на 4—10-е сутки после травмы.
ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ
Неогнестрельные повреждения мягких тканей челюстно-лицевой области и шеи чаще являются следствием механической травмы. По нашим данным, изолированные травмы мягких тканей наблюдаются у 16% больных, обратившихся за неотложной помощью на травматологический пункт. Пострадавшими чаще являются мужчины в возрасте от 18 до 37 лет. Среди причин преобладает бытовая травма.
А. П. Агроскина (1986), по характеру и степени повреждения все травмы мягких тканей лица делит на две основные группы:
1. Изолированные повреждения мягких тканей лица (без нарушения целостности кожных
покровов или слизистой оболочки полости рта — ушибы; с нарушением целостности кожных
покровов или слизистой оболочки полости рта — ссадины, раны).
2. Сочетанные повреждения мягких тканей лица и костей лицевого черепа (без нарушения
целостности кожных покровов или слизистой оболочки полости рта, с нарушением целост-
ности кожных покровов или слизистой оболочки полости рта).
® Ушибы
Ушибы (contusio) — закрытое механическое повреждение мягких тканей без видимого нарушения их анатомической целостности. Возникают при воздействии на мягкие ткани тупого предмета с небольшой силой. Это сопровождается выраженным повреждением подлежащих тканей (подкожной клетчатки, мышцы) при сохранении целостности кожи. В подлежащих тканях наблюдается повреждения мелких сосудов, кровоизлияние, пропитывание (имбибиция) тканей кровью. Образуются кровоподтеки — кровоизлияния в толщу кожи или слизистой оболочки или гематомы — ограниченное скопление крови в тканях с
409
______ 16. НЕОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ЧЕЛЮСТНО - ЛИЦЕВОЙ ОБЛАСТИ ____
образованием в них полости, содержащей жидкую или свернувшуюся кровь. Наличие рыхлой клетчатки способствует быстрому развитию и обширному распространению отеков, кровоподтеков и гематом.
Свежий кровоподтек окрашивает кожу в сине-багровый или синий цвет (поэтому он и называется синяком). Кровь в тканях свертывается, наблюдается гемолиз (распад) форменных элементов (эритроцитов) и восстановленный (бурого цвета) гемоглобин (дезоксигемоглобин — форма гемоглобина, в которой он способен присоединять кислород или другие соединения, например, воду, окись углерода) переходит в метгемоглобин, а затем постепенно трансформируется в вердогемоглобин (вердогемохромоген) зеленого цвета. Последний распадается и превращается в гемосидерин (желтый пигмент).
Кровоподтек — это показатель прижизненности повреждения тканей. «Цветение» кровоподтека позволяет судить о давности травмы. Багрово - синюшный цвет кровоподтека сохраняется в течение 2 — 4 дней, на 5 — 6 сутки после травмы появляется зеленое окрашивание, на 7 — 8 — 10- е сутки — желтый цвет кожи. Через 10 — 14 дней (в зависимости от размеров кровоизлияния) кровоподтеки исчезают.
Размеры гематомы в челюстно-лицевой области могут быть различными — от небольших (несколько сантиметров в диаметре) до обширных (захватывающих половину лица с распространением на шею и верхнюю треть грудной клетки).
Гематома будет наполняться до тех пор, пока давление в сосуде не уравновесится с давлением в окружающих тканях. Величина гематомы зависит от следующих факторов: типа и размеров (диаметра) поврежденного сосуда (артерия или вена), величины внутрисосудистого давления, размеров повреждения, состояния свертывающей системы крови, консистенции окружающих тканей (клетчатка, мышцы и др.).
Излившаяся в полость кровь подвергается следующим изменениям: из нее выпадает фибрин, форменные элементы распадаются и гемоглобин выходит из эритроцитов и постепенно превращается в гемосидерин. В центральной части гематомы накапливается гематоидин — желтовато-коричневый пигмент, представляющий собой несодержащий железа продукт распада гемоглобина.
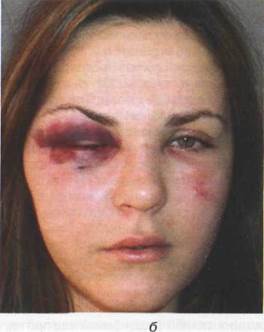
Гематомы (рис. 16.2.1) классифицируются в зависимости от ткани, где они расположены (подкожные, подслизистые, поднадкостничные, межмышечные, подфасциальные), локализации (щечной, подглазничной, периорбитальной и других областей), состояния излившейся крови (ненагноившаяся гематома, инфицированная или нагноившаяся гематома, организовавшаяся или инкапсулированная гематома), отношения к просвету кровеносного сосуда (непульсирующая, пульсирующая и распирающая).
410
Рис. 16.2.1. Множественные гематомы мягких тканей лица (а), гематома мягких тканей периорбитальной области (б)
16.2. Повреждения мягких тканей
 Ушибы мягких тканей нередко могут сочетаться с повреждением костей лицевого скелета. Нарастание отека, невыраженные функциональные нарушения могут создать ложное представление об изолированности повреждения только мягких тканей. Для уточнения диагноза необходимо проведение рентгенологического исследования.
Ушибы мягких тканей нередко могут сочетаться с повреждением костей лицевого скелета. Нарастание отека, невыраженные функциональные нарушения могут создать ложное представление об изолированности повреждения только мягких тканей. Для уточнения диагноза необходимо проведение рентгенологического исследования.
Лечение ушибов мягких тканей в первые два дня после травмы заключается в наложении холода (пузырь со льдом каждый час с перерывом на 15—20 минут) на данную область. С третьего дня после травмы можно назначать тепловые процедуры (УФ-облучение в эритемной дозе, соллюкс, УВЧ-терапия, ультразвук, фонофорез с йодом или лидазой, электрофорез анестетиков, парафинотерапия, согревающие компрессы и др.)- На область ушибов можно назначатьтроксевазин (гель 2%), гепароид, гепариновую мазь, долгит — крем (крем, содержащий ибупрофен) и другие мази.
При свежих гематомах мягких тканей (в первые двое суток) показан холод, с 3—4 дня — тепловые процедуры. Гематомы вскрывают при их нагноении (рис. 16.2.2) и инкапсулировании (организовавшаяся гематома).
Рис. 16.2.2. Нагноившаяся гематома щеки, возникшая в результате ушиба мягких
412
16.2. Повреждения мягких тканей
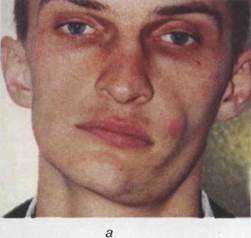
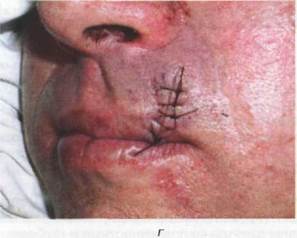
 зияние раны из-за растягивания краев мимических мышц. При ударе в область щеки, верхней и нижней губы, в результате повреждения зубами, могут образоваться раны на слизистой оболочке. Таким образом раны инфицируются микрофлорой ротовой полости. Истекающая через рану слюна раздражает кожу (рис. 16.2.3).
зияние раны из-за растягивания краев мимических мышц. При ударе в область щеки, верхней и нижней губы, в результате повреждения зубами, могут образоваться раны на слизистой оболочке. Таким образом раны инфицируются микрофлорой ротовой полости. Истекающая через рану слюна раздражает кожу (рис. 16.2.3).
При ушибленных ранах выраженность и продолжительность болевых ощущений значительно резче, чем, например, при резаных ранах. Ушибленные раны лица часто сопровождаются переломами костей лицевого скелета (удар тупым предметом или копытом лошади, при падении и др.).
Рваная рана — рана, возникшая под влиянием перерастяжения тканей; характеризуется неправильной формой краев, отслойкой или отрывом тканей, значительной зоной их повреждения (рис. 16.2.4).
Рис. 16.2.4. Внешний вид больных с рваной раной мягких тканей дна
413
16. НЕОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ

Рис. 16.2.5 (а, б). Внешний вид больного с резаной раной носа,
414
16.2. Повреждения мягких тканей
 ампутацией тканей. Края раны раздавленные, в последующем часто некротизируются, заживление медленное из-за инфицированности повреждения.
ампутацией тканей. Края раны раздавленные, в последующем часто некротизируются, заживление медленное из-за инфицированности повреждения.
Размозженная рана — рана, при нанесении которой произошло раздавливание и разрыв тканей (взрывы). Характеризуется обширной зоной первичного травматического некроза, частым повреждением костей лицевого скелета, раны обычно проникающие (в полость рта или носа, глазницу, верхнечелюстную пазуху). Нередко повреждаются глубокорасположенные ткани и органы (слюнные железы, глазное яблоко, гортань, трахея, язык, зубы) и крупные сосуды, нервы. Возникают обильные кровотечения, возможна асфиксия (рис. 16.2.6).
Рис. 16.2.6. Внешний вид больного
Полученной при взрыве
Скальпированная рана — рана с полным или почти полным отделением обширного лоскута кожи. Встречается, в основном, на выступающих участках лицевого скелета (нос, лоб, скуловая область, подбородок и др.). Характеризуется микробной инфици-рованностью и внедрением инородных частиц (песок, уголь и др.) в ткани. Заживление происходит под кровяной коркой, которая образуется на раневой поверхности.
® Особенности клинической картины ран мягких тканей в зависимости от их локализации
При повреждении слизистой оболочки полости рта сразу же обращает на себя внимание то, что имеется несоответствие величины раны на коже (больших размеров) и слизистой оболочки (меньших размеров). Это возникает из-за того, что слизистая оболочка очень подвижная и эластичная, поэтому она растягивается и края ее сближаются, а размер раны быстро уменьшается.
При повреждении тканей приротовой области слизистая оболочка травмируется острыми краями зубов или поломавшимися пластмассовыми зубными протезами. Это чаще всего наблюдается в области губ и щек. Раны обильно кровоточат и всегда инфицированы. При дефектах слизистой оболочки внутренней и наружной поверхности альвеолярного отростка тела челюсти, а также твердого нёба сблизить ее не удается, т.к. она плотно спаяна с надкостницей. Ранение слизистой оболочки в ретромолярной области или зева, а также дна полости рта вызывает обильное кровотечение и быстрое развитие отека с соответствующей клинической симптоматикой (боли при глотании, открывании рта, движении языком). Возможно развитие инфекционного осложнения — флегмон (аэробных и анаэробных).
У взрослых (при падении на лыжную палку) и у детей (травма карандашом и др.) возможно ранение мягкого неба. Благодаря подвижности мягких тканей эти раны довольно легко можно сшить.
Врач-стоматолог может нанести глубокую рану в области мягких тканей дна полости рта, языка и щеки как бором (во время лечения зубов), так и сепарационным диском (при подготовке зубов к протезированию). При ранении сепарационным диском тканей подъязычной области можно повредить язычную артерию или вену, что будет сопровождаться обильным кровотечением. Если остановить кровотечение путем перевязки поврежденного сосуда (в ране или вокруг нее) не представляется возможным, то прибегаем к перевязке сосуда на протяжении (язычной артерии в треугольнике Пирогова или наружной сонной артерии). Раны всегда инфицированы. Поэтому при ранении языка быстро развивается отек, который может привести к асфиксии. Возможно ранение выводного протока поднижнечелюстной железы, паренхимы подъязычной железы, язычного нерва.
Ранение языка может наблюдаться при падении человека (прикусывании языка зубами) или во время эпилептических припадков, при травмах рыболовным крючком и др. Данные
415
______ 16. НЕОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ЧЕЛЮСТНО- ЛИЦЕВОЙ ОБЛАСТИ
раны имеют зияющий или рваный вид, резко болезненные {как при движении языком — разговоре, приеме пищи, так и в покое). Уже через 10—12 часов раны покрываются налетом фибрина (сальный, белесоватый). Изо рта появляется неприятный запах (из-за плохого очищения слизистой оболочки рта).
При повреждении верхней и нижней губы отмечается зияние краев раны. Отсутствие герметического смыкания губ в результате повреждения круговой мышцы. При повреждении периферических ветвей лицевого нерва движение губы нарушается. Чаще раны бывают проникающими и загрязняются содержимым полости рта (слюной, пищей), Может возникнуть деформация мягких тканей (рис. 16.2.7).
Ранение мягких тканей поднижнечелюстной области может сопровождаться обильным кровотечением, т.к. здесь находятся крупные сосуды (лицевая артерия и вена). Возможно повреждение поднижнечелюстной железы, а также краевой веточки лицевого нерва. При ранении мягких тканей шеи может повреждаться сонная артерия (общая, наружная), а в некоторых случаях гортань и трахея. При повреждении ушно-височного нерва (околоушно-жевательная область) может возникнуть аурикуло-темпоральный синдром (см. главу «Заболевание слюнных желез», раздел «Послеоперационные осложнения»).
Ушибленные раны периорбитальной области могут нарушать движение век, а травмы век нередко приводят к Рубцовым их выворотам или образованию эпикантуса — вертикальной кожной складки, прикрывающей медиальный угол глазной щели (рис. 16.2.8).

А б
Рис. 16.2.7. Посттравматическая рубцовая деформация слизистой оболочки верхней (а) и нижней (б) губы
416
Рис. 16.2.8. Рубцовый выворот нижнего века до (а) и через 7 дней после (б) проведения пластики
16.3. Хирургическая обработка ран
 При травматических повреждениях околоушно - жевательной области возможно ранение лицевого нерва, а при глубоких ранах — паренхимы околоушной железы или ее протока. Характерный клинический симптом, указывающий на ранение слюнной железы — из раны выделяется слюна или повязка обильно промокает слюной, количество которой увеличивается при приеме слюногонной пищи. Заживление раны нередко заканчивается формированием слюнных свищей, для устранения которых необходимо консервативное или хирургическое лечение (см. раздел «Осложнения при операциях на слюнных железах»).
При травматических повреждениях околоушно - жевательной области возможно ранение лицевого нерва, а при глубоких ранах — паренхимы околоушной железы или ее протока. Характерный клинический симптом, указывающий на ранение слюнной железы — из раны выделяется слюна или повязка обильно промокает слюной, количество которой увеличивается при приеме слюногонной пищи. Заживление раны нередко заканчивается формированием слюнных свищей, для устранения которых необходимо консервативное или хирургическое лечение (см. раздел «Осложнения при операциях на слюнных железах»).
При ранениях мягких тканей скуловой области, особенно глубоких, может возникнуть так называемый «скуловой синдром» — понижение чувствительности кожи на соответствующей щеке в зоне иннервации скуло-лицевой и скуло-височной веточек второй ветви тройничного нерва, параличи глазных и отдельных мимических мышц.
® Патогенез раневого процесса
Принято различать две фазы (стадии) раневого процесса: сосудистую и клеточную.
Обязательным компонентом раневого процесса является инфильтрация тканей нейтрофильными лейкоцитами, моноцитами и лимфоцитами, что обеспечивается эмиграцией клеток через стенку сосудов. Факторами, которые способствуют повышению проницаемости сосудистой стенки являются медиаторы воспаления.
Важную роль на протяжении всего раневого процесса играют макрофаги — это фагоцитирующие клетки, которые кроме микробов удаляют и большую часть некротизированных клеток. Макрофаги способны секретировать факторы, усиливающие пролиферацию фибро-бластов и синтез коллагена.
Фибробласты перемещаются к раневой поверхности вместе с ростом сосудов. Не выходя за пределы здоровой ткани отграничивают лейкоцитарный вал. Между фибробластами образуются тонкие цитоплазматические тяжи, которые соединяют одну клетку с другой. Формируется фибробластический синцитий. Новообразованные сосуды врастают в фибробластические слои одновременно с их образованием. Так образуется грануляционная ткань (молодая соединительная ткань), которая постепенно заполняет раневой дефект.
Процесс заживления раны, многими авторами представляется как динамическая саморегулирующая система со стереотипной кинетикой:
Альтерация (повреждение)
Медиаторная и микроциркулярная реакция
Экссудация и эмиграция клеток через сосуды
Очищение от продуктов распада
Пролиферация фибробластов и рост сосудов
Созревание и фиброзное превращение грануляционной ткани
Реорганизация и инволюция рубца
ХИРУРГИЧЕСКАЯ ОБРАБОТКА РАН
Хирургическая обработка раны — хирургическая операция, направленная на создание благоприятных условий для заживления раны, на предупреждение и (или) борьбу с раневой инфекцией; включает удаление из раны нежизнеспособных и загрязненных тканей, окончательную остановку кровотечения, иссечение некротизированных краев и другие мероприятия.
417
______ 16. НЕОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ЧЕЛЮСТНО - ЛИЦЕВОЙ ОБЛАСТИ ____
Первичная хирургическая обработка раны — первая по счету обработка раны у данного больного.
Вторичная хирургическая обработка раны — обработка, проводимая по вторичным показаниям, т.е. по поводу последующих изменений, обусловленных развитием инфекции.
Ранняя хирургическая обработка раны — производится в первые 24 часа после ранения.
Первичная отсроченная хирургическая обработка раны — первичная хирургическая обработка, проводимая на вторые сутки после ранения, т.е. через 24—48 часов.
Поздняя хирургическая обработка раны — проводится через 48 часов и более.
Особенности хирургической обработки ран челюстно - лицевой области:
• должна быть проведена в полном объеме в наиболее ранние сроки;
• края раны иссекать (освежать) нельзя, а следует удалять лишь нежизнеспособные
(некротизированные)ткани;
• проникающие в полость рта раны необходимо изолировать от ротовой полости с
помощью наложения глухих швов на слизистую оболочку с последующим послойным ее
ушиванием (мышцы, кожа);
• при ранении губ следует вначале сопоставить и сшить красную кайму (линию Купидона),
а затем зашить рану;
• инородные тела, находящиеся в ране, подлежат обязательному удалению; исключением
являются только инородные тела, которые находятся в труднодоступных местах (крылонёбная
ямка и др.), т.к. поиск их связан с дополнительной травмой;
• при ранении век или красной каймы губ, во избежание в дальнейшем натяжения по линии
швов, в некоторых случаях, кожу и слизистую оболочку необходимо мобилизовать, чтобы
предотвратить ретракцию (сокращение) тканей. Иногда требуется провести перемещение
встречных треугольных лоскутов;
• при ранении паренхимы слюнных желез необходимо сшить капсулу железы, а затем все
последующие слои; при повреждении протока — сшить его или создать ложный проток;
• раны зашиваются глухим швом; дренируются раны только при их инфицировании
(поздняя хирургическая обработка);
• в случаях выраженного отека и широкого расхождения краев раны, для предупреждения
прорезования швов применяют П-образные швы (например: на марлевых валиках, отступя
1,0—1,5 см от краев раны);
• при наличии больших сквозных дефектов мягких тканей в области щек, во избежание
рубцовой контрактуры челюстей, хирургическую обработку заканчивают сшиванием кожи со
слизистой оболочкой полости рта, что создает благоприятные условия для последующего
пластического закрытия дефекта, а также предотвращает образование грубых рубцов и
деформацию близлежащих тканей;
• послеоперационное ведение ран чаще осуществляется открытым методом, т.е. без
наложения повязок на вторые и последующие дни лечения;
• с целью предупреждения расхождения линии швов не следует стремиться к раннему их
снятию.
Мягкие ткани челюстно-лицевой области, в отличие от других локализаций, обладают некоторыми характерными особенностями:
• обильное кровоснабжение;
• хорошая иннервация;
• высокие регенераторные способности;
• выраженный местный иммунитет тканей;
• вокруг естественных отверстий лица в тканях имеются клетки, которые уже частично
подготовлены к заживлению;
• раны слизистой оболочки полости рта омываются слюной, а в ней содержится лизо-
цим, который способствует регенерации;
• микрофлора полости рта, носа, верхнечелюстных пазух может способствовать инфи-
цированию раны.
Хирургическая обработка ран проводится после гигиенической обработки кожи вокруг раны (антисептическими средствами). Волосы вокруг раны, при необходимости, выбривают. Рану вновь обрабатывают антисептическими препаратами для удаления инородных тел и загрязнений. Делают местную анестезию и гемостаз. Иссекают нежизнеспособные ткани. Рану ушивают послойно, путем наложения первичного глухого шва. Линию швов обрабаты-
418
16.3. Хирургическая обработка ран
 вают раствором йода или бриллиантовой зелени. Накладывают асептическую повязку. Первую перевязку делают на следующие сутки после операции. Рану желательно лечить без повязки (открытым способом). Только при инфицировании ран или наличии гематом следует накладывать повязки (обычную или давящую). При развитии воспалительного процесса в ране гнойники вскрывают и дренируют, назначают медикаментозное лечение (антибиотики и др.).
вают раствором йода или бриллиантовой зелени. Накладывают асептическую повязку. Первую перевязку делают на следующие сутки после операции. Рану желательно лечить без повязки (открытым способом). Только при инфицировании ран или наличии гематом следует накладывать повязки (обычную или давящую). При развитии воспалительного процесса в ране гнойники вскрывают и дренируют, назначают медикаментозное лечение (антибиотики и др.).
Заживление посттравматических ран может происходить как первичным, так и вторичным натяжением.
Заживление первичным натяжением — заживление раны путем соединения ее стенок свертком фибрина с образованием на поверхности струпа, под которым происходит быстрое замещение фибрина грануляционной тканью, эпителизация и образование узкого линейного рубца.
Заживление вторичным натяжением — заживление раны путем постепенного заполнения раневой полости, содержащей гной, грануляционной тканью с последующей эпите-лизацией и образованием рубца.
® Организационные принципы оказания медицинской помощи
Первая помощь пострадавшему оказывается на месте происшествия (в порядке само- и взаимопомощи).
Доврачебная помощь оказывается лицами со средним медицинским образованием (медицинскими сестрами, фельдшерами).
Первая врачебная помощь предусматривает борьбу с асфиксией, кровотечением, шоком. Проводится любым врачом, независимо от специальности.
Специализированная помощь оказывается врачом — хирургом-стоматологом в стоматологических отделениях и поликлиниках, челюстно-лицевых травматологических пунктах. Специализированная помощь предусматривает:
• необходимость полного обезболивания;
• удаление инородных тел, сгустков крови, нежизнеспособных тканей и др.;
• промывание раны антисептическими растворами;
• тщательный гемостаз;
• послойное ушивание раны (рис. 16.3.1 —16.3.5);
Рис. 16.3.1. Способ удержание иглодержателя в руке
Рис. 16.3.2. Наложение П - образного (матрацного) шва
Рис. 16.3.3. Наложение узловатого шва
Рис. 16.3.4. Наложение интрадермального шва
• профилактика столбняка (проведение противостолбнячной прививки);
• больным с укушенными ранами необходима профилактика бешенства (заболевание
проявляется двигательным возбуждением, судорогами дыхательной и глотательной муску-
латуры, развитием параличей в терминальной стадий болезни); делаются антирабичес-
кие прививки;
419
16. НЕОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ

Рис. 16.3.5. Простой (а) и петлевой (б) непрерывный (обвивной) шов
• экспертиза алкогольного опьянения;
• профилактика формирования келоидных и гипертрофических рубцов, если в анамнезе
есть на них указания.
421
______ 16. НЕОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ЧЕЛЮСТНО - ЛИЦЕВОЙ ОБЛАСТИ ____
® Кровотечение
Кровотечение, т.е. истечение крови из кровеносного сосуда бывает первичное и вторичное. Первичное кровотечение возникает сразу после повреждения сосуда. Вторичное — возникает не сразу, а через некоторое время после повреждения сосуда. Вторичное кровотечение может быть ранним, поздним и рецидивирующим. Раннее вторичное кровотечение возникает через 1—3 дня после травмы в связи с выталкиванием тромба из поврежденного сосуда в результате повышения кровяного давления (например, при ликвидации шока, при недостаточной иммобилизации). Позднее вторичное кровотечение возникает через 5—6 дней после травмы и позже, обусловлено гнойным расплавлением тромба или стенки формирующейся травматической аневризмы. Вторич ное рецидивирующее кровотечение, т.е. многократно возникающее, наблюдается при гнойно-некротических процессах.
Кровь человека составляет 6—8% массы тела, или 4,5—6 литров, или 1/16 его веса. Состояние больного определяется по объему кровопотери. При 20% кровопотери от объема циркулирующей крови (ОЦК-показатель, представляющий собой суммарный объем крови, находящейся в функционирующих кровеносных сосудах) — это умеренная кровопотеря; при 20—35% кровопотери от ОЦК — массивная (сопровождается шоком средней тяжести или тяжелым); при 35—50% кровопотери и более от ОЦК — смертельная (сопровождается предагональным или агональным состоянием).
В результате кровопотери может развиться геморрагический коллапс, а затем и геморрагический шок. Теперь дадим определение этим понятиям. Коллапс — это остро развивающаяся сосудистая недостаточность, характеризующаяся падением сосудистого тонуса и уменьшением массы циркулирующей крови; проявляется резким снижением артериального и венозного давления, признаками гипоксии головного мозга и угнетения жизненно важных функций организма. Шок — это остро развивающийся, угрожающий жизни патологический процесс, характеризуется тяжелым нарушением деятельности центральной нервной системы, кровообращения, дыхания и обмена веществ. Шок определяют следующие основные клинические признаки: холодная, влажная бледно-цианотичная или мраморная окраска кожи; резко замедленный кровоток в области ногтевого ложа; беспокойство, а иногда затемненное сознание; диспноэ (одышка), олигурия, тахикардия; уменьшение амплитуды артериального давления и его снижение (X.П. Шустер, 1981).
При падении гемоглобина в крови ниже 80 г/л и гематокритного числа ниже 30% (норма гематокрита: у ребенка — 36—44%, у женщины — 36—47%, у мужчины — 40—50%) показано переливание эритроцитарной массы или крови. Следует помнить, что показатели гематокрита начинают соответствовать истинной кровопотери только через 8—10 часов после нее.
При острой кровопотере кровь (или другая трансфузионная жидкость) вливается струйно и только после подъема артериального давления выше критического уровня (80 мм рт. ст.) — капельно. Состояние больного не вызывает опасений после того, как гематокрит не менее 30%, а число эритроцитов в крови — 3,5 х1012/ л.
Первая помощь при первичном кровотечении заключается в наложении давящей повязки на кровоточащую рану. В случае профузного кровотечения показано пальцевое прижатие сосуда, снабжающего данную анатомическую область. Лицевую артерию прижимают несколько кпереди от места пересечения переднего края жевательной мышцы с нижним краем нижней челюсти. Поверхностную височную артерию прижимают на 1 см кпереди и вверх, отступя от козелка уха. Общую сонную артерию прижимают пальцем к поперечному отростку шестого шейного позвонка (это место пересечения грудинно-ключично-сосцевидной мышцы и горизонтальной линии, проведенной на уровне верхнего края щитовидного хряща).
При оказании квалифицированной врачебной помощи требуется перевязать сосуд не только в ране, но и по показаниям, на протяжении.
Перевязка лицевой артерии делается через разрез длиной 5—6 см в поднижнечелюстной области параллельно нижнему краю нижней челюсти и отступя от него на 2 см. Рассекают кожу, подкожную жировую клетчатку, поверхностную фасцию шеи, подкожную мышцу. У переднего края жевательной мышцы через нижний край нижней челюсти проходит лицевая артерия. В этом месте ее находят, выделяют и перевязывают. Следует помнить, что лицевую артерию сопровождает лицевая вена, которая находится позади артерии.
Перевязку поверхностной височной артерии проводят в месте ее нахождения (см. ранее) через разрез длиной 2 см во впередиушной складке перед козелком уха. В переднем отделе раны расположена артерия, а кзади поверхностная височная вена.
422
16.4. Осложнения повреждений мягких тканей
 Перевязка наружной сонной артерии выполняется через разрез по переднему краю грудинно-ключично-сосцевидной мышцы, проведенного от уровня угла нижней челюсти до уровня щитовидного хряща. Рассекают кожу, подкожную жировую клетчатку и подкожную мышцу. В верхнем отделе раны под этой мышцей находится наружная яремная вена, которую можно перевязать и пересечь или отодвинуть в сторону. Вскрывается передняя стенка влагалища грудинно-ключично-сосцевидной мышцы, освобождается ее передний край. Тупым крючком мышца оттягивается кнаружи. Затем рассекается задняя стенка влагалища этой мышцы. Прощупывают пальцем пульсацию сонной артерии. Над сонной артерией расположена общая лицевая вена с впадающими в нее венозными стволами и подъязычный нерв. Вену можно перевязать и пересечь. Между общей сонной артерией и внутренней яремной веной находится блуждающий нерв. Прощупывают пальцем и находят щитовидный хрящ. На его уровне находится бифуркация общей сонной артерии. Следует знать, что от внутренней сонной артерии никаких сосудов не отходит. От наружной сонной артерии отходят сосуды — верхняя щитовидная и язычная артерии. Наружную сонную артерию необходимо перевязать между верхней щитовидной и язычной артериями.
Перевязка наружной сонной артерии выполняется через разрез по переднему краю грудинно-ключично-сосцевидной мышцы, проведенного от уровня угла нижней челюсти до уровня щитовидного хряща. Рассекают кожу, подкожную жировую клетчатку и подкожную мышцу. В верхнем отделе раны под этой мышцей находится наружная яремная вена, которую можно перевязать и пересечь или отодвинуть в сторону. Вскрывается передняя стенка влагалища грудинно-ключично-сосцевидной мышцы, освобождается ее передний край. Тупым крючком мышца оттягивается кнаружи. Затем рассекается задняя стенка влагалища этой мышцы. Прощупывают пальцем пульсацию сонной артерии. Над сонной артерией расположена общая лицевая вена с впадающими в нее венозными стволами и подъязычный нерв. Вену можно перевязать и пересечь. Между общей сонной артерией и внутренней яремной веной находится блуждающий нерв. Прощупывают пальцем и находят щитовидный хрящ. На его уровне находится бифуркация общей сонной артерии. Следует знать, что от внутренней сонной артерии никаких сосудов не отходит. От наружной сонной артерии отходят сосуды — верхняя щитовидная и язычная артерии. Наружную сонную артерию необходимо перевязать между верхней щитовидной и язычной артериями.
По данным Т.Г. Робустовой и B.C. Стародубцева (1990) перевязка общей и внутренней сонной артерии крайне нежелательна, т.к. у 50% больных наступают грубые патологические изменения в центральной нервной системе, 25% больных умирают на операционном столе и лишь у 25% больных это вмешательство проходит без тяжелых осложнений.
® Дыхательная недостаточность
Дыхательная недостаточность может возникать как в ранние, так и поздние сроки после травмы. Принято различать расстройства дыхания по центральному, периферическому и смешанному типу.
При нарушении дыхания по периферическому типу имеется обтурация дыхательных путей рвотными массами, кровью или слизью, которые туда попадают вследствие нарушения тонуса мышц нижней челюсти, языка и глотки, а также в результате снижения глоточного рефлекса. Это может наблюдаться как при челюстно-лицевой травме в чистом виде, так и при сочетании ее с черепно-мозговой травмой или повреждением груди.
Расстройства дыхания по центральному типу встречаются у больных с челюстно-лицевой травмой, сочетающейся с черепно-мозговыми повреждениями. При этом типе нарушения дыхания имеется полная проходимость дыхательных путей на фоне выраженного цианоза и одышки, которые происходят вследствие нарушений в центральной нервной системе. Помощь больному заключается в введении воздуховодов через рот (нос) или через маску с использованием аппаратов искусственного дыхания.
При расстройстве дыхания по смешанному типу основные мероприятия врача должны быть направлены на устранение окклюзии и восстановление проходимост



 в результате удара и только 10% — при падении или по другим причинам. Среди пострадавших преобладают мужчины над женщинами (в соотношении, соответственно 4:1). Бытовые травмы чаще встречаются в возрасте от 20 до 40 лет (66%).
в результате удара и только 10% — при падении или по другим причинам. Среди пострадавших преобладают мужчины над женщинами (в соотношении, соответственно 4:1). Бытовые травмы чаще встречаются в возрасте от 20 до 40 лет (66%).
 Ушибы мягких тканей нередко могут сочетаться с повреждением костей лицевого скелета. Нарастание отека, невыраженные функциональные нарушения могут создать ложное представление об изолированности повреждения только мягких тканей. Для уточнения диагноза необходимо проведение рентгенологического исследования.
Ушибы мягких тканей нередко могут сочетаться с повреждением костей лицевого скелета. Нарастание отека, невыраженные функциональные нарушения могут создать ложное представление об изолированности повреждения только мягких тканей. Для уточнения диагноза необходимо проведение рентгенологического исследования.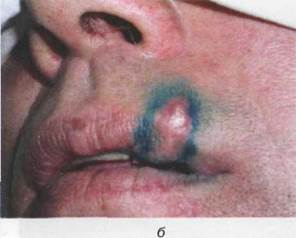

 зияние раны из-за растягивания краев мимических мышц. При ударе в область щеки, верхней и нижней губы, в результате повреждения зубами, могут образоваться раны на слизистой оболочке. Таким образом раны инфицируются микрофлорой ротовой полости. Истекающая через рану слюна раздражает кожу (рис. 16.2.3).
зияние раны из-за растягивания краев мимических мышц. При ударе в область щеки, верхней и нижней губы, в результате повреждения зубами, могут образоваться раны на слизистой оболочке. Таким образом раны инфицируются микрофлорой ротовой полости. Истекающая через рану слюна раздражает кожу (рис. 16.2.3).


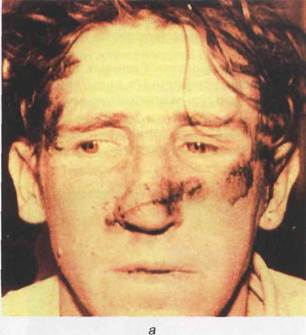

 ампутацией тканей. Края раны раздавленные, в последующем часто некротизируются, заживление медленное из-за инфицированности повреждения.
ампутацией тканей. Края раны раздавленные, в последующем часто некротизируются, заживление медленное из-за инфицированности повреждения.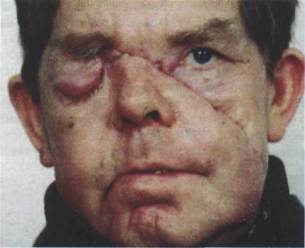




 При травматических повреждениях околоушно - жевательной области возможно ранение лицевого нерва, а при глубоких ранах — паренхимы околоушной железы или ее протока. Характерный клинический симптом, указывающий на ранение слюнной железы — из раны выделяется слюна или повязка обильно промокает слюной, количество которой увеличивается при приеме слюногонной пищи. Заживление раны нередко заканчивается формированием слюнных свищей, для устранения которых необходимо консервативное или хирургическое лечение (см. раздел «Осложнения при операциях на слюнных железах»).
При травматических повреждениях околоушно - жевательной области возможно ранение лицевого нерва, а при глубоких ранах — паренхимы околоушной железы или ее протока. Характерный клинический симптом, указывающий на ранение слюнной железы — из раны выделяется слюна или повязка обильно промокает слюной, количество которой увеличивается при приеме слюногонной пищи. Заживление раны нередко заканчивается формированием слюнных свищей, для устранения которых необходимо консервативное или хирургическое лечение (см. раздел «Осложнения при операциях на слюнных железах»). вают раствором йода или бриллиантовой зелени. Накладывают асептическую повязку. Первую перевязку делают на следующие сутки после операции. Рану желательно лечить без повязки (открытым способом). Только при инфицировании ран или наличии гематом следует накладывать повязки (обычную или давящую). При развитии воспалительного процесса в ране гнойники вскрывают и дренируют, назначают медикаментозное лечение (антибиотики и др.).
вают раствором йода или бриллиантовой зелени. Накладывают асептическую повязку. Первую перевязку делают на следующие сутки после операции. Рану желательно лечить без повязки (открытым способом). Только при инфицировании ран или наличии гематом следует накладывать повязки (обычную или давящую). При развитии воспалительного процесса в ране гнойники вскрывают и дренируют, назначают медикаментозное лечение (антибиотики и др.).

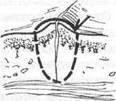



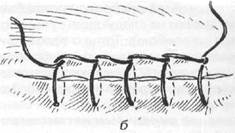

 Перевязка наружной сонной артерии выполняется через разрез по переднему краю грудинно-ключично-сосцевидной мышцы, проведенного от уровня угла нижней челюсти до уровня щитовидного хряща. Рассекают кожу, подкожную жировую клетчатку и подкожную мышцу. В верхнем отделе раны под этой мышцей находится наружная яремная вена, которую можно перевязать и пересечь или отодвинуть в сторону. Вскрывается передняя стенка влагалища грудинно-ключично-сосцевидной мышцы, освобождается ее передний край. Тупым крючком мышца оттягивается кнаружи. Затем рассекается задняя стенка влагалища этой мышцы. Прощупывают пальцем пульсацию сонной артерии. Над сонной артерией расположена общая лицевая вена с впадающими в нее венозными стволами и подъязычный нерв. Вену можно перевязать и пересечь. Между общей сонной артерией и внутренней яремной веной находится блуждающий нерв. Прощупывают пальцем и находят щитовидный хрящ. На его уровне находится бифуркация общей сонной артерии. Следует знать, что от внутренней сонной артерии никаких сосудов не отходит. От наружной сонной артерии отходят сосуды — верхняя щитовидная и язычная артерии. Наружную сонную артерию необходимо перевязать между верхней щитовидной и язычной артериями.
Перевязка наружной сонной артерии выполняется через разрез по переднему краю грудинно-ключично-сосцевидной мышцы, проведенного от уровня угла нижней челюсти до уровня щитовидного хряща. Рассекают кожу, подкожную жировую клетчатку и подкожную мышцу. В верхнем отделе раны под этой мышцей находится наружная яремная вена, которую можно перевязать и пересечь или отодвинуть в сторону. Вскрывается передняя стенка влагалища грудинно-ключично-сосцевидной мышцы, освобождается ее передний край. Тупым крючком мышца оттягивается кнаружи. Затем рассекается задняя стенка влагалища этой мышцы. Прощупывают пальцем пульсацию сонной артерии. Над сонной артерией расположена общая лицевая вена с впадающими в нее венозными стволами и подъязычный нерв. Вену можно перевязать и пересечь. Между общей сонной артерией и внутренней яремной веной находится блуждающий нерв. Прощупывают пальцем и находят щитовидный хрящ. На его уровне находится бифуркация общей сонной артерии. Следует знать, что от внутренней сонной артерии никаких сосудов не отходит. От наружной сонной артерии отходят сосуды — верхняя щитовидная и язычная артерии. Наружную сонную артерию необходимо перевязать между верхней щитовидной и язычной артериями.

