Лейкоциты или белые кровяные клетки, в отличии от эритроцитов, имеют ядро и другие структурные элементы, свойственные клеткам. Размер от 7,5 до 20мкм.
Они содержат целый ряд ферментов (протеазы, пептидазы, диастазы, липазы и др.). Ферменты в обычных условиях находятся в изолированном состоянии в лизосомах (лизосомные ферменты).
Для лейкоцитов характерно амебовидное движение. Они способны выходить из кровеносного русла (скорость их движения 40 мкм/мин). Выход лейкоцитов через эндотелий капилляров называется диапедезом. После выхода из сосуда они направляются к месту внедрения инородного фактора, очагу воспаления, продуктам распада тканей (положительный хемотаксис). Отрицательный хемотаксис - это направление движения лейкоцитов от места внедрения патогенного фактора.
Функции лейкоцитов:
· Защитная (участие в обеспечении неспецифической резистентности и создании гуморального и клеточного иммунитета).
· Метаболическая (выход в просвет пищеварительного тракта, захват там питательных веществ и перенос их в кровь. Особенно это имеет существенное значение в поддержании иммунитета у новорожденных в период молочного вскармливания за счет переноса в кровь в неизмененном виде иммуноглобулинов из материнского молока).
· Гистолитическая - лизис (растворение) поврежденных тканей;
· Морфогенетическая - уничтожение различных закладок в период эмбрионального развития.
Функции отдельных видов лейкоцитов:
1. Незернистые (агранулоциты):
а) моноциты - 2-10% всех лейкоцитов (макрофаги). Самые крупные клетки крови. Обладают бактериоцидной активностью. Появляются в очаге поражения после нейтрофилов. Максимум их активноcти проявляется в кислой среде. В тканях моноциты, достигнув зрелости, превращаются в неподвижные клетки - гистиоциты (тканевые макрофаги).
В очаге воспаления фагоцитируют:
· Микроорганизмы.
· Погибшие лейкоциты.
· Поврежденные клетки ткани.
Они таким образом очищают очаг поражения. Это своеобразные "дворники организма".
б) лимфоциты - 20-40% от всех лейкоцитов.
В отличии от других форм лейкоцитов они после выхода из сосуда обратно не возвращаются и живут не несколько дней, как другие лейкоциты, а 20 и более лет.
Лимфоциты являются центральным звеном иммунной системы организма. Обеспечивают генетическое постоянство внутренней среды, узнают "свое" и "чужое".
Они осуществляют:
· Cинтез антител.
· Лизис чужеродных клеток.
· Обеспечивают реакцию отторжения трансплантата.
· Иммунную память.
· Уничтожение собственных мутантных клеток.
· Состояние сенсибилизации.
Различают:
Т - лимфоциты (обеспечивают клеточный иммунитет):
а) Т - хелперы.
б) Т - супрессоры.
в) Т - киллеры.
г) Т - амплифайеры (ускорители).
д) Иммунологической памяти.
В-лимфоциты (обеспечивают гуморальный иммунитет). Есть сведения о существовании популяций В-лимфоцитов:
а) Плазматические клетки;
б) В-киллеры;
в) В-хелперы;
г) В-супрессоры;
д) Клетки иммунологической памяти.
Образуются лимфоциты из общей стволовой клетки. Дифференцировка Т-лимфоцитов происходит в тимусе, а В-лимфоцитов - в красном костном мозге, пейеровых бляшках кишечника, миндалинах, лимфатических узлах, червеобразном отростке.
Нулевые лимфоциты (ни Т- ни В-лимфоциты) На их долю приходится 10 - 20% лимфоидных клеток. Полагают, что они способны превращаться в В- или Т-лимфоциты. К ним относятся 0-лимфоциты (нулевые), именуемые натуральными киллерами или НК -лимфоцитами. Они являются продуцентами белков, способных “пробуравливать” поры в мембране чужеродных клеток, за что они получили название перфоринов. Под влиянием ферментов, проникающих через такие поры внутрь клетки, происходит ее разрушение.
Гранулоциты:
а) нейтротрофилы - самая большая группа лейкоцитов (50-70% от всех лейкоцитов). Их гранулы содержат вещества, обладающие высокой бактерицидной активностью (лизоцим, миелоперексидаза, коллагеназа, катионные белки, дефензины, лактоферрин и др.). Являются носителями рецепторов к IgG, белкам комплемента, цитокинам. В крови циркулирует приблизительно 1% всех нейтрофилов. Остальные - в тканях. Они первыми появляются в очаге воспаления фагоцитируют и уничтожают вредные агенты. 1 нейтрофил способен фагоцитировать 20-30 бактерий. Продуцируют интерферон, ИЛ-6, факторы хемотаксиса. Действие их усиливается комплементом (система белков, обладающих литическим действием и усиливающих фагоцитоз).
б) Эозинофилы - 1-5% от всех лейкоцитов (окрашиваются эозином). В кровотоке пребывают несколько часов, после чего мигрируют в ткани, где подвергаются разрушению.
Функции эозинофилов:
· Фагоцитоз.
· Обезвреживание токсинов белковой природы.
· Разрушение чужеродных белков и комплексов антиген-антитело.
· Продуцируют гистаминазу.
· Вырабатывают плазминоген, т.е. участвуют таким образом в фибринолизе. Содержат антипаразитарный щелочной белок, простагландины, лейкотриены, гистаминазу, ингибитор дегрануляции тучных клеток и базофилов, имеют рецепторы к IgE, IgG, IgM. Их количество увеличивается при глистных инвазиях. Осуществляют цитотоксический эффект в борьбе с гельминтами, их яйцами и личинками, особенно при миграции последних.
в) Базофилы - 0-1% от всех лейкоцитов. Продуцируют гистамин и гепарин (вместе с тучными клетками их называют гепариноцитами). Гепарин препятствует свертыванию крови, гистамин расширяет капилляры, способствует рассасыванию и заживлению ран. Содержат фактор активации тромбоцитов (ФАТ), тромбоксаны, простагландины, лейкотриены, фактор хемотаксиса эозинофилов. Базофилы являются носителями рецепторов к IgE, играющих существенную роль в дегрануляции клетки, высвобождении гистамина и проявлении аллергических реакций (крапивница, бронхиальная астма, анафилактический шок и др.).
Гранулоциты способны получать энергию за счет анаэробного гликолиза, а поэтому могут осуществлять свои функции в тканях, бедных О2 (воспаленные, отечные, плохо снабжаемые кровью).
Лизосомные ферменты, освобождающие при разрушении нейтрофилов вызывают размягчение тканей и формирование гнойного очага (абсцесса). Гной - это погибшие нейтрофилы и их остатки.
Метамиелоциты ( юные ) -0-1% от всех лейкоцитов. Живут от нескольких дней до недели.
Миелоциты -(0%).
Лейкоцитарная формула - процентное соотношение всех форм лейкоцитов (табл. 3).
Таблица 3.
Лейкоцитарная формула (%)
|
|
|
|
|
|
| Миело-циты
| Мета-миело-циты
| Палоч-коядер-ные
| Сегмен-тоядер-ные
| Базо-филы
| Эози-нофилы
| Лимфо-циты
| Моноциты
|
|
| 0-1
| 1-5
| 45-70
| 0-1
| 1-5
| 20-40
| 2-10
|
Увеличение молодых форм (несегментированных нейтрофилов) - сдвиг влево. Отмечается при лейкозах, инфекционных и воспалительных заболеваниях. Снижение количества несегментированных форм носит название сдвиг лейкоцитарной формулы вправо, что свидетельствует о появлении в крови старых форм лейкоцитов и ослаблении лейкопоэза.
Для оценки интенсивности лейкопоэза вычисляют индекс регенерации (ИР).
Его вычисляют:
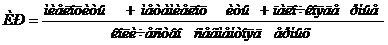
В норме ИР = 0,05 - 0,1. При тяжелых воспалительных процессах он повышается до 1 - 2. Является показателем тяжести болезни и реакции организма на патогенный фактор, а также эффективности лечения.
Кроме лейкоцитарной формулы иногда определяют абсолютное содержание каждого из видов лейкоцитов (лейкоцитарный профиль).
Количество лейкоцитов в норме: 4-9 х 109/л (Гига/л).
Примерно 40 - 50 лет назад нижней границей считалось 6 х 109/л. Сейчас эта граница 4 х 109/л. Это связано с урбанизацией, с повышением фоновой радиоактивности и широким применением различных лекарств.
Увеличение количества лейкоцитов называется лейкоцитозом. Различают следующие виды лейкоцитоза:
Физиологический или перераспределительный. Обусловлен перераспределением лейкоцитов между сосудами различных органов. К физиологическим видам лейкоцитоза относятся:
· Пищеварительный. После приема пищи в результате поступления лейкоцитов в циркуляцию из депо крови. Их особенно много скапливается в подслизистом слое кишечника, где они выполняют защитную функцию.
· Миогенный. Под влиянием тяжелой мышечной работы количество лейкоцитов возрастает в 3-5 раз. Он может быть как перераспределительным, так и истинным за счет усиления лейкопоэза.
· Беременных. Лейкоцитоз преимущественно местного характера (в подслизистой оболочке матки). Его значение заключается в предупреждении попадания инфекции в организм роженицы, а также в стимуляции сократительной функции матки.
· Новорожденных (метаболическая функция).
· При болевых воздействиях.
· При эмоциональных воздействиях.
Патологический (реактивный) - ответная (реактивная) гиперплазия, обусловленная инфекцией, гнойным, воспалительным, септическим и аллергическим процессами.
При острых инфекционных заболеваниях вначале возникает нейтрофильный лейкоцитоз. Затем стадия моноцитоза (признак победы организма), после чего стадия очищения (лимфоциты, эозинофилы). Хроническая инфекция сопровождается лимфоцитозом.
Лейкоз - неконтролируемая злокачественная пролиферация лейкоцитов. Лейкоциты в этих случаях мало дифференцированы и не выполняют свои физиологические функции.
Лейкопения (количество лейкоцитов ниже 4 х 109/л). Может быть равномерное понижение всех форм или преимущественно отдельных форм. Она возникает в результате различных причин:
· Скопление лейкоцитов в расширенных капиллярах легких, печени, кишечника при гемотрансфузионном или анафилактическом шоке (перераспределительная лейкопения).
· Интенсивное разрушение лейкоцитов (при обширных гнойно-вос-палительных процессах). Продукты распада лейкоцитов стимулируют лейкопоэз, но с течением времени он становится недостаточным, чтобы восполнить убыль лейкоцитов.
· Угнетение лейкопоэза - (острый лейкоз, облучение, аутоаллергия, ме-тастазы злокачественных образований в костный мозг).
· Лейкопения неинфекционного характера. При воздействии радиационного фактора (при лучевой болезни количество лейкоцитов снижается до 0,5 х 109/л), при применении ряда лекарственных веществ.
Продолжительность жизни различных форм лейкоцитов различна (от 2-3 дней до 2-3 недель). Долгоживущие лимфоциты (клетки иммунологической памяти) живут десятки лет.
Группы крови
Еще в 1901 году Карл Ландштейнер наблюдал, что при смешивании крови разных людей в одних случаях происходило склеивание (агглютинация) эритроцитов, в других - она отсутствовала. Дальнейшие его исследования, а также Я. Янского позволили установить группы крови, которые отличаются друг от друга по наличию или отсутствию в эритроцитах антигенов (агглютиногенов) и антител (агглютининов) в плазме (табл.4). Агглютиногены эритроцитов (А и В),
Таблица 4.
Группы крови системы АВО
| Группы
| Эритроциты
| Плазма или сыворотка
|
| крови
| Агглютиногены
| Агглютинины
|
| I (0)
|
| a, b
|
| II (A)
| A
| b
|
| III (B)
| B
| a
|
| IV (AB)
| AB
|
|
представляют собой полисахаридно-аминокислотые комплексы. С ними взаимодействуют специфические антитела (агглютинины a и b), растворенные в плазме, являющиеся по своей природе g-глобулинами. Они имеют 2 центра связывания, что обеспечивает возможность образования мостика между двумя эритроцитами и таким образом образовывать конгломераты (агглютинаты) эритроцитов.
В норме у каждого человека отсутствуют агглютинины к соответствующим агглютиногенам, т. е. у каждого человека существует индивидуальный набор эритроцитарных агглютиногенов.
У новорожденных в крови отсутствуют антитела системы АВО и образование их к антигенам, которых у него нет, происходит в течение первого года жизни.
При переливании крови подбирают такую кровь, чтобы избежать встречи одноименных агглютиногенов донора с агглютининами реципиента. Агглютинины донора в расчет не принимаются, так как происходит разведение (разбавление) их кровью реципиента и они не могут вызвать агглютинации его эритроцитов (при переливании небольших количеств крови 200-500 мл). При переливании больших количеств (4-5 л) плазмы крови 0 (I) группы в кровь реципиента поступает уже большое их количество и эффект разведения теряется, а поэтому агглютинины донора могут вызвать агглютинация эритроцитов реципиента.
Как правило, переливают только одногруппную кровь. При ее отсутствии в экстренных случаях переливание крови проводят по следующей схеме совместимости различных групп крови.
Таблица 5.
Совместимость различных групп крови
| Группа
| Группа эритроцитов
|
| сыворотки
| I(0)
| II(A)
| III(B)
| IV(AB)
|
| I a, b
| -
| +
| +
| +
|
| II b
| -
| -
| +
| +
|
| III a
| -
| +
| -
| +
|
| IV
| -
| -
| -
| -
|
| | | | | | |
Примечание: “+” - наличие агглютинации (групповая несовместимость).
“-” - отсутствие агглютинации (групповая совместимость).
Лица, имеющие I (0) группу крови, называются универсальными донорами, имеющие IV(АВ) группу - универсальными реципиентами.
Чтобы избежать осложнений при переливании крови:
· Определяют групповую принадлежность с применением стандартных сывороток I, II и III групп путем смешивания капли из каждой из них с каплей исследуемой крови. По наличию и отсутствии агглютинации в них определяют групповую принадлежность. Для избежания ошибок определение групповой принадлежности проводят при температуре в помещении 15-250С. При температуре выше 250С реакция агглютинации замедляется, а при температуре ниже 150С возможна холодовая агглютинация. Капля вносимой в сыворотку крови должна быть в 3-5 раз меньше объема капли сыворотки, чтобы не снизить титра содержащихся в них агглютининов. В случае получения нечетких результатов определение групповой принадлежности крови проводят повторно с сыворотками другой серии. При получении повторного сомнительного результата проводят прямую и обратную пробы со стандартными сыворотками и стандартными эритроцитами.
· Эритроциты донора смешивают на стекле с плазмой или сывороткой реципиента при 370С. Это так называемая прямая проба. Ее цель - определить наличие в сыворотке реципиента антител к эритроцитам донора. Если агглютинации нет, то проводят обратную пробу.
· Эритроциты реципиента помещают в сыворотку донора. Цель - выявление в сыворотке донора антител к эритроцитам реципиента (обратная проба).
· Проводят биопробу. Вначале струйно внутривенно вводят 10-15 мл донорской крови и в течение 3-5 мин наблюдают нет ли каких либо клинических проявлений реакций или осложнений (учащение ЧСС, дыхания, одышка, затрудненное дыхание, гиперемия лица и др.). Такое введение повторяют трижды. При отсутствии каких-либо осложнений вводят остальную часть крови.
Существуют разновидности агглютиногена А: А0, А1, А2, А3, А4, А5, Аz и др. Из них самым сильным является А1. Поэтому при слабоактивных сыворотках, содержащих агглютинин a, кровь таких лиц может быть ошибочно отнесена к I (0) группе.
У людей с I(0) группой крови в плазме содержатся анти-А и анти-В иммунные агглютинины, т.е. a и b. Переливание такой крови в больших количествах недопустимо, так как в этих случаях аглютинины донора уже не разводятся плазмой реципиента и они могут вызвать агглютинацию эритроцитов реципиента. Кроме того, у лиц с I(0) группой крови на поверхности мембран эритроцитов имеется антиген Н, который доступен для взаимодействия с анти-Н-антителами, довольно часто встречающимися в плазме крови II(A) и IV(АВ) групп и несколько реже III(В) группы. В этих случаях переливание крови I(0) группы лицам, имеющим другие группы крови, может привести к гемотрансфузионным осложнениям. Поэтому универсальных доноров называют опасными универсальными донорами.
Наличие Н-антигена на поверхности мембран эритроцитов послужило основанием обозначать систему АВО как АВН.
Агглютиноген В также существует в нескольких вариантах.
Распространенность людей с группами крови: I(0) - 40-50%, II(А) - 30 - 40%, III(В) - 10-20%, IV(АВ) - 5%.
География: 40 % людей Центральной Европы имеют группу крови II(А), 90% Северной Америки - I (0), более 20% Центральной Азии - III(В). I (0) группа крови имеется у всех народов, II(А) - преобладает у жителей Европы, Ближнего Востока, Китая, Японии. Людей с III(В) группой крови меньше всех, с IV(АВ) - преобладают жители Индии, Центральной Азии, долины Нила. III(В) группы крови нет у аборигенов Америки и Австралии, II(А) - нет у Южно-африканских народов. 100% индейцев Южной Америки имеют I(0) группу крови.
Кроме агглютиногенов А и В (системы АВ0) известно еще более 400 других агглютиногенов, 140 из которых (M, N, S, P, Di, C, K, Ln, Le, Fy, Ik и др.) составляют почти 20 групп или систем.
Из них можно отметить системы: MNSS, P, Лютеран, Келл, Льюис, Даффи, Кидд, Диего и др. Например, система Келл-Челлано состоит из 2-х аглютиногенов К и к. Образуют 3 группы КК, кк и Кк. Данная система крови имеется у 100% людей.
К счастью, антигенные свойства большинства этих антигенов выражены слабо и при переливании крови ими пренебрегают. Однако, эти системы имеют значение при частых переливаниях крови, приводящих к накоплению этих антигенов и проявлению их действия. Поэтому повторно переливать кровь одного и того же донора не рекомендуется.
Наряду с агглютининами в плазме крови содержатся гемолизины (обозначаемые аналогично агглютининам a и b). Они при встрече с одноименным агглютиногеном вызывают гемолиз эритроцитов. Их действие проявляется при температуре 37-400С и уже через 30 - 40с наступает гемолиз эритроцитов (при определении групповой принадлежности крови со стандартными сыворотками агглютинация эритроцитов не сопровождается гемолизом, так как процесс протекает при комнатной температуре).
Следует отметить, что агглютиногены могут покидать эритроциты и выходить в плазму. Такие агглютиногены получили название антиагглютиногены и обозначаются теми же буквами, как и агглютиногены в эритроцитах (А и В). Их взаимодействие с агглютининами реципиента при переливании небольшого количества крови не представляет опасности.
Резус-фактор
Резус-фактор (Rh) открыт в 1940 Ландштейнером и Винером. Установлено, что у 85% людей в крови содержится данный фактор, у 15% он отсутствует. Людей, в крови которых имеется резус-фактор, принято называть резус-положительными (Rh+), а при его отсутствии - резус-отрицательными (Rh _).
Резус-фактор включает 6 основных антигенов C, D, E, c, d, e. Из них самым активным является D (обладает повышенными антигенными свойствами).
При переливании Rh+ крови Rh - человеку, то образование аглютининов у такого реципиента происходит медленно (в течение нескольких месяцев). Поэтому при однократном переливании гемотрансфузионных осложнений не происходит. При повторном - возникает резус-конфликт c серьезными гемотрансфузионными осложнениями: образование конгломератов эритроцитов и их гемолиз, интенсивное внутрисосудистое свертывание крови (при разрушении эритроцитов освобождаются факторы свертывания крови), повреждаются многие органы, но особенно почки, в которых сгустками закупоривается “чудесная сеть” клубочков, что препятствует образованию мочи, создающее угрозу жизни.
Важно учитывать резус-принадлежность матери при беременности. Если плод унаследует Rh-положительную кровь от отца, а мать будет Rh-отрицательная, то в этом случае в организме матери будут образовываться антитела на Rh+ эритроциты плода. Образование Rh у плода появляется только с 3-го месяца внутриутробной жизни и достигает активности к концу беременности. За этот период организм матери не успевает сенсибилизироваться. Образование антирезус - аглютининов идет медленно (3 - 5 мес.). Поэтому при первой беременности осложнений почти не наблюдается. При повторной имеется угроза резус - конфликта, при котором эритроциты плода разрушаются, что может привести к его внутриутробной гибели.
При легкой форме новорожденные имеют гемолитическую желтуху. Но известны случаи, когда активность материнского организма настолько велика к Rh плода, что вызывает развитие гемолитической болезни новорожденного даже при первой беременности. В этом случае проводят обменное переливание крови: вливается 400 мл и одновременно выпускается 350 мл.
Для подавления образования антител к Rh в организме матери проводят анти-D-профилактику, т.е. непосредственно после родов роженице вводят иммунную сыворотку, содержащую анти-D-глобулин, который разрушает Rh+ эритроциты плода, попавшие в кровь матери, т.е. разрушается фактор, вызывающий образование антител и их накопление.
При переливании крови возникает опасность заражения инфекционными заболеваниями (гепатит В, ВИЧ-инфекция и др.) Заражение происходит:
а) при переливании инфицированной крови;
б) при использовании плохо простерилизованных инструментов (с остатками инфицированной крови). Для заражения достаточно ничтожно малого количества крови или сыворотки. Возможность инфицирования уменьшается при использовании одноразовых инструментов.