Оценка жизненно важных функций организма в предоперационном периоде. Операционный риск и возможности его снижения у больных с сопутствующей патологией.
Предоперационное обследование:
1) сбор анамнеза;
2) объективное исследование;
3) проведение специальных исследований (ФГДС, УЗИ, лапароскопия) и общеклинических лабораторных исследований.
Операционный риск – степень опасности предстоящей операции. Оценка операционного риска в предоперационном периоде обязательна.
Операционный риск в соответствии с физическим состоянием больного:
- Риск 1: больные без органических заболеваний или локализованные заболевания без системных расстройств.
- Риск 2: больные с легкими или умеренными системными расстройствами, умеренно нарушающими жизнедеятельность.
- Риск 3: больные с тяжелыми системными расстройствами, серьёзно нарушающими жизнедеятельность.
- Риск 4: больные с крайней степенью системных расстройств опасными для жизни.
- Риск 5: больные, обречённые на смерть в течение 24 часов.
Тяжесть оперативного вмешательства:
1) Малые операции на поверхности тела и полостных органах:
- удаление поверхностно расположенных и локализованных опухолей;
- вскрытие небольших гнойников;
- ампутация пальцев кистей и стоп;
- неосложненные аппендэктомии и грыжесечения;
- перевязка и удаление геморроидальных узлов.
2) Операции средней тяжести на поверхности тела и полостных органах:
- удаление поверхностно расположенных злокачественных опухолей, требующих расширенного вмешательства (напр., рак молочной железы);
- вскрытие гнойников, располагающихся в полостях (поддиафрагмальный, межкишечный и тазовый абсцессы, эмпиема плевры);
- ампутация сегментов верхних и нижних конечностей;
- операции на периферических сосудах;
- осложненные аппендэктомии и грыжесечения;
- пробные лапаротомии и торакотомии.
3) Обширные хирургические вмешательства:
- радикальные операции на органах брюшной и грудной полостей;
- двусторонние ампутации конечностей.
Операции на сердце и крупных сосудах.
Экстренные оперативные вмешательства.
Гипертоническая болезнь:
- Требуется полная коррекция для профилактики гипертонического криза.
- При гипертоническом кризе операция должна быть отменена, если нет жизненных показаний.
- Введение в наркоз: применяют 1-1,5% р-ры барбитуратов.
- Циклопропан опасен: угнетает сократимость миокарда, вызывает высвобождение больших количеств катехоламинов, повышающих периферическое сопротивление, увеличивает нагрузку на ЛЖ.
- Фторотан широко применяется, особенно в сочетании с закисью азота.
ИБС:
- Риск послеоперационного инфаркта миокарда.
- Наркоз: барбитураты и транквилизатор (седуксен) наночь, промедол в сочетании с нейролептиком (дроперидол) и атропином за 40 мин до операции.
- Анестетик: предпочтителен фторотан 0,5-1,0 об.% в дыхательной смеси в сочетании с закисью азота (2:1).
Эмфизема легких:
- В предоперационном периоде необходимо улучшить бронхиальную проходимость и дыхательную экскурсию грудной клетки.
- До операции назначают эуфиллин в течение нескольких дней.
- Очищение бронхиального дерева: ингаляции бикарбоната натрия, приём АЦЦ; дыхательная гимнастика.
- Наркоз: премедикация – атропин, промедол, дипразин, с заменой барбитуратов на транквилизаторы. Во время индукции после ведения релаксантов – эффективная компенсация дыхания ч/з маску.
- Наркоз выбора – фторотановый в сочетании с закисью азота.
- При при обширных и длительных операциях – ИВЛ в условиях полной мышечной релаксации.
Бронхиальная астма:
- Угнетение аллергического фона, профилактика спазма бронхиол: преднизолон 5-15 мг внутрь 2-3 р/д; антигистаминные препараты – дипразин; бронходилататоры – эуфиллин.
- Наркоз: премедикация обычная с использованием промедола, дипразина или супрастина, эуфиллина и атропина (не менее 0,6-1 мг).
- Для вводной анестезии лучше гексенал, т.к. тиопентан натрия может вызвать бронхоспазм.
- Для поддеживающей анестезии – фторотан и эфир.
- Миорелаксация – недеполяризующие миорелаксанты (ардуан, павулон).
Сахарный диабет:
- Лечение инсулином для инъекций за 5 дней и более до операции, уровень глюкозы крови в пределах 6,66-7,77 ммоль/л.
- При уровне глюкозы более 8,33 ммоль/л следует вводить по 10 ЕД инсулина на каждые лишние 2,7 ммоль/л глюкозы ч/з 8 ч.
- Перед операцией за 1-1,5 ч в/в вводят концентрированную глюкозу с инсулином (больной не завтракает) из расчета 1 г глюкозы на 1 ЕД инсулина.
- Наркоз: премедикация включает транквилизатор (нейролептик), аналгетик и атропин.
- Основной наркоз любой, кроме эфира, т.к. повышает глюкозу крови.
Острая корковонадпочечниковая недостаточность:
- Назначение ГКС.
- Наркоз: перед началом наркоза в/в вводят преднизолон 30-60мг, после операции продолжают ещё 2-3 дня.
- Вводный наркоз: 1%-ные р-ры барбитуратов, седуксен, кетамин.
- ГКС ослабевают и укорачивают действие миорелаксантов, поэтому дозы увеличивают в 1,5 раза.
- Основной наркоз препаратами не угнетающими миокард.
Заболевания печени:
- Перед операцией несколько дней усиленное парентеральное питание.
- Эффективны ГКС.
- Наркоз: для премедикации используют транквилизаторы, промедол и атропин, исключают барбитураты. Лучще использовать закись азота и циклопропан.
Заболевания почек:
1) При нефротическом синдроме:
- Операции проводят только по жизненным показаниям.
- Подготовка: в/в плазма, р-ры альбумина, ГКС.
- Наркоз: небольшие дозы барбитуратов, атропин и промедол в обычных дозах.
- Вводный наркоз: оксибутират натрия, седуксен и циклопропан.
- Поддерживающий: закись азота в сочетании с кислородом и с добавлением эфира или циклопропана.
2) Уремия:
- Применение искусственной почки.
- Операция может выполняться только по показаниям, связанным с уремией.
- Наркоз: премедикация промедолом и атропином.
- Вводный: оксибутират натрия, пропанидид; исключён фторотан и тубокурарин.
3) Нефрогенная гипертония:
- Наркоз: премедикация транквилизаторами, промедолом и атропином.
- Вводный: одним из общепринятых методов – 1%-ными р-рами барбитуратов, препаратами для нейролептаналгезии.
- Поддерживающая: закисью азота с кислородом с использованием препаратов для нейролептаналгезии; любые миорелаксанты.
- Снижение АД: ганглиоблокаторы – арфонад (0,1% р-р 10-15 мг), пентамин, гигроний.
Оценка жизненно важных функций организма в предоперационном периоде: контролировать сатурацию, капнографию, ЧСС, ЭЭГ, ЧДД и др.
Локализованные:
1) Оментобурсит – воспаление брюшины сальниковой сумки.
Диагностика:
- выбухание брюшной стенки в эпигастрии;
- пальпация: тугоэластические округлые образования с феноменом зыбления.
Лечение:
- Консервативное (возможно рассасывание).
- Экстренная операция при прорыве экссудата в брюшную полость.
- При сальниковой кисте – чрескожное дренирование.
- Гнойный оментобурсит – вскрытие ч/з желудочно-ободочную связку с дренажём.
2) Оментит, лигаментит, эпиплоит – поражение большого сальника, связок брюшины, жировых привесок толстой кишки.
- При оментите в верхних отделах брюшной полости – инфильтрат, болезненный при пальпации.
- Чаще повреждается круглая связка печени и гепатодуоденальная.
- Лигаментит и эпиплоит обнаруживаются только при операции (лапароскопия или лапаротомия).
3) Панкреатогенные абсцессы:
а) Абсцессы ПЖ:
- Формируются ч/з 2-3 недели, чаще в головке ПЖ.
- Клиника: резкая боль, высокая Т, ознобы, лейкоцитоз; непроходимость ДПК (рвота, тошнота, вздутие); механическая желтуха.
Диагностика: рентген, УЗИ, КТ.
Лечение: вскрытие и дренирование.
Осложнения абсцессов ПЖ: тромбоз воротной вены и пилефлебит.
б) Абсцессы печени:
- Клиника: высокая Т, ознобы, желтуха, лейкоцитоз, гепатомегалия, боль в печени, + с-м Ортнера.
- Диагностика: УЗИ, КТ.
- Лечение: АБ ч/з притоки воротной вены, вскрытие крупных абсцессов и их дренирование (лапаротомия).
в) Абсцессы селезенки.
4) Парапанкретит:
- Начинается ч/з 2-3 недели в забрюшинной клетчатке.
- Клиника: пальпируется инфильтрат, высокая Т тела, ознобы, лихорадка.
- Диагностика: при операции исследуют область ПЖ, определяют флюктуацию, делают пункцию клетчатки.
- Лечение: консервативное.
- Гнойно-некротический парапанкреатит – вскрывают сальниковую сумку, производят некро- и секвестрэктомию с удалением гноя.
5) Панкреатогенный паранефрит.
6) Аррозивные кровотечения:
- При гнойно-некротическом поражении ПЖ и забрюшинной клетчатки.
- Источники кровотечений: чревная и верхняя брыжеечная артерии, воротная вена и ее притоки.
- Диагностика: часто наружное кровотечение, ангиография.
- Лечение: гемостатическая терапия – переливание плазмы с викасолом (3-4 мл на 500 мл), возмещение ОЦК; хирургический гемостаз.
7) Механическая желтуха.
2. Распространенные гнойно-воспалительные осложнения:
1) Первичный панкреатогенный перитонит (ПГП):
- Клиника: проявление разлитого перитонита.
- Лечение: ликвидация причины, санация брюшной полости, интубация тонкой кишки, активная детоксикация, АБ-терапия.
2) Панкреатогенный сепсис:
- Лечение: АБ-терапия, иммунокоррекция и иммуномодуляция, нормализация пластического и энергетического обмена, детоксикация; хирургическое: декомпрессия, некрсеквестрэктомия, санация, дренирование.
Поздние осложнения.
1) Кисты:
- Ложные кисты (стенки из фиброзной ткани, нет эпителия в отличие от истинных).
- Образуются на месте обширных и глубоких очагов некроза.
- Клиника и диагностика: эпигастральные боли; наличие опухолевидного образования округлой формы в эпигастрии; УЗИ, КТ, МРТ, рентген.
- Лечение: внутреннее и наружное дренирование, левосторонняя резекция ПЖ с удалением кистозно-измененного отдела органа.
2) Свищи поджелудочной железы – патологическое сообщение протоков с внешней средой или внутренними полыми органами.
Различают:
- наружные свищи (открытая травма, операции на ПЖ);
- внутренние свищи (при переходящей деструкции с ПЖ на соседние органы).
Клиника и диагностика:
- Наружные: выделение панкреатического сока наружу; мацерация кожи; выраженные нарушения белкового, жирового и углеводного обмена, потери воды, электролитов и расстройства КОС.
- При внутренних – нет.
- Для уточнения диагноза – фистулография.
Лечение:
- Антисекреторная терапия, парентеральное питание.
- Местно: уход за кожей, предупреждение мацерации, дренирование свища, промывание р-рами антисептиков.
- При полных свищах – хирургическое лечение.
14. Послеоперационный панкреатит.
Этиология:
- Травматизация ПЖ во время операций.
- Дуоденостаз и нарушения микроциркуляции.
- Нейро-рефлекторные влияния из операционной зоны.
- Дисфункция ПЖ после наркоза.
Патогенез: такой же.
Стадии:
1) ферментные и гемодинамические нарушения;
2) функциональная КН;
3) ферментативный перитонит;
4) гнойные осложнения;
5) терминальная стадия: нарастание интоксикации, выраженные нарушения микроциркуляции, СПОН.
Периоды:
1) период гемодинамических нарушений и панкреатического шока;
2) период функциональной недостаточности паренхиматозных органов;
3) период постнекротических дегенеративных и гнойных осложнений.
Клиника, диагностика:
- Возникает на 2-4 сутки после операции.
- Характерно ухудшение общего состояния и несоответствие его тяжести проведенной операции.
- Боли в эпигастрии, слабо купируемые, при развитии панкреонекроза стихают, преобладают циркуляторные расстройства, функциональная КН (рвота, метеоризм, парез кишечника).
- Гипертермия.
- Развитие сердечно-сосудистого коллапса: при относительно благополучно протекающем послеоперационном периоде внезапно появляются бледность с цианозом, одышка, тахикардия до 120 уд./мин., гипотония 60-40 мм. рт. ст.; в лечении эффективны большие дозы ГКС.
- Коагулограмма: ↓ времени свертывания, ↑ фибриногена, ↓ фибринолитической активности.
- УЗИ, КТ, МРТ.
- Лапароскопия позволяет установить диагноз в ранние сроки и назначить терапию: выявляют геморрагический экссудат и очаги стеатонекроза; серозно-геморрагическую имбибицию малого сальника, забрюшинной клетчатки.
Лечение:
1. Консервативное:
1) Антиферментативные препараты: трасилол 200-300 тыс. ЕД/сут в/в, контрикал 100 тыс. ЕД/сут в/в.
2) АБ-терапия: карбапенемы, цефалоспорины 3-4.
3) Инфузионная терапия, ГКС.
4) Форсированный диурез:
Предварительная водная нагрузка р-ром Рингера-Лока (1500-2000 мл). Затем 15% р-р маннитола в количестве 1-1,5 г/кг массы струйно и 20 мл 2,4% р-ра эуфиллина. Далее р-р электролитов: на 1000 мл 3 г хлорида калия, 5 г хлорида натрия и 3 г хлорида кальция. Затем – введение белковых препаратов до 1000-1500 мл (плазма, альбумин).
5) Спазмолитики: дротавирин.
6) Препараты улучшающие реологию крови: гепарин, реополиглюкин, рефортан.
7) Локальное охлаждение ПЖ.
8) Профилактика кандидоза: флуконазол 50-400 мг/сут.
9) Иммуномодуляция: ронколейкин 250000-500000 ЕД п/к или в/в 2 раза с интервалом 2 дня.
2. Хирургическое:
- Устранение причины, адекватное дренирование сальниковой сумки и парапанкреатической клетчатки.
- При панкреонекрозе с абсцедированием – некр-, сквестрэктомия, санация и дренирование сальниковой сумки и забрюшинного пространства.
- Метод абдоминизации железы в целях прекращения ферментного аутолиза ПЖ и криодеструкции.
111. Хронический панкреатит: классификация, диагностика, лечение.
Хронический панкреатит – медленно прогрессирующее неспецифическое воспаление ПЖ с развитием дегенеративных изменений и функциональных расстройств, сопровождающихся локальными и системными проявлениями.
Этиология:
1. Основные причины:
- Алкоголь.
- Заболевания ЖП и желчных протоков.
2. Другие причины: врождённые аномалии протоков ПЖ, внешние факторы (операции, травмы, пенетрирующие язвы желудка и ДПК, инфекции), метаболические факторы (гиперлипидемия, гиперпаратиреоз), аутоиммунные процессы и др.
Патогенез:
1. При ЖКБ (билиарный панкреатит): стеноз фатерова соска (травматизация) → нарушается отток секрета ПЖ → протоковая гипертензия. При недостаточности сфинктера Одди – билиарный рефлюкс.
2. Алкогольной этиологии:
- Прямое токсическое действие – некрозы, фиброзная дегенерация ПЖ.
- Повышение вязкости сока ПЖ, формированиеие в нём белковых преципитатов и их кальцификация с развитием внутрипротоковой гипертензии.
Классификация:
1. По этиологии:
1) Первичный (самостоятельный).
2) Вторичный:
- ЖКБ;
- ЯБ ДПК;
- заболевания сосудистой системы;
- заболевания эндокринной системы.
2. По морфологическим изменениям:
- паренхиматозный;
- протоковый (ретенционный);
- псевдотуморозный.
3. По осложнениям:
- механическая желтуха;
- дуоденальная непроходимость;
- псевдокситы ПЖ (одиночные/множественные, асептические/инфицированные);
- внутренние свищи (панкреатоабдоминальный – сопровождается асцитом; панкреатоплевральный – плевритом);
- наружные свищи;
- регионарная портальная гипертензия;
- СД;
- ложные аневризмы ветвей чревного артериального ствола.
Клиника, диагностика:
- Продолжительный анамнез, перенесённые ранее приступы ЖКБ или острого панкреатита.
- Боли в эпигастрии с иррадиацией в спину, левое или правое подреберье, м.б. опоясывающего характера; провокаторы боли: обильная жирная пища, приём алкоголя.
- Тошнота, реже рвота, не приносящая облегчение.
- Признаки экзокринной недостаточности: потеря массы тела, метеоризм, неустойчивый стул (поносы или запоры) с элементами непереваренной пищи, стеаторея, зловонный запах стула.
- Со временем присоединяются признаки СД.
- Общий осмотр: бледность кожи, снижение тургора кожи и мышечной массы, с-м Тужилина (кровавой росы) – геморрагические высыпания в виде капелек багрового цвета на коже.
- При пальпации болезненность в эпигастрии, можно обнаружить гигантские псевдокисты.
- Инструментальные методы: ЭРХПГ, УЗИ, КТ, МРТ:

- Лабораторные данные: при обтурациях ГПП или обострении – ↑ амилазы крови; копрология – нерасщеплённый жир, непереваренные мышечные волокна; эластазный тест; точная оценка внешнесекреторной функции – пероральный тест с 13С-триглицеридами; определение глюкозы в крови, пероральный глюкозотолерантный тест.
- Схема диагностики хронического панкреатита: 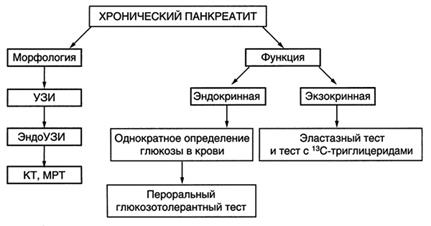
Лечение:
1. Устранение причины: ЖКБ, стеноза фатерова соска, алкоголизма.
2. Диета: при обострении первые 3 дня – голод, холод и покой; дробное питание, ограничение жиров, отказ от алкоголя, жирной, жареной, копченой пищи.
3. Консервативная терапия:
- панкреатические ферменты (креон 10000/25000 по 1 капсуле на каждый приём пищи);
- блокаторы протонной помпы (омепразол 20 мг 1-2 р/д);
- блокаторы Н2-гистаминовых рецепторов: фамотидин 20-40 мг 2 раза в сутки, ранитидин 150 мг 2 р/д;
- спазмолитики: дротаверин (Но-шпа) 40 мг по 1-2 таб. 2-3 р/д;
- ненаркотические анальгетики (диклофенак 75 мг по 1-2 р/д);
- лечение СД.
4. Хирургическое лечение:
1) Показания:
- упорный болевой синдром, не поддающийся лечению даже наркотическими анальгетиками;
- механическая желтуха;
- стеноз ДПК;
- псевдокисты больше 5-6 см;
- абсцессы ПЖ;
- расширение и калькулёз ГПП;
- невозможность исключить опухолевый процесс.
2) Хирургические операции:
- органосберегающие: дренирование ГПП, свищей, псевдокист ПЖ;
- продольная панкреатикоеюностомия;
- панкреатодуоденальная резекция (резекция головки ПЖ), изолированная субтотальная резекция головки ПЖ с сохранением ДПК.
139. Закрытые и открытые повреждения поджелудочной железы. Диагностика, лечение.
Травмы ПЖ:
1. Открытые:
- колото-резаные;
- огнестрельные.
2. Закрытые:
- ушиб без нарушения целости брюшины;
- неполный разрыв ПЖ или только брюшины;
- полной разрыв ПЖ.
Механизм повреждения ПЖ при закрытой травме живота: резкий удар в область эпигастрия → смещение подвижных органов брюшной полости (ПЖ остается фиксированной к позвоночнику) → сдавление ПЖ между органами брюшной полости и позвоночником, повреждения: ушибы, кровоизлияния, надрывы капсулы и ткани ПЖ, разрывы, размозжения → травматический панкреатит и его осложнения.
Клиника, диагностика:
- Сразу после травмы возникают сильнейшие боли в эпигастрии, м.б. иррадиация в лопатку, поясницу, м.б. двухфазность болей при закрытой травме: боли непосредственно после повреждения, стихают, затем наступает вторая волна болей из-за развивающегося панкреатита и перитонита.
- Многократная рвота, м.б. кофейной гущей.
- Общее состояние тяжелое, кожа бледная, пульс частый и слабого наполнения, низкое АД.
- Живот резко болезнен при пальпации, в акте дыхания не участвует; напряжение мышц ч/з 4-6 ч. после травмы.
- При значительных травмах – внутреннее кровотечение.
- Диагностика – лапароцентез и лапароскопия: геморрагическая жидкость, высокие цифры амилазы (до 4096 по Вольгемуту).
- Амилаза крови и диастаза мочи не информативны.
Лечение – хирургическое:
- При тяжелом общем состоянии – кратковременная, интенсивная предоперационная подготовка: выведение из состояния шока (инфузионная терапия, обезболивание, коррекция органных нарушений).
- Анестезия – общая: эндотрахеальный наркоз.
- Доступ: верхняя или средняя срединная лапаротомия.
- Травматический панкреатит очевиден, если во время операции обнаружен стеатонекроз или забрюшинный выпот; в брюшной полости обнаруживается кровь, гематомы в брыжейке поперечной ободочной кишки, желудочно-ободочной связке и малом сальнике (косвенные признаки).
- При кровотечении – лигирование сосуда. После гемостаза осматривают ПЖ, её ПХО.
- При ушибе железы без повреждения капсулы и при небольших подкапсульных гематомах можно ограничиться новокаиновой блокадой (0,25% р-р новокаина с АБ) и дренированием сальниковой сумки.
- При тяжелых повреждениях – тампонада сальниковой сумки и дренаж без манипуляций на ПЖ.
- Обязательно раскрыть забрюшинную клетчатку вокруг поврежденных участков ПЖ и дренировать.
- При сильных размозжениях – резекция, сшивание на дренаже, который проходит в ГПП.
- Главное – это рациональное дренирование места повреждения.
- Возможные осложнения: разлитой и ограниченный перитонит; межкишечные, поддиафрагмальные абсцессы; ложные кисты ПЖ, свищи.
- Послеоперационное лечение: первые 3-4 дня голод и парентеральное питание; аспирация желудочного содержимого; АБ в/в и в брюшную полость; антиферментная терапия (трасилол, контрикал) – вводят локально к месту повреждения (по дренажу), и в/в по 100-200 тыс. ЕД трасилола в сутки.
Клиника:
- Длительно бессимптомно.
- При достижении больших размеров: тупые, ноющие, постоянные боли в правом подреберье; выбухание передней брюшной стенки в правом подреберье.
- Перкуссия печени: гепатомегалия.
- Пальпация: округлое опухолевидное образование эластической консистенции.
- Аллергические реакции: крапивница, диарея.
- При сдавлении крупными кистами ЖПК или толстой кишки: симптомы высокой или низкой КН.
- При сдавлении воротной вены – синдром портальной гипертензии.
Диагностика:
- Анамнез.
- Эозинофилия (до 20% и выше).
- Положительные серологические реакции на эхинококкоз: ИФА.
- R-графия: высокое стояние купола диафрагмы, округлое образование.
- КТ, МРТ.
- Лапароскопия.
Диф. д-ка: с циррозом и раком печени.
Лечение: эхинококкэктомия – удаление кисты вместе с оболочками после предварительной пункции полости кисты, аспирации содержимого и последующей обработки полости противопаразитарными средствами. Затем полость кисты ушивают изнутри и вворачивают наружные края фиброзной капсулы внутрь полости.
Перицистэктомия – иссечение фирозной капсулы.
Эхинококкоз лёгких:
Клиника и диагностика:
- Долгое бессимптомное течение.
- При значительных размера кисты: тупые боли в груди, одышка, кашель.
- Осложнения: инфицирование и нагноение кисты, прорыв в бронх, плевру, брюшную полость, полость перикарда. При прорыве в бронхи – гнойная мокрота, обрывки оболочек кисты, сколексы (мелкие дочерние пузыри); может возникнуть асфиксия, анафилактический шок.
- Расширение межреберных промежутков на стороне поражения.
- Перкуссия: притупление перкуторного звука на стороне кисты.
- Аускультация: хрипы, при наличии опорожнившейся полости – амфорическое дыхание.
- R-графия: тени округлой формы с ровными четкими контурами.
- В крови: эозинофилия, увеличение СОЭ, лейкоцитоз со сдвигом влево.
- Серологические реакции: ИФА.
Лечение:
- При диссеминированных поражениях и размерах кист до 3 см – химиотерапия: альбендазол 3 нед. с повторением ч/з 4 нед.
- Эхинококкэктомия: после торакотомии кисту пунктируют толстой иглой, отсасывают содержимое, удаление, ушивание. Идеальная эхинококкэктомия – энуклеация кисты: кисту удаляют без нарушения целости хитиновой оболочки.
- Перицистэктомия (радикальная эхинококкэктомия) – удаление паразита вместе с фиброзной капсулой.
- Резекция легкого.
30, 79, 102. Желудочно-кишечные кровотечения. Причины, диагностика, дифференциальная диагностика ЖКК верхних отделов живота, методы лечения, показания к хирургическому лечению.
Частые причины желудочно-кишечных кровотечений (ЖКК):
- пептическая язва желудка, ДПК и тощей кишки (до 75%);
- геморрагический эрозивный гастрит (17%);
- синдром Маллори-Вейсса (11%);
- варикозное расширение вен пищевода и желудка;
- пептическая язва пищевода.
Классификация ЖКК:
1. По этиологии:
1) Язвенные кровотечения.
2) Неязвенные кровотечения:
- при ВРВ пищевода и желудка при портальной гипертензии;
- при ущемленной грыже пищеводного отверстия диафрагмы;
- при синдроме Маллори-Вейсса;
- при эрозивном геморрагическом гастрите;
- при опухолях желудка и кишечника;
- при дивертикулах пищеварительного тракта;
- при других редких заболеваниях (болезнь Крона, аневризма аорты).
2. По локализации источника: пищеводные, желудочные, дуоденальные, тонкокишечные, толстокишечные.
3. По клиническому течению: профузные, торпидные, продолжающиеся, остановившиеся.
4. По степени тяжести: легкая, средняя, тяжелая кровопотеря.
Язвенные кровотечения.
Классификация:
1. По Форресту (эндоскопическая):
- F1а – продолжающееся струйное артериальное кровотечение.
- F1b – продолжающееся не струйное, в виде диффузного просачивания кровотечение.
- F2а – видимый крупный тромбированный сосуд.
- F2b – фиксированный к язвенному кратеру тромб-сгусток.
- F2с – очаг в виде плоского окрашенного пятна (гематин).
- F3 – отсутствие признаков кровотечения в язвенном кратере.
2. По степени тяжести:
1) Лёгкая:
- потеря до 20% ОЦК (до 1000 мл при массе 70 кг), состояние удовлетворительное, кожа бледная, пульс 90-100 уд./мин., АД 100-90/60 мм. рт. ст., учащённое дыхание, сознание ясное;
- Hb до 90 г/л, Ht более 30%;
- шоковый индекс Альговера (пульс/сАД): 0,9-1,2.
2) Средней тяжести:
- потеря 20-30% ОЦК (1000-1500 мл при массе 70 кг), состояние средней тяжести, заторможенность, выраженная бледность кожи, пульс слабого наполнения 120-130 уд./мин., АД 80/50 мм. рт. ст., учащённое поверхностное дыхание, олигурия;
- Hb 90-70 г/л, Ht 25-30%;
- шоковый индекс Альговера (пульс/сАД): 1,3-1,4.
3) Тяжёлая степень:
- потеря более 30% ОЦК (более 1500 мл при массе 70 кг), состояние тяжёлое, оглушённость, кожа бледная с цианозом, пульс нитевидный 130-140 уд./мин., сАД 60-50 мм. рт. ст., дыхание поверхностное и редкое, анурия;
- Hb менее 70 г/л, Ht менее 25%;
- шоковый индекс Альговера (пульс/сАД): 1,5 и более.
Клиника, диагностика:
1. Кровавая рвота «кофейной гущей».
2. Дёгтеобразный стул.
3. Картина острой анемии: ↓ Hb, слабость, головокружение, бледность кожи и слизистых, тахикардия и гипотония.
4. Гиповолемический шок – при профузных кровотечениях.
5. Стихание болей в животе при начале кровотечения.
6. Повышение температуры – после начала кровотечения до 37,5-38оС.
7. ЭФГДС.
Лечение:
1. Обязательные мероприятия:
- покой, голод, холод на живот, оксигенотерапия, 10% хлористый кальций 10 мл в/в, 5% аминокапроновая к-та 100 мл в/в;
- инфузионно-трансфузионная терапия: коллоидные (свежезамороженная плазма, инфукол, рефортан) и кристаллоидные р-ры;
- местный гемостаз: ч/з назогастральный зонд – 4 мл норадреналина в 150 мл физ. р-ра, зонд перекрывается на 1 час, если повторяется кровотечение – повторить в половинной дозе.
2. Алгоритм лечения:

3. Основной метод лечения – эндоскопический гемостаз:
- диатермокоагуляция,
- лазерная или аргоноплазменная коагуляция,
- наложение клипс.
4. Экстренная операция:
1) Показания:
- массивное кровотечение с декомпенсированным шоком;
- неэффективность эндоскопического гемостаза;
- рецидив кровотечения на фоне лечения.
2) Сроки операций:
- срочные – в первые 12-24 ч при Hb менее 80 г/л, Ht менее 25%, отрицательной динамики язвы по данным эндоскопии;
- плановые – ч/з 2-3 недели планового лечения.
3) Виды операций:
- язва на передней стенки желудка или ДПК – иссечение язвы;
- язва на задней стенке – прошивание кровоточащего сосуда у основания язвы; источник кровотечения – a. gastroduodenalis: продольная дуоденотомия над кратером язвы, прошивание и перевязка артерии в верхнем, нижнем углах и медиальном крае язвенного кратера (петлевой U-образный шов);
- крайняя мера – резекция желудка с выключением ДПК.
После остановки кровотечения – продолжают инфузионную терапию.
5. Консервативное лечение:
- Блокаторы Н2-рецепторов гистамина (ранитидин, фамотидин 40 мг 2 р/д) или ингибиторы протонной помпы (омепразол 20 мг 2 р/д) в течение 3-5 дней в/в, затем перорально.
- Антихеликобактерные препараты, средства ускоряющие регенерацию.
ЖКК неязвенной и неясной этиологии.
Синдром Меллори-Вейсса – кровотечения из линейных разрывов слизистой пищевода в области пищеводно-желудочного перехода.
Этиология – резкое повышение внутрибрюшного давления:
- сильная и/или многократная рвота,
- тупая травма живота,
- пароксизмы кашля,
- натуживание (роды, запоры).
Патогенез: резкое повышение внутрибрюшного давления → формирование значительного градиента давления между давлением внутри желудка и внутригрудным давлением на уровне пищеводно-желудочного перехода → форсированный подъём пищеводно-желудочного перехода над диафрагмой → растягивание слизистой с разрывами в этой области.
Диагностика:
- Рвота с кровью.
- Анамнез (причины).
- Классическая клиника: на фоне приёма алкоголя возникает рвота, в которой появляется кровь.
- ЭГДС (линейные разрывы).
Лечение:
- Почти всегда кровотечение останавливается самостоятельно (90%), заживление разрывов в течение 2-3 дней.
- При продолжающемся кровотечении – эндоскопическая терапия: инъекционная терапия (эпинефрин или склерозанты – этанол), электрокоагуляция, лигирование резиновыми кольцами, клиппирование.
- Можно применять зонд Блейкмора.
- Хирургическое лечение: высокая продольная гастротомия с ушиванием разрыва узловыми швами –при неэффективности предыдущих методов.
Стресс-язвы и стресс-гастрит.
Диагностика: возникают в первые 48 ч после воздействия стресс-фактора (обширные травмы, тяжёлые заболевания).
Лечение:
- Ингибиторы протонной помпы, блокаторы Н2-рецепторов гистамина, антациды, АБ (антихеликобактерная терапия).
- Эндоскопические методы.
- Хирургические методы: гастротомия, прошивание источника кровотечения, перевязка питающих сосудов и стволовая ваготомия.
Опухоли, осложнённые кровотечением.
Кровотечение при ишемическом некрозе опухоли и изъязвлении её слизистой.
Лечение: эндоскопические методы, при резектабельности опухоли – иссечение в соответствии с принципами онкологии.
Синдром Дьелафуа – врождённая артериовенозная мальформация – крупная извитая артерия в подслизистой желудка, часто расположена по малой кривизне в проксимальной части.
Клиника: сильное кровотечение (струйное), возникает из внешне здоровой слизистой.
Лечение: эндоскопические методы, хирургическое лечение.
ЖКК неясной этиологии:
- Эрозии Камерона – при больших грыжах пищеводного отверстия диафрагмы.
- ВРВ дна желудка.
- Пептические язвы.
- Ангиэктазия.
- Болезнь Дьелафуа.
- Расширение сосудов антрального отдела желудка.
32. Предоперационная подготовка при простом и токсическом зобе. Тиреотоксический криз. Особенности реанимации.
Триада тиреотоксикоза: зоб, экзофтальм, тахикардия.
Тиреотоксический криз – резкое нарастание клинических проявлений диффузного токсического зоба с прогрессивным нарушением органов и систем.
Клиника:
- Психическое и двигательное беспокойство вплоть до острого психоза или, дезориентация, речь невнятная.
- Высокая температура (до 40°С), удушье.
- Боль в области сердца, тахикардия (до 150 уд/мин).
- Кожа гиперемирована, профузный пот.
- Боли в животе с тошнотой, рвотой, диареей, м.б. клиника «острого живота».
- Опасное осложнение – развитие острой сердечной недостаточности с дистрофией миокарда (летальность до 50%).
Лечение:
- Проводится в ОРИТ.
- ГКС: 50-100 мг гидрокортизона в/в или в/м каждые 3-4 ч.
- Тиреостатики: препарат выбора – пропилтиоурацил (400-800 мг/сут), мерказолил 40-60 мг/сут.
- Бета-адреноблокаторы: анаприлин 1-2 мг в/в каждые 4-6 ч.
- Дезинтоксикационная терапия и коррекция водно-электролитных нарушений (объем в/в инфузии 3-5 л в сутки).
- Седативная терапия: фенобарбитал.
- Коррекция сердечно-сосудистой недостаточности: сердечные гликозиды в малых дозах.
Предоперационная подготовка: за 2-3 нед до операции назначают р-р Люголя или р-р калия йодида (тормозят образование тиреоидных гормонов).
Антиагреганты:
- Ацетилсалициловая кислота (аспирин) 50 мг в сутки 4-8 недель.
- Тиклопидин (эффективный антиагрегант) по 250 мг 2 раза в сутки.
- Клопидогрель 75-100 мг в сутки.
Варфарин – антикоагулянт непрямого действия: торможение синтеза витамина К. По 1-2 раза в сутки в дозе 2,5-10 мг под контролем коагулограммы.
Контроль антикоагулянтной терапии:
- ↑ времени свертывания крови в 1,5-2,5 раза от исходного (норма по Ли-Уайту 5-10 мин.);
- ↑ АЧТВ в 1,5-2,5 раза (норма 22,5-35,5 сек.);
- протромбин 50;
- ПТВ 11,3-8,5 сек.
Методы неспецифической профилактики:
- электростимуляция икроножных мышц;
- ранняя двигательная активность (ранняя «ходьба» в постели);
- пневматическая компрессия (пневмомассаж) нижних конечностей;
- бинтование нижних конечностей эластическими бинтами до операции и сразу же после операции (всем старше 50 лет).
Если до операции при ангиографии до операции обнаруживаются в системе нижней полой вены тромбы, особенно флотирующие:
- произвести перевязку нижней полой вены (ниже впадения почечной вены);
- вшивание кавафильтра в нижнюю полую вену (ниже впадения почечных вен);
- произвести тромбоэктомию из вен.
При тромбозе глубоких вен голени, бедра в/в в течение 10-15 суток вводят смесь:
- Реополиглюкин 400-800 мл.
- Пенгоксифиллин (трентал) 10-15 мл.
- Никотиновая кислота 4-6 мл.
- Гепарин 5 000 ЕД.
УЗДГ.
5. Ультразвуковое ангиосканирование (УЗАС):
- дуплексное (сканирование + УЗДГ);
- триплексное (сканирование + УЗДГ + цветовое кодирование разнонаправленных потоков крови).
Лечение:
1. Консервативное:
- бинтование эластичным бинтом или ношение эластичных чулок;
- периодически придавать ногам возвышенное положение;
- выполнять специальные упражнения для стопы и голени (сгибание и разгибание в голеностопных и коленных суставах), чтобы активизировать мышечно-венозную помпу;
- ограничить прием жидкости и соли, нормализовать массу тела;
- венотоники: детралекс, троксевазин, эскузан;
- препараты, улучшающие микроциркуляцию: пентоксифиллин, аспирин.
2. Хирургическое:
Цель – устранение вено-венозных р









