

Биохимия спиртового брожения: Основу технологии получения пива составляет спиртовое брожение, - при котором сахар превращается...

Кормораздатчик мобильный электрифицированный: схема и процесс работы устройства...

Биохимия спиртового брожения: Основу технологии получения пива составляет спиртовое брожение, - при котором сахар превращается...

Кормораздатчик мобильный электрифицированный: схема и процесс работы устройства...
Топ:
Выпускная квалификационная работа: Основная часть ВКР, как правило, состоит из двух-трех глав, каждая из которых, в свою очередь...
Генеалогическое древо Султанов Османской империи: Османские правители, вначале, будучи еще бейлербеями Анатолии, женились на дочерях византийских императоров...
Марксистская теория происхождения государства: По мнению Маркса и Энгельса, в основе развития общества, происходящих в нем изменений лежит...
Интересное:
Берегоукрепление оползневых склонов: На прибрежных склонах основной причиной развития оползневых процессов является подмыв водами рек естественных склонов...
Что нужно делать при лейкемии: Прежде всего, необходимо выяснить, не страдаете ли вы каким-либо душевным недугом...
Финансовый рынок и его значение в управлении денежными потоками на современном этапе: любому предприятию для расширения производства и увеличения прибыли нужны...
Дисциплины:
|
из
5.00
|
Заказать работу |
Частым осложнением язвы желудка является ее перфорация, которая сопровождается поступлением содержимого в свободную брюшную полость и развитием перитонита. В случаях противопоказаний к резекции желудка, производят ушивание перфоративного отверстия в желудке. Имеется множество методов ушивания перфоративной язвы желудка. Одной из методик является наложение двухрядного шва (рис.3).

Рис.3. Ушивание перфоративной язвы желудка двухрядным швом
а — наложение краевых швов Жобера,
б — наложение отдельных узловых серозно-мышечных швов Ламбера
Гастростомия — наложение пищеприемного желудочного свища. Сущность гастростомии заключается в создании искусственного входа в полость желудка через переднюю брюшную стенку для кормления больного при невозможности приема пищи через рот или невозможности прохождения через пищевод.
Желудочный свищ может быть временным и постоянным. Временный свищ накладывают как предварительный этап при операциях на глотке или пищеводе. Постоянный свищ накладывают при неоперабельных опухолях верхних отделов пищеварительного тракта как паллиативное вмешательство.
Показания. Стенозирующие опухоли пищевода, кардиального отдела желудка, рубцовое сужение пищевода после ожогов, кардиоспазм.
Обезболивание. Местная анестезия.
Техника операции по Витцелю. Вскрытие брюшной полости производится трансректальным разрезом слева. От края левой реберной дуги проводят вертикальный разрез длиной 10 см по середине ширины прямой мышцы живота. Последовательно рассекают кожу с подкожно-жировой клетчаткой, переднюю стенку влагалища прямой мышцы живота, тупо расщепляют эту мышцу; рассекают заднюю стенку ее влагалища вместе с поперечной фасцией и пристеночной брюшиной. В рану выводят переднюю стенку желудка. На середине между малой и большой кривизной тела желудка вдоль длинной его оси ближе к кардиальному отделу прикладывают резиновую трубку диаметром 0,8 см и погружают ее в желоб, образованный двумя складками стенки желудка; края складок соединяют над трубкой 5 - 7 серозно-мышечными узловыми шелковыми швами, прочно фиксирующими трубку. Левее последнего шва накладывают еще один в виде неполного кисета, оставляя его незатянутым. Внутри него двумя анатомическими пинцетами захватывают в складку стенку желудка и прямыми ножницами рассекают ее через все слои. В образовавшееся отверстие вводят на глубину 5 см конец резиновой трубки и затягивают кисетный шов. Конец резиновой трубки направлен в область воздушного пузыря желудка (рис.4,5).

Рис.4. Гастростомия по Витцелю:
а— рассечение стенки желудка в центре полукисетного шва:
б— погружение конца резиновой трубки в полость желудка.

Рис.5. Гастростомия по Витцелю:
а — наложение дополнительного ряда узловых серозно-мышечных швов,
б — схема расположения трубки в просвете и серозно-мышечном канале желудка.
Стенку желудка в окружности выхода резиновой трубки из канала фиксируют четырьмя узловыми шелковыми швами к париетальной брюшине и заднему листку влагалища прямой мышцы живота: накладывают по одному шву выше и ниже выхода трубки и по одному — по сторонам от нее.
Края разреза передней стенки влагалища прямой мышцы выше и ниже выведенной наружу резиновой трубки соединяют узловыми шелковыми швами, оставляя место для выхода трубки. На трубу надевают резиновую манжету, которую фиксируют швом к краю кожного разреза.
Кормить больного жидкой пищей начинают тотчас после операции. Вне периода приема пищи трубку пережимают или закрывают пробкой и привязывают бинтом к животу.
Если гастростомия была сделана как временная операция, трубку впоследствии удаляют, а отверстие обычно закрывается самопроизвольно.
Гастростомия по Г.С.Топроверу
Трансректальным разрезом слева вскрывают брюшную полость и выводят переднюю стенку желудка в виде конуса; на вершину конуса накладывают два шелковых шва-держалки. Ниже вершины конуса концентрически накладывают три кисетных шва на расстоянии один от другого 1,5—2 см. Концы нитей кисета не затягивают. Вскрывают полость желудка на вершине конуса между держалками, вводят в отверстие резиновую дренажную трубку диаметром 1 см и нити наложенных кисетных швов последовательно затягивают. Таким образом, вокруг введенной трубки образуются три складки-клапана. Чтобы сохранить образовавшийся канал, конус желудка фиксируют к слоям разреза брюшной стенки: на уровне самого глубоко расположенного кисета стенку конуса фиксируют к париетальной брюшине, выше расположенный участок — к краям разреза прямой мышцы и самый верхний участок (на уровне первого кисета) — к краям кожи; эти последние швы накладывают так, чтобы слизистая оболочка желудка на уровне разреза выступала над разрезом. Остающиеся отверстия брюшины, мышцы и кожу последовательно ушивают. Трубку после окончания операции вынимают: образуется канал с клапанами и губовидный свищ. Желудочное содержимое, благодаря клапанам, не должно изливаться. Для кормления больного в свищ вводят дренажную трубку.
Гастростомия по Кадеру.
Операция применяется при малых размерах желудка у детей, у взрослых — при обширном раковом поражении стенки желудка.
Техника операции. Доступ трансректальный. Вытягивают конус передней стенки желудка и накладывают вокруг него кисетный шов; в центре кисета прорезают все слои стенки и вводят в желудок резиновую трубку. Кисет затягивают и завязывают. Далее, отступя на 1 — 1,5 см к периферии, концентрически накладывают второй и третий кисетные швы, при затягивании которых трубка оказывается в канале, имеющим прямое (отвесное) направление. Если из-за недостатка места наложить второй и третий кисет не удается, трубку дополнительно укрепляют между двумя продольными складкам желудка, соединяя их несколькими узловыми швами.
Гастроэнтеростомия - наложение соустья между желудком и петлей тонкой кишки. Существуют четыре способа гастроэнтеростомии:
• Передняя впередиободочная (gastroenterostomia, antecolica anterior)
• Задняя впередиободочная (gastroenterostomia antecolica posterior)
• Передняя позадиободочная (gastroenterostomia retrocolica anterior).
• Задняя позадиободочная (gastroenterostomia retrocolica posterior)
Чаще всего применяют переднюю впередиободочную и заднюю позадиободочную гастроэнтеростомии, в виде исключения - переднюю позадиободочную. От этих вариантов отличается способ Ру - наложение U-образного анастомоза только отводящей петли, который можно накладывать по любому из вариантов (рис.6). Способ применяют при реконструктивных операциях после резекций желудка.

Рис.6. Схема U – образной гастроэнтеростомии по Ру.
Показания. Неоперабельный рак антрального отдела желудка, прободные язвыжелудка и двенадцатиперстной кишки (только в тех случаях, когда резекция противопоказана, а ушивание прободного отверстия может привести к сужению пилорической части желудка).
Операция Вельфлера - Никопадони. Этот вид передней впередиободочной гастроэнтеростомии технически более прост, чем другие виды.
Техника. Верхнесрединная лапаротомия. Отсчитывая от связки Трейца 40-60 см нетяготеющей кишки проводят впереди поперечно-ободочной кишки, укладывают на переднюю стенку желудка изоперистальтически. На место будущего анастомоза по типу «бок в бок» накладывают 2 шелковые лигатуры держалки, между этими держалками накладывают узловые серозно-мышечные швы (на задней стенке анастомоза) (рис.7).

Рис. 7. Операция Вельфлера-Николадоии:
а — наложение шёлковых швов-держалок,
б — наложение первого ряда узловых шёлковых серозно-мышечных швов.
Затем прикладывают петлю, кишки на стенку желудка, вскрывают поочередно их просвет длинной до 4-5 см (рис.8).
После обработки слизистой оболочки производят ушивание «задней губы» анастомоза непрерывным кетгутовым швом Мультановского и переходят на переднюю губу анастомоза и швом Шмидена доходят до следующего угла анастомоза, и завязывая концы кетгута. После этого накладывают узловые серозно-мышечные швы на переднюю стенку анастомоза (рис.9).
Для проверки проходимости анастомоза в его просвет пальцем вдавливают стенку кишки. Анастомоз должен пропускать два поперечных пальца.
Поскольку после этой операции нередко возникает порочный круг (заброс желудочного содержимого в приводящую кишку), то для устранения развития этого осложнения необходимо дополнительно накладывать энтеро-энтероанастомоз по Брауну между приводящей и отводящей петлями на расстоянии 15-20 см от гастроэнтероанастомоза. Техника наложения межкишечного соустья такая же, как и гастроэнтероанастомоза (рис.10).

Рис.9. Операция Вельфлера-Николадони:
а — наложение непрерывного кетгутового шва на задние губы анастомоза
б— наложение серозно-мышечных швов на переднюю губу анастомоза.

Рис.10. Операция Вельфлера-Николадони:
Между приводящим и отводящим коленами тощей кишки наложен анастомоз по Браун.
Гастроэнтеранастомоз по Хакеру-Петерсену.
Соустье между желудком и кишкой при этом виде задней позадиободочной гастроэнтеростомии можно наложить как в поперечном (операция Хакера), так и в продольном направлении по отношению к длинной оси желудка (модификация Петерсена). При этом соустье длиной 5-7 см накладывают так, чтобы оно отстояло от большой кривизны у привратника на 2 см, а в направлении кардии на 4 см. Данная модификация имеет некоторые преимущества перед операцией Хаккера, так как благодаря вертикальному положению соустья реже развивается порочный круг (рис.11).

Рис.11. Схема задней позадиободочной гастроэнтеростомии:
а— по Хакер;, б — по Петерсену, в — с операция на сагиттальном разрезе.
Показания. Операцию обычно применяют только при язвенных процессах в желудке. При раковом же его поражении опухолевая инфильтрация брыжейки поперечной ободочной кишки (mesocolon transversum) может привести к сдавлению анастомоза.
Техника. Выполняют верхнюю срединную лапаротомию. В рану выводят большой сальник вместе с поперечной ободочной кишкой и оттягивают их кверху так, чтобы обнажить нижнюю поверхность брыжейки поперечной ободочной кишки. Затем хирург пальцем захватывает начальную петлю тощей кишки у основания корня брыжейки слева от позвоночника и извлекает её в рану.
В бессосудистом месте брыжейки поперечной ободочной кишки слева от средней ободочной артерии (a. colica media) проводят вертикальный разрез длиной 5-7 см. Затем хирург, захватив двумя пальцами левой руки поперечную ободочную кишку и сальник, натягивает их, а остальными тремя пальцами надавливает на переднюю стенку желудка и, выводит заднюю стенку желудка в окно брыжейки поперечной ободочной кишки. Заднюю стенку желудка вытягивает в виде конуса и накладывает на неё мягкий кишечный жом в поперечном направлении по отношению к оси желудка (рис.12).

Рис.12. Операция Хакера-Петерсена:
а— извлечение начальной петли тощей кишки, б— наложение мягкого зажима на выведенную заднюю стенку желудка через разрез в брыжейке поперечной ободочной кишки.
Такой же жом накладывают на петлю тонкой кишки на расстоянии 10 см от двенадцатиперстно-тощей складки {plica duodenoj ejunalis). Начальную петлю кишки длиной 15-20 см фиксируют двумя швами-держалками в вертикальном положении к оси желудка, приводящую петлю - ближе к малой кривизне, отводящую - к большой (модификация Петерсена (рис. 13). Между держалками накладывают узловые серозно-мышечные швы. В дальнейшем техника операции такая же, как и при переднем гастроэнтероанастомозе. Перед наложением узлового серозно-мышечного шва на переднюю полуокружность анастомоза снимают жомы. С целью предотвращения развития порочного круга приводящее колено кишки следует подшить к стенке желудка выше анастомоза несколькими узловыми серозно-мышечными швами. Анастомоз фиксируют в отверстии брыжейки поперечной ободочной кишки, подшивая рядом узловых шёлковых швов край разреза брыжейки к стенке желудка вокруг анастомоза. Проходимость анастомоза проверяют так же, как проверяют так же, как и при передней гастроэнтеростомии.

Рис. 13. Операция Хакера-Петерсена:
а — петлю, кишки фиксируют в вертикальном положении к желудку,
б — подшивают анастомоз к краям разреза брыжейки поперечной ободочной кишки.
Резекция желудка
Резекция желудка является одной из наиболее частых операций при заболеваниях желудка и двенадцатиперстной кишки.
Операция включает два основных этапа. Иссечение поражённой части желудка (собственно резекция желудка), причём желательно удалить зону желудка, в которой секретируется гастрин, для уменьшения кислотности и количества желудочного сока.
Восстановление непрерывности желудочно-кишечного тракта путём наложения анастомоза между культей желудка и двенадцатиперстной или тощей кишками: во избежание возникновения порочного круга при всех модификациях гастроэнтеростомии рекомендуется наложение межкишечного анастомоза по Брауну, который производится между приводящими отводящем коленами кишки на расстоянии 20—35 см от первого соустья.
Виды резекций желудка:
· По объёму вмешательства: экономные - удаление 1/3-1/2 объёма желудка, обширные - удаление 2/3 объёма желудка, субтотальные - удаление 4/5 объёма желудка, тотальные - удаление 90% объёма желудка.
· По иссекаемым отделам: дистальные резекции (удаление дистального отдела желудка), проксимальные резекции (удаление проксимального отдела желудка вместе с кардией), пилорэктомии, антрумэктомии, кардэктомии, фундэктомии.
· В зависимости от метода восстановления непрерывности ЖКТ всё многообразие вариантов резекции желудка может быть представлено двумя типами:
- операции резекции желудка, основанные на принципе восстановления прямого гастродуоденального анастомоза по типу Бильрот I;
- операции резекции желудка, основанные на принципе создания обходного гастроэнтероанастомоза с односторонним выключением двенадцатиперстной кишки по типу Билърот II.
Показания к резекции желудка:
Абсолютные: злокачественные новообразования желудка, подозрение на злокачественное перерождение язвы, повторные язвенные кровотечения, стеноз привратника.
Относительные показания: длительно незаживающие язвы желудка и двенадцатиперстной кишки.
Резекция желудка по типу Бильрот I
Техника. После мобилизации желудка определяют дистальную границу отсечения желудка. Она во всех случаях должна проходить ниже привратника, который определяется по характерному утолщению стенки в виде валика и соответствующей ему предпривратниковой вене, проходящей в поперечном направлении относительно оси желудка. На двенадцатиперстную кишку ниже привратника накладывают кишечный жом. Раздавливающий жом накладывают выше привратника и скальпелем пересекают двенадцатиперстную кишку по верхнему краю зажима. Желудок отворачивают влево. На среднюю треть желудка накладывают жом Пайра и параллельно ему два зажима. После этого желудок подводят к двенадцатиперстной кишке и, отступив на 0,7—0,8 см от жомов, сшивают серозно-мышечными швами заднюю стенку желудка с задней стенкой двенадцатиперстной кишки. Нити наложенных швов срезают, за исключением крайних, которые в дальнейшем при наложении анастомоза служат держалками. Затем желудок пересекают между жомами и препарат удаляют. На малую кривизну выше оставшегося жома накладывают шов-держалку и отсекают край желудочной стенки вместе с верхним жомом. На культю желудка накладывают вначале непрерывный кетгутовый шов, который проходит через все слои стенки желудка, а затем узловой серозно-мышечный шов. Закончив ушивание верхней части культи, срезают края стенки желудка и двенадцатиперстной кишки под жомами. На задние губы анастомоза накладывают непрерывный кетгутовый шов, начиная шить снизу вверх. У верхнего края анастомоза нить захлестывают и продолжают накладывать шов на передние губы. Поверх первого ряда швов на переднюю стенку анастомоза накладывают второй ряд серозно-мышечных швов. При этом следует уделять особое внимание ушиванию анастомоза в верхнем углу на стыке 3 швов, где целесообразно наложить несколько дополнительных швов.
После наложения анастомоза нити-держалки срезают и зашивают дефекты в желудочно-ободочной (lig. gastrocolicum) и печёночно-желудочной {lig. hepatogastricum) связках.
Прямой гастродуоденальный анастомоз. В зависимости от методики формирования соустья между культей желудка и двенадцатиперстной кишкой варианты типа Бильрот I могут быть разделены на четыре группы.
Преимущества и недостатки.
- В функциональном отношении операция по типу Бильрот I наиболее полноценна.
- Большим преимуществом операции по типу Бильрот I является то, что всё вмешательство происходит над брыжейкой поперечной ободочной кишки.
- Однако резекцию желудка по типу Бильрот I в классическом виде производят редко, главным образом из-за трудности мобилизации двенадцатиперстной кишки и несоответствия просветов желудка и двенадцатиперстной кишки.
Резекция желудка по типу Бильрот II
Различия между резекцией по типу Билърот I и Бильрот II в основном заключаются в методике закрытия культи желудка, подшивания петли тощей кишки к желудку (передняя или задняя гастроэнтеростомия) и в способе расположения её по отношению к поперечной ободочной кишке (впередиободочный или позадиободочный гастроэнтероанастомоз). Классический способ резекции желудка по типу Бильрот II имеет лишь историческое значение. В современной хирургии обычно используют его различные модификации.
Показания. Локализация язвы в пилорическом или антральном отделах желудка, отсутствие рубцовых изменений в двенадцатиперстной кишке.
Техника. Резекцию и воссоединение по Бильрот II выполняются в следующей последовательности:
1 - Мобилизация и подготовка культи желудка не отличаются от соответствующего этапа по Бильрот 1 (рис.14).
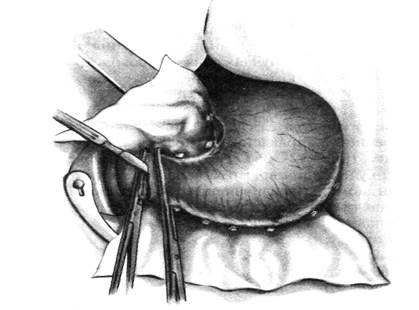
Рис.14. Резекция желудка по типу Бильрот I:
Наложение жомов на двенадцатиперстную кишку и желудок,
пересечение двенадцатиперстной кишки.
2 - Культю дуоденум перевязывают и погружают сдвоенным асимметрично кишке у ее брыжеечного края. Посредине между этими швами располагают третий шов. Между двумя крайними швами сшивают серозно-мышечный слой желудка и кишки.
3 - Поверх накладывают второй ряд серозно-мышечных швов, который располагают вблизи от зажима (рис.15).

Рис.15. Резекция желудка по типу Бильрот I.
а — наложение скорняжного шва на передние губы анастомоза,
б — наложение серозно-мышечных узловых швов на переднюю стенку анастомоза
3 - Вдоль линии шва электроножом рассекают серозно-мышечный слой кишки. Коагулируют подслизистый слой между циркуляторными складками слизистой.
4 - Поверх зажима и коагулятора на кишке накладывают серозно-мышечные швы между стенкой желудка и кишки: а) два кисетных шва, включающих переднюю и заднюю стенки желудка и кишку у верхнего и нижнего края анастомоза; б) узловой шов между передней стенкой желудка и стенкой кишки, погружающий зажим в коагулятор; в) серозно-мышечные швы между крайними узловыми швами.
5 - Извлекают зажим. Герметизируют анастомоз. Накладывают второй ряд серозно-мышечных швов.
6 - Продвигают зонд, ранее введенный в желудок, через анастомоз в кишку. Восстанавливают проходимость анастомоза. Зонд извлекают.
7 - Края брыжейки поперечно-ободочной кишки фиксируются к стенке желудка.
Одним из вариантов резекции с межкишечным анастомозом является методика "панталонных" анастомозов по Штейбергу. При этом культю желудка анастомозируют с комплексом, состоящим из двух кишечных петель, объединенных широким межкишечным соустьем.
Гастроеюнальное соустье представляет Т-образный анастомоз, в котором совмещаются два направления пищетока: из дуоденум и культи желудка в петлю тощей кишки. Нарушение эвакуации по этой петле лежат в основе синдрома приводящей петли. Формирование латеро-латерального анастомоза по Брауну, устраняя следствия нарушений проходимости желудочно-еюнального соустья, усложняет и увеличивает продолжительность операции. Выше описанная методика Т-образного анастомоза, обеспечивающая его беспрепятственную проходимость.
Способ Гофмейстера—Финстерера - один из наиболее распространённых методов операции. Суть операции заключается в резекции 2/3—3/4 желудка, ушивании просвета культи желудка по малой кривизне с погружением её в виде киля в просвет культи и наложением позадиободочного гастроэнтероанастомоза между короткой петлей приводящего отдела тощей кишки на расстоянии 4—6 см от связки Трейтца по типу «конец в бок» с оставшимся просветом желудка. При этом приводящую петлю фиксируют выше анастомоза на протяжении 2,5—3 см к вновь созданной малой кривизне. Сформированная таким образом «шпора» препятствует забрасыванию желудочного содержимого в приводящую петлю.
Техника. После того как мобилизован желудок и обработана культя двенадцатиперстной кишки, приступают к отсечению желудка и наложению анастомоза. Для этого на желудок по линии будущего пересечения накладывают два прямых желудочных жома. Одни жом накладывают со стороны большой кривизны, а второй — со стороны малой кривизны так, чтобы концы жомов соприкасались; рядом с ними накладывают раздавливающий желудочный жом на удаляемую часть желудка. Затем, натянув желудок, хирург отсекает его скальпелем по краю раздавливающего жома и удаляет препарат. Поскольку анастомоз по этой модификации накладывается только с частью (примерно 1/3) просвета культи желудка, то необходимо произвести ушивание остальной её части, иными словами, необходимо сформировать новую малую кривизну культи желудка. Большинство хирургов ушивают культю двух- или трёхрядным швами. Первый шов накладывают вокруг желудочного жома так же, как и на культю двенадцатиперстной кишки. Шов затягивают и этой же нитью накладывают непрерывный шов через все слои культи желудка в противоположном направлении. Начиная с десерозированного участка, по малой кривизне накладывают второй ряд узловых серозно-мышечных швов так, чтобы предыдущий шов полностью погрузился, особенно в области верхнего угла. Нити последнего шва не срезают, а берут на зажим, используя их как держалку. Закончив ушивание верхней части культи желудка, приступают к наложению собственно гастроэнтероанастомоза. Для этого культю желудка за зажим Кохера поворачивают задней стенкой кпереди, а ранее подготовленную и проведённую через окно брыжейки поперечной ободочной кишки петлю тощей кишки подтягивают к культе желудка и располагают так, чтобы приводящий конец петли был направлен к малой кривизне, а отводящий — к большой кривизне желудка. Длина приводящей петли от двенадцатиперстно - тощекишечной складки (plica duodenojejunalis) до начала анастомоза не должна превышать 8—10 см. Приводящую петлю кишки подшивают к культе желудка несколькими узловыми шёлковыми швами на протяжении 3—4 см выше шва держалки, а отводящую — одним швом к большой кривизне. Вначале узловыми серозно-мышечными швами сшивают заднюю стенку желудка на всю ширину анастомоза до самой большой кривизны со свободным краем тощей кишки. Срезав зажим Кохера с культи желудка, вскрывают и его просвет. На задние губы анастомоза накладывают непрерывный кетгутовый шов через все слои кишки и желудка. Длинной кетгутовой нитью, начиная от большой кривизны, сшивают задние стенки желудка и кишки обвивным непрерывным швом вплоть до верхнего угла анастомоза. Дойдя до угла анастомоза, последний стежок шва захлестывают и той же нитью сшивают передние губы анастомоза. При этом чаще применяют скорняжный шов Шмидена. При затягивании каждого стежка этого шва следят, чтобы слизистые оболочки желудка и кишки погружались внутрь анастомоза, помогая при этом пинцетом. Применяя этот прием, доходят почти до нижнего угла анастомоза и переходят на переднюю стенку, где начальную и конечную нити непрерывного шва связывают и отсекают.

Историки об Елизавете Петровне: Елизавета попала между двумя встречными культурными течениями, воспитывалась среди новых европейских веяний и преданий...

Кормораздатчик мобильный электрифицированный: схема и процесс работы устройства...

Наброски и зарисовки растений, плодов, цветов: Освоить конструктивное построение структуры дерева через зарисовки отдельных деревьев, группы деревьев...

Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций...
© cyberpedia.su 2017-2024 - Не является автором материалов. Исключительное право сохранено за автором текста.
Если вы не хотите, чтобы данный материал был у нас на сайте, перейдите по ссылке: Нарушение авторских прав. Мы поможем в написании вашей работы!