

Типы оградительных сооружений в морском порту: По расположению оградительных сооружений в плане различают волноломы, обе оконечности...

Семя – орган полового размножения и расселения растений: наружи у семян имеется плотный покров – кожура...

Типы оградительных сооружений в морском порту: По расположению оградительных сооружений в плане различают волноломы, обе оконечности...

Семя – орган полового размножения и расселения растений: наружи у семян имеется плотный покров – кожура...
Топ:
Характеристика АТП и сварочно-жестяницкого участка: Транспорт в настоящее время является одной из важнейших отраслей народного хозяйства...
Основы обеспечения единства измерений: Обеспечение единства измерений - деятельность метрологических служб, направленная на достижение...
Генеалогическое древо Султанов Османской империи: Османские правители, вначале, будучи еще бейлербеями Анатолии, женились на дочерях византийских императоров...
Интересное:
Подходы к решению темы фильма: Существует три основных типа исторического фильма, имеющих между собой много общего...
Отражение на счетах бухгалтерского учета процесса приобретения: Процесс заготовления представляет систему экономических событий, включающих приобретение организацией у поставщиков сырья...
Финансовый рынок и его значение в управлении денежными потоками на современном этапе: любому предприятию для расширения производства и увеличения прибыли нужны...
Дисциплины:
|
из
5.00
|
Заказать работу |
|
|
|
|
ГОСУДАРСТВЕННОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ
ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ
«БАШКИРСКИЙ ГОСУДАРСТВЕННЫЙ
МЕДИЦИНСКИЙ УНИВЕРСИТЕТ РОСЗДРАВА»
ХИРУРГИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ОРГАНОВ БРЮШНОЙ ПОЛОСТИ
Учебно-методическое пособие для студентов, обучающихся
по специальности 060101 - ЛЕЧЕБНОЕ ДЕЛО
Уфа - 2009
УДК 617.55-089 ББК 54.5
Х-50
Хирургическая анатомия и оперативная хирургия органов брюшной полости: Учебно-методическое пособие для студентов, обучающихся по специальности 060101 - Лечебное дело / Составители: Юлдашев М.Т., Хидиятов И.И., Гумерова Г.Т. - Уфа: Изд-во ГОУ ВПО Башгосмедуниверситет Росздрава, 2009. – 118 с: ил. 65.
Учебно-методическое пособие «Хирургическая анатомия и оперативная хирургия органов брюшной полости» подготовлено в соответствии с типовой учебной программой по дисциплине «Оперативная хирургия и хирургическая анатомия» (М., 1995 г.), на основании рабочей программы (2002г) и в соответствии с требованиями Государственного образовательного стандарта высшего профессионального образования по специальности 060101 - Лечебное дело.
Учебно-методическое пособие предназначено для самостоятельной (внеаудиторной) работы по оперативной хирургии и хирургической анатомии студентов по специальности 060101 - Лечебное дело. В нем детально излагаются основные вопросы хирургической анатомии и оперативной хирургии органов брюшной полости, содержатся тестовые задания для проверки исходного и итогового уровня знаний
Рекомендовано в печать по решению Координационного научно-методического совета и утверждено решением Редакционно-издательского совета (РИС) ГОУ ВПО «Башгосмедуниверситет Росздрава».
|
|
Рецензенты:
| Намоконов Е.В. | Зав. кафедрой оперативной хирургии и клинической анатомии Читинской государственной медицинской академии МЗ РФ д.м.н., профессор |
| Нартайлаков М.А. | Зав. кафедрой общей хирургии Башкирского государственного медицинского университета, д.м.н., профессор |
| Гайнутдинов Ф.М. | д.м.н., профессор кафедры факультетской хирургии с курсом колопроктологии, главный колопроктолог РБ |
 © ГОУ ВПО «Башкирский государственный
© ГОУ ВПО «Башкирский государственный
медицинский университет Росздрава», 2009
ОГЛАВЛЕНИЕ
Введение……………………………………………………………………………...4
1. Актуальность темы…………………………………………………………….5
2. Учебные цели………………………………………………………………......5
3. Материалы для самоподготовки
3.1. «Верхний этаж» брюшной полости……………………………………..8
3.1.1.Хирургическая анатомия и оперативная хирургия желудка……….8
3.1.2.Хирургическая анатомия и оперативная хирургия
печени и ЖВП……………………………………………………….28
3.1.3.Хирургическая анатомия и оперативная хирургия
поджелудочной железы………………………………………………50
3.1.4. Хирургическая анатомия и оперативная хирургия
селезенки…………………………………………………………..72
3.2. «Нижний этаж» брюшной полости……………………………………79
3.2.1.Хирургическая анатомия тонкой кишки…………………………...82
3.2.2.Хирургическая анатомия толстой кишки…………………………..88
3.2.3.Оперативная хирургия тонкой и толстой кишок…………………..98
4. Задания для самоконтроля
4.1. Контроль исходного уровня знаний………………………………..105
4.2 Итоговый контроль…………………………………………………...108
5. Список литературы…………………………………………………………117
ВВЕДЕНИЕ
Учебно-методическое пособие «Хирургическая анатомия и оперативная хирургия органов брюшной полости» предназначено для самостоятельной (внеаудиторной) работы студентов III-IV курсов лечебного факультета по дисциплине хирургическая анатомия и оперативная хирургия.
|
|
В учебно-методическом пособии в достаточном объеме изложены хирургическая анатомия и наиболее часто используемые оперативные вмешательства на органах брюшной полости.
Подробно изложены особенности кровоснабжения органов, оперативные вмешательства на желудке, тонкой и толстой кишках. С позиции топографической и клинической анатомии описаны пути распространения экссудата и гематом в брюшной полости.
Для самоконтроля исходного уровня знаний и проверки усвояемости материала представлены соответствующие тестовые задания.
Рекомендованная современная литература позволит более углубленно освоить тему и восстановить знания по хирургической анатомии и оперативной хирургии органов брюшной полости.
1. Актуальность темы:
В брюшной полости расположены жизненноважные органы, на которых хирургам часто приходится производить оперативные вмешательства: брюшной отдел пищевода, желудок, двенадцатиперстная кишка, печень, селезенка, поджелудочная железа, тонкая и толстая кишки.
Оперативные вмешательства, производимые в брюшной полости, имеют тенденцию к росту в результате учащения травматических повреждений, опухолевых и гнойно-воспалительных заболеваний.
Несмотря на значительные достижения медицинской технологии, большинство операций проводятся руками хирургов.
В клинической практике знания хирургической анатомии органов брюшной полости определяет благоприятный исход лечения больных не только хирургического профиля, но и терапевтического, педиатрического, урологического, гинекологического, травматологического, невропатологического и др.
2.Учебные цели:
Студент должен знать:
· Хирургическую анатомию органов «верхнего этажа» (синтопию, скелетотопию, голотопию, строение, кровоснабжение, лимфатическую систему, иннервацию):
- брюшного отдела пищевода
- желудка
- двенадцатиперстной кишки
- поджелудочной железы
- селезенки
- печени, желчного пузыря и желчевыводящих путей (ЖВП)
· Ход брюшины, производные брюшины «верхнего этажа»: сумки, стенки сальниковой сумки, сообщения и доступы.
· Оперативные доступы и операции на органах «верхнего этажа» брюшной полости
· Хирургическую анатомию органов «нижнего этажа» брюшной полости (12-перстная кишка, тонкая и толстая кишки)
|
|
· Брюшинные карманы, синусы, каналы
· Особенности кровоснабжения, лимфоотток и иннервацию тонкой и толстой кишок
· Отличительные признаки тонкой и толстой кишок
· Варианты расположения слепой кишки и червеобразного отростка
· Оперативные доступы и операции на органах «нижнего этажа» брюшной полости.
Студент должен уметь:
· Производить соответствующие лапаротомии к органам «верхнего» и «нижнего этажей» брюшной полости.
· Показывать органы «верхнего этажа» брюшной полости.
· Показывать малый и большой сальники, связки.
· Показывать отделы двенадцатиперстной кишки и ее взаимоотношение с поджелудочной железой.
· Печень, доли печени, связки, желчный пузырь, желчные протоки
· Показывать селезенку и ее связки.
· Выполнять ушивание ран селезенки;
· Ушить рану желудка; наложить временные и постоянные гастростомы (по Витцелю, Топроверу, Кадеру), по Бильрот I и Бильрот II, модификация Гоффмейстера-Финстерера.
· Ушивать рану печени
· Проводить операции на поджелудочной железе: абдоминизация, марсульпанизацию, дренирование сальниковой сумки. Знать доступы к поджелудочной железе.
· Производить операции на печени и ЖВП: холецистэктомию, холедохотомию, холедохостомию.
· Уметь показывать боковые каналы, брыжеечные синусы, илеоцекальный угол, карманы, Баугиниев клапан
· Уметь показывать сосуды тонкой и толстой кишок
· Знать виды аппендэктомии (ретроградная, антеградная), уметь производить аппендэктомию (на усмотрение студента).
· Производить ушивание ран тонкой и толстой кишок
· Формировать энтеро-коло -, коло-коло - анастомозы.
· Знать способы формирования противоестественного заднего прохода, кишечных свищей
3. Материалы для самоподготовки к освоению данной темы
Для того чтобы приступить к рассмотрению темы брюшной полости необходимо конкретизировать понятия: полость живота, брюшная полость и брюшинная полость.
Полость живота – это полость, ограниченная внутрибрюшной фасцией.
Брюшная полость – это полость ограниченная париетальным листком брюшины, а брюшинная полость – это щелевидное пространство между париетальным и висцеральным листками брюшины.
|
|
Деление на «верхний этаж» и «нижний этаж» брюшной полости является условным и применяется для удобства изучения. Граница между «этажами» проходит по корню брыжейки поперечно-ободочной кишки.
В «верхнем этаже» брюшной полости располагаются жизненноважные органы пищеварительного тракта: желудок, печень, поджелудочная железа, двенадцатиперстная кишка и селезенка.
К органам «нижнего этажа» относятся тонкая и толстая кишки.
Хирургическая анатомия.
Желудок (Ventriculus) представляет собой мешкообразное расширение пищеварительного тракта. В желудке пища скапливается после прохождения ее через пищевод и происходят первые стадии переваривания, когда твердые составные части пищи переходят в жидкую или кашицеобразную смесь, и химическая обработка под воздействием соляной кислоты и пепсина. В желудке различают переднюю и заднюю стенки. Вогнутый, обращенный вверх и вправо край желудка, называется малой кривизной (curvatura ventriculi minor); выпуклый край, обращенный вниз и влево,— большой кривизной (curvatura ventriculi major). На малой кривизне, ближе к выходному отделу желудка, заметна вырезка, где два участка малой кривизны сходятся под острым углом (angulus ventriculi). Этот угол является ориентиром между телом и антральным отделом.
В желудке различают следующие части: место входа пищевода в желудок называется ostium cardiacum; прилежащая часть желудка - pars cardiaca; место выхода - привратник, прилежащая часть желудка - pars pylorica; куполообразная часть желудка влево от ostium cardiacum называется дном или сводом. Тело простирается от свода желудка до pars pylorica. Pars pylorica и разделяется на antrum pyloricum - ближайший к телу желудка участок и canalis pyloricus - более узкую, трубкообразную часть, прилежащую непосредственно к pylorus (рис.1).

Рис.1. Желудок: 1- incisure cardiaca; 2 - fundus ventriculi; 3 - corpus ventricull; 4 - vestibulum pylori; 5 - antrum pyloricum; 6- pars inferior duodeni; 7 - pars descendens duodeni; 8 - pylorus; 9 - pars superior duodeni; 10- incisura angularis (пунктиром обозначена граница между телом желудка и его пилорической частью); 11 — брюшной отдел пищевода.
Голотопия - желудок располагается в epigastrium; большая часть желудка (около 5/6) находится влево от срединной линии; большая кривизна желудка при его наполнении проецируется в пупочную область.
Скелетотопия - своей длинной осью желудок направлен сверху вниз, слева направо и сзади наперед при этом входное отверстие располагается слева от позвоночника позади хряща VII левого ребра, на расстоянии 2,5—3 см от края грудины; его проекция сзади соответствует XI грудному позвонку; оно значительно удалено от передней стенки живота. Свод желудка достигает нижнего края V ребра по среднеключичной линии. Привратник при пустом желудке лежит по средней линии или несколько вправо от нее против VIII правого реберного хряща, что соответствует уровню XII грудного или I поясничного позвонка.
|
|
Синтопия - при наполненном состоянии желудок вверху соприкасается с нижней поверхностью левой доли печени и левым куполом диафрагмы, сзади - с верхним полюсом левой почки и надпочечником, с селезенкой, с передней поверхностью поджелудочной железы, далее внизу - с mesocolon и colon transversum, спереди - с брюшной стенкой между печенью справа и ребрами слева. Когда желудок пуст, он вследствие сокращения своих стенок уходит в глубину и освободившееся пространство занимает поперечная ободочная кишка, так что она может лежать впереди желудка непосредственно под диафрагмой. Величина желудка сильно варьирует как индивидуально, так и в зависимости от его наполнения. При средней степени растяжения его длина около 21-25 см.
Кровоснабжение желудка. Артерии желудка начинаются от truncus coeliacus.
Малая кривизна - анастомоз между a. gastrica sinistra (из truncus coeliacus) и a. gastrica dextra (из а. hepatica communis)
Большая кривизна - аа. gastroepiploica sinistra (из a. lienalis) и gastroepiploica dextra (из a. gastroduodenalis).
Fornix желудка - аа. gastricae breves (из a. lienalis).
Вены желудка, соответствуют ходу артерий, впадают в v. portae (рис.2).
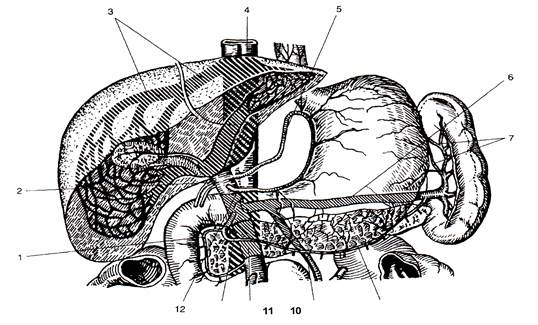
Рис. 2. Кровоотток от желудка:
1- панкреатодуоденальные вены, 2 - воротная вена (v. portae), 3 - печёночная вена, 4- нижняя полая вена, 5 - левая желудочная вена, 6 — селезёночная вена (v. lienalis), 7- короткие желудочные вены, 8 - левая желудочно-сальниковая вена, 9 - нижняя брыжеечная вена (v. mesentehca inferior), 10 - верхняя брыжеечная вена (v. mesentehca superior),
11 - правая желудочно-сальниковая вена, 12- правая желудочная вена.
Лимфоотток от желудка происходит по лимфатическим сосудам, идущим вблизи сосудов, кровоснабжающих желудок, через лимфатические узлы первого и второго порядка.
- Регионарные лимфатические узлы первого порядка.
· Правые и левые желудочные лимфатические узлы (nodi lymphatici gastrici dextri et sinistri)расположены в малом сальнике.
· Правые и левые желудочно-сальниковые лимфатические узлы (nodi lymphatici gastrici dextri et sinistri)расположены в связках большого сальника.
· Желудочно-поджелудочные лимфатические узлы (nodi lymphatic gastropancreatici)расположены в желудочно-поджелудочной связке.
- Лимфатическими узлами второго порядка для органов «верхнего этажа» брюшной полости являются чревные лимфатические узлы.
Иннервируют желудок блуждающие нервы (nn. vagi) и ветви чревного сплетения (plexus coeliacus).
· Блуждающие нервы (n. vagi) несут как предузловые парасимпатические нервные волокна от заднего ядра к нервным клеткам, расположенным в интрамуральных сплетениях желудка, так и чувствительные волокна.
- Левый блуждающий нерв проходит по передней поверхности пищевода через пищеводное отверстие диафрагмы, дает ветви к воротам печени, желчному пузырю и, проходя по передней поверхности желудка вблизи малой кривизны, отдаёт передние желудочные ветви ко дну и телу желудка и направляется далее к пилорической части желудка и 12 – перстной кишки.
- Правый блуждающий нерв, пройдя через пищеводное отверстие диафрагмы по задней стенке пищевода, принимает ветвь от чревного сплетения и по задней стенке желудка также вблизи малой кривизны подходит к пилорической части желудка (правая ветвь), попутно отдавая задние желудочные ветви (rr. gastrici posteriores) к задней стенке дна и тела желудка, ветви к левой почке и селезенке.
· Ветви чревного сплетения (plexus coeliacus), которые подходят к желудку по стенкам кровеносных сосудов, содержат послеузловые симпатические и чувствительные нервные волокна.
- Предузловые симпатические нервные волокна от 5-9-го грудных спинно-мозговых сегментов в составе большого внутренностного нерва (n. splanchnicus major) подходятк чревным узлам (верхним и нижним) (gangll. coeliaca), принимающим участие в образовании чревного сплетения.
- Чувствительные нервные волокна 5-6-го грудных спинно-мозговых сегментов в составе большого внутренностного нерва доходят до чревного сплетения и вместе с его ветвями доходят до желудка.
Оперативная хирургия желудка
Рис.3. Ушивание перфоративной язвы желудка двухрядным швом
а — наложение краевых швов Жобера,
б — наложение отдельных узловых серозно-мышечных швов Ламбера
Гастростомия — наложение пищеприемного желудочного свища. Сущность гастростомии заключается в создании искусственного входа в полость желудка через переднюю брюшную стенку для кормления больного при невозможности приема пищи через рот или невозможности прохождения через пищевод.
Желудочный свищ может быть временным и постоянным. Временный свищ накладывают как предварительный этап при операциях на глотке или пищеводе. Постоянный свищ накладывают при неоперабельных опухолях верхних отделов пищеварительного тракта как паллиативное вмешательство.
Показания. Стенозирующие опухоли пищевода, кардиального отдела желудка, рубцовое сужение пищевода после ожогов, кардиоспазм.
Обезболивание. Местная анестезия.
Техника операции по Витцелю. Вскрытие брюшной полости производится трансректальным разрезом слева. От края левой реберной дуги проводят вертикальный разрез длиной 10 см по середине ширины прямой мышцы живота. Последовательно рассекают кожу с подкожно-жировой клетчаткой, переднюю стенку влагалища прямой мышцы живота, тупо расщепляют эту мышцу; рассекают заднюю стенку ее влагалища вместе с поперечной фасцией и пристеночной брюшиной. В рану выводят переднюю стенку желудка. На середине между малой и большой кривизной тела желудка вдоль длинной его оси ближе к кардиальному отделу прикладывают резиновую трубку диаметром 0,8 см и погружают ее в желоб, образованный двумя складками стенки желудка; края складок соединяют над трубкой 5 - 7 серозно-мышечными узловыми шелковыми швами, прочно фиксирующими трубку. Левее последнего шва накладывают еще один в виде неполного кисета, оставляя его незатянутым. Внутри него двумя анатомическими пинцетами захватывают в складку стенку желудка и прямыми ножницами рассекают ее через все слои. В образовавшееся отверстие вводят на глубину 5 см конец резиновой трубки и затягивают кисетный шов. Конец резиновой трубки направлен в область воздушного пузыря желудка (рис.4,5).

Рис.4. Гастростомия по Витцелю:
а— рассечение стенки желудка в центре полукисетного шва:
б— погружение конца резиновой трубки в полость желудка.

Рис.5. Гастростомия по Витцелю:
а — наложение дополнительного ряда узловых серозно-мышечных швов,
б — схема расположения трубки в просвете и серозно-мышечном канале желудка.
Стенку желудка в окружности выхода резиновой трубки из канала фиксируют четырьмя узловыми шелковыми швами к париетальной брюшине и заднему листку влагалища прямой мышцы живота: накладывают по одному шву выше и ниже выхода трубки и по одному — по сторонам от нее.
Края разреза передней стенки влагалища прямой мышцы выше и ниже выведенной наружу резиновой трубки соединяют узловыми шелковыми швами, оставляя место для выхода трубки. На трубу надевают резиновую манжету, которую фиксируют швом к краю кожного разреза.
Кормить больного жидкой пищей начинают тотчас после операции. Вне периода приема пищи трубку пережимают или закрывают пробкой и привязывают бинтом к животу.
Если гастростомия была сделана как временная операция, трубку впоследствии удаляют, а отверстие обычно закрывается самопроизвольно.
Гастростомия по Г.С.Топроверу
Трансректальным разрезом слева вскрывают брюшную полость и выводят переднюю стенку желудка в виде конуса; на вершину конуса накладывают два шелковых шва-держалки. Ниже вершины конуса концентрически накладывают три кисетных шва на расстоянии один от другого 1,5—2 см. Концы нитей кисета не затягивают. Вскрывают полость желудка на вершине конуса между держалками, вводят в отверстие резиновую дренажную трубку диаметром 1 см и нити наложенных кисетных швов последовательно затягивают. Таким образом, вокруг введенной трубки образуются три складки-клапана. Чтобы сохранить образовавшийся канал, конус желудка фиксируют к слоям разреза брюшной стенки: на уровне самого глубоко расположенного кисета стенку конуса фиксируют к париетальной брюшине, выше расположенный участок — к краям разреза прямой мышцы и самый верхний участок (на уровне первого кисета) — к краям кожи; эти последние швы накладывают так, чтобы слизистая оболочка желудка на уровне разреза выступала над разрезом. Остающиеся отверстия брюшины, мышцы и кожу последовательно ушивают. Трубку после окончания операции вынимают: образуется канал с клапанами и губовидный свищ. Желудочное содержимое, благодаря клапанам, не должно изливаться. Для кормления больного в свищ вводят дренажную трубку.
Гастростомия по Кадеру.
Операция применяется при малых размерах желудка у детей, у взрослых — при обширном раковом поражении стенки желудка.
Техника операции. Доступ трансректальный. Вытягивают конус передней стенки желудка и накладывают вокруг него кисетный шов; в центре кисета прорезают все слои стенки и вводят в желудок резиновую трубку. Кисет затягивают и завязывают. Далее, отступя на 1 — 1,5 см к периферии, концентрически накладывают второй и третий кисетные швы, при затягивании которых трубка оказывается в канале, имеющим прямое (отвесное) направление. Если из-за недостатка места наложить второй и третий кисет не удается, трубку дополнительно укрепляют между двумя продольными складкам желудка, соединяя их несколькими узловыми швами.
Гастроэнтеростомия - наложение соустья между желудком и петлей тонкой кишки. Существуют четыре способа гастроэнтеростомии:
• Передняя впередиободочная (gastroenterostomia, antecolica anterior)
• Задняя впередиободочная (gastroenterostomia antecolica posterior)
• Передняя позадиободочная (gastroenterostomia retrocolica anterior).
• Задняя позадиободочная (gastroenterostomia retrocolica posterior)
Чаще всего применяют переднюю впередиободочную и заднюю позадиободочную гастроэнтеростомии, в виде исключения - переднюю позадиободочную. От этих вариантов отличается способ Ру - наложение U-образного анастомоза только отводящей петли, который можно накладывать по любому из вариантов (рис.6). Способ применяют при реконструктивных операциях после резекций желудка.

Рис.6. Схема U – образной гастроэнтеростомии по Ру.
Показания. Неоперабельный рак антрального отдела желудка, прободные язвыжелудка и двенадцатиперстной кишки (только в тех случаях, когда резекция противопоказана, а ушивание прободного отверстия может привести к сужению пилорической части желудка).
Операция Вельфлера - Никопадони. Этот вид передней впередиободочной гастроэнтеростомии технически более прост, чем другие виды.
Техника. Верхнесрединная лапаротомия. Отсчитывая от связки Трейца 40-60 см нетяготеющей кишки проводят впереди поперечно-ободочной кишки, укладывают на переднюю стенку желудка изоперистальтически. На место будущего анастомоза по типу «бок в бок» накладывают 2 шелковые лигатуры держалки, между этими держалками накладывают узловые серозно-мышечные швы (на задней стенке анастомоза) (рис.7).

Рис. 7. Операция Вельфлера-Николадоии:
а — наложение шёлковых швов-держалок,
б — наложение первого ряда узловых шёлковых серозно-мышечных швов.
Затем прикладывают петлю, кишки на стенку желудка, вскрывают поочередно их просвет длинной до 4-5 см (рис.8).
После обработки слизистой оболочки производят ушивание «задней губы» анастомоза непрерывным кетгутовым швом Мультановского и переходят на переднюю губу анастомоза и швом Шмидена доходят до следующего угла анастомоза, и завязывая концы кетгута. После этого накладывают узловые серозно-мышечные швы на переднюю стенку анастомоза (рис.9).
Для проверки проходимости анастомоза в его просвет пальцем вдавливают стенку кишки. Анастомоз должен пропускать два поперечных пальца.
Поскольку после этой операции нередко возникает порочный круг (заброс желудочного содержимого в приводящую кишку), то для устранения развития этого осложнения необходимо дополнительно накладывать энтеро-энтероанастомоз по Брауну между приводящей и отводящей петлями на расстоянии 15-20 см от гастроэнтероанастомоза. Техника наложения межкишечного соустья такая же, как и гастроэнтероанастомоза (рис.10).

Рис.9. Операция Вельфлера-Николадони:
а — наложение непрерывного кетгутового шва на задние губы анастомоза
б— наложение серозно-мышечных швов на переднюю губу анастомоза.

Рис.10. Операция Вельфлера-Николадони:
Между приводящим и отводящим коленами тощей кишки наложен анастомоз по Браун.
Гастроэнтеранастомоз по Хакеру-Петерсену.
Соустье между желудком и кишкой при этом виде задней позадиободочной гастроэнтеростомии можно наложить как в поперечном (операция Хакера), так и в продольном направлении по отношению к длинной оси желудка (модификация Петерсена). При этом соустье длиной 5-7 см накладывают так, чтобы оно отстояло от большой кривизны у привратника на 2 см, а в направлении кардии на 4 см. Данная модификация имеет некоторые преимущества перед операцией Хаккера, так как благодаря вертикальному положению соустья реже развивается порочный круг (рис.11).

Рис.11. Схема задней позадиободочной гастроэнтеростомии:
а— по Хакер;, б — по Петерсену, в — с операция на сагиттальном разрезе.
Показания. Операцию обычно применяют только при язвенных процессах в желудке. При раковом же его поражении опухолевая инфильтрация брыжейки поперечной ободочной кишки (mesocolon transversum) может привести к сдавлению анастомоза.
Техника. Выполняют верхнюю срединную лапаротомию. В рану выводят большой сальник вместе с поперечной ободочной кишкой и оттягивают их кверху так, чтобы обнажить нижнюю поверхность брыжейки поперечной ободочной кишки. Затем хирург пальцем захватывает начальную петлю тощей кишки у основания корня брыжейки слева от позвоночника и извлекает её в рану.
В бессосудистом месте брыжейки поперечной ободочной кишки слева от средней ободочной артерии (a. colica media) проводят вертикальный разрез длиной 5-7 см. Затем хирург, захватив двумя пальцами левой руки поперечную ободочную кишку и сальник, натягивает их, а остальными тремя пальцами надавливает на переднюю стенку желудка и, выводит заднюю стенку желудка в окно брыжейки поперечной ободочной кишки. Заднюю стенку желудка вытягивает в виде конуса и накладывает на неё мягкий кишечный жом в поперечном направлении по отношению к оси желудка (рис.12).

Рис.12. Операция Хакера-Петерсена:
а— извлечение начальной петли тощей кишки, б— наложение мягкого зажима на выведенную заднюю стенку желудка через разрез в брыжейке поперечной ободочной кишки.
Такой же жом накладывают на петлю тонкой кишки на расстоянии 10 см от двенадцатиперстно-тощей складки {plica duodenoj ejunalis). Начальную петлю кишки длиной 15-20 см фиксируют двумя швами-держалками в вертикальном положении к оси желудка, приводящую петлю - ближе к малой кривизне, отводящую - к большой (модификация Петерсена (рис. 13). Между держалками накладывают узловые серозно-мышечные швы. В дальнейшем техника операции такая же, как и при переднем гастроэнтероанастомозе. Перед наложением узлового серозно-мышечного шва на переднюю полуокружность анастомоза снимают жомы. С целью предотвращения развития порочного круга приводящее колено кишки следует подшить к стенке желудка выше анастомоза несколькими узловыми серозно-мышечными швами. Анастомоз фиксируют в отверстии брыжейки поперечной ободочной кишки, подшивая рядом узловых шёлковых швов край разреза брыжейки к стенке желудка вокруг анастомоза. Проходимость анастомоза проверяют так же, как проверяют так же, как и при передней гастроэнтеростомии.

Рис. 13. Операция Хакера-Петерсена:
а — петлю, кишки фиксируют в вертикальном положении к желудку,
б — подшивают анастомоз к краям разреза брыжейки поперечной ободочной кишки.
Резекция желудка
Резекция желудка является одной из наиболее частых операций при заболеваниях желудка и двенадцатиперстной кишки.
Операция включает два основных этапа. Иссечение поражённой части желудка (собственно резекция желудка), причём желательно удалить зону желудка, в которой секретируется гастрин, для уменьшения кислотности и количества желудочного сока.
Восстановление непрерывности желудочно-кишечного тракта путём наложения анастомоза между культей желудка и двенадцатиперстной или тощей кишками: во избежание возникновения порочного круга при всех модификациях гастроэнтеростомии рекомендуется наложение межкишечного анастомоза по Брауну, который производится между приводящими отводящем коленами кишки на расстоянии 20—35 см от первого соустья.
Виды резекций желудка:
· По объёму вмешательства: экономные - удаление 1/3-1/2 объёма желудка, обширные - удаление 2/3 объёма желудка, субтотальные - удаление 4/5 объёма желудка, тотальные - удаление 90% объёма желудка.
· По иссекаемым отделам: дистальные резекции (удаление дистального отдела желудка), проксимальные резекции (удаление проксимального отдела желудка вместе с кардией), пилорэктомии, антрумэктомии, кардэктомии, фундэктомии.
· В зависимости от метода восстановления непрерывности ЖКТ всё многообразие вариантов резекции желудка может быть представлено двумя типами:
- операции резекции желудка, основанные на принципе восстановления прямого гастродуоденального анастомоза по типу Бильрот I;
- операции резекции желудка, основанные на принципе создания обходного гастроэнтероанастомоза с односторонним выключением двенадцатиперстной кишки по типу Билърот II.
Показания к резекции желудка:
Абсолютные: злокачественные новообразования желудка, подозрение на злокачественное перерождение язвы, повторные язвенные кровотечения, стеноз привратника.
Относительные показания: длительно незаживающие язвы желудка и двенадцатиперстной кишки.
Резекция желудка по типу Бильрот I
Техника. После мобилизации желудка определяют дистальную границу отсечения желудка. Она во всех случаях должна проходить ниже привратника, который определяется по характерному утолщению стенки в виде валика и соответствующей ему предпривратниковой вене, проходящей в поперечном направлении относительно оси желудка. На двенадцатиперстную кишку ниже привратника накладывают кишечный жом. Раздавливающий жом накладывают выше привратника и скальпелем пересекают двенадцатиперстную кишку по верхнему краю зажима. Желудок отворачивают влево. На среднюю треть желудка накладывают жом Пайра и параллельно ему два зажима. После этого желудок подводят к двенадцатиперстной кишке и, отступив на 0,7—0,8 см от жомов, сшивают серозно-мышечными швами заднюю стенку желудка с задней стенкой двенадцатиперстной кишки. Нити наложенных швов срезают, за исключением крайних, которые в дальнейшем при наложении анастомоза служат держалками. Затем желудок пересекают между жомами и препарат удаляют. На малую кривизну выше оставшегося жома накладывают шов-держалку и отсекают край желудочной стенки вместе с верхним жомом. На культю желудка накладывают вначале непрерывный кетгутовый шов, который проходит через все слои стенки желудка, а затем узловой серозно-мышечный шов. Закончив ушивание верхней части культи, срезают края стенки желудка и двенадцатиперстной кишки под жомами. На задние губы анастомоза накладывают непрерывный кетгутовый шов, начиная шить снизу вверх. У верхнего края анастомоза нить захлестывают и продолжают накладывать шов на передние губы. Поверх первого ряда швов на переднюю стенку анастомоза накладывают второй ряд серозно-мышечных швов. При этом следует уделять особое внимание ушиванию анастомоза в верхнем углу на стыке 3 швов, где целесообразно наложить несколько дополнительных швов.
После наложения анастомоза нити-держалки срезают и зашивают дефекты в желудочно-ободочной (lig. gastrocolicum) и печёночно-желудочной {lig. hepatogastricum) связках.
Прямой гастродуоденальный анастомоз. В зависимости от методики формирования соустья между культей желудка и двенадцатиперстной кишкой варианты типа Бильрот I могут быть разделены на четыре группы.
Преимущества и недостатки.
- В функциональном отношении операция по типу Бильрот I наиболее полноценна.
- Большим преимуществом операции по типу Бильрот I является то, что всё вмешательство происходит над брыжейкой поперечной ободочной кишки.
- Однако резекцию желудка по типу Бильрот I в классическом виде производят редко, главным образом из-за трудности мобилизации двенадцатиперстной кишки и несоответствия просветов желудка и двенадцатиперстной кишки.
Резекция желудка по типу Бильрот II
Различия между резекцией по типу Билърот I и Бильрот II в основном заключаются в методике закрытия культи желудка, подшивания петли тощей кишки к желудку (передняя или задняя гастроэнтеростомия) и в способе расположения её по отношению к поперечной ободочной кишке (впередиободочный или позадиободочный гастроэнтероанастомоз). Классический способ резекции желудка по типу Бильрот II имеет лишь историческое значение. В современной хирургии обычно используют его различные модификации.
Показания. Локализация язвы в пилорическом или антральном отделах желудка, отсутствие рубцовых изменений в двенадцатиперстной кишке.
Техника. Резекцию и воссоединение по Бильрот II выполняются в следующей последовательности:
1 - Мобилизация и подготовка культи желудка не отличаются от соответствующего этапа по Бильрот 1 (рис.14).
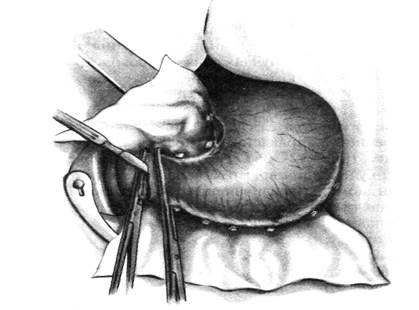
Рис.14. Резекция желудка по типу Бильрот I:
Наложение жомов на двенадцатиперстную кишку и желудок,
пересечение двенадцатиперстной кишки.
2 - Культю дуоденум перевязывают и погружают сдвоенным асимметрично кишке у ее брыжеечного края. Посредине между этими швами располагают третий шов. Между двумя крайними швами сшивают серозно-мышечный слой желудка и кишки.
3 - Поверх накладывают второй ряд серозно-мышечных швов, который располагают вблизи от зажима (рис.15).

Рис.15. Резекция желудка по типу Бильрот I.
а — наложение скорняжного шва на передние губы анастомоза,
б — наложение серозно-мышечных узловых швов на переднюю стенку анастомоза
3 - Вдоль линии шва электроножом рассекают серозно-мышечный слой кишки. Коагулируют подслизистый слой между циркуляторными складками слизистой.
4 - Поверх зажима и коагулятора на кишке накладывают серозно-мышечные швы между стенкой желудка и кишки: а) два кисетных шва, включающих переднюю и заднюю стенки желудка и кишку у верхнего и нижнего края анастомоза; б) узловой шов между передней стенкой желудка и стенкой кишки, погружающий зажим в коагулятор; в) серозно-мышечные швы между крайними узловыми швами.
5 - Извлекают зажим. Герметизируют анастомоз. Накладывают второй ряд серозно-мышечных швов.
6 - Продвигают зонд, ранее введенный в желудок, через анастомоз в кишку. Восстанавливают проходимость анастомоза. Зонд извлекают.
7 - Края брыжейки поперечно-ободочной кишки фиксируются к стенке желудка.
Одним из вариантов резекции с межкишечным анастомозом является методика "панталонных" анастомозов по Штейбергу. При этом культю желудка а
|
|
|

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни...

Своеобразие русской архитектуры: Основной материал – дерево – быстрота постройки, но недолговечность и необходимость деления...

Типы сооружений для обработки осадков: Септиками называются сооружения, в которых одновременно происходят осветление сточной жидкости...

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰)...
© cyberpedia.su 2017-2024 - Не является автором материалов. Исключительное право сохранено за автором текста.
Если вы не хотите, чтобы данный материал был у нас на сайте, перейдите по ссылке: Нарушение авторских прав. Мы поможем в написании вашей работы!