Задача №76
Лекарственно-индуцированныйэзофагит
Больного Ж., 18 лет, в течение 3 дней беспокоит боль при глотании, изжога. Регургитация, снижение массы тела, боль в грудной клетке отсутствуют. Известно, что более 2-х месяцев принимал ибупрофен по поводу выраженной боли в локтевомсуставе.
При физикальном осмотре патологических отклонений не выявлено. При проведении ЭГДС выявлены изменения слизистой пищевода (см. фото).
Лабораторные тесты:
Анализ крови клинический: гемоглобин -156 г/л, эритроциты 5.4х1012/л, лейкоциты 8.2х109/л, СОЭ – 12 мм/час, Тромбоциты -262х109/л, лейкоцитарная формула – п/я – 2%, с/я – 70%, э-3%, б-0%, мон-8%, лимфоциты -17%.
Биохимический анализ крови: АЛТ – 24 ед/л, АСТ – 28 ед/л, ГГТП – 12 ед/л, ЩФ – 216 мкмоль/л, билирубин общий – 18.6 мкмоль/л, прямой – 4.0 мкмоль/л, непрямой – 14.6 мкмоль/л, глюкоза – 4.8 ммоль/л, мочевина – 6.4 ммоль/л, креатинин – 76 ммоль/л, холестерин – 4.2 ммоль/л, общий белок – 78 г/л, К+ - 4.6 ммоль/л, Na+ - 142 ммоль/л
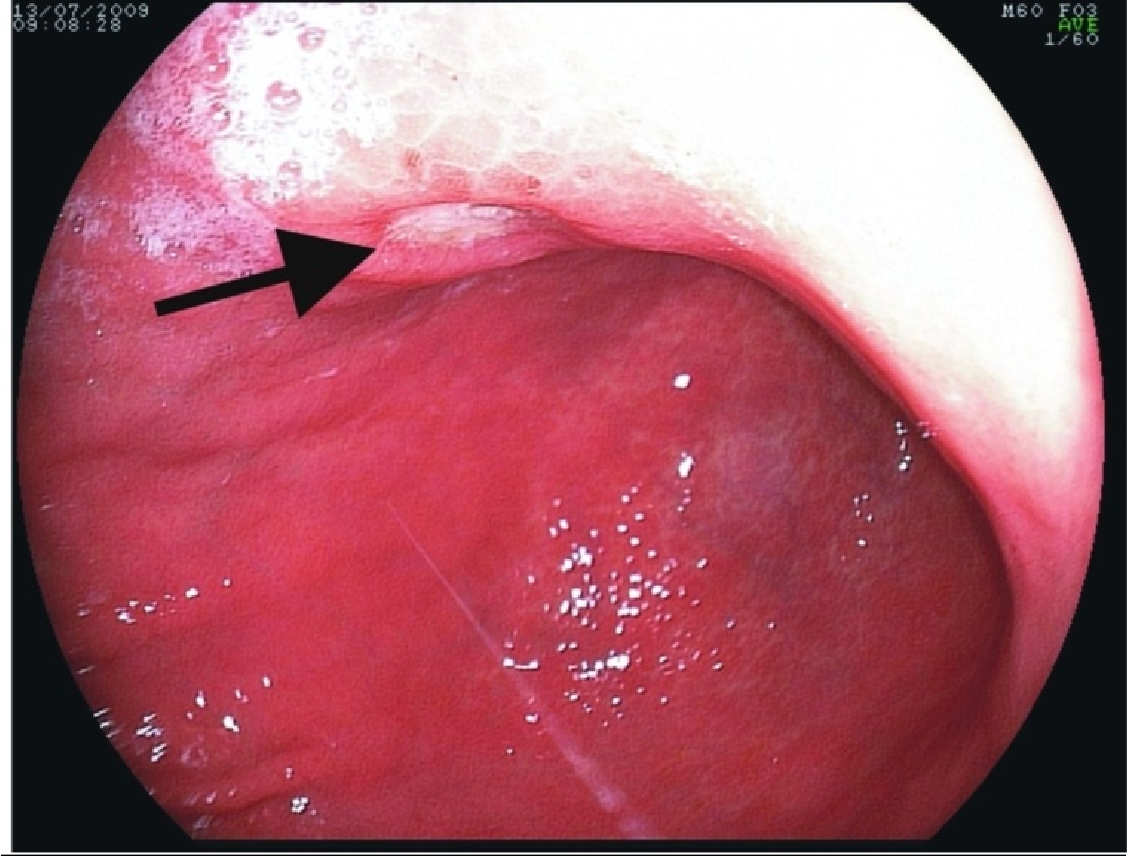
Эзофагогастродуоденоскопия: зоны воспаления чередуются с относительно сохранными участками слизистой оболочки пищевода, без изъязвлений (фото 1)
Фото 1. Эзофагагастроскопия: фрагмент гиперемированной слизистой пищевода

Вопросы:
1.Что означает термин одинофагии? Каковы наиболее вероятные причины одинофагии? Одинофагия-это боль при глотании и прохождении пиши. Причина возникновения лежит в гипермоторной дискинезии пищевода, нарушающей его перистальтическую функцию.
2.Какие заболевания следует внести в диагностический поиск при данных жалобах пациента?ГЭРБ, эзофагит, язва пишевода, рак пищевода, химический ожог пищевода.
3.Какие методы диагностики целесообразно использовать для уточнения причины одинофагии?Эзофагометрия(нарушение моторики пищевода), РН-метрия пищевода, желудка(диф диагноз ГЭРБ), рентген с контрастированием(изменение пищевода),
4.Назовите основные принципы лечения синдрома одинофагии.Лечение причины возникновения (отмена приема препарата). Нормализация режима питания (дробное, малыми порциями).Гелевые антациды(фосфалюгель). Хирургические методы (балоннаядилятация, бужирование).
Задача №77
ЯБ желудка
Пациент Л., 47 лет, обратился с жалобами на мучительную изжогу в течение последних 3 недель и интенсивные боли в подложечной области и зоне Шоффара, возникающие ночью и/или через 1,5 – 2 часа после еды. Боли иррадиировали в спину, купировались приемом
«соды», эффект длился не более 1-2 часов. Беспокоила почти постоянная тошнота.
В анамнезе травма правого коленного сустава, около 6 месяцев назад, консультирован ортопедом - выставлен диагноз «артроз правого коленного сустава, повреждение связочного аппарата правого коленного сустава, реактивный синовит», была назначена
«поддерживающая» терапия на 6 месяцев, которую пациент продолжает принимать.
При осмотре пациент повышенного питания, ИМТ - 33 кг/м2, гиперемия лица. Живот увеличен в объёме за счет подкожно-жировой клетчатки, чуть вздут, асцита нет, определяется болезненность при пальпации эпигастральной и пилоро-бульбарной зон, зоны Шоффара. Симптомы Кера, Мюсси, Ортнера, Щеткина – отрицательные. Мочеиспускание без особенностей. Последние 2-3 месяца стул со склонностью к запорам, без патологических примесей.
Результаты лабораторно – инструментальных методов обследования:
Клинический анализ крови – Гемоглобин 124 г/л, эритроциты 4,2 х1012/л, ЦП 0,95, лейкоциты 6,1х109/л, ретикулоциты 17‰, СОЭ 10 мм/час.
Диастаза – 1436 (норма до 800)
Б/х анализ крови: АЛТ – 36ед/л, АСТ – 55ед/л, ГГТП – 14ед/л, ЩФ – 216ед/л, альфа- амилаза – 418ед/л (норма до 390), холестерин – 6,87ммоль/л, глюкоза – 6,1ммоль/л, общий белок – 75 г/л.
Анализ кала на скрытую кровь – слабо положительный
Уреазный дыхательный тест - положительный
ЭГДС: пищевод свободно проходим, слизистая оболочка пищевода гиперемирована в нижней трети. Слизистая оболочка желудка гиперемирована, больше в антральном отделе, где по задней стенке, ближе к луковице 12-п. кишки определяется глубокий (примерно 5-6 мм) язвенный дефект диаметром 16 мм, края язвы подрыты, конвергенция складок выражена слабо (фото). Луковица 12-перстной кишки гиперемирована, залуковичные отделы гиперемированы, отмечаются единичные лимфангиоэктазии по типу «манной крупы». (косвенные признаки панкреатита)
УЗИ органов брюшной полости, заключение: признаки стеатоза печени, незначительное увеличение размеров головки поджелудочной железы, диффузные изменения печени и поджелудочной железы.
Фото. Фрагмент видеозаписи фиброгастродуоденоскопии (антральный отдел желудка).

Вопросы:
1.Выделите ведущие клинико-лабораторные синдромы.Болевой, диспепсический, ожирение, цитолитический.
2.Перечислите возможные заболевания, сопровождающиеся подобной клинической картиной.Функциональная диспепсия, гастрит.
3.С учетом данных жалоб, анамнеза, представленных данных лабораторных и инструментальных исследований определите наиболее вероятный предварительный диагноз.Язвенная болезньантрального отдела желудка, стадия «белого» рубцевания, ассоциированная с H. pylori. Среднего размера (0,6-1,9).
4.Какие дополнительные исследования необходимо выполнить?РН-метрия,Серология (АТ к H. pylori), гистопатологический метод (посев на культуральную среду).
5.Лечебная тактика ведения.3х ступенчатая терапия (омепразол 20-40мг\сут, метронидазол 500мг\сут, амоксициллин 1000мг\2р\сут.), 4х ступенчатая (3+ препарат висмута Де-нол 120мг\3р\сут.)
Задача №78
ЯБ 12перстной кишки
Пациент Ж., 18 лет, обратился с жалобами на ноющие боли в пилоро-бульбарной зоне, возникающие натощак, ночью, на фоне стрессовых ситуаций (экзамен в институте), периодически отрыжку воздухом, горечь во рту по утрам. Боли без иррадиации, купируются приемом пищи, воды, альмагеля. Ранее не обследовался, к врачу не
обращался, хотя боли в животе отмечает уже около года. Настоящее ухудшение около 2 недель.
Пациент 4 года курит по 2 пачки сигарет в день, по праздникам употребляет спиртные напитки, пьет регулярно кофе, диету не соблюдает, питается в заведениях фаст-фуда. Объективно: состояние удовлетворительное. Температура тела 36,7°С. Кожные покровы и видимые слизистые обычной окраски, высыпаний нет. Отеков нет. Периферические лимфоузлы не увеличены. Дыхание везикулярное, хрипов нет. ЧД 16 в мин. Тоны сердца ясные, ритм правильный. ЧСС 76 в мин. АД 110/70 мм рт ст. Язык влажный, обложен белым налетом. Живот при пальпации мягкий, болезненный в пилоро-бульбарной зоне. Симптомы, Мюсси, Ортнера, Кера, Менделя и Щеткина – Блюмберга отрицательные. Размеры печени по Курлову 9х8х7 см. Селезенка не увеличена. Симптом Пастернацкого отрицательный с обеих сторон. Стул и мочеиспускание б/о.
Результаты лабораторно – инструментальных методов обследования:
Клинический анализ крови: Гемоглобин 128 г/л, эритроциты 4,1х1012/л, ЦП 0,95, лейкоциты 7,1х109/л, СОЭ 6 мм/час
Уреазный дыхательный тест - положительный Анализ кала на скрытую кровь - отрицательный
NADAL- тест на содержание в кале гемоглобина и комплекса гемоглобин/гаптоглобин – отрицательный
УЗИ органов брюшной полости – патологии не выявлено
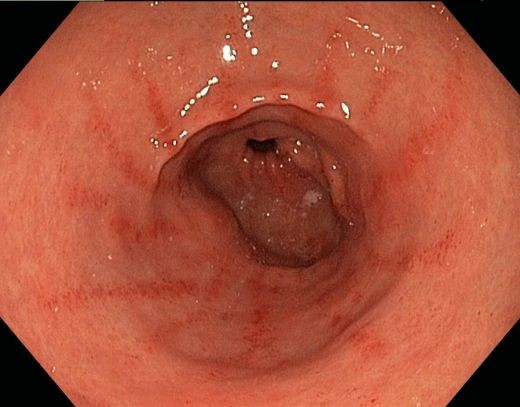
ЭГДС: пищевод свободно проходим, слизистая оболочка пищевода умеренно гиперемирована в нижней трети.Кардия смыкается полностью. Желудок обычной формы и размеров, перистальтика живая, большое количество слизи, в антральном отделе желудка слизистая оболочка умеренно гиперемирована. Луковица 12-перстной кишки рубцово - воспалительно деформирована, слизистая гиперемирована, определяется язвенный дефект с перифокальным валом инфильтрации, диаметром 8 мм (фото), залуковичные отделыгиперемированы,
Фото. Фрагмент видеозаписи фиброгастродуоденоскопии (луковица ДПК).
Вопросы:
1.Выделите ведущие клинико-лабораторные синдромы.Болевой, диспепсический,
2.Перечислите возможные заболевания, сопровождающиеся подобной клинической картиной, этиологические факторы;Функциональная Диспепсия, Синдром Золлингера-Эллисона (опухоль головки п\ж=повышенная продукция гастрина),Гиперпаратиреоз (наличие признаков геперативности паращитовидной железы), гастрит (боли после приема пищи)
3.С учетом данных жалоб, анамнеза, представленных данных лабораторных и инструментальных исследований определите наиболее вероятный диагноз.Язвенная болезнь луковицы 12-перстной кишки, стадиярубцевания, среднего размера (0,6-1,9), ассоциированный с H.pylori
4.Какие дополнительные исследования необходимо выполнить? Диастаза, РН-метрия, АТ к H. pylori, Рентген с контрастированием,гистопатологический метод (посев на культуральную среду).
5.Какова лечебная тактика ведения данного пациента?3х ступенчатая терапия (омепразол 20-40мг\сут, метронидазол 500мг\сут, амоксициллин 1000мг\2р\сут.), 4х ступенчатая (3+ препарат висмута Де-нол 120мг\3р\сут.)
Задача №79
Хронический гастрит
Пациент М, 22 лет, студент, обратился к терапевту поликлиники с жалобами на умеренные спастические боли в эпигастральной области, возникающие через 20-30 минут после приема пищи, без иррадиации, отрыжку кислым, изжогу, неприятный привкус во рту,запоры.
Считает себя больным в течение года, за медицинской помощью не обращался, лечился самостоятельно, принимал альмагель с положительным эффектом. Последние 3 дня, после погрешности в диете отмечается появление и усиление выше описанных жалоб.
Вредные привычки: курит. Питание не регулярное. Наследственный анамнез: мать здорова, у отца – язвенная болезнь желудка.
Объективно: состояние удовлетворительное. Температура тела 36,7. Кожные покровы и видимые слизистые б/о. Отеков нет. Периферические л/у не увеличены. Дыхание везикулярное, хрипов нет. ЧД 16 в мин. Тоны сердца ясные, ритм правильный. ЧСС 76 в мин. АД 110/70 мм рт ст. Язык влажный, обложен белым налетом. Живот при пальпации мягкий, болезненный в эпигастральной области. Симптомы, Мюсси, Ортнера, Кера, Менделя и Щеткина – Блюмберга отрицательные. Размеры печени по Курлову 9х8х7 см. Селезенка не увеличена. Симптом Пастернацкого отрицательный с обеих сторон.
Результаты лабораторно – инструментальных методов обследования:
Клинический анализ крови: Гемоглобин 130 г/л, эритроциты 4,1х1012/л, ЦП 0,95, лейкоциты 7,1х109/л, СОЭ 8 мм/час
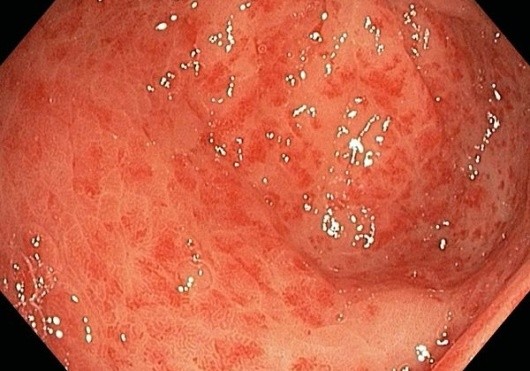
Клинический анализ мочи: уд.вес 1018, белок – отр.,эритроциты отр.,лейкоциты 1-2 в п.зр. ФГДС: пищевод свободно проходим, слизистая розовая, чистая. Кардия смыкается полностью. Желудок обычной формы и размеров, перистальтика живая, большое количество слизи, в антральном отделе желудка слизистая оболочка отечная, пятнисто гиперемирована, единичные плоские эрозии, сосудистый рисунок не четкий. Луковица ДПК не деформирована, слизистая розовая.
Фото. Фрагмент видеозаписи фиброгастродуоденоскопии (антральный отдел желудка)
Вопросы:
1.Выделите ведущие клинические синдромы.Болевой, диспепсический
2.Перечислите возможные заболевания, сопровождающиеся подобной клинической картиной.Язвенная болезнь, функциональная диспепсия, панкреатит.
3.На основании проведенных исследований поставьте предварительный диагноз.Хронический антральный гастрит, тип В (так как гиперсекреторный-много слизи).
4.Какие дополнительные исследования необходимо выполнить для постановки окончательногодиагноза?Гастробиопсия, Диастазный, уреазный тест (H. pylori), РН-метрия,
5.Какова лечебная тактика ведения больного?Если выявляется наличие H. pylori, то проводится схема лечения язвенной болезни. Если это аутоиммунный гастрит- В12 (по 500 мкг 1 раз в день подкожно в течение 30 дней с последующим повторением курсов лечения), фолиевой кислоты (по 5 мг в сутки), аскорбиновой кислоты (до 1 г в сутки).
При необходимости проводится заместительная терапия ферментными препаратами (мезимом-форте, фесталом, энзисталом, креоном, панцитратом, ацидин-пепсином). Болевой синдром обычно купируют назначением антацидов (маалоксом, алмагелем, гасталом) или блокаторов Н-гистаминорецепторов (ранитидина, фамотидина) в средних терапевтических дозах.
Задача №80
Задача№ 81
Болезнь крона
Пациент Г., 57 лет, обратился с жалобами на постоянного характера тянущие боли умеренной интенсивности в правом мезогастрии, правой подвздошной области не связанные с приемом пищи, положением тела, актом дефекации. Периодически жидкий обильный стул с примесью крови, слизи до 5 раз в сутки чаще ночью.
Подобные жалобы беспокоят около 10 лет, обследовался амбулаторно – выставлялись диагнозы «хронический токсико-метаболический панкреатит», МКБ, хронический калькулёзный простатит, остеохондроз позвоночника с преимущественным поражением пояснично-крестцовой зоны и мышечно-тоническим синдромом данной локализации; СРК; астено-ипохондрический синдром, «дисбактериоз». Периодически принимает
ферментные препараты, эубиотики, омник, сульпирид, спазмолитики. Соблюдает строгую диету.
Настоящее ухудшение последние 3-4 месяца, когда вышеописанные жалобы приобрели непрерывный характер.
Физикальный осмотр: повышенного питания, ИМТ-33 кг/м2, положение активное, но имеет место ограничение движений в виде невозможности глубокого наклона вперёд и поворотов туловища в обе стороны – ограничивает боль и тугоподвижность в пояснице. Живот несколько вздут, мягкий, однако, при ориентировочной пальпации определяется некоторая мышечная защита в мезогастрии справа. Симптомы Кера, Менделя, Ортнера, Мюсси, Опеньховского, Поргеса – отрицательные. При глубокой методической пальпации кишечника отклонений от нормы не выявлено. Отмечена болезненность в верхней правой мочеточниковой точке. Асцита нет. Печень незначительно (+3-4 см) увеличена за счет левой доли, край её эластичный, ровный, безболезненный. Селезёнка не увеличена.
Симптом поколачивания отрицательный с обеих сторон. При ректальном исследовании определяются наружные спавшиеся геморроидальные узлы на 6 и 9 часах, сфинктер тоничен, на перчатке следы светло-коричневого кала, слизь. Дополнительных образований не пальпируется.
Результаты обследований:
ОАК – лейкоциты – 11,3 * 109/л; ретикулоциты 17‰, СОЭ – 64 мм/ч.
ОАМ – лейкоциты – 15-20 в п/зр.
Биохимия – АЛТ – 44ед/л, АСТ – 64ед/л, ГГТП – 22ед/л, ЩФ – 189ед/л, СРБ – 98мг/л, фибриноген – 7,2г/л.
УЗИ органов брюшной полости, почек – диффузные изменения незначительно увеличенной печени с УЗ-картиной стеатоза, диффузные изменения поджелудочной железы. Микролиты обеих почек.


 ЭГДС – поверхностный гастродуоденит, аксиальная хиатальная грыжа, недостаточность кардии, лимфанкиоэктазия 12-перстной кишки.
ЭГДС – поверхностный гастродуоденит, аксиальная хиатальная грыжа, недостаточность кардии, лимфанкиоэктазия 12-перстной кишки.
ФКС -
Отек, гиперемия и покраснение кожи, которые приводя
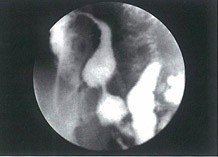
Рентгенография -ентгенология. Терминальный отдел подвздошной кишки, сегментарное стенозирование, слизистая оболочка в виде "булыжной мостовой"
Вопросы:
1.Выделите ведущие клинико-лабораторные синдромы.Абдоминальный, болевой, цитолитический, энтеральной недостаточности,
2.Перечислите возможные заболевания, сопровождающиеся подобной клинической картиной.Артропатии, токсикоинфекции, панкреатит, язвенный колит, кишечные инфекции
3.На основании проведенных исследований поставьте предварительный диагноз. (На 3 рисунке ФГДС возможно булыжная мостовая)
Болезнь Крона в форме терминального илеита, хроническое рецидивирующее течение,

4.Какие дополнительные исследования необходимо выполнить для постановки окончательного диагноза?Колоноскопия и\или ирригоскопия, рентген брюшной полости, биопсия оболочки кишки, узи брюшной полости, анализ кала на инфекции, скрытую кровь,
5.Какова лечебная тактика ведения больного?
1. Средства для индукции ремиссии: глюкокортикостероиды(ГКС) [системные (преднизолон и метилпреднизолон) и топические (будесонид)], Биологические препараты: инфликсимаб, адалимумаб и цертолизумабпегол, а также антибиотики и 5-аминосалициловая кислота (5-АСК).
2. Средства для поддержания ремиссии (противорецидивные средства): 5-аминосалициловая кислота и ее производные, иммуносупрессоры [азатиоприн(АЗА), 6-меркаптопурин (6-МП) и метотрексат], инфликсимаб, адалимумаб и цертолизумабпегол.
3. Вспомогательные средства для профилактики осложнений заболевания и нежелательного действия лекарственных препаратов (омепразол, препараты кальция, железа и т.п.).
Задача №82
Задача№ 83
Болезнь Уиппла (системное хроническое заболевание с обязательным поражением тонкой кишки, интестинальнаялиподистрофия. Болезнь Уиппла вызывается повсеместно распространёнными бактериями вида Tropherymawhipplei.)
Больной В., 40 лет. При поступлении в отделение предъявлял жалобы на частый жидкий стул как в дневное, так и в ночное время, боли в животе, вздутие живота, урчание, ноющие боли в крупных и мелких суставах мигрирующего характера, повышение температуры до фебрильных цифр, которое сопровождается ознобом с последующими проливными потами, отеки голеней и стоп, похудание.
Из анамнеза известно, что 8 лет назад появились вышеописанные артралгии, сопровождались припухлостью суставов. При обследовании выявился лейкоцитоз и повышение СОЭ. Был установлен диагноз инфекционного полиартрита. Лечился, улучшения не отмечал. Через 5 лет появились отеки голеней и стоп, жидкий стул, повышение температуры до 39°С, сохранялась ускоренная СОЭ.Постепенно поносы участились, приобрели постоянный характер, отеки усилились вплоть до бедер, потерял в весе 13 кг, появилась анемия. Неоднократно лечился в стационарах с диагнозом: хронический энтероколит 3 степени тяжести. На фоне парентерального введения белковых препаратов и коррекции анемии отмечалось временное улучшение. Наблюдается в поликлинике по месту жительства у терапевта и гастроэнтеролога, получил 2 группу инвалидности. В последнее время ухудшилась память, нарушился сон. Учитывая боли в животе, поносы в дневное и ночное время, отеки нижних конечностей, похудание на 13 кг, лихорадку больной был вновь госпитализирован для уточнения диагноза илечения.
Родился доношенным ребенком. Рос и развивался соответственно возрасту. Аллергоанамнез и наследственность: без особенностей. Эпидемиологический анамнез не отягощен. Перенесенные заболевания: детские инфекции, простудные заболевания. До потери трудоспособности работал на снегосплавильном пункте.
Состояние средней тяжести. ИМТ – 17,1 кг/м2.. Кожные покровы и видимы слизистые бледные. На коже визуализируются геморрагии. Тургор кожи снижен. Отеки стоп и голеней. Периферические л/у не увеличены. Дыхание везикулярное, хрипов нет. ЧД 16 в 1 мин. Тоны сердца ясные, ритм правильный. ЧСС 78 в 1 мин. АД 130/80 мм.рт.ст. Язык влажный, обложен белым налетом. Живот правильной конфигурации, при пальпации мягкий, безболезненный. Печень, селезенка не пальпируются. Симптом поколачивания (-) с обеих сторон. Стулчастый, жидкий, обильный, пенистый, светлый.
Проведенноеобследование:
1. Клинический анализ крови: гемоглобин – 115 г/л, эритроциты – 4,5х1012/л, лейкоциты
– 7,0х109/л, п/я – 2%, с/я – 55%, э – 3%, лимфоциты – 35%, моноциты – 5%, СОЭ - 25 мм/час.
2. Биохимический анализ крови: общий белок – 60,0 г/л, холестерин – 4,9 ммоль/л, общий билирубин – 8,7 мкмоль/л, АСТ – 40,3 Ед/л, АЛТ – 39,5 Ед/л, ЩФ – 73,6 Ед/л, ГГТП – 42,0 Ед/л, калий – 3,8 ммоль/л, кальций – 1,5 ммоль/л,сывороточное железо – 5,5 мкмоль/л. Анализ мочи: уд. вес – 1017, белок – 0,65, лейк. – 1-2 вп/зр.
УЗИ брюшной полости, рентгенологическое исследование желудка, тонкой и толстой кишок, колоноскопия: без патологии.
ЭГДС: Недостаточность кардии. Хронический антральный гастрит. Хронический дуоденит. Биопсия из-за луковичного отдела ДПК и тощей кишки. При гистологическом исследовании выявлены комплексы PAS – положительных макрофагов, образующих конгломераты.

Рис.1. а)Собственная пластинка слизистой оболочки тонкой кишки заполнена крупными макрофагами с пенистой цитоплазмой. Окраска гематоксилином и эозином. Увеличение х 120, б)Встречаются многоядерные макрофаги. Окраска гематоксилином и эозином. Увеличение х 500, в)Гранулы макрофагов окрашиваются в малиновый цвет при проведении PAS-реакции. PAS – реакция. Увеличение х 250
Вопросы:
1.Выделите ведущие клинико-лабораторные синдромы пациента и оцените степень тяжести его состояния;геморрагический, абдоминальный, интоксикационный, воспалительный, цитолитический, почечный, диарея?
2.Перечислите возможные заболевания, сопровождающиеся подобной клинической картиной;Болезнь Крона, Энтероколит различной этиологии,
3.С учетом данных жалоб, анамнеза, консультативных осмотров, представленных данных лабораторных и инструментальных исследований определите наиболее вероятную диагностическую конструкцию;
В клинической картине заболевания преобладают симптомы мальабсорбции. В течении заболевания выделяют 3 стадии:
· I – внекишечные симптомы (лихорадка, полиартрит);
· II – диарея, потеря массы тела, белковая недостаточность, признаки гиповитаминоза, нарушения всасывания питательных веществ.
· III – системные проявления (неврологическая симптоматика, панкардит, полисерозит)
4.Достаточно ли представленных данных обследований для окончательного диагноза?нет5.Какиедополнительные исследования необходимо выполнитьи какиеданныеможнополучить с ихпомощью?Обнаружение возбудителя-Tropherymawhipplei, биопсия кишки (наличие крупных ШИК-положительных макрофагов), Тест с D-ксилозой (Оценка абсорбционной функции тонкой кишки производится с помощью D-ксилозного теста. Больной принимает 25 г D-ксилозы, после чего в течение 5 ч собирает мочу. Если процессы всасывания в тонкой кишке не нарушены, то количество выделенной за это время D-ксилозы должно быть не менее 5 г.), исследование кала (В 90% случаев выявляется стеаторея. Содержание жира определяется в кале, собираемом в течение 72 часов. В норме этот показатель составляет 7 г. Потери жира с калом при болезни Уиппла могут достигать 50 г в сутки.)
6.Какова лечебная тактика ведения данного пациента?Микроорганизмы Tropherymawhippelii исчезают через 4-8 недель, а пенистые макрофаги - в течение года после начала лечения. Появление бактерий после отмены антибактериальных препаратов может быть предвестником рецидива болезни (возникает в 40% случаев). При возникновении рецидива терапия продолжается еще в течение 1-2 лет.
Лечение у больных с неврологической симптоматикой начинается с парентерального введения антибиотиков (в течение 14 дней). С этой целью применяются:
-бензилпенициллин (Бензилпенициллина натриевая соль) в/м в дозе 1,2 млн. ЕД 4р/сут или -стрептомицин в/м по 1,0 г в сутки или -хлорамфеникол в/м в дозе 1,0 г 4р/сут.
В дальнейшем назначается поддерживающая терапия ко-тримоксазолом в течение 1 года. Ко-тримоксазол (Бактрим форте, Бисептол) применяется внутрь, в дозе 160 мг/800мг 2р/сут в течение 1-2 лет. Дополнительно назначается фолиевая кислота.
Гормональная терапия. Назначается преднизолон (Преднизолон) в дозе до 20- 30 мг в сутки. Этот метод лечения не относится к числу основных.
Ферментные препараты. Назначаются Мезим форте, Креон,Панцитрат, Панкреофлат и д
Задача№ 84
Целиакия (Целиакия (глютеноваяэнтеропатия) – хроническое аутоиммунное заболевание, поражающее пищеварительный канал генетически предрасположенных (HLA - DQ2, HLA - DQ8) лиц, имеющих непереносимость основного белка злаков (глютена).
Больная К., 36 лет. При поступлении в отделение предъявляла жалобы на частый (до 11 раз в сутки), жидкий, водянистый стул, возникающий иногда в ночное время, вздутие и урчание в животе, отеки голеней и стоп, похудание на 10 кг за последние 6 месяцев, выпадение волос и сухость кожи, слабость, отсутствие menses в течение 2 лет.
Считает себя больной в течение 2 лет, когда стали отсутствовать menses. Постепенно появились периодические поносы, стала отмечать потерю в весе. Постепенно присоединилась слабость, начали выпадать волосы, ухудшилось зрение в сумеречное время. Из анамнеза известно, что родилась доношенным ребенком, росла и развивалась соответственно возрасту. Аллергоанамнез и наследственность не отягощены, в детстве переломы конечностей при незначительных травмах. Пять лет назад была выявлена язвенная болезнь луковицы ДПК, проходила лечение в стационаре, где впервые было выявлено снижение гемоглобина до 105 г/л и снижение общего белка до 58 г/л.
Состояние средней тяжести. ИМТ – 14,1 кг/м2. Кожные покровы и видимые слизистые бледные. Тургор кожи снижен, кожа сухая, шелушится. Периферические л/у не увеличены. Отеки стоп и голеней до средней трети. голеней. Дыхание везикулярное, хрипов нет. ЧД 16 в 1 мин. Тоны сердца ясные, ритм правильный. ЧСС 76 в 1 мин. АД 80/50 мм.рт.ст. Язык влажный, чистый. Живот равномерно вздут, при пальпации мягкий, безболезненный во всех отделах. Отмечается «шум плеска» в илеоцекальной области. Печень выступает из-под края реберной дуги на 2 см., край мягкий, безболезненный. Селезенка не пальпируется. Симптом поколачивания (-) с обеих сторон. Стул 10-11 раз в день, жидкий, водянистый, без патологическихпримесей.
Проведенноеобследование:
1. По данным клинического и биохимического анализов крови: гипохромная анемия, СОЭ 40 мм/час, протеинемия за счет гипоальбуминемии, незначительно выраженный цитолитический синдром, снижение уровня кальция и сывороточногожелеза.
2. Анализ кала: кал жидкий, светло-коричневый, без примеси крови и слизи; в кале определяется большое количество жирных кислот. Яйца простейших и яйца глистов не определяются. Суточное количество кала составляет 1300г/сут.
3. УЗИ брюшной полости: Гепатомегалия. Диффузные изменения печени и поджелудочнойжелезы.
4. ЭГДС: Недостаточность кардии. Хронический антральный гастрит. Умеренно выраженная рубцово-язвенная деформация луковицы ДПК. Взята биопсия из дистального отдела ДПК. Гистологическое исследование: кишечные ворсины отсутствуют. Количество бокаловидных клеток в эпителии уменьшено. В поверхностном эпителии резко увеличено количество межэпителиальных лимфоцитов. Крипты глубокие. Собственнаяпластинкаобильноинфильтрированалимфоцитами.
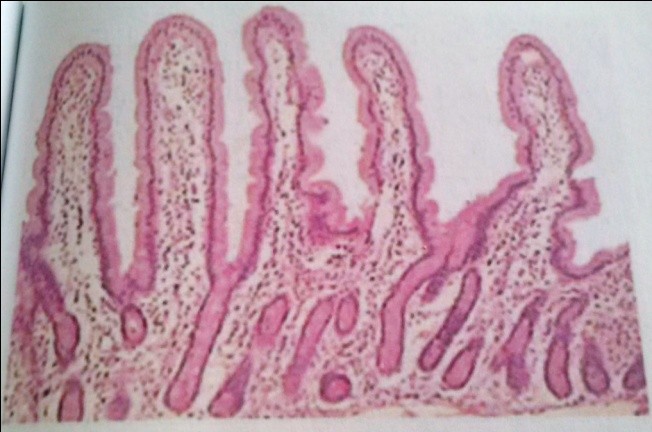
Рис.1. Нормальная структура слизистой оболочки тонкой кишки. Окраска гематоксилином и эозином. Увеличение х 120

Рис.2. Тотальная атрофия слизистой оболочки тонкой кишки (MarshIIIC). Окраска гематоксилином и эозином. Увеличение х 120
5. Денситометрия:Остеопороз.
Вопросы:
1.Выделите ведущие клинико-лабораторные синдромы пациентки и оцените степень тяжести ее состояния;Анемический, отечный, диарея, стеаторея, астенический, мальабсорбции
2.Перечислите возможные заболевания, сопровождающиеся подобной клинической картиной;
3.С учетом данных жалоб, анамнеза, консультативных осмотров, представленных данных лабораторных и инструментальных исследований определите наиболее вероятную диагностическую конструкцию;
Типичная («классическая”) форма – развивается в любом возрасте, манифестирует тяжелой диареей с полифекалией, стеатореей, анемией, синдромом мальабсорбции с нарушением обмена веществ, присущим синдрому нарушенного всасывания II-III степени тяжести. Встречается на сегодняшний день нечасто – в 10-30% всех случаев целиакии.
Ø Атипичная форма (наиболее частая) – характеризуется преобладанием в клинической картине заболевания внекишечных проявлений (например – геморрагического синдрома, анемий, эндокринных нарушений) без или при слабой выраженности клинических проявлений поражения ЖКТ; выявляется у лиц с ассоциированной патологией, в группах риска.
Ø Латентнаяформа - протекает субклинически (в 5-10% всех случав заболевания), выявляется случайно. Характеризуется отсутствием клинических проявлений заболевания при - возможно – повышенных титрах специфических для целиакии антител у лиц с соответствующей генетической предрасположенностью. Слизистая оболочка тонкой кишки еще, как правило, морфологически не изменена. Атрофия и клинические проявления заболевания могут возникнуть в ответ на интенсивную нагрузку глютеном.
Морфологическая классификация целиакии.
Стадия 0 - Преинфильтративная – чаще всего не выявляет каких-либо изменений в СО
Стадия 1 -Инфильтативная - повышение количества интраэпителиальных лимфоцитов (ИЭЛ) более, чем 30 на 100 энтероцитов.
Стадия II -Инфильтративно – гиперпластическая - помимо увеличения количества ИЭЛ – углубление крипт без снижения высоты ворсин.
Стадия III - Деструктивная - атрофия ворсин: А – частичная, В – субтотальная, С – тотальная (как правило – обратимая).
Стадия IV - Тотальная атрофия ворсин. Конечное (необратимое) повреждение тонкой кишки при целиакии. Имеет неблагоприятный прогноз. Выявляется у небольшого количества больных, не отвечающих на безглютеновую диету и, как правило, осложняется озлокачествлением. Часто в слизистом и подслизистом слоях выявляются отложения коллагена (коллагеновая спру). Больные с IV стадией помимо базисной терапии не отвечают на лечение стероидами, иммуносупрессантами и химиотерапию.
4.Достаточно ли представленных данных обследований для окончательного диагноза?Нет5.Какиедополнительные исследования необходимо выполнить и какиеданныеможнополучить с ихпомощью?Специфических серологических биомаркеровцелиакии - антител к глиадину, тканевой трансглутаминазе (ТТГ) и «современных» антител к дезаминированным пептидам глиадина и связанной с ними ТТГ,
6. Какова лечебная тактика ведения даннойпациентки?Единственным методом лечения больных целиакией является строжайшая безглютеновая диета, основанная на полном, пожизненном исключении из рациона питания всех продуктов, содержащих в своем составе пшеницу, рожь, ячмень и овес. Преднизолон 30-40мг\сут.
Задача№ 85
Целиакия, анемия
Больная К., 20 лет, поступила в клинику с жалобами на коликообразные боли в животе преимущественно в околопупочной области, тошноту, диарею до 4-5 раз в сутки, артралгии в крупных суставах, судороги в нижних конечностях. Больную также беспокоила выраженная слабость, снижение веса, непереносимость молочных продуктов.
Анамнез заболевания. Описанные жалобы (артралгия, миалгия, хроническая диарея, слабость) появились около полугода тому назад. Была осмотрена терапевтом и аллергологом, проведено аллергологическое обследование, которое выявило повышенную чувствительность к коровьему молоку, лактоальбумину, лактозе, пшенице, ржи, глиадину. Было рекомендовано соблюдение диеты, на фоне которой состояние существенно не изменилось.
Анамнезе жизни. В детстве наблюдалась тяжелая детская экзема, перенесла инфекционный мононуклеоз. В дальнейшем чувствовала себя хорошо, занималась спортом. Год тому назад была подробно обследована перед приемом на работу и признана здоровой, дано разрешение работать в качестве тренера по теннису.
При тщательном сборе анамнеза было выяснено, что мать больной имеет похожие симптом (хронические поносы).
Объективное исследование. При осмотре состояние больной удовлетворительное. Рост 162 см, вес 58 кг. Температура тела нормальная, Небольшая сухость кожи. На коже спины папулезно-везикулезная сыпь. Со стороны легких и сердца патологии не выявлено. Число дыханий 18 в минуту. АД 118/76 мм рт.ст. Пульс 88 в 1 минуту, ритмичный. Язык чистый, влажный. Живот несколько вздут, умеренно болезненный при пальпации в околопупочной области. Печень и селезенка не увеличены. Стул обильный, до 4-5 раз в день, иногда наблюдается и в ночное время, бывают императивныепозывы.
Данные дополнительных методов обследования:
Клинический анализ крови.
Эритроциты 3,0 х10*12/л,гемоглобин 75 г/л, ретикулоциты - 0,08%, ЦП 0,71, тромбоциты 180 х10*9/л, лейкоциты 6,3 х10*9/л. Лейкоцитарная формула: П/я - 4%,С/я
-54%, Э. -8%, Л. -26%, М. - 8%, СОЭ - 3 мм/ч.
Биохимический анализ крови. Общий белок - 55 г/л, альбумины - 28%, глобулины: альфа 1
- 13%, альфа 2 - 15%, бета - 17,5%, гамма - 30,5%;мочевина - 7,8 ммоль/л, креатинин - 100 мкмоль/л, холестерин - 3,0 ммоль/л, билирубин общий - 13,0мкмоль/л, билирубин прямой – 4,5 мкмоль/л, АЛТ - 30 ед/л, АСТ 28 ед/л, ЛДГ- 200 ед/л↓, ЛДГ-5 -3 %, щелочная фосфатаза - 170 ед/л, Сывороточное железо – 5мкмоль/л.
Иммунологический анализ крови. Выявлены антиглиадиновые антитела, антитела к тканевой трансглютаминазе, эндомизию, ретикулину и дезаминированным пептидам глиадина.
Клинический анализ мочи. Уд. вес - 1018, белок - следы, сахар - abs, эритроциты - 0 - 1 в поле зрения, лейкоциты - 1 - 2 в поле зрения, цилиндры - abs. Желчные пигменты: уробилин (-), билирубин (-).
Копрологическое исследование. К ал кашицеобразный, цвет сероватый, запах обычный. Реакция на кровь отрицательная. Обнаружены – нейтральный жир, жирные кислоты и мыла. Лейкоциты 8-10 в поле зрения, эритроцитов нет.
УЗИ. Печень: размеры не увеличены, структура однородна. V. porta 1,1 см. Поджелудочная железа не увеличена, структура диффузно неоднородна. Селезенка не увеличена. Почки расположены в обычном месте. Конкрементов нет. Чашечно- лоханочная система не расширена.
При ректороманоскопии существенной патологии не выявлено.
ЭГДС. Признаки поверхностного гастрита и субатрофического дуоденита.
Произведена биопсия дистальных отделов 12-п кишки, выявлена атрофия ворсин тонкой кишки, разрастание крипт, воспалительная инфильтрация собственной пластинки слизистой оболочки (см. фото биопсии).
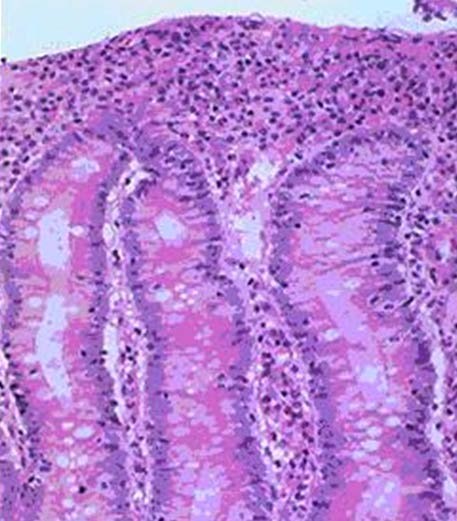
Вопросы:
1. Выделите ведущие клинико-лабораторные синдромы пациентки и оцените степень тяжести ее состояния; болевой, анемический, артралгия, диспепсия, диарея, стеаторея
2.Перечислите возможные заболевания, сопровождающиеся подобной клинической картиной;
3.С учетом данных жалоб, анамнеза, консультативных осмотров, представленных данных лабораторных и инструментальных исследований определите наиболее вероятную диагностическую конструкцию;
Типичная («классическая”) форма – развивается в любом возрасте, манифестирует тяжелой диареей с полифекалией, стеатореей, анемией, синдромом мальабсорбции с нарушением обмена веществ, присущим синдрому нарушенного всасывания II-III степени тяжести. Встречается на сегодняшний день нечасто – в 10-30% всех случаев целиакии.
Ø Атипичная форма (наиболее частая) – характеризуется преобладанием в клинической картине заболевания внекишечных проявлений (например – геморрагического синдрома, анемий, эндокринных нарушений) без или при слабой выраженности клинических проявлений поражения ЖКТ; выявляется у лиц с ассоциированной патологией, в группах риска.
Ø Латентная.форма - протекает субклинически (в 5-10% всех случав заболевания), выявляется случайно. Характеризуется отсутствием клинических проявлений заболевания при - возможно – повышенных титрах специфических для целиакии антител у лиц с соответствующей генетической предрасположенностью. Слизистая оболочка тонкой кишки еще, как правило, морфологически не изменена. Атрофия и клинические проявления заболевания могут возникнуть в ответ на интенсивную нагрузку глютеном.
Морфологическая классификация целиакии.
<










 ЭГДС – поверхностный гастродуоденит, аксиальная хиатальная грыжа, недостаточность кардии, лимфанкиоэктазия 12-перстной кишки.
ЭГДС – поверхностный гастродуоденит, аксиальная хиатальная грыжа, недостаточность кардии, лимфанкиоэктазия 12-перстной кишки.








