Глава 1. Предмет челюстно-лицевой ортопедии. Цели и задачи предмета. История предмета. Роль отечественных ученых в развитии этой области стоматологии.
Глава 2. Аппараты, применяемые в челюстно-лицевой ортопедии. Классификация.
А б в
Рис. 1. Внеротовые методы транспортной иммобилизации.
а) теменно-подбородочная повязка по Гиппократу;
б) транспортная повязка по Энтину;
в) стандартная эластическая пращевидная повязка.
Внутри-внеротовые методы транспортной иммобилизации:
- дощечка Лимберга (рис. 2). Изготавливается из фанеры толщиной 3-4мм. Фиксируется бинтами или с помощью резиновой тяги к головной повязке или шапочке. Показания к применению: транспортная иммобилизация при изолированных переломах верхней челюсти. При отсутствии дощечки Лимберга показано производить иммобилизацию при помощи любого аналогичного приспособления, устанавливая его между зубами и фиксируя к шапочке или повязке.
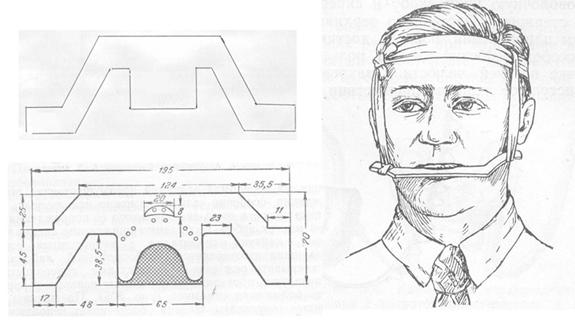
Рис. 2. Дощечка Лимберга. Схема изготовления и применения.
- стандартная транспортная шина (шина-ложка) Лимберга (рис. 3). Внутриротовая часть транспортной шины Лимберга представляет собой подобие оттискной ложки для верхнего зубного ряда; внеротовая часть представлена стержнями, которые при помощи резиновой тяги фиксируют к головной шапочке.
Необходимо отметить, что у транспортной шины Лимберга есть множество аналогов и модификаций. Принцип их устройства в целом схож. Внутриротовая часть изготовлена в виде ложки или жёлоба для зубов верхней челюсти; в целях большей устойчивости жёлоб перед наложением можно заполнить заранее воском, оттискной массой или марлевой прокладкой. К боковым сторонам жёлоба припаивают концы стержней, направленные вперед и у углов рта круто загибаемые на щеку кзади. За эти стержни подтягивают шину, а с ней и всю челюсть кверху, сохраняя ее горизонтальное положение с помощью резиновых тяжей, по два с каждой стороны, параллельно друг другу. Тяжи прикрепляют к головной шапочке, твердой гипсовой повязке или стандартной шапочке, приготовленной из полотна, кожи или другого материала.

Рис. 3. Стандартные транспортные шины для иммобилизации верхней челюсти:
Глава 3. Понятие дефекта и деформации, классификация дефектов и деформаций челюстно-лицевой области.
Рис. 6. Стандартные назубные ленточные шины Васильева.
Помимо перечисленных выше, существует множество иных способов и аппаратов для иммобилизации челюстей, в числе которых пластмассовые и металлические индивидуальные шины лабораторного и внелабораторного изготовления, а также различные модификации стандартных шин и методов их фиксации.
2. Зубонадесневые шины.
- шина Вебера (рис. 7в). Мономаксиллярная шина-протез. Может быть использована для иммобилизации отломков нижней челюсти, если линия перелома проходит в пределах зубного ряда и на каждом отломке имеется по несколько устойчивых зубов. Шина плотно охватывает зубы, прилежит к слизистой оболочке десны и опирается на альвеолярный отросток в месте отсутствия зубов. Жевательные поверхности и режущие края зубов шиной не перекрыты, что обеспечивает хороший контакт зубов-антагонистов. Эту шину можно наложить в ранние сроки после возникновения перелома без смещения отломков и использовать ее до конца лечения, т.е. до образования прочной костной мозоли. Может применяться самостоятельно или как один из основных элементов при использовании метода окружающего шва при переломах нижней челюсти. Шину Вебера готовят лабораторным путём, предварительно сняв слепки с отломков челюстей, или непосредственно в полости рта при помощи быстротвердеющей пластмассы. Для предотвращения бокового смещения отломков на одной из разновидностей шины Вебера делают наклонную плоскость в области моляров.
- шина Ванкевич (рис. 7а). Представляет собой зубонадесневую шину с опорой на альвеолярный отросток верхней челюсти и твёрдое нёбо. Имеет в боковых отделах две обращённые вниз наклонные плоскости, которые упираются в передние края ветвей или в альвеолярную часть боковых отделов тела нижней челюсти преимущественно с язычной стороны и не позволяют отломкам нижней челюсти смещаться вперёд, вверх и внутрь.
Применяют шину Ванкевич для фиксации и предупреждения бокового и вращательного смещения отломков нижней челюсти, особенно при значительных её дефектах, за счёт упора наклонных плоскостей в передние края ветвей челюсти.
- шина Ванкевич-Степанова (рис. 7б). Шина Ванкевич в модификации Степанова отличается тем, что вместо верхнечелюстного базиса имеется металлическая дуга, как у бюгельного протеза. Применяются обе шины в сочетании с подбородочной пращей.
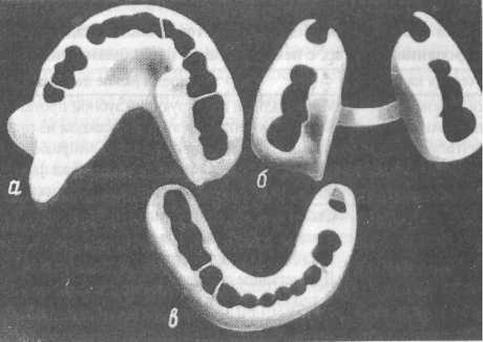
Рис. 8. Зубонадесневые шины: а) шина Ванкевич; б) шина Степанова; в) шина Вебера.
3. Надесневые шины.
- шина Порта. (рис. 9а). Применяется при переломах челюстей у больных с полной адентией. Состоит из двух базисных пластинок на верхнюю и нижнюю челюсти, соединенных по бокам в единый блок в центральном соотношении челюстей. В переднем отделе шины сформировано отверстие для приема пищи. После введения ее в полость рта отломки челюсти прижимают к базису и фиксируют в таком положении с помощью подбородочной пращи и шапочки. Шина может быть использована у ослабленных больных, которым не показаны даже малотравматичные оперативные вмешательства.
- разборная шина Лимберга (рис. 9б). Как и шина Порта, разборная шина Лимберга применяется при полной адентии, но, в отличие от нее, не является моноблоком. При изготовлении шины Лимберга на верхнем базисе формируют отростки, идущие к окклюзионной плоскости, а на нижнем - отростки с чашевидными углублениями для верхних отростков. Применяется в сочетании с головной шапочкой и подбородочной пращой.

Рис. 9. Надесневые шины: а) шина Порта; б) шина Лимберга.
При переломах верхней челюсти шинирование челюстей всегда сочетают с тугой эластичной теменно-подбородочной повязкой либо головной шапочкой с пращой. Помимо вышеперечиленных конструкций, для иммобилизации верхней челюсти при переломах используют также следующие аппараты:
- стандартный комплект Збаржа (рис. 10). Этот комплект состоит из стальной внутриротовой проволочной шины с внеротовыми стержнями, опорной головной повязки с боковыми металлическими планками, четырех соединительных стержней и восьми соединительных зажимов или хомутиков (по два на каждый соединительный стержень). Внутриротовая часть проволочной шины представляет собой двойную незамкнутую дугу, которая припасовывается к зубному ряду со щечной и небной стороны. После закрепления шины на зубах накладывают опорную головную повязку, которая образована двойной тесьмой из плотной материи и узкими тесемками, пришитыми к верхнему краю широкой (основной) тесьмы. Соединяясь между собой при помощи шнура, эти тесемки образуют круг, размеры которого можно менять в зависимости от размеров черепа.
Затем производят вправление отломков верхней челюсти, причем основным ориентиром служит состояние прикуса (при неповрежденной нижней челюсти). После вправления отломков внеротовые стержни назубной шины соединяют с опорной головной повязкой при помощи четырех вертикальных стержней и соединительных муфт — по два стержня на каждой стороне лица. В тех случаях, когда удовлетворительного сопоставления отломков по прикусу достичь не удалось или же при наличии одновременно и перелома нижней челюсти на последнюю накладывают обычную проволочную или ленточную шину с зацепными петлями и соединяют шины между собой резиновыми кольцами. Изменяя направление тяги отдельных колец, уже в ближайшие несколько дней удается добиться хорошего сопоставления отломков по прикусу. Продолжительность фиксации отломков верхней челюсти при помощи стандартного комплекта Збаржа колеблется в пределах 2,5-3 недель, а при наличии перелома нижней челюсти — до 4-5 недель.

Рис. 10. Стандартный комплект Збаржа.
- шина Аржанцева (рис. 11). Иммобилизация достигается при помощи назубной пластинки, изготовленной из быстротвердеющей пластмассы, универсальных шарниров из аппарата Рудько и двух стержней с пластинкой и штангой. Пластмассовую небную пластинку прочно скрепляют со штангами и головной гипсовой повязкой с помощью универсальных шарниров.
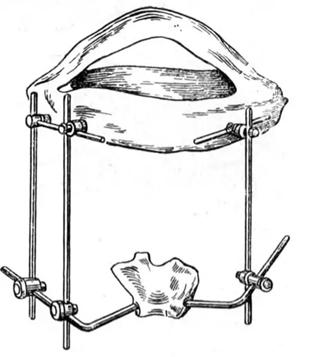
Рис. 11. Шина Аржанцева.
- аппарат Шура (рис. 12). Паяную шину на верхнюю челюсть с опорными коронками на клыки и первые моляры обеих сторон цементируют на зубах верхней челюсти. К шине с щечной стороны в области первого моляра припаивают плоские трубки сечением 2х4 мм и длиной 15 мм. На голове больного формируют гипсовую шапочку и одновременно загипсовывают в нее вертикально с обеих сторон стержни так, чтобы они располагались несколько кзади латерального края орбиты и опускались книзу до уровня крыльев носа. Внеротовые стержни сечением 3 мм и длиной 200 мм вставляют в трубки и изгибают по щечной поверхности зубов. В области клыка они направляются кзади, на уровне короткого верхнего стержня выгибаются ему навстречу. Изменяя направление внеротовых концов стержней, перемещают верхнюю челюсть до необходимого положения. После установления челюсти в правильное положение концы рычагов связывают лигатурой.
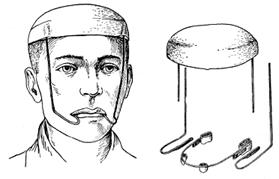
Рис. 12. Аппарат Шура со встречными стержнями.
Монолитные обтураторы
Применение монолитных обтураторов основано на том, что стремление имитировать движения естественного неба протезом той или иной конструкции бесперспективно. Обтуратор не может выполнять активную роль в разобщении ротовой и носовой частей глотки. Он служит лишь опорой для небных и глоточных мышц, активное движение которых могут обеспечить функциональный контакт окружающих мягких тканей с обтуратором и создать необходимое временное разобщение полостей. Наибольшей известностью, особенно в Германии, пользовался обтуратор Суерсена (1867).

Обтуратор Suersen. Изготовление обтуратора несложно. Часть протеза, соответствующая дефекту мягкого неба, формировалась из черной гуттаперчи. Большой комок размягченной гуттаперчи приклеивали к заднему краю фиксирующей пластинки и заставляли больного говорить и глотать в течение 15 минут. Затем срезали излишки гуттаперчи, а на те места, где отпечаток тканей получился недостаточно четкий, добавляли снова размягченную гуттаперчу. Обтуратор в таком виде оставляли во рту в течение 2-3 дней, затем его окончательно моделировали и заменяли гуттаперчу на вулканизированный каучук. Обтуратор данной конструкции является достаточно прочным, дешевым, простым в изготовлении. Вместе с тем такой обтуратор, прилегая плотно к окружающим мышцам, снижает возможность их сокращения. Длительное пользование вызывает атрофию мышц и увеличивает расщелину неба.
Плавающий обтуратор
Накопление отдаленных результатов раннего хирургического лечения расщелин неба привело к выводу о необходимости отсрочки хирургического вмешательства до 5 - 7 лет. В связи с этим вопрос о раннем протезировании приобрел особую остроту и актуальность.
Как уже указывалось, большинство обтурирующих протезов, рассчитанных на продолжительный срок ношения, закрепляли во рту либо с помощью кламмеров на зубах верхней челюсти, либо посредством присосов - на слизистой оболочке твердого неба. Однако хорошо известно, что первый из способов закрепления оказывает вредное влияние на опорные зубы, а также возможна задержка роста челюсти. Второй способ приводит к застойным явлениям и гипертрофии слизистой оболочки в области присосов, что в ряде случаев приводит к озлокачествлению данного участка.
На основании изучения опыта применения обтураторов различных конструкции можно утверждать, что особого внимания заслуживает обтуратор, предложенный в начале XX в. американским зубным врачом Кезом, впервые описанный в 1902 г.
Одна из наиболее важных особенностей этого обтуратора заключается в том, что он не нуждается в опорной небной или небно-зубной пластинке, или в каком-либо другом поддерживающем приспособлении, а удерживается в полости рта благодаря точному прилеганию к слизистой оболочке носовой и ротовой поверхностей краев расщелины твердого неба и особому положению искусственной небной занавески по отношению к глоточным и небным мышцам.
Легкость небных обтураторов Кеза составляет вторую их особенность. Отмеченные обстоятельства позволяют прочно удерживать обтуратор при любом положении головы, несмотря на подвижность и свободное расположение его в расщелине неба. Известный американский хирург Brophy назвал этот обтуратор "плавающим небом". Название легко привилось, так как отражает основное качество обтуратора - подвижность, не ограниченную дополнительным приспособлением, закрепляющим обтуратор во рту.
Плавающий обтуратор получил широкую известность и весьма положительную оценку специалистов. Яркую характеристику обтуратора дал Murphy в письме к Кезу: " Я более чем счастлив сказать, - пишет автор письма, - что получил удовольствие и был удивлен, что такое превосходное исправление речи достигнуто с обтуратором при расщелине неба. Я чувствую, что результат, полученный с обтуратором, не может быть превзойден или даже быть равным наиболее успешной операции".
Тем не менее, судя по литературным данным, обтуратор не нашел широкого применения даже на родине автора. Объясняется это тем, что метод снятия составного слепка гипсом, а также последующие этапы работы в полости рта, описанные Кезом, чрезвычайно сложны, требуют специальных сортов гипса, а также особой опытности врача и большого терпения от больного.
Обтуратор Кеза, несмотря на дешевизну материала, из которого он сделан (каучук), был дорогим из-за трудоемкости изготовления.
Даже при сквозных расщелинах неба обтуратор никогда не заходил за пределы твердого неба на альвеолярный отросток. Щель в альвеолярном отростке закрывалась отдельным протезом, часто включающим необходимое количество искусственных зубов.
В Советском Союзе обтуратор Кеза впервые описал А.А. Лимберг в 1921 г. В ноябре 1923 г. на первом Всероссийском одонтологическом съезде М.М. Ванкевич выступила с докладом «О плавающих обтураторах по Кезу". М.М. Ванкевич упростила самый сложный для врача и неприятный для больного этап работы - получение слепка краев расщелины.

Разработана методика с использованием одного куска размягченного стенса для получения слепка. Для снятия слепка использовался S - образный шпатель.
Для получения слепка из стенса, размягчают его в горячей воде и формируют в виде продолговатого валика. Валик приклеивают к выпуклой поверхности узкого конца шпателя - ширина узкого конца стандартного шпателя - 18-20 мм. Алюминиевые шпатели удобны, так как высокая теплопроводность этого металла способствует быстрому охлаждению слепка во рту. Валик на шпателе вводят в рот до задней стенки глотки, затем движением вверх и вперед продвигают в расщелину неба.
Наибольшую трудность в работе по изготовлению обтуратора представляют дети от 1 года до 4 лет. С ними часто не удается установить необходимого контакта, и в то же время они уже достаточно сильны, чтобы оказать сопротивление и помешать врачу снять слепок. У детей грудного возраста слепок снимают в лежачем положении. Охлаждение стенсового слепка производят отжатием в холодной воде марлевыми салфетками, прикладывая их на свободный конец шпателя и на ротовую часть слепка.
Извлечение слепка из расщелины производят смещением его назад до глотки, затем вниз и вперед.
Этим заканчивается первый сеанс изготовления обтуратора. Слепок можно считать хорошим, если четко видны отпечатки носовой и ротовой поверхности краев расщелины твердого и мягкого неба, а также отпечаток задней стенки носоглотки (валик Пассавана) и основание сошника.
Изготовление гипсовой модели и примерочного обтуратора по методике Ленинградского института травматологии и ортопедии. В Ленинградском институте травматологии и ортопедии в 1924 г. была разработана методика изготовления гипсовой модели и примерочного обтуратора, которой пользовались до 1958 г. Изготавливали рабочую гипсовую модель по стенсовому оттиску. На модели очерчивали границы, смочив ее водой, заполняли расплавленным воском. После затвердевания воска шаблон извлекали и по намеченным границам придавали ей форму обтуратора. Затем производили примерку воскового обтуратора и отдавали зубному технику для замены воска на каучук, а с появлением пластмасс в ортопедической стоматологии, его стали изготовлять из пластмассы.
Изготовление обтуратора без воскового шаблона. По этому способу перед загипсовкой в кювету со слепка срезают явные избытки слепочной массы, это в дальнейшем сокращает обработку пластмассового обтуратора. Слепок до уровня шпателя загипсовывают в основание кюветы, слепочную массу удаляют. Пластинкой размягченного воска формируют небную часть обтуратора, а продолжение ее укладывают на кромку язычной поверхности краев расщелины мягкого неба, прикрывая носоглоточное пространство для предотвращения затекания в него гипса при отливке контрштампа. Затем кювету раскрывают, удаляют восковую пластинку, проводят паковку и полимеризацию пластмассы. Готовый обтуратор обрабатывают и припасовывают в полости рта больного.
Эти аппараты предназначены для временного поддержания формы лица, создания жесткой опоры, предупреждения рубцовых изменений мягких тканей и их последствий (смещение фрагментов за счет стягивающих сил, деформация протезного ложа и др.)
Больные с дефектами твердых и мягких тканей лица относятся к группе получивших тяжелые повреждения. Вначале им угрожает опасность асфиксии вследствие западения языка. В дальнейшем они страдают от слюнотечения, затруднения питания и других функциональных расстройств. Эта группа больных нуждается в многоэтапном хирургическом и ортопедическом лечении.
После заживления раны и ликвидации воспалительного процесса приступают к восстановительным операциям. Они включают ряд пластических операций на мягких тканях лица и костную пластику. Формирующие аппараты применяются до восстановительных хирургических вмешательств и в процессе их Общепризнано, что пластические операции на лице дают хорошие результаты, если дефект предварительно заполнялся протезом соответственно форме челюсти.
Формирующие аппараты в большинстве случаев выполняют одновременно две задачи:
1) служат опорой для мягких тканей,
2) выполняют функцию зубного протеза, так как на них устанавливают искусственные зубы. Обычно формирующие аппараты изготовляются съемные (из пластмассы или каучука)
Формирующие аппараты состоят из фиксирующих замещающих и формирующих элементов. Они могут быть съемными и комбинированными — с сочетанием несъемных частей в виде коронок и укрепленных на них съемных формирующих элементов.
Если челюсть цела, а отсутствуют только зубы, снимают слепки и изготовляют протез, как обычно. В зависимости от протяженности дефекта зубного ряда и формы опорных зубов, для фиксации протеза применяют одноплечие или двуплечие кламмеры. Наружную поверхность протеза моделируют более выпуклой (рис. 117) для лучшего натяжения мягких тканей, а также чтобы предупредить образование рубцов в полости рта.
Аппарат А. И. Бетельмана
Если на нижней челюсти нет зубов, на которых можно было бы укрепить аппарат, А. И. Бетельман предлагает фиксировать формирующий аппарат на верхней челюсти. Для этого изготовляют коронки на верхние зубы и к ним припаиваютметаллическую дугу; к дуге припаивают вертикально две трубки, в которых укрепляют на стержнях формирующую съемную часть аппарата. Формирующая часть аппарата представляет собой щиток из пластмассы, в котором вырезают отверстие для приема пищи (рис. 118).
При одновременном наличии дефекта мягких тканей и кости изготовление формирующего аппарата связано со значительными трудностями. В таких случаях можно применить штанговый или другой аппарат с подвижным соединением.
Глава 9. Эктопротезы
Дефекты лица образуются в результате огнестрельных ранений, механических повреждений и после удаления опухолей. Специфические хронические заболевания (сифилис, туберкулезная волчанка) приводят к появлению дефектов носа и губ.
Дефекты лица делают человека инвалидом, вызывая нарушения функции зубочелюстной системы и способствуют появлению неврозов.
Потеря трудоспособности связана с утратой кожных покровов лица и обнажением тканей, не способных переносить контакт с внешней средой. Дефекты мягких тканей, окружающих ротовую щель, вызывают выпадение пищи во время жевания и постоянное слюнотечение.
Дефекты лица замещаются путем пластических операций и протезированием. Замещаются протезированием обширные дефекты лица и сложные по форме части лица (ушная раковина, нос).
Замещение натурального органа искусственно созданной конструкцией называется экзопротезированием. Экзопротезирование предполагает использование внешнего протеза.
Протезирование направлено на восстановление внешнего вида и речи пациента, защиту тканей от воздействия внешней среды, устранение слюнотечения и выпадения пищи, профилактику психических нарушений.
Эктопротезы лица:
1) протез орбиты.
2) протез носа: крыльев, кончика и всего носа
3) протез верхней и нижней губы
4) протез ушной раковины.
5) комбинации этих протезов
По способу фиксации:
1) протезы фиксирующиеся на очках.
2) Протезы фиксирующиеся с помощью клейя
3) Эктопротезы фиксирующиеся к эндопротезами
4) Протезы фиксирующиеся на штифтах
Протезы лица изготавливают из мягкой или жесткой пластмассы. В некоторых случаях применяют комбинацию пластмасс. Для получения эстетического эффекта необходимо создать соответствие цвета протеза цвету кожи лица. Мягкие пластмассы (ортопласт) окрашиваются специальными красителями. Цвет протеза подбирается по расцветке. Лицевой протез из жесткой пластмассы окрашивают двумя способами. Лучший результат дает окрашивание протеза масляными красками. Второй способ заключается в добавлении в полимер красителей (ультрамарин, крон свинцовый, кадмий красный и др.). Красители смешивают с порошком в равных пропорциях и добавляют мономер. Опытным путем получают необходимый цвет протеза.
Протезирование дефектов лица начинают с получения маски. Снимают слепок лица гипсом, для этого больному придают горизонтальное положение. Дефект закрывают марлевыми салфетками. В носовые отверстия вставляют резиновые трубки. Если нос не дышит, пациент удерживает резиновую трубку губами. Волосистые части лица смазывают вазелином волосы убирают под косынку. Лицо покрывают слоем гипса толщиной в 1 см. Жидкий гипс наносят первоначально на лоб, глаза, нос, а затем на щеки и подбородок. Больного предупреждают, что процедура неопасная и нужно лежать спокойно. Когда гипс затвердел, слепок с лица снимают вперед и несколько вниз, чтобы избежать появления гематомы на спинке носа.
Гипсовый отпечаток лица опускают в мыльный раствор на 15 - 20 минут. Маска лица может быть простой и разборной. Простая маска монолитно отливается по гипсовому отпечатку. Разборная гипсовая модель лица необходима при соединении экзопротеза с протезом челюсти. Ее готовят по гипсовому отпечатку, в котором по линии смыкания губ делают восковую перегородку. Для соединения протеза челюсти с лицевым протезом из проволоки изгибают стержень. Один конец его соединяют с протезом, а противоположный погружают в гипс, налитый на лоб больного. После затвердевания гипса отпечаток со лба вместе со стержнем и протезом переносят на маску лица, получая при этом пространственное положение протеза челюсти по отношению к экзопротезу. На маске лица из воска моделируют протез, который проверяют на пациенте и при необходимости уточняют. При моделировании протеза ориентируются на противоположной стороне, а также по фотографиям, сделанным до поражения лица. Лучше всего поручить моделирование протеза скульптору.
Протез лица должен быть легким и тонкостенным. Очень важно, что- бы край протеза плотно прилегал к коже. Восковой протез гипсуют в кювету и заменяют воск на пластмассу.
Эктопротезы укрепляют с помощью оправы очков, которая либо соединяется с лицевым протезом монолитно при помощи арматуры или быстротвердеющей пластмассой, либо делается съемной и соединяется с эктопротезом с помощью замковых приспособлений, например, магнитов. Для крепления эктопротезов используются также специальные фиксаторы, которые вводятся в естественные или специально созданные хирургическим путем ретенционные пункты, зажимы (как в слуховом аппарате), резиновая тесьма, проходящая под волосами от одного заушника оправы очков к другому. В ряде случаев фиксация эктопротеза производится при помощи винтообразного имплантата с шероховатой поверхностью, которая обеспечивает наилучшее соединение с костью.
Химическая фиксация. В качестве дополнительного метода фиксации эктопротезов используются также специальные адгезивы или театральный клей, которые при протезах лица небольших размеров (например, при замещении дефекта крыла или кончика носа), где другие методы креплений применить невозможно, являются основным способом фиксации.
Физическая фиксация. Сочетание имплантата с магнитными элементами упрощает конструкцию эктопротеза без снижения качества фиксации и позволяет полностью избежать опасности инфицирования имплантата благодаря сохранению целостности кожных покровов.
Протез носа. Замещение дефекта носа протетическим путем проводится при обширном его повреждении. На модели лица произвольно моделируют из воска нос. Последовательно с каждой половины носа делают гипсовый отпечаток. Обе части оттиска составляют, связывают проволокой и погружают на 1 секунду в расплавленный воск так, чтобы внутренняя поверхность оттиска была покрыта ровным слоем воска. Внутреннюю поверхность оттиска заполняют гипсом. Таким образом получают гипсовый штамп и контрштамп, по которым можно получать неоднократно тонкостенную восковую репродукцию носа. Ее гипсуют в кювету и заменяют на пластмассу. Протез носа на лице фиксируют очковой оправой.
Протез орбиты. При дефектах орбиты получают маску лица и моделируют восковой протез, ориентируясь по здоровой стороне. К внутренней поверхности протеза позади век монтируют подобранный заранее протез глаза, затем его отделяют. Протез орбиты моделируют с переходом на переносье, проверяют на больном и гипсуют в кювету. Заменяют воск на пластмассу, полируют и быстротвердеющей пластмассой укрепляют I протез глаза. Протез орбиты соединяют с очковой оправой и приклеивают брови и ресницы.
Протез ушной раковины. Замещение больших дефектов ушной раковины производится протетическим путем. Фиксация протеза ушной раковины при ее полном отсутствии достигается применением биологических клеев или специальных фиксаторов, вводимых в наружный слуховой проход. При наличии культи уха, ее используют для крепления протеза.
Методика изготовления искусственной ушной раковины заключается в следующем. Эластическими массами получают оттиск наружного слухового прохода с окружающими тканями. Отливается гипсовая модель, на которой моделируется из воска ушная раковина по форме уха противоположной стороны. Гипсовую модель с восковой ушной раковиной гипсуют в кювету. Учитывая сложную форму ушной раковины с множеством поднутрений контрштамп кюветы отливается по частям с нанесением изолирующего слоя. Это позволяет получить разборную форму, что облегчает выведение готового протеза из кюветы и позволяет по одной форме сделать несколько протезов. Форма может храниться долгие годы. Искусственная ушная раковина изготавливается из эластической пластмассы.
Комбинированные челюстно-лицевые протезы. При тяжелых повреждениях лица возникает необходимость одновременного протезирования челюстей и тканей лица. Для лучшей фиксации экзопротеза его соединяют с протезом челюсти с помощью шарнирных устройств или магнитов. Одновременно протез лица укрепляют на очковой оправе. Соединение экзопротеза с протезом челюсти имеет смысл только в том случае, если протез челюсти хорошо удерживается в полости рта. Б.К.Костур, В.А.Миняева, В.А.Силин и др. при замещении дефектов губ при сохранившемся зубном ряду рекомендуют фиксировать экзопротез на цельнолитой съемной шине
Фиксация протеза осуществляется при помощи цельнолитого назубного каркаса с окклюзионными накладками – шины, при интактном зубном ряде, и шины-протеза - при частичном отсутствии зубов. Внутриротовая часть эктопротеза может быть использована как формирующий аппарат при отсроченной остеопластике, а после нее как замещающий протез.
При изготовлении эктопротезов в случае одностороннего сочетанного дефекта верхней и нижней губы и угла рта, их изготавливают раздельно и закрепляют на зубных протезах каждый самостоятельно. С учетом того, что при открывании рта дефект в области угла рта увеличивается, на дистальном крае эктопротеза верхней и нижней губы моделируется специальный выступ, идущий до эктопротеза нижней губы.
Комбинированные челюстно-лицевые протезы являются соединением эктопротеза с протезами челюстей. Фиксацию их между собой можно осуществить при помощи шарниров или магнитов, замков различной конструкции, пружин, муфт, трубок и штифтов, жестким соединением. Выбор метода фиксации индивидуален в каждом конкретном случае.
Комбинированный челюстно-лицевой протез (по И.М.Оксману). Лицевой протез фиксируется при помощи очковой оправы и стержней, входящих во втулки замещающего протеза верхней челюсти.
Глава 1. Предмет челюстно-лицевой ортопедии. Цели и задачи предмета. История предмета. Роль отечественных ученых в развитии этой области стоматологии.















