Кожа в области второго межреберья по среднеключичной линии обрабатывается спиртом и спиртовым раствором йода.
Затем область пункции тщательно обезболивается 0,5 % раствором местного анестетика.
В области введения троакара скальпелем надсекается кожа, и через кожный разрез троакар вводится в плевральную полость.
Затем после извлечения стилета через троакар вводится резиновая или пластиковая трубка диаметром 8 мм.
Ее фиксируют к коже швом, а свободный конец дренажа погружают в сосуд с раствором фурацилина, который подвешивается к носилкам ниже уровня тела пострадавшего.
В противном случае жидкость может (по закону сообщающихся сосудов) затекать в плевральную полость.
Дренаж должен быть прикреплен к флакону.
На догоспитальном этапе при длительной транспортировке больного пункцию плевральной полости можно выполнить с помощью системы для переливания растворов с предварительно отрезанным фильтром.
Инфузионная терапия на догоспитальном этапе показана при травме груди, сопровождающейся кровопотереи, величину которой определяют по выраженности наружного кровотечения, снижению артериального давления, наличию большого гемоторакса.
При обструкции трахеи инородным телом, сгустками крови необходимо срочное удаление инородного тела, крови, секрета, а затем, при необходимости, производится интубация трахеи.
Трахеотомия производится в редких случаях, иногда проводят временную пункцию трахеи одной-двумя толстыми иглами.
При травматической асфиксии показаны интубация трахеи и перевод больного на ИВЛ.
Тампонада сердца ведет к расширению полости перикарда, резко затрудняет работу сердца и может вызвать его остановку, поэтому на догоспитальном этапе необходимо как можно быстрее уменьшить давление в перикарде, чем облегчается работа сердечной мышцы.
Для этого производят пункцию либо дренирование перикарда.
Наибольшее распространение получила пункция перикарда по Ларрею.
Под местной анестезией игла со шприцем вкалывается в угол, образованный седьмым реберным хрящом и мечевидным отростком грудины, и продвигается под углом 30° до ощущения "провала", после чего из перикарда удаляется кровь (рис. 16.1).

Рис. 16.1. Пункция перикарда при тампонаде сердца
Если не удается свободно удалить кровь, а игла забивается сгустками, то полость перикарда пунктируют тонким троакаром и через его просвет проводят катетер или тонкую трубочку, через которые легче выполнить эвакуацию крови и сгустков.
Затем пострадавшего незамедлительно доставляют в дежурный хирургический стационар.
Нарастающая эмфизема средостения требует срочной медицинской помощи.
Под местной анестезией (0,5 % раствор новокаина 10-12 мл) в яремной ямке над рукояткой грудины делают поперечный разрез кожи.
Пальцем, введенным за грудину, отслаивают мягкие ткани.
Тем самым создают условия для свободного выхода воздуха из средостения, после чего в рану за грудину вводят толстую пластиковую трубку с множественными боковыми отверстиями (рис. 16.2).
Одновременно проводят мероприятия, направленные на ликвидацию напряженного пневмоторакса.
Сочетанная травма, где ведущим является повреждение груди, очень опасна для пострадавшего.
Тяжесть состояния в этих случаях часто определяется локализацией и распространенностью повреждений каркаса и внутренних органов груди, черепа, головного мозга, живота, позвоночника, таза и конечностей.
Эти повреждения всегда сопровождаются травматическим шоком.
Лечебные мероприятия у этой категории больных следует начинать с постоянного поддержания проходимости дыхательных путей и удаления секрета из бронхиального дерева, проведения ИВЛ при угнетении спонтанного дыхания, возмещения кровопотери и устранения или лечения основной причины, вызвавшей дыхательную недостаточность.
При множественных переломах ребер и выраженной недостаточности внешнего дыхания показана экстренная интубация трахеи.
У пострадавших с напряженным пневмотораксом в случае необходимости ИВЛ сначала пунктируют плевральную полость во втором межреберье или вводят микродренаж, после чего можно переводить больного на ИВЛ, не опасаясь смещения средостения.
Одновременно требуется как можно скорее расправить спавшееся легкое, так как это улучшает условия вентиляции и уменьшает кровотечение из легочной ткани, для чего введенный микродренаж подсоединяют к водозапорному клапану.
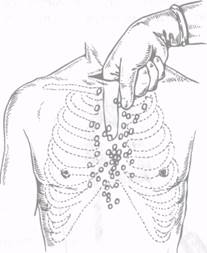
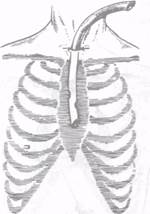
Рис. 16.2. Техника экстренного дренирования переднего средостения при напряженной эмфиземе средостения
Наиболее опасная по последствиям — это сочетанная травма черепа и грудной клетки.
При этом часто наблюдается нарушение сознания, что значительно затрудняет осмотр пострадавшего и диагностику.
Неврологическая симптоматика таких повреждений чрезвычайно изменчива.
Отсутствие сознания часто связывают с гипоксией на почве повреждения органов грудной клетки, а внутричерепные гематомы и тяжелые ушибы головного мозга не всегда диагностируются.
Сочетанные повреждения груди и живота встречаются примерно у 20 % пострадавших с сочетанной травмой и считаются одними из самых сложных для диагностики.
Наиболее информативные симптомы, подтверждающие повреждение органов брюшной полости,— это боли в животе и признаки раздражения брюшины.
Большое значение в диагностике таких повреждений имеют перкуссия и аускультация живота.
Бледность кожи, тахикардия, снижение артериального давления и притупление перкуторного тона в отлогих частях живота свидетельствуют о внутрибрюшном кровотечении.
Исчезновение печеночной тупости у больного с травмой живота является симптомом разрыва желудка или кишечника, при этом, как правило, не выслушиваются кишечные шумы.
При сочетанной торакоабдоминальной травме наркотические анальгетики длительного действия на догоспитальном этапе вводить не рекомендуется, так как это затрудняет диагностику повреждений органов брюшной полости.
Можно применить кеталар. В стационаре предпочтение отдают ненаркотическим анальгети-ческим смесям.
Сочетанная травма груди и таза встречается у 11 % пострадавших.
Эти повреждения часто сопровождаются тяжелым шоком.
При ощупывании костей таза в области переломов определяется резкая болезненность.
Большое диагностическое значение придается симптому "прилипшей пятки" (больной не может разогнуть нижнюю конечность, оторвать пятку от носилок).
Наибольшую опасность при переломах костей представляют обширные забрюшинные гематомы, о чем надо помнить при перекладывании пострадавшего на носилки.
Любое неосторожное движение при перекладывании способно вызвать дополнительное кровотечение, которое может быть смертельным.
Переносить таких пострадавших необходимо вчетвером.
На щите и носилках больному придается положение "лягушки".
Сочетанные повреждения груди и переломы конечностей встречаются у 6,3 % пострадавших. Диагностика данного вида повреждений, как правило, не вызывает затруднений.
Основными симптомами повреждений конечности является ее деформация, укорочение, болезненность в области перелома, патологическая подвижность и крепитация.
При переломах длинных трубчатых костей важно выполнить полноценное обезболивание, в том числе и общее, и хорошую транспортную иммобилизацию переломов.
Необходимо подчеркнуть, что при сочетанных повреждениях груди и переломах костей конечностей фиксирующие шины и бинты не должны сдавливать грудную клетку.
Все лечебные мероприятия у пострадавших с тяжелой сочетанной травмой груди начинают с ликвидации расстройств дыхания и кровообращения, а также остановки продолжающегося наружного кровотечения.
Затем производятся обезболивание и шинирование переломов конечностей.
При доставке пострадавшего с травмой груди в стационар врач скорой помощи должен сообщить врачу приемного покоя все, что ему удалось выяснить относительно обстоятельств травмы.
Он обязан описать состояние и положение пострадавшего при первичном осмотре, цвет кожи, частоту и глубину дыхания, частоту и наполнение пульса, артериальное давление, сообщить приблизительную степень кровопотери, определить индекс шока, а также перечислить все лечебные мероприятия, которые проведены пострадавшему.
В экстренных лечебных пособиях нуждаются поступившие с открытым и напряженным пневмотораксом, тампонадой сердца, продолжающимся кровотечением в плевральную полость.
Ранению сердца, как правило, сопутствует его тампонада.
Кроме описанной выше клинической картины, диагноз этого состояния подтверждается рентгенологическим исследованием грудной клетки.
На рентгенограммах регистрируются сглаженность талии и расширение сердечной тени.
При рентгеноскопии отмечается отсутствие пульсации сердца или резкое снижение ее амплитуды.
На ЭКГ могут выявляться очаговые изменения в миокарде, обусловленные локализацией повреждений и их обширностью.
При ранениях сердца производится экстренная операция, которая состоит в то-ракотомии и ушивании раны сердца.
Глава 17
Повреждения живота
Турин Н. Н.
Повреждения органов живота составляют 1-2 % всех повреждений в мирное время, в годы войны их частота достигает 10 % и более от числа ранений.
Различают закрытые и открытые повреждения живота.
Закрытые повреждения живота возникают при падении с высоты, ударах, сдавлении землей или обломками зданий, при автомобильных авариях, в результате воздействия воздушной или водной взрывной волны.
Важно помнить, что местом приложения силы, вызывающей повреждения, может быть не только передняя брюшная стенка, но и поясничная область, грудная клетка, таз.
Открытые повреждения живота бывают огнестрельными и нанесенными холодным оружием.
Те и другие делят на непроникающие и проникающие, когда нарушена целостность брюшины.
Закрытые и открытые повреждения живота могут быть без повреждения и с повреждением органов брюшной полости.
Различают травмы живота с повреждением паренхиматозных органов, полых органов, паренхиматозных и полых органов, мочевых органов и торакоабдоминальные повреждения.
Повреждения паренхиматозных органов характеризуются продолжающимся кровотечением: бледностью кожи и слизистых оболочек, прогрессирующим снижением артериального давления, учащением пульса и дыхания, слабостью, головокружением, двоением в глазах, появлением "мушек" перед глазами.
При закрытых повреждениях живота встречаются подкапсульные разрывы печени и селезенки, сопровождающиеся образованием значительных гематом внутри органа.
Небольшое физическое напряжение способно привести к разрыву капсулы органа и возникновению обильного внутреннего кровотечения.
Это так называемый двухмоментный разрыв печени или селезенки.
Он встречается в сроки от 2-х до 16-ти дней после первой травмы.
Повреждение полых органов ведет к развитию перитонита.
Скорость развития последнего определяется степенью наполнения органа, особенно жидким содержимым.
В отличие от перитонита после разрыва кишки перитонит вследствие разрыва мочевого пузыря развивается медленно, клиническая картина его более стертая.
Весьма опасны гематомы, инфильтрирующие всю толщу стенки полого органа, так как они могут осложняться нарушением кровоснабжения, некрозом и перфорацией органа и развитием перитонита через 3-5 дней после травмы.
Закрытые повреждения органов живота чаще бывают изолированными, но нередко сочетаются с травмой груди, головы, конечностей.
Особой тяжестью, как правило, отличаются огнестрельные проникающие ранения живота вследствие обширности разрушения тканей, множественного и сочетанного характера повреждений.
Выраженность клинической картины определяется в основном характером повреждений органов живота, величиной и скоростью кровопотери и связанной с этим тяжестью шока, а также временем, прошедшим после повреждения.
Боль — самый частый симптом при повреждениях живота, ее интенсивность колеблется в широких пределах.
Очень сильная постоянная разлитая боль в животе возникает уже в первые часы после травмы при обильном загрязнении брюшной полости кишечным содержимым в результате множественных повреждений кишечной трубки, при эвентрации кишечных петель, а также при интенсивном, быстром кровотечении в брюшную полость.
Болевой синдром не выражен и появляется через несколько часов при одиночных точечных ранениях полых и паренхиматозных органов, не сопровождающихся кровотечением. Боль может отсутствовать в терминальной фазе перитонита.
При повреждениях живота боль постоянная, усиливается при пальпации и попытках переменить положение тела, локализация ее обычно соответствует месту повреждения, иррадиация боли имеет место при ранении диафрагмы или кровотечении в поддиафрагмальное пространство (френикус-симптом).
В таких случаях затруднен глубокий вдох из-за усиления боли в подреберьях.
Изменение пульса — один из наиболее частых и ранних симптомов повреждений живота.
Наиболее часто наблюдаются учащение пульса и уменьшение его наполнения.
У пострадавших пульс нередко нитевидный, плохо или вообще не определяется на лучевых артериях. Иногда при ранениях печени, диафрагмы и эвентрации наблюдаются аритмия и брадикардия.
Напряжение брюшной стенки при повреждениях живота также выражено в различной степени.
При тяжелых множественных повреждениях кишечника или в разгар перитонита живот напряжен (как доска), при этом имеется также резкая болезненность при пальпации и выражен симптом Щеткина-Блюмберга.
Иногда при выраженном напряжении брюшной стенки боль отсутствует, иногда, наоборот, имеется незначительная болезненность и отсутствует напряжение.
Такая картина может наблюдаться при тяжелом шоке, массивной кровопотере и изолированных нетяжелых повреждениях паренхиматозных органов.
У раненых с проникающими ранениями живота напряжение и болезненность в первые минуты после ранения нередко отсутствуют, через 1-2 ч они наиболее выражены в окружности раны, а в поздние сроки — по всему животу.
У пострадавших с повреждениями живота часто наблюдаются ограничение экскурсий брюшной стенки и грудной тип дыхания.
Эти симптомы тем более выражены, чем больше времени прошло от момента ранения или закрытого повреждения, чем больше содержимого кишечника вылилось в свободную брюшную полость, чем сильнее болевой синдром.
Исключение могут составлять торакоабдоминальные ранения, при которых чаще наблюдаются выраженная одышка, цианоз губ.
При тяжелых ранениях и закрытых торакоабдоминальных повреждениях одышка, цианоз губ, бледность кожи нередко нарастают, что является плохим прогностическим признаком.
У раненных в живот уже в первые часы наблюдаются сухой язык и жажда, весьма мучительная при выраженной кровопотере и обильном загрязнении брюшной полости.
Рвота при повреждениях живота — редкий симптом.
В первые часы после травмы она наблюдается при повреждениях желудка, при этом рвота бывает кровавой.
Многократная рвота отмечается при перитоните и эвентрации.,
Задержка стула и газов — также поздние симптомы.
Стул может быть после повреждения живота, однако это не исключает травмы внутрибрюшных органов.
Стул, окрашенный кровью, свидетельствует о повреждении нижних отделов толстой кишки.
Вздутие живота наблюдается обычно при запущенном перитоните, а в первые часы после повреждения — при обширных забрюшинных гематомах и кровоизлияниях в брыжейку.
Дизурические симптомы — задержка мочи, резь при мочеиспускании, гематурия — обычно бывают при ранениях и закрытых повреждениях мочевыводящих путей, прежде всего мочевого пузыря.
Гематурия, кроме того, может наблюдаться и при отсутствии анатомических повреждений мочевыводящих путей — при гематомах малого таза, при пропитывании кровью стенки мочевого пузыря.
В поздние сроки после травмы состояние пострадавших с повреждениями органов живота, как правило, тяжелое.
Тяжесть состояния определяется степенью повреждения органов, сочетанным и множественным характером травмы.
Пострадавший безучастен к окружающему, отрешен, глаза запавшие, его взгляд устремлен вдаль.
Отмечаются двигательное или речевое возбуждение, эйфория, бледность, землистый цвет кожи, частый интенсивный пульс, сниженное артериальное давление, поверхностное дыхание, пониженная температура тела.
Несмотря на большие достижения хирургии, анестезиологии и реаниматологии, антибиотикотерапии, судьба пострадавших с закрытыми повреждениями и ранениями органов брюшной полости сегодня, как и десятилетия назад, в основном зависит от тяжести повреждения, величины кровопотери, времени, прошедшего с момента травмы до оперативного вмешательства.
Поэтому велико значение ранней правильной диагностики повреждения органов живота, вслед за которой по жизненным показаниям должна быть предпринята операция.
Диагноз проникающего ранения с повреждением органов живота не вызывает сомнения при наличии эвентрации, истечении из раны кишечного содержимого, мочи, желчи.
Это достоверные симптомы, правда наблюдающиеся нечасто.
Диагноз бесспорен и при сквозных ранениях, когда после определения локализации входного и выходного отверстия становится ясно, что раневой канал проходит через брюшную полость, а также при слепом ранении, когда направление раневого канала можно определить по локализации входной раны и застрявшего под кожей осколка или пули.
Нельзя отвергать факт повреждения органов живота при наличии напряжения брюшной стенки, неучастии ее в акте дыхания, положительном симптоме Щеткина-Блюмберга и болезненности.
Несложны для диагностики случаи, при которых в момент травмы возникает острая боль, развивается картина шока, быстро появляются и нарастают симптомы раздражения брюшины, а в брюшной полости определяется свободный газ или жидкость.
Учитывая значение фактора времени для раненного в живот, и в стационаре, и тем более на догоспитальном этапе не следует стремиться распознавать все повреждения органов живота и детализировать диагноз.
Достаточно установить сам факт проникающего ранения или подкожного разрыва внутрибрюшных органов, что становится показанием к немедленной эвакуации больного в хирургический стационар и срочной операции.
Однако диагностика повреждений органов брюшной полости вскоре после травмы живота может быть весьма затруднительной из-за скудности симптоматики.
Источник диагностической ошибки кроется в общем хорошем самочувствии в первые часы после закрытого повреждения поджелудочной железы, в первой фазе при подкапсульном разрыве селезенки или печени, при образовании гематомы стенки полого органа, при изолированных точечных ранениях нисходящей ободочной кишки.
Трудны для диагностики повреждения живота у пожилых людей при выраженных возрастных изменениях внутренних органов, а также при наличии сочетанных повреждений, когда более яркие симптомы заболевания или сопутствующей травмы могут маскировать клиническую картину.
Трудны для диагностики проникающие ранения живота при слепых ранениях, когда входная рана локализована на бедре, ягодице или грудной стенке.
Диагностика проникающих ранений живота чрезвычайно затруднительна при множественных мелкоосколочных ранениях брюшной стенки.
Эти ранения чаще непроникающие, однако брюшная стенка при них становится, как правило, болезненной и напряженной.
Симулируют проникающие ранения брюшной полости ранения груди, особенно слепые, когда могут наблюдаться выраженные симптомы раздражения брюшины, а также слепые ранения поясничной области, осложненные забрюшинной гематомой, которая обычно проявляется вздутием живота и отчетливым симптомом Щеткина-Блюмберга.
Впрочем, во всех этих случаях дифференциально-диагностические трудности выпадают на долю хирурга стационара.
Врач скорой помощи может ограничиться решением вопроса о госпитализации раненого (пострадавшего), которая в подобной ситуации безусловно показана.
При наличии достоверных симптомов повреждения органов живота, а также при тяжелом состоянии пострадавшего, когда показана госпитализация, но диагноз повреждения органов живота неясен или повреждение не может быть исключено, проведение детального физикального обследования пациента врачом скорой помощи на догоспитальном этапе нецелесообразно.
При необходимости это обследование будет выполнено на этапе квалифицированной или специализированной хирургической помощи.
При удовлетворительном состоянии пострадавшего с травмой живота, наоборот, необходимо провести детальное последовательное обследование пациента, чтобы не просмотреть тяжелое повреждение, которое в первые часы и минуты иногда может проявляться крайне скудными симптомами.
При каждой травме живота, даже незначительной, врач должен думать о возможности повреждения внутренних органов.
Обследование проводится по общепринятой схеме: опрос, сбор анамнеза, затем объективное обследование.
При этом обращается внимание на позу пострадавшего, цвет кожи, губ, ногтей, наличие ссадин, царапин, кровоизлияний.
Выясняются механизм травмы, положение тела и ощущения пострадавшего в момент травмы, состояние языка, наличие или отсутствие одышки, тип дыхания, локализация болезненности при покашливании.
При аускультации определяют наличие или отсутствие перистальтических шумов.
Перкуторно определяют наличие или отсутствие печеночной тупости, притупление в отлогих местах живота.
Пальпацию следует проводить очень осторожно, нежно и начинать ее вдали от места предполагаемого повреждения. Обследование заканчивается осмотром мочи (гематурия) и пальцевым исследованием прямой кишки (кровь).
Анализируя полученные данные, необходимо прежде всего учитывать фазу патологического процесса, поскольку симптомы повреждения сразу после травмы и в поздние сроки различны.









