Несахарный диабет – характеризуетсянарушениемводно-солевого баланса и избыточным выделением мочи (полиурией)вследствие снижения концентрационной функции почек.Причины возникновения заболевания во многом остаются неясными, но отмечена связь этой эндокринопатии с генетическими дефектами, а также с черепно-мозговой травмой, инфекционными поражениями ЦНС и заболеваниями почек.
Несахарный диабет вызывается недостаточностью эффектов антидиуретического гормона (АДГ). Она может быть обусловленауменьшением продукции АДГ нейросекреторными клетками гипоталамуса и/или снижением чувствительности рецепторов эпителия почечных канальцев к гормону. Последний механизм развития болезни наиболее часто встречается в детском возрасте, преимущественно у мальчиков.
Объем мочи, теряемой взрослым пациентом за сутки, может достигать 10-12 литров. Наблюдается учащенное мочеиспускание ночью (никтурия). Больные постоянно испытывают жажду и потребляют большое количество жидкости.
Синдром неадекватной секреции АДГ. Этот симптомокомплекс возникает в результате избыточной продукциинейросекреторными клетками ядер гипоталамуса АДГ и характеризуется задержкой воды в организме. Гиперсекреция АДГбывает перманентной и транзиторной. Перманентная форма патологии связана с образованием АДГ - продуцирующих опухолей. Транзиторная форма эндокринопатии возникает при тяжелых стрессах, а также вследствие лекарственной стимуляции нейрогипофизарной системы (амитриптилин, финлепсин, опиаты).
Разнонаправленные колебания содержания АДГ приводят к чередованию олиго- и полиурии, отекам подкожной клетчатки, поражению миокарда и нарушениям сердечного ритма. Бесконтрольное употребление воды может вызывать гипергидратацию (водное отравление) организма.
95. Патология коры надпочечников. Парциальная и тотальная гиперфункция
Надпочечники являются жизненно важными парными железами. В них вырабатываются две группы гормонов - кортикостероиды (минерал- и глюкокортикоиды, сексоиды) и катехоламины. Кортикосероиды образуются в коре, а катехоламины - в мозговом веществе надпочечников.
В условиях патологии нарушения функции надпочечников проявляются в виде гиперфункции и гипофункции. Гипо- и гиперфункция надпочечников могут быть тотальной или частичной (парциальной). Тотальная гиперфункция надпочечников связана с избыточным образованием кортикотропина (например, при болезни Иценко-Кушинга), а парциальная - с избыточной продукцией отдельных кортикостероидов (альдостеронизм; гиперкортизолизм; адреногенитальный синдром). В некоторых случаях развивается дисфункция надпочечников, которая характеризуется разнонаправленными изменениями секреции гормонов.
Классическим примером является врожденный адреногенитальный синдром, при котором вследствие наследственного дефицита фермента 21-гидроксилазы не образуется кортизол и по принципу обратной связи увеличивается секреция кортикотропина, следствием чего является избыточная секреция сексоидов, особенно андрогенов
96. Гиперкортизолизм. Этиология, патогенез, основные проявления.
Этиология. Три основные группы причин вызывают гиперкортизолизм –
1) развитие опухоли гипоталамуса или гипофиза с избыточной секрецией кортикотропина (болезнь Иценко-Кушинга). Кроме того, некоторые опухоли вне гипоталамуса и гипофиза также способны секретировать кортикотропин (наиболее часто карциномы легких, поджелудочной железы, тимуса, щитовидной железы),
2) Развитие опухоли пучковой зоны коры надпочечников (синдром Иценко-Кушинга).
3) Избыточное введение извне глюкокортикоидов
Патогенез. Только лишь на основании знания биологических эффектов глюкортикоидов можно понять происхождение всех проявлений гиперкортизолизма. Так, в связи с увеличением минералокортикоидного эффекта глюкокортикоидов при гиперкортизолизме наблюдается ЗАДЕРЖКА НАТРИЯ в крови и УМЕНЬШЕНИЕ КАЛИЯ в связи с его потерей с мочой. Учитывая увеличение секреции одновременно с калием и ионов водорода, формируется ГИПОКАЛИЕМИЧЕСКИЙ АЛКАЛОЗ.
Развитие гипертензии при заболеваниях почек обусловлено тремя механизмами: задержкой натрия и воды, увеличением активности прессорной и снижением функции депрессорной системы почек
При гиперкортизолизме наблюдается регионарное ожирение в области лица (лунообразное лицо), шеи, туловища. Ноги остаются худыми. Поэтому такое ожирение получило название РЕГИОНАРНОГО ОЖИРЕНИЯ. Развитие его связано с изменениями зон гипоталамуса, ответственных за жировой обмен, а также связано с увеличением аппетита и количества потребляемых продуктов. Учитывая, что глюкокортикоиды являются основными контринсулярными гормонами, и их эффекты направлены на увеличение уровня сахара в крови за счет глюконеогенеза, активации глюкозо-6-фосфатазы и подавления активности гексокиназы, становится понятной склонность к ГИПЕРГЛИКЕМИИ, особенно в условиях наследственно обусловленной или приобретенной недостаточности инсулярного аппарата поджелудочной железы. В этих условиях возможно развитие стероидного диабета.
Склонность к инфекции и явление остеопороза связаны с катаболическими эффектами глюкокортикоидов. В этом случае за счет усиления катаболизма белка в лимфоидных узлах и тимусе, а также торможения митоза лимфоцитов, и формирования лимфопении, и уменьшения синтеза антител, развивается одновременно с инволюцией тимиколимфотической системы приобретенный иммунодефицит. Отсюда такие больные склонны к ИНФЕКЦИИ, особенно к туберкулезу.
Учитывая превалирование катаболизма белка в костях и снижение его синтеза, уменьшается белковый остов костей и затрудняется отложение кальция. При уменьшении кальция в кости на 30 % и более возникает разрежение костной ткани (ОСТЕОПОРОЗ) и повышается ломкость костей. Возможны спонтанные переломы.
Превалирование катаболизма белка в коже ведет к ее истончению, особенно в нижней части живота. Сосуды становятся более видимыми и поэтому формируются багровые полосы (СТРИИ).
Основные проявления гиперкортизолизма:
1. Задержка натрия, уменьшение калия,
2. Регионарное ожирение.
3. Склонность к гипергликемии.
4. Склонность к гипертензии.
5. Склонность к инфекциям.
6. Остеопороз.
7. Стрии.
8. Гипокалиемический алкалоз.
97. Альдостеронизм. Этиология, патогенез, основные проявления.
Этиология. Увеличение секреции альдостерона может быть первичным, т.е. обусловленным развитием опухоли в клубочковой зоне коры надпочечников (синдром Конна) или вторичным - при дефиците натрия, избыточной продукции ангиотензина II - например, при сердечной едостаточности, шоке, поражении почек, печени
Патогенез. При первичном альдостеронизме содержание альдостерона в крови увеличивается в 40-100 раз. Вследствие избыточного эффекта альдостерона в почках реабсорбируется натрий и секретируется калий. Поэтому в крови регистрируется ГИПЕРНАТРИЕМИЯ и ГИПОКАЛИЕМИЯ.
Накопление ионов натрия в мышцах повышает их возбудимость и первоначально регистрируются мышечные подергивания, а как только количество ионов калия в крови уменьшается на 10-30 %, возбудимость мышц уменьшается, и поэтому регистрируется ГИПО- И АДИНАМИЯ. В связи с усиленной секрецией в почках ионов водорода формируется явление АЛКАЛОЗА. В результате задержки натрия количество его нарастает в крови до определенного уровня, а затем натрий начинает теряться с мочой (синдром утечки). Кроме того, вследствие резкого уменьшения калия в канальцевом аппарате почек снижается его чувствительность к АДГ. Все это способствует УВЕЛИЧЕНИЮ ДИУРЕЗА. Отсюда становится понятным отсутствие отека при первичном альдостеронизме. Только при вторичном альдостеронизме наиболее характерными являются ОТЕКИ, т.к. не возникает феномен утечки натрия, а задержка его постоянно прогрессирует.
Основные проявления альдостеронизма следующие:
1. Гипернатриемия и гипокалиемия;
2. Склонность к судорогам с последующей гипо- и адинамией;
3. Гипертензия;
4. Алкалоз;
5. Увеличение диуреза;
6. Отеки (только при вторичном альдостеронизме).
98. Адрено-генитальный синдром. Этиология, патогенез, основные проявления.
Нарушение функций надпочечников может сопровождаться увеличением секреции гормонов сетчатой зоны - андро- и эстрогенов с последующим нарушением гениталий.
Если в организме увеличивается количество гормонов, соответственных данному полу (андрогены у индивидов мужского, а эстрогены у индивидов женского пола), такой адреногенитальным синдром называется изосексуальным, а если избыточно секретируются гормоны, свойственные преимущественно противоположному полу, то формируются гетеросексуальный адрено-генитальный синдром
Этиология. Причиной является или врожденный дефект синтеза гормонов в коре надпочечников (При врожденном дефекте фермента 21-гидроксилазы, которая необходима для синтеза кортизола по принципу обратной связи усиливается образование кортикотропина, который стимулирует все три зоны коры надпочечников, а так как обратная связь для образования кортикотропина функционирует только лишь по отношению к глюкокортикоидам, а они не образуются, происходит постоянная стимуляция образования кортикотропина, следствием чего и является избыточная секреция сексоидов сетчатой зоны коры надпочечников), или, как правило, развитие опухоли сетчатой зоны коры надпочечников.
Патогенез. Если избыточно секретируются андрогены во внутриутробном периоде у индивида женского пола, то происходит нарушение образования наружных половых губ, увеличение клитора к моменту рождения, а через несколько лет за счет усиления синтеза белка в мышцах и стимуляции волосяных фолликулов наблюдается увеличение массы мускулатуры и оволосение по мужскому типу, огрубение голоса. Аналогичные изменения происходят в организме женщины при развитии опухоли сетчатой зоны и избыточной продукции андрогенов. Кроме того, у них наблюдаются нарушение менструального цикла. Если врожденные расстройства у индивидов мужского пола сопровождаются избытком андрогенов, то к моменту рождения у мальчика отмечается увеличение размера полового члена, и к 4-5 годам формируется мальчик- геркулес с хорошо развитой мускулатурой, низким ростом, увеличенным половым членом. Сперматогенез, как правило, нарушен, т.к. по принципу обратной связи подавляется образование гонадотропинов в гипофизе. При увеличении эстрогенов в организме мужского пола наблюдаются явления ФЕМИНИЗАЦИИ (рост молочных желез, изменение голоса, импотенция у взрослых).

99. Острая и хроническая недостаточность коры надпочечников. Этиология, патогенез, основные проявления.
Недостаточность коры надпочечников может быть первичной (в результате поражения коры надпочечников) или вторичной (в результате дефицита кортикотропина, обусловленного нарушением функции гипоталамуса или аденогипофиза). Причем в коре возникают атрофические изменения вследствие выпадения стимулирующих влияний кортикотропина на кору надпочечников.
По течению кортикостероидная недостаточность может быть острой и хронической.
Острая кортикостероидная недостаточность возникает при тяжелых инфекционных процессах, ДВС-синдроме, кровоизлияниях в надпочечники, синдроме отмены, а в эксперименте при удалении надпо чечников у животных.
Наиболее частыми причинами хронической недостаточности являются аутоиммунные поражения, атрофия неизвестной этиологии и туберкулезное разрушение надпочечников. Признаки хронической кортикостероидной недостаточности возникают при разрушении 95 % массы надпочечников. Проявления острой и хронической кортикостероидной недостаточности обусловлены дефицитом минерал-, глюкокортикоидов и сексоидов и являются аналогичными, за исключением выраженной пигментации, особенно открытых частей тела (лица, шеи, кистей рук). Вследствие этого хроническая кортикостероидная недостаточность получила название бронзовой болезни или болезни Аддисона. Бронзовая окраска отсутствует при вторичной недостаточности надпочечников, т.к. в ее основе лежит уменьшение образования кортикотропина. Развитие бронзовой окраски связывают с избыточной секрецией кортикотропина по принципу обратной связи из-за невозможности образования глюкокортикоидов в надпочечниках. Полагают, что кортикотропин, а также меланотропин стимулируют образование меланина в клетках, что и дает бронзовую окраску кожных покровов.
Патогене.
В связи с уменьшением или полным прекращением выделения альдостерона, кортизола и кортикостерона невозможен их минерал- кортикоидный эффект в почках. С мочой теряется большое количество натрия и не секретируется калий. Поэтому в крови снижается уровень натрия и повышается содержание калия. В связи с расстройствами электролитного баланса снижается возбудимость адренорецепторов сосудов к действию вазопрессоров. Кроме того, накопление калия в крови способствует брадикардии. Уменьшается объем циркулирующей крови. Все это ведет к снижению МОК и общего периферического сопротивления и, следовательно, к гипотензии. Уменьшение концентрации ионов натрия в крови ведет к снижению возбудимости мышц. Кроме того, в связи с дефицитом питательных веществ из-за нарушения аппетита, секреторных процессов, переваривания в желудочно-кишечном тракте, расстройств процессов фосфорилирования в мышцах, а также формирующейся гипотензии, у больного нарушается мышечная активность, нарастают явления усталости, и поэтому больной основную массу времени проводит в постели. Кроме того, вследствие выпадения аффектов андрогенов (особенно дегидроандростерона) уменьшается синтез сократительного белка в мышцах. Снижение возбудимости мышц, гипотензия и нарушение синтеза сократительных белков мышц и ведут к гипо- и адинамии. Из-за выпадения глюкокортикоидных эффектов глюко- и минералкортико- идов, которые являются главными контринсулярными гормонами, начинают преобладать эффекты инсулина. Кроме того, нарушается аппетит и всасывание пищевых веществ. Все это и ведет к гипогликемии. Уменьшение окислительно-восстановительных процессов, дефицит основного энергетического субстрата - глюкозы, формирование гипотензии, превалирование парасимпатических эффектов ведет к снижению температуры тела. Учитывая, что при дефиците глюкокортикоидов уменьшается процесс фильтрации в почках, развивается гипотензия и снижается объем циркулирующей крови, следует ожидать уменьшение суточного диуреза. Сложные электролитные и другие обменные расстройства ведут к уменьшению аппетита, вплоть до его отсутствия (анорексия), уменьшению секреторных процессов, процессов переваривания и всасывания. А уже следствием указанных процессов является уменьшение массы тела - исхудание. В связи с тем, что гормоны надпочечников выполняют важнейшую адаптивную роль, становится понятным снижение резистентности организма к ряду экстремальных факторов - шоку, кровопотере, электрическому току, коллапсу.
Наиболее общие проявления острой и хронической недостаточности надпочечников следующие:
1. Увеличение в крови К+, снижение Na+,
2. Гипотензия;
3. Гипо- и адинамия;
4. Гипогликемия;
5. Уменьшение слюноотделения, желудочного и кишечного соков;
6. Уменьшение аппетита с развитием анорексии;
7. Исхудание;
8. Снижение температуры тела;
9. Уменьшение диуреза;
10. Возможная тошнота, рвота, запор или понос
100. Гипертиреоз. Этиология, патогенез, основные проявления.
ЭТИОЛОГИЯ ГИПЕРТИРЕОЗА.
1. Образование длительно действующего тиреоидного стимулятора, который представлен антителами против щитовидной железы. Образованию анти тел предшествует предварительное повреждение щитовидной железы (грипп, ангина, туберкулез).
2. Избыточная продукция ТТГ, например, при климаксе, беременности, мен- струации, при тяжелых переживаниях, особенно у женщин.
3. Опухоли щитовидной железы.
4. Внетиреоидные причины (уменьшение белков крови и слабая связь с ними йодсодержащих гормонов, недостаточность печени, при гиперкалиемии и фосфатемии усиливаются эффекты соответственно тироксина и триоидтиронина)
Патогенез.
Энергообмен. При избытке тироксина и трийодтиронина происходит набухание митохондрий и разобщение дыхания и окислительного фосфорилирования, уменьшение АТФ. Именно дефицит энергии при гипертиреозе ведет к дистрофическим из- 215 менениям в сердце с развитием в последующем его недостаточности. За счет нарушения процессов фосфорилирования происходит увеличение первичной теплоты, которая не успевает выделяться из организма, и поэтому температура тела повышается до 37,1-37,4°С, т.е. развивается субфебрилитет, и одновременно в связи с повышенным потреблением кислорода на 15-50 % повышается чувствительность организма к гипоксии
Белковый обмен. при гипертиреозе повышается возбудимость нервной системы, особенно симпато-адреналовой, что клинически, в частности, проявляется мышечной дрожью, особенно пальцев рук с расстройством почерка. В последующем как при гипо-, так и гипертиреозе нарушается память, ослабляются процессы торможения, возникают явления психи- ческой неустойчивости. Периоды возбуждения сменяются периодами депрессии, возможно развитие тиреотоксического психоза. При избыточном количестве гормонов усиливается распад эндогенных белков и развивается отрицательный азотистый баланс, за счет распада скелетно-мышечных белков и сердечной мышцы.
Углеводный обмен. Избыток йодсодержащих гормонов усиливает всасывание глюкозы в кишечнике, повышает активность инсулиназы печени и активирует симпатоадреналовую систему. Все это ведет к мобилизации гликогена с уменьшением его количества в печени, мышцах, сердце. Поэтому вначале появляется склонность к гипергликемии и, в крайнем случае, возможно истощение бета-клеток поджелудочной железы и развитие тиреоидного диабета
Жировой обмен. При гипертиреозе усиливается всасывание жиров в кишечнике, мобилизация его из депо. Поэтому будет характерна гипергликемия. Одновременно усиливается окисление жирных кислот в печени с увеличением образования кетоновых тел и холестерина. Гиперхолестеринемии не наблюдается
Мин.обмен При гипертиреозе в связи с активацией симпатоадреналовой системы включается и система ренин-ангиотензин-альдостерон. Поэтому увеличивается образование альдостерона, а вместе с ним и усиление секреции калия. Эти электролитные расстройства, повышение чувствительности альфа-адренорецепторов сосудов и бета-рецепторов сердца будут вести к тахикардии, причем МОК увеличивается до 9000 мл/мин (норма около 6000 мл/мин), и повышению артериального давления.
Осн. эффекты
1. Увеличение потребления кислорода.
2. Повышенная возбудимость, раздражительность, бессонница.
3. Влажная теплая кожа.
4. Повышение аппетита.
5. Непереносимость тепла.
6. Субфебрилитет.
7. Тахикардия.
8. Гипертензия.
9. Исхудание.
10. Эритроцитоз.
11. Гипохолестеринемия.
12. Склонность к гипергликемии.
13. Зоб.
14. Экзофтальм.
15. Отрицательный азотистый баланс.
16. Тиреотоксический криз.
101. Гипотиреоз. Этиология, патогенез, основные проявления.
ЭТИОЛОГИЯ ГИПОТИРЕОЗА.
1. Врожденная недостаточность или как следствие родовой травмы, например кровоизлияния, опухоли в гипофизе и гипоталамусе с нарушением образования ТТГ (вторичный или центральный гипотиреоз);
2. Тиреоидэктомия;
3. Неумеренное применение радио- и рентгенотерапии;
4. Воспалительные процессы в щитовидной железе;
5. Дефицит йода в пище и воде (первичный или периферический гипотиреоз);
6. Уменьшение количества ядерных рецепторов для тиреоидных гормонов.
Патогенез.
Энергообмен. При гипотиреозе уменьшается интенсивность окислительных и восстановительных процессов. Поэтому снижается потребление кислорода, образование АТФ, с последующим нарушением синтеза белковых веществ. Наблюдается склонность к гипотермии. Отсюда больные не переносят холода. Это может завершиться микседемной комой с гипотермией и тяжелыми нарушениями метаболизма. Для гипотиреоидной комы характерны брадикардия, гипотензия, снижение температуры тела до 30° С и ниже, потеря сознания.
Белковый обмен. Считают, что с уменьшением гормонов щитовидной железы уменьшается и влияние соматотропина на рост тела. Кроме того, тормозится развитие ЦНС. Отсюда становится понятным формирование явления кретинизма у детей при гипотиреозе. Для кретинизма характерны низкий рост, нарушение дифференцировки нервной системы и, следовательно, практически невозможность формирования условных рефлексов. Поэтому такие дети не способны обучать- ся в школе. У взрослых наблюдается замедленность мышления, безразличие, вялость, сонливое состояние, снижается артериальное давление, развивается слабость, трофические нарушения (выпадение и ломкость волос, ломкость ног- тей), расстройства половой функции.
Углеводный обмен. При гипотиреозе уменьшается мобилизация гликогена и превалируют эффекты инсулина. Поэтому для гипотиреоза характерна гипогликемия.
Жировой обмен. При гипотиреозе уменьшается мобилизация жира из жировых депо и распад холестерина. Поэтому будет характерна склонность к ожирению (несмотря на уменьшение всасывания жира в кишечнике) и развитие атеросклероза из-за гиперхолестеринемии
Минеральный обмен.
При гипотиреозе увеличивается в крови количество калия, уменьшается интенсивность обменных процессов, тормозится образование альдостерона, понижается активность симпато-адреналовой системы, поэтому наблюдается брадикардия (МОК уменьшается до 3000-4000 мл/мин), гипотензия.
Основные проявления.
1. Уменьшение потребления кислорода.
2. Заторможенность, медлительность, снижение умствен- ных способностей, сонливость.
3. Холодная, сухая кожа.
4. Уменьшение аппетита, запор.
5. Повышенная чувствительность к холоду.
6. Склонность к гипотермии.
7. Брадикардия.
8. Гипотензия.
9. Увеличение массы тела, слизистый отек (микседема).
10. Анемия.
11. Гиперхолестеринемия.
12. Склонность к гипогликемии.
13. Эндемический зоб.
14. Гипотиреоидная кома
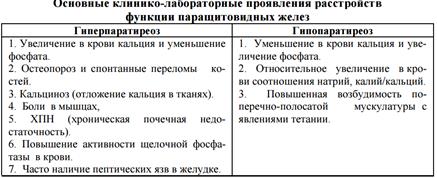
102. Патология околощитовидных желез: гипер- и гипопаратиреоз. Этиология, патогенез, основные проявления
ЭТИОЛОГИЯ ГИПЕРПАРАТИРЕОЗА.
1. Опухоли паращитовидных желез или опухоли другой локализации, но способные образовывать паратирин (см. раздел "Опухоли").
2. Хроническая почечная недостаточность, при которой развивается гипо- кальциемия, нарушается образование 1,25 (ОН)2 - Д3 и инактивация в почках паратирина. Поэтому количество паратирина в крови возрастает. Это так назы- ваемый вторичный гиперпаратиреоз.
ЭТИОЛОГИЯ ГИПОПАРАТИРЕОЗА.
1. Удаление паращитовидных желез в связи с операцией на щитовидной железе.
2. Образование аутоантител,
3. Нечувствительность рецепторов к действию паратирина и поэтому, хотя содержание в крови паратирина будет нормальным или повышенным, однако из-за нечувствительности рецепторов он неэффективен. Это явление получило название псевдогипопаратиреоза
Патогенез.
При избыточном образовании паратирина в костях активируются остеокласты, которые резорбируют кальций из кости, что ведет к остеопорозу и повышенной ломкости костей. В связи с увеличением кальция в крови и изменением соотношения кальций/фосфор, кальций начинает откладываться в стенки сосудов, сердце, печени, роговицы, поперечно-полосатой мускулатуры с развитием кальциноза. За счет отложения кальция в мышцах возникают боли, а при отложении в почки формируется хроническая почечная недостаточность. Достаточно часто в желудке обнаруживаются пептические язвы, происхождение которых связывают со стимуляцией секреции желудочного сока.
При недостаточном образовании паратирина уменьшается всасывание кальция из кишечника. Он не мобилизуется из костей и теряется с мочой. Поэтому содержание кальция в крови снижается и относительно повышается количество ионов натрия и калия.
103. Патология половых желез: гипо- и гипергонадизм у женщин. Этиология, патогенез, основные проявления.
Этиология.
Первичный или периферический гипогонадизм наблюдается при воспа- лении, аплазии яичников, анатомических дефектах, при аутоиммунных поражениях яичников.
Центральный (вторичный) гипогонадизм наблюдается часто при стрессе, недостаточном питании, тяжелых заболеваниях, а также при повреждении аденогипофиза опухолями или при удалении гипофиза
Основной причиной первичного или вторичного гипергонадизма являются опухоли яичников или гипофиза.
Основные проявления.
Гипогонадизм. У взрослых женщин гипогонадизм проявляется нарушением менструального цикла (олигоменорея, аменорея). Если же гипогонадизм развивается у девочки до полового созревания, то формируются явления евнухоидизма, для которого характерны удлиненное туловище и конечностей, остеопороз, отсутствие менструаций.
Гипергонадизм. при опухолях яичников в зависимости от того, увеличиваются в крови андрогены или эстрогены, клинические проявления различны, При избытке андрогенов характерна вирилизация, а при избытке эстрогенов до полового созревания наблюдается преждевременное половое развитие. Появляются вторичные половые признаки (рост молочных желез, оволосение лобка и подмышек). После полового созревания это проявляется в виде нарушений менструаций. Если гипергонадизм у девочки до полового созревания носит вторичный характер (избыток образования гонадотропинов), то развивается так называемое истинное преждевременное половое созревание. У взрослых женщин дисфункции (галакторея-аменорея) может сопровождаться избытком образования пролактина, при котором, как правило, понижается секреция гонадотропинов. Поэтому у женщин возникает явление ложной беременности (увеличение живота, груди, аменорея).
104. Патология половых желез: гипо- и гипергонадизм у мужчин. Этиология, патогенез, основные проявления.
Этиология.
1. Гипогонадизм.
· Первичный гипогонадизм или периферический связан с первичными нарушениями семенников. Наблюдается при кастрации, рентгеновском облучении, фиброзе яичек после вирусных процессов.
· При недостаточности печени, формируется вторичный гипогонадизм, или центральный
2. Гипергонадизм. Основными причинами являются опухоли или воспаление гипоталамуса, гипофиза, семенников.
Основные проявления.
Гипогонадизм.
1. До полового созревания. Не развиваются вторичные половые признаки, евнухоидные пропорции тела. Отсутствие полового влечения, изменения психики, уменьшение массы мускулатуры, остеопороз. Крайний вариант - мужской псевдогермафродитизм
2. После. Уменьшение полового влечения, потенции, инволюция наружных половых органов, изменение психики, остепороз, уменьшение массы мускулатуры.
Гипергонадизм.
1. До полового созревания. Раннее половое созревание -увеличение полового члена и мо- шонки, сперматогенез, половое влечение (при центрального гипергонадизме), хорошо развитая мускулатура оволосинение по мужскому типу, прекращение роста
2. После. Кроме увеличения массы мускулатуры, другие признаки отсутствуют.
105. Этиология и патогенез сахарного диабета.
ЭТИОЛОГИЯ
Диабет 1 типа развивается при панкреатитах вирусного или интоксикационного происхождения, гипоксии, длительном и избыточном приеме углеводов и жиров. Большое значение в развитии диабета 1 типа принадлежит аутоиммунным повреждениям бета-клеток островков Лангерганса.
Важнейшей особенностью диабета 2 типа являются: Первичная гиперинсулинемия (она наиболее часто наблюдается при ожирении больных). Нарушение рецепторного аппарата клеток-мишеней наблюдается также при лечении больных инсулином, особенно пролонгированного действия, а также в обычных случаях, когда больной, как правило, вводит дозу инсулина значительно большую, чем содержится в крови в физиологических условиях. В самой поджелудочной железе в 70 % случаев наблюдается амилоидная дегенерация. Во многом это связано или с блокадой антителами инсулиновых рецепторов, уменьшением их образования на мембранах клеток или качественными изменениями их структуры.
Патогенез.
106. Нарушения обмена веществ при сахарном диабете. Патогенез диабетической комы.
Диабетическая кома характеризуется нарушением сознания и возникает в результате сложных нарушений всех видов обмена веществ с накоплением в крови глюкозы до 25-55 ммоль/л, ацетоновых тел до 10 ммоль/л, остаточного азота до 40 ммоль/л, некомпенсированного ацидоза.
Патогенез. Дефицит инсулина ведёт к повышению концентрации глюкозы в крови и «голоду» периферических инсулинозависимых тканей, не способных утилизировать глюкозу без участия инсулина. В ответ на «голод» организма в печени начинается синтез глюкозы (глюконеогенез) и кетоновых тел из ацетил-КоА — развивается кетоз, а при недостаточной утилизации кетоновых тел и усугубления ацидоза — кетоацидоз. Накопление недоокисленных продуктов метаболизма, в частности лактата ведёт к развитию лактатацидоза. В некоторых случаях грубые нарушения метаболизма на фоне декомпенсации сахарного диабета приводят к развитию гиперосмолярной комы.
107. Возможные проявления при сахарном диабете, связанные с нарушениями углеводного обмена.
При дефиците инсулина снижается утилизация глюкозы периферическими тканями, в основном мышечной и жировой. Это в какой-то мере обусловливает развитие гипергликемии, которая дополнительно возрастает в результате гликогенолиза в печени и мышцах. (В повышении концентрации глюкозы в крови играет роль и глюконеогенез), Когда концентрация глюкозы превысит почечный порог, начинается глюкозурия и возникает осмотический диурез. Это лежит в основе полидепсии и полиурии. Потеря воды и электролитов с мочой, не компенсируемая их поступлением в организм, приводит к дегидратации и гемоконцентрации. Это в свою очередь вызывает недостаточность периферического кровообращения из-за резкого падения объема циркулирующей крови, или шока.
108. Возможные проявления при сахарном диабете, связанные с нарушениями белкового обмена.
Лишение организма инсулина и нарушение утилизации глюкозы приводит к снижению синтеза белка и поэтому к преобладанию его распада, прежде всего в инсулиночувствительных тканях, особенно мышцах. Этот процесс сопровождается потерей организмом азота, а также выходом калия и других внутриклеточных ионов в кровь с последующей экскрецией ионов калия с мочой.
Клинические симптомы нарушения белкового обмена при СД: гиперазотемия, гиперазотурия и (как следствие) метаболический ацидоз.
109. Возможные проявления при сахарном диабете, связанные с нарушениями липидного обмена.
Относительная недостаточность инсулина и снижение утилизации глюкозы жировой тканью организма приводит к значительному «опустошению» жировых депо. В результате может возникнуть вторичная гипертриглицеридемия, так как в печени из свободных жирных кислот синтезируются ЛПОНП.
В печени увеличивается содержание жиров, большую часть которых она способна окислять только до стадии ацетил-КоА. Затем двухуглеродные фрагменты образуют ацетоуксусную и бета-оксимасляную кислоты, концентрация которых в венозной крови, оттекающей от печени, возрастает. Развивающаяся кетонемия имеет два основных следствия: 1) она усугубляет метаболический ацидоз, приводя тем самым к характерному глубокому и быстрому дыханию, которое служит одним из диагностических признаков диабетического ацидоза; 2) когда кетонемия превысит почечный порог реабсорбции кетоновых тел, последние появляются в моче. Их экскреция почками уменьшает содержание в организме связанных оснований, что дополнительно ведет к потере натрия.
110. Механизм формирования атеросклероза при сахарном диабете.
АТЕРОСКЛЕРОЗ Представляет собой системное заболевание, в основе которого лежит дегенеративное изменение интимы сосудов, отличительной особенностью которого является образование в интиме артерий мышечно-эластического типа (аорта, крупные и средние артерии) атероматозных бляшек, вследствие нарушения липидного и белкового обмена, с последующим их изъязвлением, кальцинозом и склонностью к тромбообразованию.
При сахарном диабете имеет место нарушение липопротеинового обмена с увеличением в крови липопротеинов низкой и очень низкой плотности.
Стойкая гипергликемия при сахарном диабете способствует неферментативному гликозилированию апопротеинов и собственных белков интимы, что нарушает их функции и ускоряет атерогенез.
В результате повреждения нарушается обмен липопротеидов в эндотелии, что ведет к снижению их способности образовывать простациклины и активаторы плазмина. Поэтому на эндотелии агрегируют тромбоциты, которые образуют хемотаксические и пролиферативные факторы. Это способствует накоплению макрофагов и гладкомышечных клеток интимы с большим количеством липидов. Позже часть кристаллов холестерина, вследствие гибели эндотелиальных гладкомышечных клеток, накапливается на базальной мембране и морфологически это соответствует образованию атеро-матозных бляшек интимы, выступающих в просвет сосуда.
111. Механизмы формирования ангиопатий при сахарном диабете.
Достаточно сложный генез имеют диабетические микроангиопатии, что ведет к нарушению зрения (диабетическая ретинопатия), почек (диабетическая нефропатия), нервов (диабетическая невропатия), сосудов конечностей (облитерирующий эндоартериит). Полагают, что нарушения сосудистой стенки свя- заны с расстройствами всех видов обмена, особенно большое значение придают гликосиляции протеинов, т.е. соединению углеводов с молекулами разных бел- ков. Этот процесс резко возрастает при гипергликемии. При отложении их в стенке сосудов ее структура нарушается
112. Осложнения при сахарном диабете.
I Острые осложнения представляют собой состояния, которые развиваются в течение дней или даже часов, при наличии сахарного диабета.
Диабетический кетоацидоз — тяжёлое состояние, развивающееся вследствие накопления в крови продуктов промежуточного метаболизма жиров (кетоновые тела). Возникает при сопутствующих заболеваниях, прежде всего — инфекциях, травмах, операциях, при недостаточном питании.
Гипогликемия — снижение уровня глюкозы в крови ниже нормального значения (обычно ниже 3,3 ммоль/л), происходит из-за передозировки сахароснижающих препаратов, сопутствующих заболеваний, непривычной физической нагрузки или недостаточного питания, приёма крепкого алкоголя.
Гиперосмолярная кома. Встречается, главным образом, у пожилых больных с диабетом 2-го типа в анамнезе или без него и всегда связана с сильным обезвоживанием. Часто наблюдаются полиурия и полидипсия продолжительностью от дней до недель перед развитием синдрома. Пожилые люди предрасположены к гиперосмолярной коме, так как у них чаще наблюдается нарушение восприятия чувства жажды.
Лактацидотическая кома у больных сахарным диабетом обусловлена накоплением в крови молочной кислоты и чаще возникает у больных старше 50 лет на фоне сердечно-сосудистой, печеночной и почечной недостаточности, пониженного снабжения тканей кислородом и, как следствие этого, накопления в тканях молочной кислоты.
II Поздние. Представляют собой группу осложнений, на развитие которых требуются месяцы, а в большинстве случаев годы течения заболевания.
Диабетическая ретинопатия — поражение сетчатки глаза в виде микроане








