

Индивидуальные и групповые автопоилки: для животных. Схемы и конструкции...

История развития пистолетов-пулеметов: Предпосылкой для возникновения пистолетов-пулеметов послужила давняя тенденция тяготения винтовок...

Индивидуальные и групповые автопоилки: для животных. Схемы и конструкции...

История развития пистолетов-пулеметов: Предпосылкой для возникновения пистолетов-пулеметов послужила давняя тенденция тяготения винтовок...
Топ:
Оценка эффективности инструментов коммуникационной политики: Внешние коммуникации - обмен информацией между организацией и её внешней средой...
Генеалогическое древо Султанов Османской империи: Османские правители, вначале, будучи еще бейлербеями Анатолии, женились на дочерях византийских императоров...
Техника безопасности при работе на пароконвектомате: К обслуживанию пароконвектомата допускаются лица, прошедшие технический минимум по эксплуатации оборудования...
Интересное:
Лечение прогрессирующих форм рака: Одним из наиболее важных достижений экспериментальной химиотерапии опухолей, начатой в 60-х и реализованной в 70-х годах, является...
Распространение рака на другие отдаленные от желудка органы: Характерных симптомов рака желудка не существует. Выраженные симптомы появляются, когда опухоль...
Подходы к решению темы фильма: Существует три основных типа исторического фильма, имеющих между собой много общего...
Дисциплины:
|
из
5.00
|
Заказать работу |
|
|
|
|
• АД ниже 100/60 мм рт. ст. • Кардиогенный шок.
• Внутричерепные кровоизлияния. • Гиповолемия.
• Токсический отек легких. • Констриктивный перикардит.
• Повышенная чувствительность к нитропрепаратам.
Сиднонимины
Единственным используемым препаратом этой группы является молсидомин (Сиднофарм, Корватон). Механизм его действия на клеточном и системном уровнях близок к таковому нитратов, но в отличие от последних, молсидомин увеличивает образование цГМФ, не образуя нитрозотиолы. Поэтому к нему практически не развивается толерантность. Начало действия молсидомина при пероральном приеме - 20 мин, длительность до 6 ч. При сублинг- вальном приеме эффект наступает через 5 мин и длится 6-7 ч. Чаще используются ретардные формы препарата, содержащие по 8 мг активного вещества. Такие формы молсидомина удобно применять в «безнитратный период», так как препарат не дает перекрестной резистентности с нитратами. Побочные эффекты молсидомина сходны с таковыми нитратов, но они менее выражены и в целом препарат лучше переносится.
 β -адреноблокаторы и смешанные адреноблокаторы
β -адреноблокаторы и смешанные адреноблокаторы
1. β-адреноблокаторы
1.1. Неселективные (β1, β2) без внутренней симпатомиметической активности
• Пропранолол (Анаприлин). • Тимолол (Блокадрен).
• Надолол (Коргард). • Соталол (Соталекс).
1.2. Неселективные (β1, β2) с внутренней симпатомиметической активностью
• Пиндолол (Вискен) • Окспренолол (Тразикор)
• Пенбутолол (Бетапрессин) • Бопиндолол (Сандонорм)
1.3. Селективные (β1) без внутренней симпатомиметической активности
• Талинолол (Кордан). • Бисопролол (Конкор).
• Метопролола тартрат (Эгилок). • Метопролола сукцинат (Беталок ЗОК).
• Атенолол (Тенормин). • Бетаксолол (Локрен).
• Эсмолол (Бревиблок).
|
|
1.4. Селективные (β1) с внутренней симпатомиметической активностью • Ацебутолол (Сектраль).
1.5. Селективные (β1) с вазодилатирующимдействием
• Небиволол (Небилет). • Бусиндолол. • Целипролол (Селектол).
2. Смешанные адреноблокаторы (β, α 1)
• Лабеталол (Трандат). • Карведилол (Дилатренд).
 β-адреноблокаторы (БАБ) - одна из основных групп лекарственных средств, применяемых для лечения ИБС. Это пока единственные препараты, которые снижают вероятность внезапной смерти у больных с ИБС. Кроме того, они уменьшают летальность в остром периоде инфаркта миокарда и частоту повторного инфаркта миокарда.
β-адреноблокаторы (БАБ) - одна из основных групп лекарственных средств, применяемых для лечения ИБС. Это пока единственные препараты, которые снижают вероятность внезапной смерти у больных с ИБС. Кроме того, они уменьшают летальность в остром периоде инфаркта миокарда и частоту повторного инфаркта миокарда.
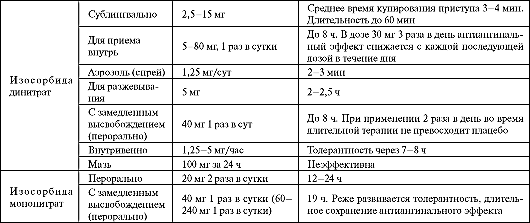
Основной механизм действия БАБ - обратимое связывание с β-адренорецепторами и конкурентная блокада адренергических влияний на различные органы и ткани (табл. 1.3). Именно блокада симпатических влияний лежит в основе главного благоприятного эффекта препаратов этой группы, а именно - способности снижать смертность от сердечно-сосудистых причин.
Таблица 1.3. Фармакологические эффекты, обусловленные блокадой β1- и β2-адренорецепторов
 В основе фармакологической классификации БАБ лежит несколько специфических характеристик, таких как кардиоселективность - способность препаратов в терапевтических дозах избирательно блокировать β1-адренорецепторы сердца. Кардиоселективные препараты дают меньше побочных эффектов, связанных с блокадой β2-адрено- рецепторов (бронхоспазм, спазм периферических сосудов, повышение сократительной активности миометрия). Иногда β1-адреноблокаторы называют «кардиоселективными», но, к сожалению, кардиоселективность снижается или полностью исчезает с увеличением дозы, поэтому безопасность этих средств, например, при лечении пациентов с обструктивными заболеваниями легких относительна.
В основе фармакологической классификации БАБ лежит несколько специфических характеристик, таких как кардиоселективность - способность препаратов в терапевтических дозах избирательно блокировать β1-адренорецепторы сердца. Кардиоселективные препараты дают меньше побочных эффектов, связанных с блокадой β2-адрено- рецепторов (бронхоспазм, спазм периферических сосудов, повышение сократительной активности миометрия). Иногда β1-адреноблокаторы называют «кардиоселективными», но, к сожалению, кардиоселективность снижается или полностью исчезает с увеличением дозы, поэтому безопасность этих средств, например, при лечении пациентов с обструктивными заболеваниями легких относительна.
У части препаратов есть внутренняя симпатомиметическая активность (ВСМА). Они, экранируя β-адренорецепторы от действия катехоламинов, в то же время поддерживают определенный уровень активации сопряженной с рецепторами аденилатциклазы. Эти препараты в меньшей степени снижают силу и частоту сердечных сокращений, реже вызывают бронхоспазм и спазм периферических сосудов, практически не влияют на углеводный обмен и уровень липидов крови.
|
|
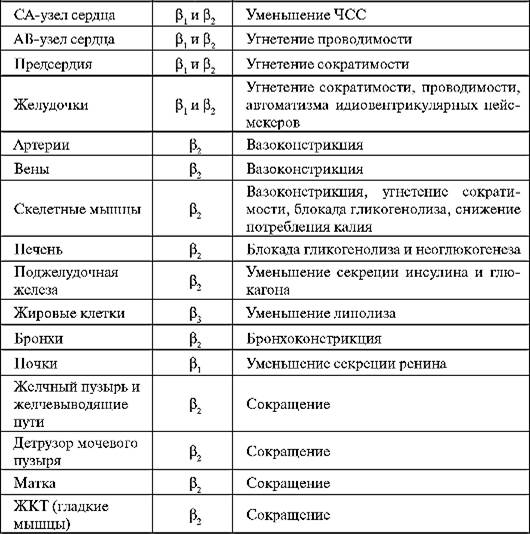
Большое клиническое значение имеют такие свойства β-адреноблокаторов, как липо- и гидрофильность. На основании этого показателя БАБ разделяют на три группы: липофильные, гидрофильные и амфофильные (табл. 1.4). Липофильные β-адреноблокаторы (бетаксолол, метопролол, пропранолол и др.) быстро и достаточно полно (до 90%) всасываются в желудочно-кишечном тракте (ЖКТ), метаболизируются в печени (80-100%), хорошо проникают через гематоэнцефалический барьер (ГЭБ), что обусловливает развитие центральных побочных эффектов. Доза данных препаратов должна быть скорректирована у больных с заболеваниями печени, а также при одновременном назначении с лекарственными средствами - ингибиторами микросомального окисления. Риск кумуляции липофильных β-адреноблокаторов возникает при снижении кровотока через печень (пожилые пациенты, цирроз печени, венозный застой).
Гидрофильные β-адреноблокаторы (атенолол, надолол и др.) не полностью (30-70%) и неравномерно всасываются в ЖКТ. Обычно они в незначительной степени метаболизируются в печени и экскре- тируются почками либо в неизменном виде (40-70%), либо в виде метаболитов. Вследствие этого при их назначении следует учитывать функцию почек, и у пациентов с низкой клубочковой фильтрацией (30- 50 мл в мин) дозу препаратов необходимо уменьшать.
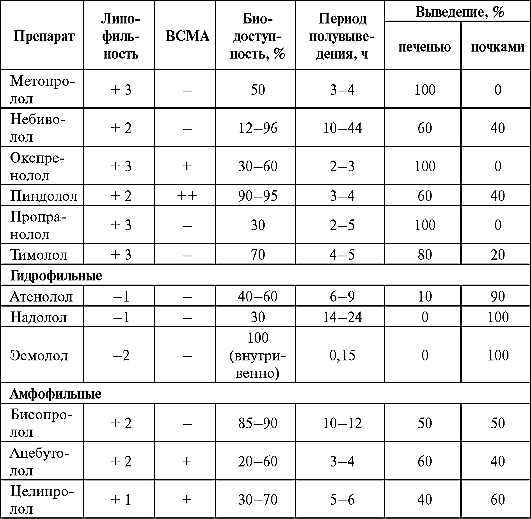 Таблица 1.4. Некоторые фармакокинетические показатели β -адреноблокаторов
Таблица 1.4. Некоторые фармакокинетические показатели β -адреноблокаторов
Гидрофильные β-адреноблокаторы проникают через гематоэнцефалический барьер хуже, чем липофильные, поэтому принято счи- тать, что они реже вызывают побочные эффекты со стороны ЦНС.
Амфофильные β-адреноблокаторы (ацебутолол, целипролол, бисопролол), растворяющиеся как в липидах, так и в воде, имеют два основных пути элиминации из организма - печеночный метаболизм (40-60%) и почечную экскрецию (в неизмененном виде). По-видимому, лишь липофильные β-адреноблокаторы (метопролол, пропранолол, тимолол) и амфофильный бисопролол оказывают кардиопротекторное действие независимо от наличия или отсутствия у них селективности. Эти препараты при длительном применении после инфаркта миокарда снижают смертность на 20-50%.
|
|
Особую группу представляют собой β-адреноблокаторы с вазодилатирующими свойствами. Данное свойство реализуется различными путями. Так, например, у целипролола расширение сосудов достигается за счет β2-адреномиметического действия и дополнительного прямого вазодилатирующего эффекта на гладкомышечные элементы сосудов. У небиволола, который представляет собой рацемат, β-ад- реноблокирующее действие реализуется за счет D-изомера (SRRR), а расширение сосудов, опосредующееся увеличением содержания ЭРФ в эндотелии сосудов, развивается за счет антагонизма Г-изомера (RSSS) с N-монометил-Г-аргинином (Γ-ΝΜΜΑ) - конкурентным ингибитором NO-синтазы.
Действие неселективных β-адреноблокаторов на центральную гемодинамику характеризуется уменьшением сердечного выброса (как за счет уменьшения ЧСС, так и за счет кардиодепрессии), закономерным снижением АД (табл. 1.5). Периферический кровоток ухудшается из-за относительного роста периферического сосудистого сопротивления (при длительном приеме выраженность этого эффекта меньше). Кровоток в поперечно-полосатых мышцах ухудшается, мозговой кровоток не изменяется, а почечный зависит от используемого β-адреноблокатора; при лечении неселективным пропранололом - ухудшается, при лечении селективным атенололом - увеличивается и т. д. Ухудшение бронхиальной проходимости под действием β-адреноблокаторов может приводить к тяжелым расстройствам дыхания у пациентов с обструктивными болезнями легких.
 Механизм антиангинального действия β-адреноблокаторов заключается в блокаде β1-адренорецепторов сердца, приводящей к уменьшению частоты и силы сердечных сокращений, а соответственно, работы сердца и кислородного запроса миокарда. Кроме того, БАБ перераспределяют коронарный кровоток в пользу ишемизированных субэн- докардиальных слоев миокарда.
Механизм антиангинального действия β-адреноблокаторов заключается в блокаде β1-адренорецепторов сердца, приводящей к уменьшению частоты и силы сердечных сокращений, а соответственно, работы сердца и кислородного запроса миокарда. Кроме того, БАБ перераспределяют коронарный кровоток в пользу ишемизированных субэн- докардиальных слоев миокарда.
Показания к применению β -адреноблокаторов при ИБС
1. Лечение стабильной стенокардии, начиная со II функционального класса.
2. Нестабильная стенокардия.
3. Инфаркт миокарда (острый период).
4. Постинфарктный период (1-3 года после инфаркта миокарда).
5. Желудочковые аритмии у больных ИБС.
|
|
Предпочтительнее назначать β-адреноблокаторы больным, страдающим ИБС с сопутствующими заболеваниями: артериальной гипертензией, суправентрикулярными тахикардиями, желудочковыми экстрасистолиями. Учитывая, что стабильность антиангинального эффекта β-адреноблокаторов определяется не столько силой воздействия на β1-адренорецепторы, сколько равномерностью нейрогуморальной блокады, для уверенного подавления приступов стенокардии предпочтительны препараты с длительным периодом полувыведения.
Таблица 1.5. Гемодинамические эффекты β -адреноблокаторов
Пациентам с ИБС, перенесшим инфаркт миокарда, более целесообразно назначение липофильных β-адреноблокаторов, для которых доказана возможность снижения летальности в отдаленные сроки после ИМ, - метопролола, тимолола, пропранолола и смешанного БАБ карведилола. При этом метопролол и тимолол являются препаратами выбора у больных с неизмененной фракцией выброса левого желудочка (ФВ ЛЖ), а карведилол и метопролола сукцинат - у больных со сниженной ФВ ЛЖ.
Терапию β-блокаторами начинают с минимальных суточных доз с последующим их увеличением через 4-5 сут до необходимого эффекта. Критерием достаточности дозы принято считать снижение ЧСС до 55-60 уд./мин в покое. Но при подборе доз препаратов с внутренней симпатомиметической активностью не следует ориентироваться на частоту сердечных сокращений.
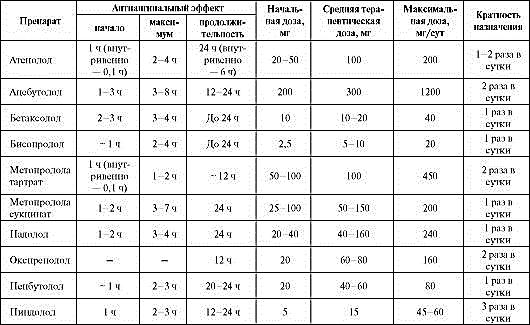
Основные сведения по применению β-адреноблокаторов при ИБС представленывтабл. 1.6.
Побочные эффекты β -адреноблокаторов
1. Связанные с блокадой β1- адренорецепторовсердца (кардиальные ПЭ):
• брадикардия; • атриовентрикулярная блокада; • гипотензия.
• снижение силы сердечных сокращений - кардиодепрессия;
В меньшей степени кардиальные побочные эффекты вызывают препараты с ВСМА.
2. Связанные с блокадой β1- адренорецепторовгладкой мускулатуры (внекардиальные):
 • бронхоспазм; • спазм периферических сосудов;
• бронхоспазм; • спазм периферических сосудов;
• повышение сократительной активности миометрия.
В меньшей степени внекардиальные ПЭ вызывают селективные β1- аб и препараты с ВСМА.
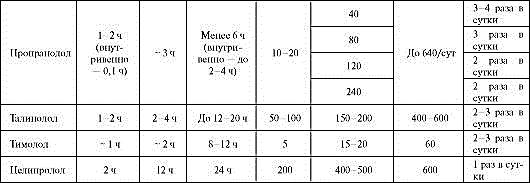
Таблица 1.6. Рекомендуемые дозы, кратность назначения и отдельные фармакокинетические параметры β-адреноблокаторов, используемых для лечения ИБС
β-адреноблокаторы нарушают толерантность к глюкозе, подавляя механизмы, противодействующие гипогликемии при сахарном диабете: у лиц с сахарным диабетом 1-го типа эти препараты могут вызвать гипогликемию. Кроме того, они маскируют некоторые симптомы гипогликемии (тремор, тахикардия), не влияя при этом на характерную потливость.
|
|
БАБ оказывают проатерогенное действие, повышая уровень триглицеридов, липопротеидов очень низкой плотности и снижая содержание липопротеидов высокой плотности. В наибольшей степени эти эффекты выражены в первые 6 мес терапии (особенно при одновременном назначении тиазидных диуретиков), а в последующем они несколько ослабевают.
Возможно развитие эректильной дисфункции у мужчин. Селективные β1-адреноблокаторы и β-адреноблокаторы с ВСМА данные побочные эффекты вызывают в меньшей степени.
Липофильные β-адреноблокаторы могут вызывать ПЭ со стороны ЦНС (слабость, апатия, сонливость, кошмарные сновидения, депрессия).
БАБ вызывают фен. «отдачи», который может развиться уже через 2-3 дня (обычно 3 мес) регулярного приема; он связан с повышением чувствительности и плотности β-адренорецепторов (ир-регуляция). Клинические проявления синдрома отдачи включают: развитие тахи- кардии или рецидив тахиаритмии, появление, учащение или утяжеление стенокардии, развитие инфаркта миокарда, сердцебиение, дрожь, беспокойство. Эти признаки возникают на 3-5-е сутки после прекращения приема β-адреноблокаторов и сохраняются иногда на протяжении недели и более (от 1 до 21 дней). Для профилактики этого осложнения препараты следует отменять в течение 2 недель, постепенно снижая дозу.
|
|
|

Наброски и зарисовки растений, плодов, цветов: Освоить конструктивное построение структуры дерева через зарисовки отдельных деревьев, группы деревьев...

Эмиссия газов от очистных сооружений канализации: В последние годы внимание мирового сообщества сосредоточено на экологических проблемах...

Адаптации растений и животных к жизни в горах: Большое значение для жизни организмов в горах имеют степень расчленения, крутизна и экспозиционные различия склонов...

История создания датчика движения: Первый прибор для обнаружения движения был изобретен немецким физиком Генрихом Герцем...
© cyberpedia.su 2017-2024 - Не является автором материалов. Исключительное право сохранено за автором текста.
Если вы не хотите, чтобы данный материал был у нас на сайте, перейдите по ссылке: Нарушение авторских прав. Мы поможем в написании вашей работы!